コンテンツ
フェーズ2 個人検査 スクリーニング
2.0 感染予測
グーグル「COVID-19感染予測」日本版
2.1 リスクの高い個人のプロファイル
作成中





遺伝
作成中
高齢者


BAME(黒人・アジア人・少数民族集団)
BAMEの病態生理学的役割
https://www.sciencedirect.com/science/article/pii/S1871402120302253
2.2 一般症状
2.21 一般的症状
- 体温は一日変動することに注意。体温測定は午後遅くか夕方の計測が望ましい。
- 咳 胸に異変を感じる乾いた咳
- 息切れ(特に活動した時)
- 無臭 59~86%(COVID-19に特異的)
- 無味
- イライラ 上記症状を発症する前に、神経学的症状を発症することが報告されている。無症候性ではイライラのみのこともある。
- 胃腸症状、下痢 10~50%
- 多尿
- 不眠
- 結膜炎、赤目 1~3%
- 筋肉痛
2.22 神経学的、筋骨格系の有病率
- 嗅覚障害 35%
- 味覚障害 33%
- 筋肉痛 19%
- 頭痛 12%
- 腰痛 10%
- めまい 10%
- 急性脳血管障害 3%
- 意識障害 2%
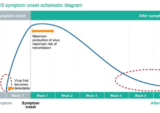
USCの研究者らは、COVID-19の症状が最初に現れる可能性の高い順序を発見した
発熱、次に咳と筋肉痛、続いて吐き気や嘔吐、そして下痢である。消化器系の問題がコロナをインフルエンザのような他の病気と区別し、医師がCOVID-19を診断するのに役立つ可能性があると見ている。https://t.co/KtifAQyiND
— Alzhacker (@Alzhacker) August 18, 2020
2.23 皮膚の発疹


2.3 嗅覚テスト
無嗅覚症とCOVID-19には強い関連があり、患者の約50~80%で観察されている。[R][R]
嗅覚テストは軽症者の感染を予測する傾向にある。[R] 感染が疑われかつ嗅覚が正常である場合、重症化のリスクが高まる。また無臭であっても長い期間(7~10日)が続く場合やはり重症化リスクが高まる可能性がある。
無味・無嗅覚症に、発熱、持続性の咳、下痢、疲労、腹痛、食欲不振などが組み合わさる場合、感染者を特定し隔離するデータとして利用できるかもしれない。(感度0.54、特異度0.86)


オンライン嗅覚テスト
スパイス、酢、歯磨き粉、ベーキングエキス、ピーナッツバターなど5つの香りを使っい臭い感覚をマッピングして、COVID-19の初期徴候を検出する。
https://smelltracker.org/ja/how-works
https://www.pnas.org/content/112/28/8750.long
2.5 酸素飽和度/パルスオキシメーター
ハッピー低酸素症
COVID-19のサイレント低酸素血症は「ハッピー低酸素症」とも呼ばれ、酸素飽和度が大きく低下しても患者が、そのように見えず平然と携帯電話を使っていたりしていることから医師の間で驚かれている。
https://journalfeed.org/article-a-day/2020/silent-hypoxemia-from-covid-19-explained
重症化の指標
また、誤解している人が多いが感染しているかどうかのスクリーニングではなく、主に重症化リスクのスクリーニングとしてある程度利用できる(全員ではない)。軽症者の感染予想には有効ではない。
誤差要因に注意
マニキュア液、人工爪、冷たい手、血行不良、息を止める、運動など誤った数値を示す可能性も多い。さらにSpO2値が低下すると150ドル以下の低価格機種では誤差が大きくなるとのこと。
また、低価格のパルスオキシメーターは誤差が大きく、特に80%未満では不正確な数値を示しやすい。(とはいえ、もちろんないよりはあったほうが良い)
普段のSpO2値を知っている必要があり、継続的に計測する必要がある。明確なカットオフ値は存在しないが、複数のパンデミックに関わる医療従事者から93以下において入院を推奨している。通常このレベルまで下がると体感でわかるが、初期のCOVID-19患者では肺の膨張などにより適応して体感ではわからないケースもあるようだ。96~99は正常で、94~95より下がっていくと疑わしくなる。
安静時ではなく活動時に計測
また軽い運動などによって急激に酸素飽和度が低下することがこのウイルス感染の特徴であり診断スクリーニングに有効であると、COVID-19外来クリニックから報告されている。少し歩いてみてSpO2を計測してみるとより有効な指標ツールとなるかもしれない。
パルスオキシメーターを持っていない場合
毎回決まった運動を行っている場合、例えば階段を200段登ると息切れするのが150段で息切れするなど、運動能力の低下により体感的な判断がしやすくなる。

2.6 脳卒中の兆候
海外では50歳未満の成人で感染者の脳卒中の増加が報告されている。
脳卒中は治療可能。素早く対応することが重要。6時間以内。長くなるほどその後の有害な影響が大きくなる。
発症リスクの少ないはずの若者で発生しており、さらに軽い脳卒中症状のため深刻に捉えず、病院でのCOVID-19感染を恐れるという最悪の組み合わせにより、病院へ行かず深刻化することが問題となっている。
COVID-19の脳卒中リスクは8倍高く、患者によっては、脳卒中がCOVID-19の最初の兆候となることもある。 ある研究では、患者の4分の1以上が脳卒中のために救急室に行き、後にコロナウイルス陽性であったことが判明している。[R]
実際の事例 軽度の脳卒中がどのようなものか
仕事帰りに運転していた時、ステイシー・イェペス49歳は、脳卒中を起こし始めていることに気がついた。 何が起こっているか他の人に見てもらうよう、彼女は車を停めスマートフォンを取り出し、記録を始めた。 軽度の脳卒中がどのようなものか見てほしい。
2.7 検査機関でのチェック

PCR検査
血清学的検査・他 重症化の可能性
- リンパ球の減少 89% 1000以下
- 好中球の増加 74%
- NLR比率 5以上 94%
- LDH 93%
- 血小板減少 24%
- ASTの悪化
- CRP 2.5以上
- 高血圧
- フェリチン 430以上
- IL-6とCRPは最も重要な重症化の指標
LDH
https://www.aging-us.com/article/103372/text
2.8 赤外線センサー・熱スキャン
大集団の中から罹患者を分離するための確実な手法。補助診断のための初期スクリーニングにも欠かせない。一部の国では病院の入り口や救急外来では、体温が上昇している人を認識するために、赤外線カメラが最初に導入されている。カメラの認識に必要な走査距離は10m。
赤外線カメラは、赤外線エネルギーを熱として捉えて検出し、映像に変換される。空港、駅、学術機関、研究センターなどの公共の場に設置されているため、大勢の人が集まる場所の体温を±0.5℃までの精度でスクリーニングすることができる。
一般にサーマルカメラは、より長波長の赤外線エネルギーで運用されている。一方、赤外線スキャナは個人をスキャンするために使用されるが、大規模な集団をスクリーニングするためにはより多くの時間を必要とする。
大規模なスクリーニングには赤外線スキャナーよりもサーマルカメラの方が適している。
ただし、過去のSARSと異なり、無症状でウイルスを拡散させる可能性の高い人々(若者)と、ウイルスに最も脆弱な人々(65歳以上および免疫不全の人々)は、それぞれ異なる理由で、発熱を示すことはほとんどないことには留意が必要。発熱スクリーニングは信頼しすぎると害をおよぼす可能性もある。
SARS-CoV-2に感染した若年成人旅行者を特定するための体温スクリーニングは効果がない
38.0°Cの従来の発熱カットオフ値はCOVID-19ケースの18%しか検出できなかった。
非常に低いカットオフ値37.1°Cの場合、63%の症例を検出できるが、特異度が100から95%に低下したhttps://t.co/6P2UXdh7Nq— Alzhacker (@Alzhacker) August 11, 2020

