Peroneal Nerve Palsy: Evaluation and Management
概要
腓骨神経麻痺は、下肢の最も一般的な閉塞性神経障害である。数多くの原因が同定されているが、圧迫が最も一般的な原因である。神経の損傷は、坐骨から足や足首の末端までの経路のどこでも起こりうるが、圧迫病変の最も一般的な部位は腓骨頭のレベルである。最も一般的な症状は、急性の完全または部分的な足の脱落である。また、足や脚のしびれを伴うこともある。神経診断検査は、病変の部位を特定し、適切な治療法と予後を決定するのに役立つ。治療法は、病因や圧迫部位に応じて異なる。多くの患者さんは、活動の変更、装具、理学療法、薬物療法などの非手術的な手段が有効である。難治性の症例や、圧迫性の腫瘤、急性の裂傷、重度の伝導変化を伴う症例には、外科的減圧術を検討すべきである。外科的減圧術の結果は、一般的に良好である。腱や神経の移動は、減圧術が失敗した場合や、神経の回復の予後が悪い患者に用いることができる。
はじめに
総腓骨神経(CPN)麻痺は、急性および進行性の下肢脱臼と関連しており、下肢の最も一般的な圧迫性神経障害である1,2。非外傷性の発症の場合、圧迫性病理は、坐骨神経の腓骨部から足および足首の末端枝まで、神経の経過に沿ってどこでも確認できる。最も一般的な圧迫部位は、腓骨頚部の骨性隆起部に位置している3,4。すべての圧迫性神経障害と同様に、早期発見と治療が成功の鍵となる4。
末梢神経の構造と病態生理
末梢神経の障害を持つ患者を評価する際、臨床医は神経の構造的構成と神経損傷の病態生理を考慮しなければならない。個々の有髄線維と無髄線維のグループは、内膜の層に包まれている。1942年、Seddon6は末梢神経損傷の分類法を発表した。この分類法は、構造的な破壊の程度とその後の後遺症に基づいている(図1)。Seddonの分類では、最も軽度の損傷はneurapraxiaであり、これは伝導遅延を伴うミエリン損傷と無傷の成分を含む(表1)。Ax-onotmesisは、軸索の不連続性が特徴で、ワレリアン変性の発生が重要な要素となっている。最も重篤な神経損傷であるneurotmesisは、軸索と上皮の分離を含む、神経の完全な崩壊である。1951年、Sunderland8はこの分類を修正し、神経損傷を5つの程度に分類し、臨床的な影響や神経の治癒の可能性を取り入れた(表1)。
急性の神経圧迫では、虚血性変化により機能障害が生じ、伝導ブロックを引き起こす可能性がある。急性の場合、様々な程度の神経内浮腫が見られるが、原因となる要因に対処した後、通常は時間の経過とともに解消される。慢性的な圧迫や28日以上続く圧迫では、神経伝導の低下に加えて、骨内の炎症反応が見られる。この反応により、線維芽細胞を中心とした瘢痕組織が形成され、圧迫をさらに悪化させる可能性がある9。
解剖学
CPNは、L4,L5,S1,S2の神経根から坐骨神経の一部として派生する。大腿部では、坐骨神経の腓腹部が神経の外側と後側に位置している。この解剖学的位置により、腓骨部は脛骨部に比べて、股関節形成術のための露出時に、伸展や直接の損傷を受けやすくなっている10。
坐骨神経の腓骨部は、大腿部の後区画を通過し、大腿二頭筋の短頭を覆った後、膝窩上端で脛骨神経から分離する。ここでCPNとなり、後筋間中隔を通って腓腹筋の外側頭の後方を横切り、長腓骨周囲筋の深部で腓骨頭を曲がる間に皮下になる(図2)。ここでふくらはぎの外側皮神経が分岐し、その後、神経は表在性腓骨神経(SPN)深在性腓骨神経(DPN)関節枝に分かれる。DPNは腓骨の骨表面に直接位置し、腓骨を包み込むようにして存在するため、この部位では圧迫されやすい11。
SPNは、脚の外側コンパートメント内を遠位方向に走行し、長腓骨筋と腓骨筋に運動神経を、外側下腿と足背に感覚神経を提供する。この神経は、下腿中部の腓骨軸の皮質に位置し、腓骨の先端から 10~12cm上の骨の前方の筋膜を貫通している。腓骨遠位部の前側では、足首の骨折の固定時に神経が損傷しやすい。最後に、SPNは遠位で中間および内側背側皮神経として終了する。
DPNは腓骨の前部皮質に沿って3~4cm進み、遠位に向かってそして、前脛骨動脈と一緒に、前区画と外側区画の間の筋肉間隔のすぐ前と内側を通る。 これは、神経が引き伸ばされたときにDPNの巻き込みの原因となる可能性がある。DPNは、前脛骨筋(TA)長趾伸筋(EDL)長趾伸筋、第三腓骨筋、長趾伸筋(EDB)などの足および足指の背屈筋に運動神経を供給している。この神経は、足首の網膜伸筋の下を通り、第1ウェブの背側の空間で感覚枝として終止する。
病因
腓骨神経麻痺の病因は多数ある。圧迫性の病因が最も一般的な原因であることに変わりはないが、他の多くの要因が損傷の原因となる。外傷性の原因としては、膝の脱臼、重度の足首の反転損傷、裂傷、直接の鈍的外傷などがある。これらの外傷は、一般的に予後不良と関連している12,13。糖尿病と下肢神経障害(例:多発性神経障害、単神経障害)との関連性は十分に確立されている14。
合併症性腓骨神経痛の危険因子はいくつか報告されている。最近の著しい体重減少は、腓骨頭での神経圧迫に関連することが示されており、このレベルでの皮下脂肪の減少と関連している可能性がある19。習慣的に脚を組むことや長時間しゃがむことも、腓骨神経麻痺や急性フットドロップのリスク増加と関連している1。最後に、他の圧迫性末梢神経障害と同様に、長腓骨筋起始部の線維性バンドによるCPNの腓骨トンネル内での巻き込みは一般的な所見であり、神経減圧時に見落としてはならない20。
症状
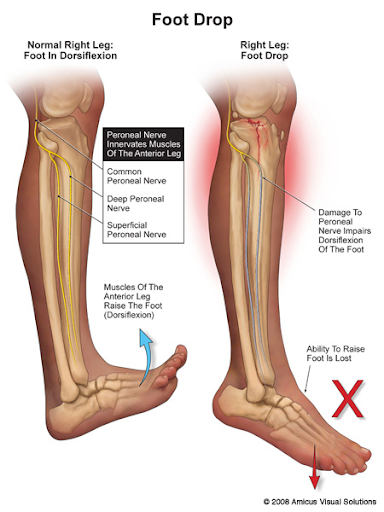
腓骨神経を損傷した患者の臨床症状は、損傷の場所や重症度、解剖学的変化の有無によって異なる。ほとんどの場合、患者は歩行中に足が下がる、または足の指が引っかかるという典型的な症状を訴える。足の甲が下がる症状は、病因によって急性に発症することもあれば、数日から数週間かけて発症することもあり、重症度も完全なものと部分的なものがある。また、足の外側、足の背側、第1趾のウェブスペースに沿って、しびれや感覚障害が生じることもある(図4)。疼痛は、外傷や圧迫性病変などの一部の症例で認められることがあるが、一般的な訴えではない2。
右足下がりで、表在性腓骨神経(足背)と深在性腓骨神経(母趾と第2趾の間のウェブスペース)の感覚に異常をきたした患者の足の臨床写真
原文参照
皮膚のマーキングは、感覚が変化した領域を示している。(Stewart JDからの許可を得て複製している:Foot drop: Where, why, and what to do? Pract Neurol 2008;8[3]:158-169.から転載)
身体検査
臨床検査は、患者が訴える症状に基づいて行われ、関連する解剖学的構造を十分に理解する必要がある。歩行の評価は、症状の病因を知る重要な手がかりとなる。21 腓骨神経の損傷が疑われる場合には、神経の各構成要素に焦点を当てた徹底的な検査を行う必要がある。
上肢外側のしびれや感覚障害は、腓骨頭の近位部に病変があることを示しており、これは坐骨神経または腰仙神経根の病変を示している可能性がある22。このシナリオでは、足底屈した足では通常反転が弱いため、足を受動的に背屈させて足の反転をテストすることで、脛骨神経の病変を除外する必要がある。検査で大腿二頭筋の長頭に障害がなければ、短頭の筋力が低下していても、膝関節の屈伸力は正常であると考えられる。触診により、短頭の筋収縮が低下していることがわかるが、これは身体検査だけではわかりにくいかもしれない。坐骨神経の腓骨神経部と脛骨神経部の両方が侵されると、脚の前部と後部の筋力低下に加えて、膝の屈伸、足首の底屈、つま先の屈伸が低下する。筋伸展反射は、坐骨神経に重度の損傷がない限り、通常、正常であり、外転筋力テストは、L5神経症による腓骨神経損傷を特定するのに役立つ23。
下腿外側と足底の感覚の低下または異常は、SPNまたはそれらの領域の坐骨神経の一部が侵されていることを示している。同様に、足の第1ウェブスペースの背側の感覚の変化は、DPN線維の関与を示唆している。足の常同運動の弱さ(SPNの関与)または足/足指の背屈の弱さ(DPNの関与)が単独で認められることがあるが、これらの両方の所見が認められれば、CPN線維が関与する病変が示唆される。腓骨頭を損傷した場合、DPNは重篤な影響を受ける可能性がある。腓骨頭付近の圧痛やTinel徴候がみられることがあるが、反射は通常保たれる。
診断方法
画像診断
臨床検査で腓骨神経の損傷の可能性が指摘された場合は、初期検査の一環として、単純X線撮影を検討すべきである。CPNは腓骨頚部に近接しており、表面的な位置にあるため、軟部組織と骨の両方からの直接的な外傷やインピンジメントによる二次的な損傷を受けやすくなっている。骨の異常をさらに評価するために、CTを使用することができる。
MRIと超音波検査は、軟部組織に起因するインピンジメントや腫瘤の可能性を評価するために考慮すべきである1,5(図5)。
電気診断学的検査
神経伝導速度(NCV)検査と筋電図(EMG)は、腓骨神経麻痺の疑いを診断するための貴重なツールである。これらの検査は、臨床医が腓骨神経とその枝の運動軸索と感覚軸索を評価するのに役立つ。22 電気生理検査は、新たに発症した足部降下を呈するすべての患者のベースラインを得るために実施すべきであり、この検査は3ヵ月ごとに繰り返され、改善または不完全燃焼をモニターすることができる。外傷や術後の麻痺がある場合は、直ちに神経診断検査を行う必要はなく、2~6週間は実施しない。
A, 腓骨の縦方向の超音波検査で、腓骨神経(PN)と腓骨(F)が正常であることを示す。B, 神経節内ガングリオンを示す縦方向の超音波画像
原文参照
Visser LH: High-resolution sonography of the common peroneal nerve.Detection of the intraneural ganglionより許可を得て転載。神経内ガングリオンの検出。Neurology 2006;67[8]:1473-1475.)
EDB筋とTA筋を評価するために、腓骨頭の上下に刺激を加えて運動神経伝導検査を行うべきである。これらの結果は、対照的な四肢の結果と比較されるべきである。人口の約3分の1の人は、EDBがSPNからの副神経である腓骨神経によって支配されている可能性があるため、腓骨筋群の刺激も行うことができる24。
感覚神経伝導検査は、足首レベルのSPNとDPNの両方の感覚枝を評価するために用いるべきである。しかし、深部神経線維の伸展や圧迫に対する脆弱性が増すことにより、CPNの神経障害が発生した場合、SPN伝導検査の所見は正常になることがある22。例えば、ふくらはぎの後外側皮神経の伝導研究は、その部位にしびれがある場合に実施することができる。また、神経叢症や坐骨神経の損傷など、臨床所見の他の原因を除外するために、脛骨神経と腓骨神経の分布に関する研究を行うこともある24。
針筋電図は、臨床家が腓骨神経の病変の位置と重症度を特定するのに役立つ詳細な情報を提供する。また、より近位の病変や坐骨神経の損傷を特定するために、上腕二頭筋短頭や膝遠位の脛骨神経支配の筋肉を検査することもある。所見に異常があれば、さらに近位の坐骨神経支配筋、臀部の筋肉、腰仙傍脊柱の筋肉にまで調査を拡大する必要がある。
NCVとEMGの結果は、治療方針を決定するのに役立つ。これらの所見がより進行した病状を示唆している場合、外科的介入が適応となることがある。私たちの施設では、EMG/NCV検査で、NCVではCPNの重度の伝導遅延(0.50%)EMGではCPNの筋組織への内接部の大規模以下の破壊の証拠を含む重度の変化を示した場合、外科的神経減圧術が適応となり、良好な転帰の可能性を高めることができる。
マネジメント
非外科的治療
25 腓骨神経麻痺の初期管理は、部分的または完全な機能が時間の経過とともに回復することが多いため、非手術的なアプローチを行う。腓骨神経麻痺の原因となる姿勢や動作(スクワット、激しい運動など)を知ることに加えて、脚を組むことをやめるなどの動作修正が重要である。特に直接外傷を受けた後には、突出した腓骨頭にパッドを入れることが有効であり、就寝中の圧迫を防ぐために夜間に装着してもよい。また、完全に足が下がってしまった場合には、ナイトスプリントを使用して拘縮を防ぐこともある。理学療法および装具の使用を含むリハビリテーションは、腓骨神経麻痺に関連した足下がりおよび常同筋力低下の症状の管理に有効である。背屈筋力の低下が著しい場合は、カスタムメイドの足首用装具が歩行時の足の運び出しに役立つことがある。理学療法ではまず、足底屈筋や回旋筋など、対側の筋群のストレッチに重点を置くべきである。かなりの筋力低下がある場合には、電気刺激を用いて筋収縮を起こさせることができる。自律的な筋収縮が見られるようになったら、背屈筋と常同筋の段階的な強化を開始すべきである。
外科手術
急性の損傷
打撲傷、伸張傷、裂傷、粉砕傷などの急性神経損傷は、機能低下の程度を判断するために評価する必要がある。神経弛緩を伴う損傷は、非外科的治療で良好な結果が得られているため、最初は経過観察とすべきである26。完全な運動障害または感覚障害を呈する神経損傷(神経弛緩を含む)は、重症度にかかわらず、より積極的なアプローチをとるべきである。急速に悪化している病変がある場合や、3ヵ月以内に改善の兆しがない場合には、外科的な探索と減圧を考慮すべきである。神経裂傷が疑われる開放性の損傷に対しては、可能であれば72時間以内に神経の探索を行い、損傷部位に最小限のギャッピングが認められれば、エピニューラル法または筋膜法で一次修復を試みるべきである。外科的神経修復の臨床研究では、単一の優れた会陰法または筋膜法は存在しないことが示された27。傷口が汚染されている場合は、傷口と神経の縁を剥離し、局所の軟部組織を縫合し、2~7日以内に修復を行うことが許容される。顕著なギャッピングや神経損傷のために一次修復ができない場合は、神経移植の適応となる。これは一次処置として行うこともできるが、より一般的には遅延処置として行われる。自家移植が標準的な治療法であり、硬膜神経移植が最もよく用いられる。また、静脈、生体吸収性チューブ、疑似シースなどの神経導管を使用することもできる。これらの導管は、短いギャップ(3cm)でも神経を再生することが示されており、自家移植と同等の結果が報告されている28。神経移行の有効性はまだ証明されていないが、この技術は、分節的な神経消失や再生距離が長い場合など、修復不可能な神経損傷に対する新たな選択肢である。神経移行の原則は腱移行と同様で、最も相乗効果のある神経を選択するようにしており、修復不可能なCPN神経損傷の場合、これは最も一般的に脛骨神経の枝となる29。
圧迫性腫瘤
圧迫の原因が腫瘤であることが判明した場合、侵襲的な治療を開始する前に、徹底的な検査と評価を行う必要がある。他の腫瘍と同様に、臨床医は腫瘤を評価して、それが悪性であるかどうかを判断しなければならない。圧迫性腫瘤の切除は、身体の他の場所にある腫瘤の切除と同様であり、著しいまたは進行性の運動機能低下を引き起こしている病変も同様に切除すべきである。腓骨の骨軟骨腫、血管奇形、壁外嚢腫などの壁外病変は、標準的な方法で切除する必要がある。このような良性の壁外腫瘤による腓骨神経の圧迫はまれであるが、それでも鑑別診断に含めるべきである30。壁内病変は、外科的な剥離がより綿密で困難であるため、慎重に対処すべきである(図6)。整形外科の腫瘍専門医またはマイクロサージャリーに長けた専門医への紹介を考慮すべきである。経験豊富な外科医は、神経鞘腫および神経線維腫の切除を、筋膜レベルで適切な技術を用いて行い、術中に神経モニタリングを行うべきである。31 神経モニタリングは、病変の位置を特定し、剥離後の神経機能を確認する上で臨床医を支援することができる。神経節内ガングリオン嚢腫は上脛骨関節から発生するため、再発を防ぐために茎をなぞって関節から切り離し、自由に切除すべきである32。悪性腫瘍の疑いがある場合は、生検を行っていない限り、凍結切片で確認すべきである。
特発性/術後の圧迫
膝関節形成術や高位脛骨骨切り術後に発症した腓骨頭または腓骨トンネルの圧縮性病変および神経麻痺の管理は、手術以外の管理を試みても改善が見られない場合には、外科的減圧術を検討すべきである。非手術的管理の期間については議論があるが、神経機能の改善が6ヶ月間まで見られる可能性があるため、最低でも3ヶ月間の試行を行うべきであるというのが多くの著者の意見である33。しかし、患者が臨床的に改善の兆候を示さない場合や、運動機能の低下が急速に進行している場合は、除圧を行う必要がある。同様に、EMGおよび/またはNCV検査で、重度の伝導損失または運動神経の破壊の証拠が示された場合は、非手術的治療よりも手術による介入をより強く考慮すべきである。神経剥離の使用により、ある研究では97%の症例で機能回復が報告されており、良好な結果が得られている34。
腓骨神経麻痺の外科的治療に著者が好んで用いている術式を示す術中写真
原文参照
A, 腓骨頭と切開部を皮膚上にマーキングする。B, 総腓骨神経を近位で確認し,血管ループでタグ付けする。C, 圧迫されている部位の腓骨洞を切開する。D, 神経はできるだけ遠位で、表在性腓骨神経枝と深在性腓骨神経枝に分かれるところまで解放する。(Maalla R, Youssef M, Ben Lassoued N, Sebai MA, Essadam Hからの許可を得て複製している:腓骨神経の腓骨頭への陥入。腓骨神経が腓骨頭に巻き込まれた場合、神経剥離の結果はどうであろうか?Orthop Traumatol Surg Res 2013;99[6]:719-722.)
筆者らの好ましい手技
腓骨近位部のCPN解除のための我々の好ましい手法は、包括的な減圧と、腫瘤の切除などの付随的な処置のための十分な露出を提供するものである。患者は患側の脚を上にして側臥位になり、ビーンバッグを使って骨盤を固定する。腓骨頭をマークし、CPNはこのランドマークのすぐ遠くにある皮下組織の下に位置するように触知することができる(図7)。腓骨頭の後方、膝窩前部付近から斜めまたは曲線状の切開を行い、前・後・遠方へと約6cm切開の近位側でふくらはぎの外側皮神経を避けるように注意しながら、皮下組織を介して剥離を行う。
CPNを腓骨頭のすぐ近くで触知し、神経を覆っている筋膜を切開して開く。
神経を慎重に剥離し、この部位を検査した後、血管ループでタグ付けする。続いて長腓骨筋を覆う筋膜を切開し、インシージョンに合わせて切開する。長腓骨筋の深部で神経を露出させた後、3つの筋肉間隔壁を包囲して解放する。後壁筋間隔壁は最初に包埋される筋間面であり、神経の圧迫が最も多い部位であるため、解放することが最も重要である。神経がSPNとDPNに分かれる遠位部で解放されていれば、神経剥離は十分である。
後脛骨筋腱(PTT)を外側楔状骨に移動させ、足首の背屈を回復させたことを示す足首の術中写真。A, 内側中足骨のすぐ遠方を約5cm切開してPTTを露出させ、十分な腱の長さを確保するために、舟状楔状関節の遠位から近位まで骨膜下で腱を採取する。B, 内側の踝(くるぶし)の先端から約15cmのところに2度目の切開を行う。C, PTTは近位部の切開から送達され、移送を容易にするために縫合糸でタグ付けされる。D, 腓骨の前縁に沿って5cmの切開を行うため、皮膚に印をつける。E, PTTは内側近位部の切開から外側の切開に移される。(Reproduced with permission from Ho B, Khan Z, Switaj PJ, et al: Treatment of peroneal nerve injuries with simultaneous tendon transfer and nerve exploration. J Orthop Res Surg 2014;9:67-77.)
腱移行術
難治性の症例では、足と足首の機能を回復するために、腱移行術も用いられることがある。この手技では通常、後脛骨筋腱(PTT)を外側楔状骨または立方骨に移すことで、足首の背屈を回復させるための主要な変形力を取り除くことができる。Gohら36は、PTTの移植方法として、(1)脛骨内側の皮下移植、(2)骨間膜を介して足背に移植する方法の2つを比較した。バイオメカニクス的には、骨間膜を介した手法は、最小限のプロネーションで優れた足関節背屈を実現した。多くのバリエーションがあるが、骨間膜を介してPTTを移送する技術は、一般的に、腱をその挿入部で採取し、近位の切開部から移送し、骨間膜を通過させ、中足部の背側に固定する35(図8)。 内側の踝(くるぶし)のすぐ近くを約5cmにわたって切開し、PTTを露出させる。次に、十分な腱の長さを確保するため、舟状骨関節の遠位部から近位部にかけて骨膜下で腱を採取する。2つ目の切開は、内側の踝(くるぶし)の先端から約15cm近 くに行う。慎重に剥離を行い、伏在静脈と神経を前方に退避させて、深部の前腕コンパートメントを覆う筋膜を露出させる。ヒラメ筋と長趾屈筋を後方に退避させ、脛骨と骨間膜に隣接するPTTを露出させる。PTTを近位の内転部から引き抜き、縫合糸でタグ付けする。腓骨の前縁に沿って5cmの切り込みを入れる。切開の遠位端は、PTTを脚の前外側に配置して確認する。慎重にEDLを内側に切離し、引っ込めた後、骨間膜の約4cmを腓骨から切離し、PTTの通過を可能にするために切除する。PTTは内側の横隔膜切開部から外側の切開部に移す。
このとき、神経血管を傷つけないように、脛骨の真後ろを通るように注意する。その後、腱は外側楔状骨の上に作られた背側の切開部に皮下で通される。その後、PTTは干渉ネジで外側楔状骨に固定される。
この方法の欠点の1つは、腱の長さが不十分なことで、安定した移植を行うためには、足首を最大限に反らしたり、腱の挿入場所を変えたりする必要がある。腱から腱への縫合は、この手法の代替手段である。Vigasioら38は、PTTを前脛骨筋腱に(大腿骨楔状部に新たに挿入してルート変更)長趾屈筋をEDLおよび長趾伸筋腱に移す手技を紹介した(図9)。この手技は、CPN完全麻痺の患者16人に行われ、最低24カ月の追跡調査で、著者らは患者の0.80%に良好な結果から優れた結果が得られたと述べている。著者らは、この方法は足と足指のバランスのとれた背屈を維持するための信頼できる手段であり、歩行時に装具を使用する必要はないと結論づけた。
この方法の実施時期については、やや議論の余地がある。伝統的に、この手術は神経機能の回復を待つために遅れて行われてきた。そのため、最初の損傷や神経修復を試みてから約1年後に神経学的活動をモニターすることが多かった。しかし、いくつかの研究では、腱移行術を神経修復および/または移植術と組み合わせた場合に、著しい平衡性拘縮および足関節背屈の萎縮の発生を防ぎ、神経線維の再生を改善するために、最初の損傷から3~4ヶ月という早い時期に腱移行術を検討すべきであることを示唆している39,40。
A, 前脛骨筋腱(破線)を確認する。B, 矢印で示したように、腱を網状突起の下から遠位方向に引き抜き、内側楔状突起から外側楔状突起までドリルホールを形成する。C, 腱はその新しい起点に渡され、矢印で示すように網状突起の下で近位側に引き出され、骨間膜を介して移送された後脛骨筋腱に再び結合される。
まとめ
CPN麻痺は、下肢の最も一般的な圧迫性神経障害である。最も一般的な前兆は、急性の足関節炎であるが、症状は進行性であり、感覚の喪失や痛みを伴うこともある。CPN麻痺のほとんどの症例は、非手術的な処置で時間の経過とともに改善または消失する。手術は一般的に難治性の症例に限られるが、状況によっては(例えば、筋電図やNCVの所見、圧迫性腫瘤の存在、急性開放性損傷)早期の介入が必要となる。神経の除圧や修復がうまくいかない場合や、神経の回復の予後が悪い場合は、神経や腱を移動させることである程度の機能を回復させることができる。
