コンテンツ
www.ncbi.nlm.nih.gov/pmc/articles/PMC8929332/
Pharmacol Res Perspect. 2022 Feb; 10(1): e00911.
2022年1月13日オンライン公開
要旨
SARS-CoV-2ウイルスのヒトへの感染は、無症状から重症肺炎まで幅広い症状を呈し、俗に「COVID-19」と呼ばれる疾患を引き起こす。初期の病態は,ウイルスが血管を覆う内皮細胞上のACE-2タンパク質に結合し,細胞内に侵入して複製することに起因している。ウイルスの複製は、活性酸素の増加による酸化ストレスを引き起こす。感染者の多く(約60%)は、28日後には体内からウイルスが排除され、通常の活動を再開しているように見える。しかし、かなりの割合(〜40%)の人が12週間後に様々な症状(嗅覚・味覚の喪失、疲労、咳、痛覚、「ブレイン・フォグ」、不眠、息切れ、頻脈)を経験し、「LONG COVID」と名付けられた症候群と診断される。SARS-CoV-2に感染した被験者グループにおける縦断的臨床研究は、非感染者のマッチンググループと比較されている。感染者の集団は、サイトカインマーカーによって、持続的で低レベルの炎症を有することが確認され、しばしば2つ以上の厄介な症状を自己申告する。彼らの症状を効果的に緩和する薬剤はない。細胞内転写因子である核因子erythroid-derived 2-like 2(NRF2)を活性化する薬剤が、細胞内抗酸化物質であるグルタチオンを合成する酵素の発現を高め、酸化ストレスを引き起こすフリーラジカルを抑制するのではないかという仮説が立てられている。メラトニンというホルモンは、NRF2の活性化物質として同定されており、多くの人が慢性的に摂取しても比較的安全な化学物質であることが分かっている。したがって、不眠、うつ、疲労、「ブレイン・フォグ」はあるが頻脈はない「LONG COVID」被験者の再利用試験を検討する際の選択肢となる。メラトニンの評価には、適切なデザインの臨床試験が必要である。
キーワード:「LONG COVID」、COVID-19、内皮、メラトニン、NRF2、酸化ストレス、SARS-CoV-2、組織低酸素症
要旨
SARS-CoV-2ウイルスは、感染者の呼気飛沫により空気感染し、近距離で吸入されると鼻咽頭管の血管内皮細胞に結合し、急速に増殖することが知られている。その結果、フリーラジカルの生成による酸化ストレスが生じ、細胞保護酵素やタンパク質の正常な合成が阻害され、細胞内の抗酸化物質であるグルタチオンが長期にわたって枯渇し、これが「ロングコビド」の原因であると考えられている。メラトニンというホルモンが転写因子NRF2のレベルを上昇させることで、グルタチオンを合成する酵素が回復することが期待される。
略語
- ACE-2angiotensin-converting enzyme-2
- COVID-19Coronavirus Disease 2019
- Keap1Kelch-like ECH-Associated Protein-1
- NFkBnuclear factor kappa-B
- NICENational Institute for Health and Care Excellence (UK)
- NLRP3nucleotide-binding oligomerization domain-like receptor containing pyrin domain 3
- NRF2nuclear factor.NNPF2 は、赤血球生成に関与する転写因子。2のような赤血球2
- ROS活性酸素
- SARS-CoV-2重症急性呼吸器症候群コロナウイルス2型
1. はじめに
2020年1月、中国武漢で非定型重症ウイルス性肺炎患者の気道から新規コロナウイルスが分離され、1月11日に世界保健機関によって重症急性呼吸器症候群コロナウイルス2(SARS-CoV-2)と命名された。そのゲノムを解読したところ、SARS-CoVやMERS-CoVなどの既知のコロナウイルスとは異なる一本鎖RNAを持つウイルスであることが判明した。その分子的性質については、本誌でレビューしている。1 このウイルス感染に対する病理学的反応は、主に成人において、無症状から重度の呼吸器および多臓器不全に至るまで多岐にわたり、COVID-19と呼ばれている。Thomas Lüscher 2は、ある視点において、SARS-CoV-2ウイルスは「頭からつま先まで、肺、心臓、脳、腎臓、血管系を含む複数の器官に、一見無差別に大混乱を引き起こすようなプロテウス的症状を呈する」と述べている。本ビューポイントでは、COVID-19、特に後半の複雑なステージでは、内皮疾患であるという仮説を提示している。サイトカインというタンパク質炎症性メディエーターは、内皮機能を恒常性維持モードから防御モードへと移行させる重要なシグナルである。COVID-19の終盤では、サイトカイン産生を支配する正帰還ループが、逆調節機構を圧倒するサイトカインの嵐を巻き起こす」。
悲劇的なことに、SARS-CoV-2は、2021年9月までに世界中で約1400万人の超過死亡と2億2000万人の感染をもたらすパンデミックを引き起こした。疾病通知システムの発達した国々を含め、感染の流行率は広く過小評価されてきたと認識されている。例えば、米国で行われた大規模な調査では、米国の人口を反映した特徴を持つ市民11 382人から採取した指尖血液中のSARS-CoV-2スパイクタンパク質およびその受容体結合ドメインに対するIgGおよびIgM抗体が測定された3。3 この集団サンプルでは、COVID-19の診断例1件につき4.8件の未診断SARS-CoV-2感染があることが判明し、2020年7月中旬までに米国集団の未診断感染者は1680万人と推定される。
2. SARS-CoV-2の作用
SARS-CoV-2は、経口感染も含め様々な経路で拡散するが、主にヒトから排出される飛沫やエアロゾルを介して空気中に拡散することが一般に認められている。ウイルスは、鼻、目、口の粘膜の上皮細胞を通じて、1.5m以内(特に屋内)の人が吸入することができる。ウイルスは、細胞膜酵素ACE-2を発現している細胞に侵入し、細胞の合成高分子を乗っ取って、急速に複製・排泄される4。残念ながら、感染者は複製と排出が盛んな2-3日間は症状が出ず、「無症候性伝播者」と言われる。4 その後、宿主の免疫細胞(T細胞、好中球、マクロファージ、マスト細胞)が感染細胞を攻撃し、ヒスタミン、ブラジキニン、プロスタノイド、ATP、サイトカインなどの自己分泌物を放出し、咳、発熱、頭痛、だるさ、鼻漏、無臭症、味覚異常などの症状が出るようになる。このため、宿主はSARS-CoV-2の感染を確認するために、ゴールドスタンダードであるPCRアッセイによる検査を受けることになる。4 分子レベルでは、SARS-CoV-2の細胞内感染はミトコンドリア機能を乗っ取り、細胞質内にミトコンドリアDNAを蓄積させる。このDNAは、インフラマソームの活性化を誘導し、自然免疫および適応免疫を抑制する5。5 新生ウイルスは、さらに鼻咽頭管に広がる。Headらが本誌で概説しているように、多くの場合、SARS-CoV-2は肺に到達し、急性呼吸困難(ARDS)を引き起こす。これは、ウイルスが感染した肺胞に致死作用を及ぼし、血液の酸素化が阻害されるためである。その後、ウイルスは肺胞-血液関門を通過し、標的であるACE-2が広く細胞内に分布しているため、心臓、肝臓、腎臓、中枢神経系などの他の臓器に感染し、免疫反応を引き起こし、Lumbersら32が取り上げたように臓器不全を起こす。これは特に高血圧、2型糖尿、肥満といった合併症を持つ高齢者で致命的となりうる。4 米国などでは、肥満の若年成人は肥満でない若年成人に比べて入院を必要とし、より重症化しやすいと報告されており、6 肥満ではレニン-アンジオテンシン系の分布と活性が増大することが知られていることと一致している。38 生存した患者では、少なくとも6ヶ月間味覚や嗅覚が戻らず、慢性疲労、呼吸障害、「ブレインフォグ」またはうつ病と表現される行動上の影響を持つ人が最大で50%に上ることが、記録されるようになってきている。一般的に、これは “LONG COVID “と表現されている。
3. ロングコビットとは何か?
俗称「LONG COVID」は、Post-Acute Sequelae of SARS-CoV-2(PASC)またはPost-COVID-Syndrome(PCS)としても知られている。英国国立医療技術評価機構(NICE)は、PCSを「Covid-19と一致する感染中または感染後に発症し、12週間以上継続し、代替診断で説明できない徴候および症状」と定義している。7 この定義は有用だが、NICEはその徴候や症状を列挙していない。British Medical Journalは2020年9月に専門家パネルを招集し、本症を「検査を受けたかどうかにかかわらず、コビドを示唆する症状が始まってから数週間または数ヶ月間回復しないこと」と、より厳密に定義している。8 興味深いのは、あるパネルメンバーが、”最初の1週間で咳が続く、声がかすれる、頭痛、食事を抜く、息切れがする “ということは、”2~3倍、長期的な症状が出やすくなる “とコメントしている点である。また、同委員会は、「LONG COVID」症状の患者数は、COVID-19の陽性反応と死亡の統計に含めるべきとしている。
なお、ICUに入院して人工呼吸器と仰向けの姿勢で長期間過ごした重症のCOVID-19患者は、この治療による影響が数ヶ月に及ぶため、”LONG COVID “と見なすべきではないとしている。同様に、肺線維症を発症して呼吸困難や持続的な乾性咳嗽になる患者もいるが、これも通常、”LONG COVID “の定義に当てはまらない。
現時点では、「LONG COVID」患者では、ゴールドスタンダードのPCRアッセイで判定されるように、容易にアクセスできる鼻腔や喉から採取した綿棒にウイルスが存在しないことが認められているが、糞便アッセイに基づく腸内マイクロバイオームにウイルス抗原がまだ存在する可能性があるという証拠もいくつか存在する。4 ソーシャルメディアは、「LONG COVID」のサポートグループ(FacebookでClaire Hastieが22 000人のフォロワーを持つ)や、「LONG COVID」の自己申告症状を追跡する電話アプリの報告および記録に使用されている。9 最近の未紹介の論文では、全身のほとんどの臓器に起こりうる軽度から無力化までの不調を持つ3500人から提出された205の症状が報告されている。この自己申告の症状数は、組織的な選択バイアスや、SARS-CoV-2ウイルスに感染していない対照群の欠如により、ありえない数である。10 母集団に基づく英国の研究からの一般的なコンセンサスは、女性性、中年、白人系で2.2%から13.7%の範囲である。9 これらの患者は、1-4週目に軽度、中等度、重度の急性症状を経験した可能性がある。図1は、これらの患者における感染と回復のタイムスケールを模式的に表したもので、Ayresから改変したものである。11 筋肉疲労、息切れ、不整脈、関節痛、咳、脱毛、足指の炎症、不安、うつ、認知障害(「ブレインフォグ」)など、2つ以上の症状が見られることが多く、「上から下まで」と表現される。2 当初、2020年半ばにPCR検査が陽性であった成人患者の10%~30%から逸話的な報告があった際には、心身症や単核球症など他のウイルス性疾患に伴って起こるウイルス後遺症として片付けられてた。4 Amin-ChowdhuryとLadhaniが強調したように、特に一般紙やソーシャルメディアからの大量の逸話的報告を評価することは困難である。10 我々のレビューでより適切なのは、プロスペクティブな臨床研究である。例えば、Darleyら13は、ウイルスに感染していることが証明された78人の患者を慎重に選択し、定義したグループを対象に、1つの施設で12カ月にわたって行われたADAPT試験について述べている。ADAPT試験の後、彼らはSARS-CoV-2感染が確認された62人の「LONG COVID」参加者の免疫学的プロファイルを特徴付け、8ヶ月にわたって29の分析物を測定した14。14 彼らは、主にインターフェロンIとIIIクラスのサイトカインが、8ヵ月にわたって非常に高い値を示していることを発見した。彼らは、症状のある「ロングコビド」被験者では、びまん性の炎症性サイトカインプロファイルが上昇しており、COVID-19後の回復した他の被験者では観察されないと結論づけた。免疫細胞の表現型も長期にわたる炎症を支持し、これが「LONG COVID」の症状の原動力になっている可能性を示している。別の前向き研究では、RT-PCRが陽性でCOVID-19肺炎の放射線学的証拠を持つ134人の患者(年齢中央値58歳)を、主に症状負担を記録するための有効な質問票を使って退院後中央値113日まで追跡調査したことが報告されている。12記録された生化学的マーカーは、CRPと白血球数のみであった。クラスターAは筋肉痛と疲労、クラスターBは気分低下、不安、睡眠障害、クラスターCは記憶障害、注意欠陥、認知障害である。著者は、「LONG COVID」が明確な病態生理を持つことに疑問を呈し、湾岸戦争病や9・11後の症候群に見られる心身の症状が類似したパターンの心的外傷後症候群に類似しているとしている。12 軽度のCOVID-19患者312人を対象にした別の前向き研究がノルウェーのベルゲンで行われ、6ヶ月間追跡調査された。15 自宅隔離された16〜30歳の若年成人61名のグループの52%に、6ヶ月時点で味覚・嗅覚の喪失、疲労、呼吸困難、集中力低下、記憶障害などの症状があり、学習や勉強の妨げになることが懸念された。このような「LONG COVID」の症状によって、若年層への集団接種が促進されることが期待される。15
図1 COVID-19患者の病相
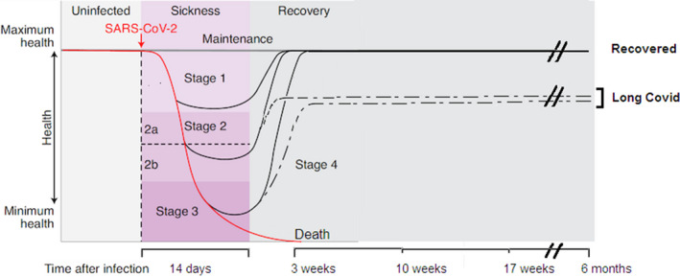
11 感染後(縦の点線)、患者の一部(多くは若年成人)は健康な状態を保ち、その後6ヵ月間は病気の徴候を示さないことがある。症状が出た患者の場合、病気の経過は4つのステージに分けられる。第1ステージは、発熱、倦怠感、乾いた咳などの軽度の症状で、その後完全に回復する。第2期は、低酸素を伴わない肺炎期(2a)または低酸素を伴う肺炎期(2b)で、完全に回復する患者もいれば、複数の症状(点線)が持続し、”LONG COVID “と言われる患者もいる。急性呼吸器症候群、ショック、多臓器不全を発症すると、患者の一部はステージ3に進行する。3週間までに死亡する人もいれば、完全に回復するか、部分的に回復してステージ4に入り(点線)、”LONG COVID “を持つ人もいる。
将来的には、Radinらが示したように、平均安静時心拍数(RHR)をリアルタイムで定量的に測定できるFitbit™リストレコーダーなどの「ウェアラブル」電子機器を使用して、「LONG COVID」を持つ人々を特定できるかもしれない16。彼らは、SAR-CoV-2感染に対するPCR検査が陽性だった234人を対象に、陰性だった641人と比較した。COVID-19陽性者は、一過性の徐脈の後、長時間の頻脈を呈し、症状発現後約12週間までベースラインに戻ることはなかった。このRHRの変化は、SARS-CoV-2陰性群では見られなかった。興味深いことに、ウェアラブルレコーダーは、咳、体の痛み、息切れの症状を自己申告した133日以上にわたって安静時平均心拍数より5拍/分以上高かった「LONG COVID」コホート(n = 32)を特定したが、SARS-CoV-2感染患者103人はSARS-CoV-2陰性群と同様にこの期間のRHR上昇は<1拍/minであった。
4. “ロングコビット “の病態生理学的根拠は何であろうか?
一方では、「LONG COVID」の原因となりうる多くの臓器が不可解に見える(Nalbandianらによる総説17)。一方、 LibbyとLüscherは18、 COVID-19は内皮疾患であり、 すべての臓器は内皮と周皮からなる毛細血管を持つ血管微小循環によって灌流されていることを指摘している。興味深いことに、どちらの細胞種も細胞膜にACE-2タンパク質を発現していることが分かっており、SARS-CoV-2感染は血管壁を傷つけ、また末梢と脳の両方で大小血管に血栓を引き起こすことが広く報告されている。19 , 20 , 21 Østergaardによる総説によれば、22 SARS-CoV-2粒子はCOVIDと診断された患者の肺、心臓、腎臓、脳、皮膚の内皮で電子顕微鏡により観察されており、これは腫脹、毛細管内への突出、一部の内皮細胞のアポトーシスなどの形態的変化を伴い、周辺組織が重度の低酸素状態にあることを示唆する所見であった19。このように、内皮の損傷は毛細血管の流動パターンを乱し、アポトーシスは細胞間コネキシンチャネルと上流の血管平滑筋細胞との間のシグナル伝達を損なう可能性がある。さらに、毛細血管内皮の内腔表面は、流体バリアーとして働く糖鎖マトリックスで覆われているが、COVID-19の腫瘍壊死因子αの血中濃度上昇は糖鎖の脱落を引き起こすと考えられる。糖衣の脱落は微小血管の抵抗と毛細血管の血行動態に大きな変化をもたらす。Østergaardは、COVID-19の炎症による毛細血管損傷が、組織低酸素症の急性および長期の症状の両方に寄与している可能性があると、そのレビューで結論づけている22。22 つまり、「LONG COVID」の人が労作がないのに息苦しいとしたら、それは呼吸筋の毛細血管機能障害によるものだろうか?もっと深刻なのは、この症状が肺や心臓の線維化によるものである可能性である。あるいは、労作がないのに狭心症が感じられるとしたら、それは心臓の毛細血管機能障害によるものだろうか?あるいは、「脳霧」は毛細血管機能障害によって皮質脳領域の血流が損なわれているためなのか?SARS-CoV-2が脳内のアストロサイトに感染しているという最近の発見は、アストロサイトからニューロンへのグルコースと乳酸の移動が損なわれた不安、うつ、「ブレイン・フォグ」という神経症状を説明できる可能性があり、神経細胞の変性に基づく必要はない23一方、毛細血管の収縮の基礎となるのは、周皮細胞のSARS-CoV-2感染かもしれない。嗅覚障害の場合、ACE-2が嗅覚ニューロンや嗅球ニューロンではなく、嗅上皮サステンタキュラー細胞に局在するため、ウイルスがこれらのグリア細胞に侵入し、嗅覚ニューロンへの生化学物質の正常供給を阻害するという別のメカニズムもある24。24 さらに、アストロサイトに対するウイルスの損傷は、血液脳関門の破壊、全身の「サイトカインストーム」からの炎症性サイトカインの侵入、神経炎症、ミクログリア活性化を引き起こす可能性がある25。25 このシナリオは、COVID-19患者で報告されているうつ病、不安神経症、多発性硬化症などの神経疾患の発生率上昇の引き金となる可能性がある。25 COVID-19およびアルツハイマー病様病態を有する患者について、ネットワークベースのマルチモーダルオミックス解析手法を用いた分子生物学的手法は、「COVID-19による直接的な脳およびニューロン損傷の証拠はほとんどないが、COVID-19における神経炎症および脳微小血管損傷の関与については確固たる証拠」を示した。26
5. 仮説
ウイルスが増殖するためには、宿主の細胞に入り込み、ウイルスタンパク質や核酸を合成するために、宿主の正常な生化学的プロセスを変化させる必要がある。これは、活性酸素種(ROS)の産生と、それに続く細胞内の主要な抗酸化物質であるグルタチオンの減少によって媒介される酸化ストレスを引き起こす、通常の細胞内レドックス状態を変化させるものである。さらに、活性酸素の過剰生成は、感染細胞のミトコンドリア機能障害とDNA損傷を引き起こし、通常、酸化ストレスに対する主要な細胞防御を行うレドックス感受性転写因子、核因子erythroid 2 like 2(NRF2)の発現を阻害する。27 , 28 これらの条件は、ウイルスによる炎症を引き起こし、マクロファージや上皮細胞における自然免疫に関与するNLRP3などのインフラマソームの活性化により、しばしば感染細胞の溶解/死滅を引き起こす。SARS-CoV-2ウイルスは、細胞表面酵素ACE-2を発現する細胞にスパイクタンパク質で結合して侵入した後、ミトコンドリア機能を乗っ取り、ミトコンドリアROSの増加、ACE-2はシグナル受容体でもあることから細胞内の炎症性NLRP3インフラマソームセンサの活性化を引き起こすことが明らかにされた5 , 29。5 , 29 これは、カスパーゼ-1を介した炎症性サイトカインの嵐(インターロイキン-Iβやインターロイキン-18など)と危険関連分子パターン分子の放出をもたらし、自然免疫反応を増幅し、パイロプトーシスによる細胞死を引き起こす(図2)。また、ACE-2酵素活性の低下とアンジオテンシン1-7の合成低下により、アンジオテンシン1-8が上昇し、細胞上のAT1受容体に結合し、これがNLRP3インフラマソームを活性化して肺上皮細胞、内皮、心筋細胞でパイロプトーシスにより細胞死を起こすことも知られている30 , 31。30 , 31 NLRP3インフラマソームとレニン-アンジオテンシン系(RAS)の活性化に関するこれらの重要な知見は、重症コビド19感染患者で広く報告されている炎症性サイトカインの嵐と急性多臓器不全についての分子的・細胞的説明と、NLRP3インフラマソームの活性化を阻害する薬剤候補の発見のための今後の方向を示している(Lumbersらによるレビュー32)。しかし,「LONG COVID」を説明し,この不可解な疾患に対する薬物治療,適切な投与量,投与タイミングを示唆しているのだろうか?
図 2 SARS-CoV-2 感染に反応して Nlrp3 インフラマソームが活性化し、サイトカインストームとパイロプトーシスが細胞内で開始される経路
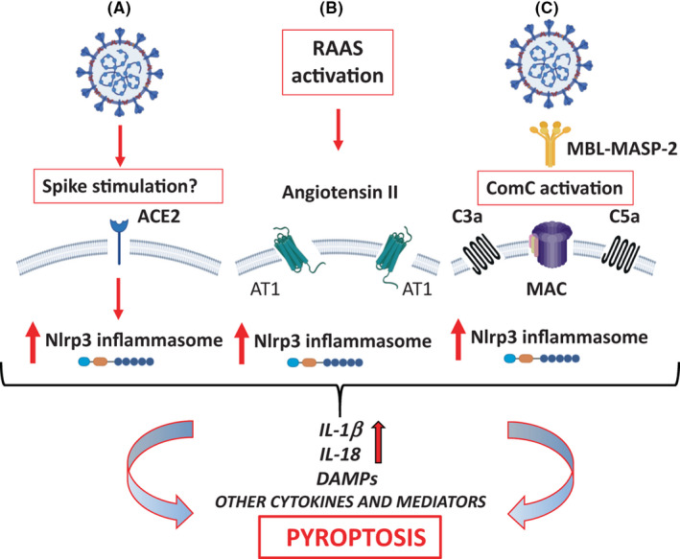
重要な問題は、内皮や周皮細胞、アストロサイトが変化する分子的根拠は何かということだ。最も可能性の高い根拠は、それらの細胞の特徴的な遺伝子型発現に対するウイルス性変化による酸化ストレスで、DNA中の抗酸化反応エレメントの制御下にある細胞保護酵素とタンパク質の発現が損なわれていることだ。通常、このエレメントは、主要な酸化還元感受性転写因子であるNRF2に反応し、グルタミン酸システインリガーゼなどの抗酸化酵素の細胞保護遺伝子の転写率を高め、細胞内で活性酸素を消去する鍵となるトリペプチドであるグルタチオンの合成を増加させる。さらに、NRF2は、炎症反応に関与する転写因子Nuclear Factor-kappa B (NF-kB)を抑制し、NLRP3インフラマソームをダウンレギュレートしている。34 , 35 NRF2 はまた、ミトコンドリアに基質を提供し、細胞内の ATP 産生を増加させる。エンテロウイルス71を感染させたVero細胞を用いた研究では、NRF2タンパク質の発現が減少し、通常NRF2に結合するKeap1タンパク質がNRF2転写因子のリプレッサーとして働き、ROS生成と細胞死を増加させることが示されている36。36
6. ロングコビッドの薬理学的治療法の可能性
ロングコビッドの症状を抑える薬剤はほとんど見つかっていないが、患者からは多くの症状を治療する薬剤が求められている。医薬品開発は非常に時間がかかるもので、前臨床動物モデルで有望な候補が見つかってから承認医薬品になるまでには、一般的に10年以上の時間がかかると言われている。一般的には、コビド19病や「ロングコビド」などの合併症を持つ患者に対して、既存の承認済み医薬品がどのように作用するかを調べることが有用な戦略の1つであると考えられており、これは「宿主を治療する」というアプローチと呼ばれている。37 , 38
しかし、このアプローチには、疾患の病態生理の徹底的な分析、特定の決定事項に対するヒトでの用量反応曲線、治療対象となる患者群の臨床的理解が必要である。LONG COVID」では、炎症性サイトカインの上昇による慢性炎症が確認されているため、抗炎症剤の投与が考えられる。しかし、サイトカインの活性は問題の原因であることもあれば結果であることもあり、治療戦略の検討は慎重に行う必要がある。医薬品開発の世界では、ある疾患集団で認められた単一のマーカーを治療するために薬剤を使用した失敗例が散見されるのである。39
7. ロングコビッドのNRF2活性化のための治療オプション
内皮細胞における酸化ストレスは、糖尿病関連血管合併症の発症に先行する糖尿病の病態メカニズムとして確立されており、内皮メディエーターである一酸化窒素の生物学的利用能を低下させる。40 さらに、これらの著者らは、NRF2活性化剤であるdh404(3 mg/kg/日)を秋田県の糖尿病モデルマウスに経口投与すると、NRF2応答性遺伝子および細胞保護酵素が上昇し、in vitroでの大動脈輪の血管弛緩を改善することを明らかにした。同様に、ラットの正常な老化の過程で、20ヶ月齢のラットから採取した動脈は酸化ストレスを示し、もはやカルバコールという薬物に反応して弛緩しないが、3ヶ月齢のラットの同じ動脈はカルバコールを加えると弛緩する。41 しかし、20ヶ月齢のラットの単離冠動脈をNRF2活性化剤として知られるスルフォラファンと1時間インキュベートしたところ、カルバコールに対する内皮依存性の弛緩が有意に改善された。抗血清を用いた免疫蛍光法により、スルフォラファンのインキュベーションにより、単離冠動脈でNRF2タンパク質が有意に発現することが確認された。また、もう一つのNRF2活性化物質として知られるオルチプラズは、1時間の培養で冠動脈の内皮依存性弛緩を完全に回復させた。43 加齢に伴う NRF2 の変化に関する別の研究 42 は、若年成人男性(28-29 歳)と老年成人(67-69 歳)から調製した培養初代気管支上皮細胞を用いて行われたものである。42 細胞をスルフォラファン(2.5μM、12時間)とインキュベートすると、mRNA発現で測定したNRF2制御の代表的な抗酸化遺伝子(NADHキノン酸化還元酵素1;グルタミン酸システインリガーゼサブユニット)が有意に誘導されることが分かったが、若年成人は高齢者に比べて約3倍も高い値を示していることが明らかにされた。著者らは、NRF2シグナルは加齢とともに減少し、これは2つのNRF2抑制タンパク質c-MycとBach-1の誘導性発現が、若年成人の気管支上皮細胞と比較して、高齢者のドナーで増加したためかもしれないと結論づけた。42 また、高齢者は酸化に対処する基礎的な能力がある一方で、ストレスに反応して抗酸化酵素を増加させる能力が低いことも示唆された。したがって、酸化ストレスに対処するためにNRF2を活性化することに基づく治療アプローチは、高齢者では若年成人ほど有効でない可能性がある。42
酸化ストレスは、内皮細胞のようなウイルス感染細胞で最も早く起こる分子障害であり、毛細血管障害や局所的な低酸素症を引き起こすので、細胞内の抗酸化物質であるグルタチオンを増加させる酵素の転写につながる遺伝子発現を高めるNRF2活性化剤を試すことは、説得力のあるケースといえるだろう。過去16年間で、少なくとも10種類のNRF2活性化物質が明らかにされているが、これらの化学物質の多くは、ポリフェノール、イソチオシアネート、フラボノイドなどの植物由来であり、医薬品候補としては不十分であることが多い。NRF2 を活性化する薬剤としての例外は、メラトニンである可能性がある。44 , 45
7.1. メラトニン
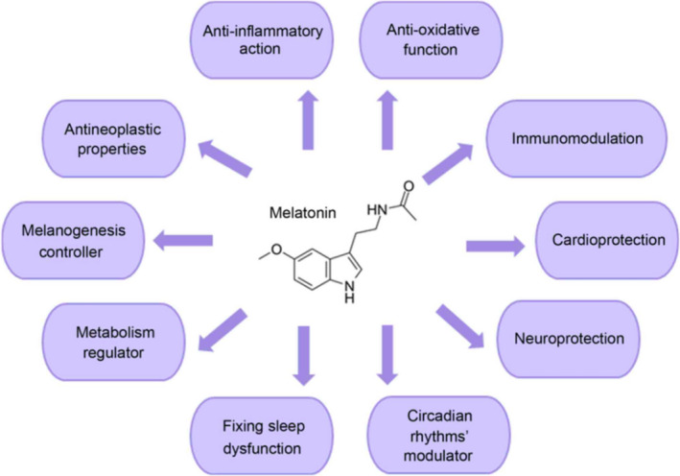
メラトニンは、もともと夜間に松果体から分泌され、昼間は分泌されないホルモンとして同定され、睡眠を促進する「暗黒ホルモン」として知られていた46 。46 現在では、メラトニンは網膜、骨髄、消化管、胎盤など他の組織からも、概日リズムではないが合成・放出されることが知られている。47 , 48 , 49 ヒトが摂取する場合、過去 50 年間に確立された良好な安全性プロファイルを有すると見なされている。50 , 51 最近では、動物モデルにおいて、NRF2活性化剤/抗酸化剤であり、神経保護作用を発揮することが明らかになった。52 , 53 , 54 2020年のCOVID-19に先立ち、メラトニンはin vitroとin vivoの両方で細菌性敗血症において研究されてきた。55 , 56 , 57 , 58 , 59 敗血症は、多臓器不全、サイトカインの大量放出、ミトコンドリアの誤作動による酸化ストレスが全身の炎症を促進するため、死亡率が高くなる。60 Galleyの研究室では、メラトニンのようなミトコンドリアを標的とした抗酸化物質が、in vivoでラットの臓器損傷を減少させることを見出した。57 敗血症のin vitroモデルでは、メラトニンとその6-ヒドロキシ代謝物の両方が、炎症性サイトカインIL-6のレベルを下げ、酸化ストレスとNFkBの活性化を減少させ、ミトコンドリア機能を改善させた。56 高用量のメラトニンを生体内で投与した場合、6-ヒドロキシ代謝物がメラトニンの抗酸化作用に寄与することが示唆された。ヒトのボランティアを対象とした第I相試験では、メラトニン(20、30、50、100mg)を経口投与しても副作用はなく、メラトニンはすべての用量で52分の半減期で排出された58。58 経口バイオアベイラビリティは低い(約15%)が、最近、臓器損傷を減らすためにミトコンドリアへのメラトニンの送達を強化する「スマートナノキャリア」を使用して、これを改善することができると示唆されている。62 メラトニンには、NRF2活性化に加えて、さらなる作用機序がある可能性が示唆されている(54 図3参照)。また、Cardinaliら44は、メラトニンがサーチュイン-1の活性化を介して、マクロファージの炎症性タイプからの極性を抑制し、それによってTNF-α、IL-1β、IL-6などのサイトカインをIL-10を産生する抗炎症サブタイプへ減少させることを示唆した。
図3 メラトニンの作用機序
メラトニンは、急性 COVID-19 の早期薬物治療として最近見直されている。54 , 63 しかし、不眠症、うつ病、不安症などの精神神経症状を経験する「長いCOVID」患者の治療にも役割がある可能性がある。メラトニンは、高齢者の不眠症の治療薬として安全性が認められており、オーストラリアとイギリスの薬局で2mgの徐放錠(Circadin™)として販売されている64 , 66。64 しかし、これは急性催眠剤ではなく、一般に、望ましい夜と昼の概日リズムを再調節するために1、2ヶ月間服用する必要がある。イギリスでは、病院で夜勤をする医師や看護師の睡眠障害軽減を目的としたCircadin™ 6mgの臨床試験プロトコルが発表されている65。65 このパイロット第II相実用性試験では、Circadin™ 6mgはスタッフにとって安全であり、懸念すべき副作用はなく、より大規模な確定試験(例えば、睡眠障害を経験している「LONG COVID」被験者を含む試験)が安全であろうことが示された。メラトニンは、日中に摂取しても日中の眠気を引き起こすことがないため、不眠症だけでなく、他の脳疾患の治療にも応用することが可能である。例えば、うつ病では、睡眠覚醒周期とコルチゾールなどのホルモン分泌の日内リズムの両方が変化することが一般的である。外因性メラトニンは、このようなリズムを回復させるのに、ある程度の効果があると考えられる。67 , 68
さらに、メラトニンは、臨床的に有効な抗うつ薬に対する神経生物学的反応である海馬の神経新生を刺激するだけでなく、マウスの抑うつ行動状態を緩和することが示されている。69 , 70 その他、臨床試験の課題として、メラトニンの排泄半減期が短いことを考慮した投与法66、併用症状などがある。うつ病の治療薬としてすでに承認されているメラトニン受容体作動薬アゴメラチン67を、うつ病を発症している「ロングコビド」患者に試用することも可能であろう。今後、 「LONG COVID」の生物学的特性が明らかになるにつ れ、臨床試験を行うための最適な仮説、薬物療法や 投与法の選択、興味のある臨床結果などがより明確にな るものと思われる。
8. 今後の臨床試験
「LONG COVID」を要約すると、SARS-CoV-2ウイルスの急性感染から数週間から数ヶ月後に起こる予測不可能な再発寛解反応を伴う多臓器/多系統の疾患である。英国では、100万人以上の人々が、少なくとも6ヶ月間「LONG COVID」と共に生活していると推定されている71。71 残念ながら、これらの人々を検査し、障害の時間的経過を追跡する診断法や画像診断法は存在しない。また、症状を緩和する単一の薬剤も見つかっていない。したがって、”LONG COVID “の治療効果を評価するために、さまざまな薬剤を用いた臨床試験が必要である。英国では、”Helping Alleviate the Longer-term consequences of COVID-19” を目的とした HEAL-COVID 72 という多施設試験が設定されている。これは、COVID-19の急性期治療後の退院時に、リサーチナースとともに英国内の102施設で実施されている。彼らは、退院時に、アトルバスタチン(40mg/日、12ヶ月間)、アピキサバン(2.5mg/日、2週間)、またはその病院が提供する通常の標準治療のいずれかにランダムに割り振られることになる。彼らは毎週、スマートフォンのアプリまたはリサーチナースからの電話で、症状、QOL、試験の経験などに関する質問を受け、調査を受ける。
アトルバスタチンは、酸化ストレスと血管の炎症を減少させることによって内皮機能を改善する多面的な作用があるため、良い選択である。73 COVID-19は血栓塞栓症と内皮障害のリスク上昇を伴うため、静脈血栓塞栓症の予防的抗凝固薬としてApixabanが試用されている。しかし,Chandraら74が指摘するように,大多数の患者はCOVID-19投与後に未診断の血栓塞栓症を発症するが,これらの患者における最適な抗凝固薬,用量および抗凝固期間を決定する無作為臨床試験は終了していない。LONG COVID」患者に対する研究に値するもう一つの薬剤は、Telmisartanのようなアンジオテンシン受容体拮抗剤である。Cooperらのレビューによると、75人の「LONG COVID」患者は、主にアンジオテンシンIIによるレニン-アンジオテンシン-アルドステロンシステムの調節障害により、心筋炎、微小血管狭窄、心不整脈、血圧異常などの多くの心血管合併症を示し、テルミサルタンなどの拮抗薬はAT1受容体に対するアンジオテンシンIIの作用を阻害することにより心血管の恒常性を再び確立できる可能性があると述べている。
免責事項
いずれの著者も利益相反はない。この出版物のために助成金を受け取っていない。本書の出版にあたり、倫理的な承認は必要ない。患者の同意は必要ない。臨床試験の登録は必要ない。
