コンテンツ
pubmed.ncbi.nlm.nih.gov/37052298
Womens Health (Lond).2023; 19: 17455057231164551.
オンライン公開 2023 Apr 13.
PMCID: PMC10102945
PMID:37052298
要旨
背景
IB期からIV期における再発に影響する因子としては、腫瘍の増大、高リスク組織型、高齢、リンパ管侵襲(LVI)などが挙げられるが、ブリティッシュ・コロンビア州における再発の危険因子に関する局所研究や、われわれの局所再発パターンに関する研究は十分ではない。さらに、子宮頸癌の異なる病期における手術や化学放射線療法を含む治療法の有効性は、この集団では明らかにされていない。
目的
この研究の目的は、ブリティッシュコロンビア州内での生存率の違いに関連する、IB期からIV期の子宮頸癌の疾患と治療の特徴を明らかにすることである。
方法/デザイン
後方視的集団研究を行った。2010年1月1日から2017年12月31日までのブリティッシュ・コロンビア州の子宮頸癌患者に関するカルテレビューを行った。人口統計学的データと治療の詳細を収集した。データは多変量Cox回帰、Log-Rank検定による一対比較、カイ二乗検定を用いて解析した。
結果
対象は780例(I期:31.5%、II期:20.0%、III期:34.5%、IV期:3.3%)であった。リンパ管侵襲およびp16陰性は、全生存期間(OS)の短縮と関連しており、多変量解析により、これらは生存期間短縮の独立した危険因子であることが示された。
p16は腫瘍抑制タンパク質の一つで、その遺伝子の異常が多くのがんで見られます。p16陰性とは、このp16タンパク質の発現がない、または低い状態を指します。p16陰性が確認されると、HPV(ヒトパピローマウイルス)関連の子宮頸癌の可能性が低く、予後が不良である可能性が高まるとされています。(by GPT-4)
I期の外科的切除は生存率の改善と関連したが、II-IV期では関連しなかった。
根治的放射線療法(RT)、ブラキセラピー、および同時併用化学療法の使用は、II-IV期の生存率の改善と独立して関連していた。
アデノ/アデノ扁平上皮がんでは、RT前後の化学療法は生存利益と関連していなかった。
再発は180例(23.1%)で、ほとんどが遠隔転移(42.8%)であった。2cm以上の腫瘍に比べて2cm未満の腫瘍の切除後の再発は少なかった(6.49% vs 31.3%、p = 0.00011)。再発/転移の37.7%のみがカルボプラチン/パクリタキセル/ベバシズマブの一次治療であったが、他のレジメンと比較して良好なOSと関連していた(OS中央値40.1ヵ月 vs 24.8ヵ月、p = 0.03)。
結論
限局性子宮頸癌患者のかなりの部分は根治療法にもかかわらず再発し、リンパ管侵襲とp16陰性は生存率の低下と関連している。IB期では外科的切除が依然として有効であるが、II-IV期ではRT、ブラキセラピー、同時化学療法が第一選択療法である。再発に対するカルボプラチン、パクリタキセル、ベバシズマブの一次治療は生存率を改善する。
キーワード: 子宮頸がん、再発、生存成績
はじめに
検診やヒトパピローマウイルス(HPV)ワクチン接種プログラムにより子宮頸がんの年齢標準化罹患率(ASIR)が低下しているにもかかわらず、生涯で子宮頸がんに罹患する確率はカナダ人女性168人に1人である。1ブリティッシュ・コロンビア州では2011年から2015年の間に11.2CONCORD-2試験では、遠隔転移と診断された症例の5年生存率は16%であったのに対し、限局性では86%であったと報告されている。1文献では、再発の危険因子として、腫瘍の増大、高リスク組織型、高齢、リンパ管侵襲(リンパ管侵襲)などが挙げられている3,4。3,4HPV陽性子宮頸がんにおけるP16陰性発現は生存率の低下と関連している。5早期病期(IB期以下)では外科的切除が、IB2期からIV期では一次化学放射線療法が適応となる。 6再発・転移がんに対する一次化学療法には、シスプラチンまたはカルボプラチンとパクリタキセルの併用療法7にベバシズマブを加えたものがあるが、GOG(Gynecology oncology group)204試験の結果、ベバシズマブの追加により全生存期間(OS)が改善することが判明した。 8最近では、抗プログラム細胞死-1(PD-1)阻害薬であるセミピリマブが、一次化学療法後の再発または転移性子宮頸がんにおいて、単剤化学療法と比較してOSを改善することが示されている9。
ブリティッシュコロンビア州における子宮頸癌の再発における組織学的疾患リスク因子の影響に関する地元での研究を明らかにする必要がある。さらに、手術や化学放射線療法を含む治療法に関連した、病期別の生存転帰については、われわれの地域集団では詳細に検討されていない。本研究の目的は、ブリティッシュコロンビア州におけるIB期からIV期の子宮頸癌について、生存率の差や再発に関連する疾患および治療の特徴を、IB期患者を対象とした特定のサブグループ解析によって明らかにすることである。
材料と方法
2010年1月1日から2017年12月31日の間にカナダのブリティッシュ・コロンビア州で子宮頸がんと診断された患者について、後方視的カルテレビューを行った。ブリティッシュ・コロンビア州のがん登録を通じてレビュー可能な連続患者の全記録を対象とした。子宮頸部以外の原発を有することが判明した患者、病期を決定するためのカルテレビューの情報が不十分であった患者、地理的転居により追跡不能となった患者は除外した。このプロジェクトの倫理的承認は、British Columbia Cancer Agency Research Ethics Board(UBC BCCA REB)のH19-03422から得た;本研究は後ろ向き研究であるため、書面によるインフォームドコンセントは不要であった。患者は2018年FIGOガイドラインに従って病期分類された10。人口統計学的データ、治療の詳細、および予後に重要な共変量は、標準化されたデータベース収集テンプレートを用いて収集された。OSは、診断日から最終フォローアップ日、データカットオフ日(2021年1月1日)、死亡日のいずれかまでの月単位の期間として算出した。 無増悪生存期間(PFS)は、診断日から最終フォローアップ日、データカットオフ日、がん再発日、死亡日のいずれかまでの月単位の期間として定義した。癌特異的生存期間(CSS)は、診断日から最終追跡調査日、データカットオフ日、子宮頸癌による死亡日のいずれかまでの月単位の期間と定義した。
統計分析
データ解析には、多変量Cox回帰、Log-Rank検定による一対比較、カイ二乗検定、Fishers exact検定などが適宜用いられた。単変量解析と多変量解析の両方を行った。統計解析はRプログラミング言語(バージョン3.6.3)で行った11。
結果
最初に801人の患者を同定した:5例が子宮内膜原発のため、4例が他の臓器原発(肺、結腸、リンパ腫)のため除外され、12例が病期決定のための情報不足、または患者の地理的転居による追跡不能のため除外され、合計780例が最終解析に含まれた。年齢中央値は52歳(範囲:25-94歳)であり、I期と診断された患者は247人(31.6%)、II期は156人(20.0%)、III期は270人(34.5%)、IV期は104人(13.3%)、再発/病期不明は3人(0.5%)であった(表1)。 コホートの臨床的および治療的特徴を表1に示す。
表1. コホートにおける臨床人口統計学的因子と治療。
| 特徴 | n (%a) |
|---|---|
| 診断時の病期 | |
| I | 247 (31.6) |
| II | 156 (20.0) |
| III | 270 (34.5) |
| 点滴 | 104 (13.3) |
| 再発または不明 | 3 (0.5) |
| 年齢 | |
| <40 | 149 (19.1) |
| 40+ | 631 (80.9) |
| 腫瘍の大きさ | |
| <2cm | 108 (13.9) |
| 2~<4 cm | 220 (28.2) |
| 4cm | 416 (53.3) |
| 行方不明 | 36 (4.6) |
| 喫煙 | |
| 非喫煙者 | 382 (49.0) |
| 現在喫煙者 | 167 (21.4) |
| 元喫煙者 | 165 (21.2) |
| 不明 | 66 (8.4) |
| 組織学 | |
| 扁平上皮癌 | 569 (72.9) |
| 腺癌 | 191 (24.5) |
| その他 | 19 (2.4) |
| 行方不明 | 1 (0.1) |
| リンパ管侵襲 | |
| 欠席 | 240 (30.8) |
| プレゼント | 132 (16.9) |
| 不明 | 408 (52.3) |
| P16の状態 | |
| ネガティブ | 21 (2.7) |
| ポジティブ | 208 (26.7) |
| 不明 | 551 (70.6) |
| 手術 | |
| いいえ | 593 (76) |
| はい | 187 (4.0) |
| 外科的治療 | |
| 一次切除 | 146 (18.7) |
| 子宮摘出手術 | 41 (5.3) |
| リンパ節 | |
| ネガティブ | 74 (9.5) |
| ポジティブ | 25 (3.2) |
| 不明 | 88 (11.3) |
| 放射線療法(RT) | |
| いいえ | 140 (17.9) |
| はい | 640 (82.1) |
| 放射線治療の種類 | |
| EBRT | 194 (24.9) |
| EBRT+ブラキセラピー | 523 (67.1) |
| RTなし | 63 (8.1) |
| 併用化学療法 | |
| いいえ | 96 (12.3) |
| はい | 544 (69.7) |
| 該当なし | 140 (17.9) |
| 化学療法タイプb | |
| シスプラチン | 538 (69.0) |
| その他 | 26 (3.3) |
| 該当なし | 229 (29.3) |
| 化学療法の週数 | |
| 5週間 | 408 (52.3) |
| <5週間 | 143 (18.3) |
| 該当なし | 229 (29.3) |
| 化学療法の減量 | |
| いいえ | 553 (70.9) |
| はい | 87 (11.2) |
| 該当なし | 140 (17.9) |
RT:放射線療法;EBRT:外部照射療法。
aコホート全体(n = 780)に占める割合。
b化学療法を併用する。
cシスプラチンを併用する。
外科的切除は、I期の患者ではOSの改善と関連していたが、他の病期では関連していなかった(図1、表2)。病期別の生存期間延長に関連したその他の治療は、根治的放射線療法(RT)の使用、外部照射療法(EBRT)にブラキセラピーを追加すること、および化学療法を併用することであり、これはII-IV期の疾患ではOSの改善と関連していたが(図22–4)、I期の患者では関連していなかった。
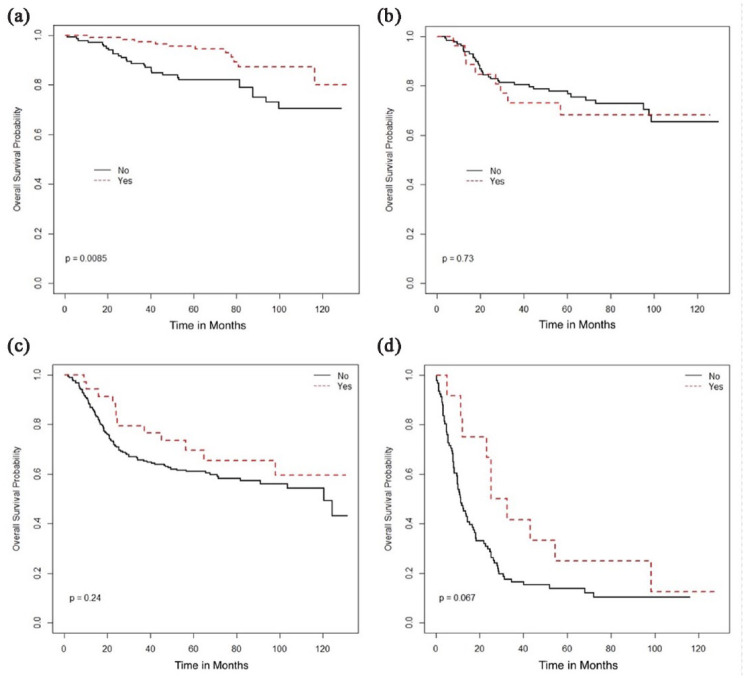
図1.外科的切除に基づく全生存期間(月):(a)I期、(b)II期、(c)III期、(d)IV期。
表2. 診断時の病期別に層別化した、疾患および治療因子に基づく全生存期間中央値(月)
| 特徴 | 全生存期間中央値(月) | ||||||||
|---|---|---|---|---|---|---|---|---|---|
| P | P | P | P | ||||||
| ステージI | 価値 | ステージII | 価値 | ステージIII | 価値 | ステージIV | 価値 | ||
| リンパ管侵襲 | はい | NR | NR | 104 | 12.2 | ||||
| いいえ | NR | 0.005 | NR | 0.05 | NR | 0.04 | 23.7 | 0.21 | |
| 不明 | NR | NR | 121 | 12.0 | |||||
| P16の状態 | ポジティブ | NR | NR | 71.6 | 11.70 | ||||
| ネガティブ | NR | 0.74 | 24.2 | 0.01 | 16 | <0.001 | 8.23 | 0.19 | |
| 不明 | NR | NR | 124.4 | 15.36 | |||||
| 外科的切除 | はい | NR | 0.009 | NR | 0.73 | NR | 0.24 | 28.9 | 0.067 |
| いいえ | NR | NR | 121 | 11.4 | |||||
| 根治的放射線治療 | はい | NR | 0.90 | NR | 0.005 | 124.4 | <0.001 | 43.2 | <0.001 |
| いいえ | NR | 16.5 | 14.3 | 10.0 | |||||
| RTの種類 | EBRT+ | ||||||||
| ブラキセラピー | NR | 0.60 | NR | <0.001 | NR | <0.001 | 28.5 | 0.02 | |
| EBRT単独 | NR | 61.5 | 22 | 11.5 | |||||
| 化学療法の併用 | はい | NR | 0.97 | NR | <0.001 | NR | <0.001 | 25.3 | -0.001 |
| いいえ | NR | 23.8 | 21.2 | 11.2 | |||||
| 併用化学療法の種類 | シスプラチン週1回投与 | NR | 0.32 | NR | 0.65 | NR | 0.15 | 21.9 | 0.19 |
| その他 | 81.5 | NR | 39.8 | 14.5 | |||||
| シスプラチン同時投与週数 | 5週間 | NR | 0.16 | NR | 0.003 | NR | 0.007 | 28.1 | 0.78 |
| <5週間 | NR | NR | 65 | 15.5 | |||||
NR:未到達;RT:放射線療法;EBRT:外部照射療法。
aNR(未到達)=そのグループの50%生存ポイントに達していない。
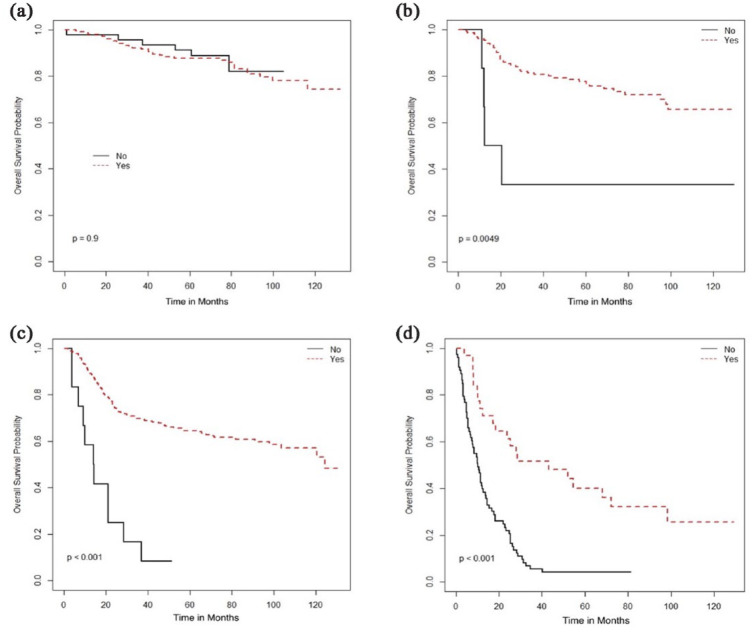
図2. 根治的放射線治療に基づく全生存期間(月):(a)I期、(b)II期、(c)III期、(d)IV期。
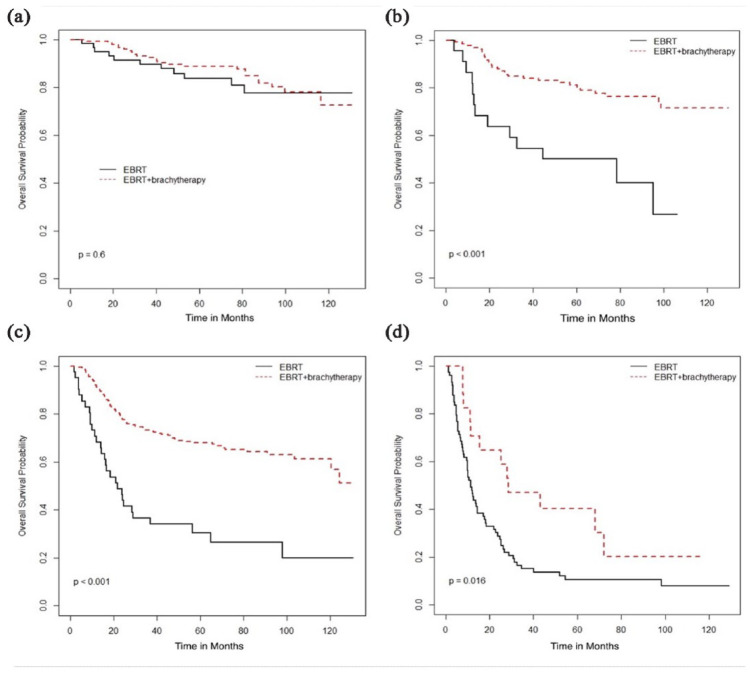
図3. 放射線治療の種類(EBRT vs EBRT + ブラキセラピー)に基づく全生存期間(月):(a)I期、(b)II期、(c)III期、(d)IV期
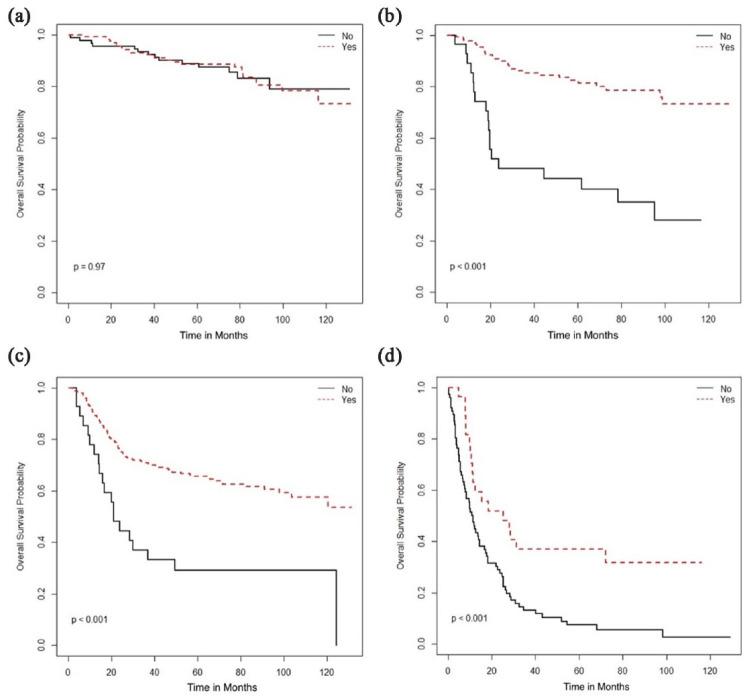
図4. 同時化学療法の使用に基づく全生存期間(月):(a)I期、(b)II期、(c)III期、(d)IV期。
I期患者における生存成績の改善が特定のサブグループに起因するかどうかを検討したが、一次外科治療を受けたIB1期、IB2期、IB3期の患者間でOSおよびPFSに有意差は認められなかった。IB期患者234例の治療フローチャートを図5に示すが、その内訳はIB1期82/234例(35.0%)、IB2期96/234例(41.0%)、IB3期56/234例(24.0%)であった。サブステージ間で組織型に有意差はなかった(p = 0.055)。しかし、IB1期、IB2期、IB3期で一次外科治療と一次化学放射線療法(CRT)を受けた女性の割合に有意差があった(p < 0.0001)。IB1期患者のほとんどは手術で管理され(54/82、65.9%)、一次CRTを受けたのはわずか20/82人(24.4%)であった(図5)。一方、IB2期では半数以上が一次CRTを受けており(55/96人、53.1%)、IB3期では大多数(46/56人、82.1%)が一次CRTを受けており、一次手術を受けている患者はほとんどいなかった(5/56人、8.9%)。術後補助療法を考慮した場合、IB3期ではIB2期やIB1期に比べ、一次/補助CRT/RTとして有意に多くのRTが行われた(IB3期:54/56=96%、IB2期:80/96=83.3%、IB1期:35/82=42.6%、p<0.00001)。
図5. IB1期、IB2期、IB3期における一次治療(手術、化学放射線療法、放射線療法)の比較によるIB期患者の治療フローチャート。
全コホートを対象としたOS、PFS、CSSに関する多変量解析(表3)では、非扁平上皮癌/腺癌の組織型ではCSSが低く、ハザード比(HR)は0.18(p = 0.032)であったが、OSやPFSにはどの組織型間でも有意差は認められなかった。リンパ管侵襲は132人(16.9%)に認められ、240人(30.8%)には認められず、408人(52.3%)では不明であったが、PFSとOSの悪化と関連していた。我々のコホートでは、208人がp16陽性(26.7%)、21人がp16陰性(2.7%)、551人が不明(70.6%)であった。手術はOS、PFS、CSSの改善と関連したが、RTの使用はPFSのみの改善と関連した。EBRTに加えたブラキセラピーはOS、PFS、CSSの改善と関連した。化学療法の同時併用は、OSおよびCSSの改善と関連した。 化学療法の同時併用が5週間未満であることは、5週間の化学療法よりもOSおよびPFSの悪化と関連したが、投与量の減少は生存に有意な影響を及ぼさなかった。
表3. コホートにおける人口統計学的因子と疾患因子の多変量解析
| 特徴 | OS | ピーエフエス | CSS | |||
|---|---|---|---|---|---|---|
| HR(95%信頼区間) | p値 | HR(95%信頼区間) | p値 | HR(95%信頼区間) | p値 | |
| 診断時の病期 | ||||||
| I | 参考 | – | 参考 | – | 参考 | – |
| II | 1.11 (0.62-1.98) | 0.722 | 1.02 (0.58-1.82) | 0.935 | 1.73 (0.69-3.41) | 0.299 |
| III | 2.41 (1.51-3.85) | 0.0002 | 2.34 (1.46-3.73) | <0.0004 | 2.17 (1.12-4.22) | 0.022 |
| 点滴 | 3.30 (1.53-7.12) | 0.002 | 4.85 (2.37-9.92) | <0.0001 | 1.69 (0.67-4.25) | 0.262 |
| 年齢 | ||||||
| <40 | 参考 | – | 参考 | – | 参考 | – |
| 40+ | 1.10 (0.72-1.67) | 0.67 | 0.93 (0.61-1.42) | 0.743 | 0.64 (0.39-1.04) | 0.074 |
| 腫瘍の大きさ | ||||||
| <2cm | 参考 | – | 参考 | – | 参考 | – |
| 2+cm | 2.61 (0.94-7.26) | 0.065 | 3.04 (1.09-8.46) | 0.033 | 1.75 (0.21-14.76) | 0.609 |
| 喫煙 | ||||||
| 非喫煙者 | 参考 | – | 参考 | – | 参考 | – |
| 現在喫煙者 | 1.04 (0.69-1.57) | 0.841 | 0.96 (0.63-1.45) | 0.836 | 1.23 (0.77-1.98) | 0.392 |
| 元喫煙者 | 1.04 (0.68-1.59) | 0.861 | 0.93 (0.60-1.44) | 0.741 | 1.64 (0.94-2.86) | 0.079 |
| 不明 | 0.87 (0.45-1.69) | 0.674 | 0.87 (0.44-1.70) | 0.676 | 1.08 (0.50-2.31) | 0.851 |
| 組織学 | ||||||
| SCC | 参考 | – | 参考 | – | 参考 | – |
| 腺癌 | 0.91 (0.58-1.44) | 0.69 | 1.05 (0.66-1.66) | 0.837 | 0.75 (0.43-1.33) | 0.323 |
| その他 | 0.34(0.08-1.41) | 0.137 | 0.41 (0.10-1.69) | 0.215 | 0.18 (0.04-0.87) | 0.032 |
| リンパ管侵襲 | ||||||
| 欠席 | 参考 | – | 参考 | – | 参考 | – |
| プレゼント | 1.81 (1.00-3.28) | 0.05 | 1.93 (1.08-3.47) | 0.027 | 1.97 (0.82-4.71) | 0.128 |
| 不明 | 2.03 (1.31-3.16) | 0.002 | 1.93 (1.24-3.00) | 0.003 | 1.18 (0.66-2.13) | 0.579 |
| P16の状態 | ||||||
| ネガティブ | 参考 | – | 参考 | – | 参考 | – |
| ポジティブ | 0.25 (0.12-0.54) | 0.0004 | 0.25 (0.12-0.54) | 0.0003 | 0.64 (0.27-1.53) | 0.313 |
| 不明 | 0.15 (0.07-0.32) | <0.0001 | 0.14 (0.06-0.29) | <0.0001 | 0.36 (0.15-0.90) | 0.03 |
| 手術 | ||||||
| いいえ | 参考 | – | 参考 | – | 参考 | – |
| はい | 0.46 (0.24-0.86) | 0.016 | 0.38 (0.20-0.71) | 0.002 | 0.35 (0.15-0.82) | 0.016 |
| 放射線療法(RT) | ||||||
| いいえ | 参考 | – | 参考 | – | 参考 | – |
| はい | 0.45(0.16-1.27) | 0.131 | 0.35 (0.13-0.94) | 0.037 | 1.61 (0.38-6.94) | 0.52 |
| 放射線治療の種類 | ||||||
| EBRT | 参考 | – | 参考 | – | 参考 | – |
| EBRT + ブラキ | 0.42 (0.23-0.76) | 0.005 | 0.41 (0.24-0.68) | 0.0006 | 0.37 (0.20-0.70) | 0.002 |
| 化学療法の併用 | ||||||
| いいえ | 参考 | – | 参考 | – | 参考 | – |
| はい | 0.013 (0.002-0.11) | <0.0001 | 0.31 (0.04-2.34) | 0.257 | 0.02 (0.002-0.19) | 0.0006 |
| 化学療法タイプa | ||||||
| シスプラチン | 参考 | – | 参考 | – | 参考 | – |
| その他 | 0.58 (0.20-1.71) | 0.323 | 0.54 (0.18-1.60) | 0.265 | 0.65 (0.15-2.80) | 0.561 |
| 化学療法の週数 | ||||||
| 5週間 | 参考 | – | 参考 | – | 参考 | – |
| <5週間 | 1.75 (1.25-2.45) | 0.001 | 1.67 (1.19-2.35) | 0.003 | 1.47 (0.96-2.25) | 0.074 |
| 化学療法の減量 | ||||||
| いいえ | 参考 | – | 参考 | – | 参考 | – |
| はい | 1.25 (0.82-1.92) | 0.3 | 1.14 (0.74-1.75) | 0.545 | 1.44 (0.80-2.60) | 0.226 |
OS:全生存期間、PFS:無増悪生存期間、CSS:がん特異的生存期間、HR:ハザード比、CI:信頼区間、SCC:扁平上皮がん、RT:放射線療法、EBRT:外部照射療法。
a化学療法を併用する。
bシスプラチンを併用する。
全コホートを対象とした単変量解析(図6(a)、(c)、(d))では、OSの低下は年齢40歳以上(対40歳未満)(OS中央値は40歳以上で124ヵ月、40歳未満では未到達(NR)、p=0.0011)、リンパ管侵襲陽性(リンパ管侵襲が不明の場合のOS中央値NR対不明の場合のOS中央値95.1カ月対不明の場合のOS中央値NR、p<0.0001)、p16陰性(p16陰性の場合のOS中央値17.2カ月対P16陽性または不明の場合のOS中央値NR)であった。多変量解析と一致して、OSとPFSの延長は外科的切除、根治的RT、ブラキセラピー、シスプラチン同時投与、5週間の化学療法終了と関連していた(図7と 8)8)。外科的切除、根治的RT、ブラキセラピーはCSSの延長と関連していた(図9)。RT前後の化学療法は腺癌や腺扁平上皮癌では生存利益と関連しなかった(図10)。
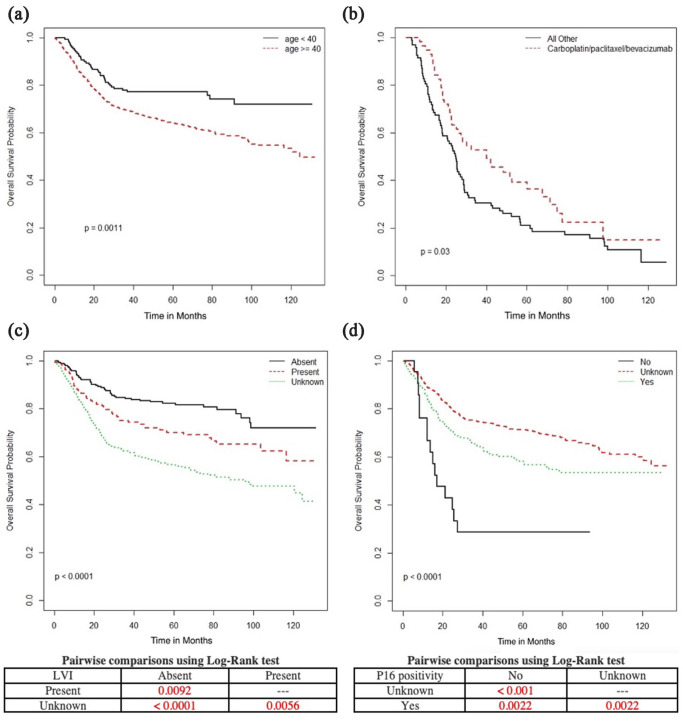
図6.(a)年齢(40歳未満 vs 40歳以上)、(b)再発または転移症例における第一選択全身療法(カルボプラチン、パクリタキセル、ベバシズマブ vs その他の全療法)、(c)リンパ管侵襲(なし、あり、不明)、(d)P16陽性(あり、なし、不明)。
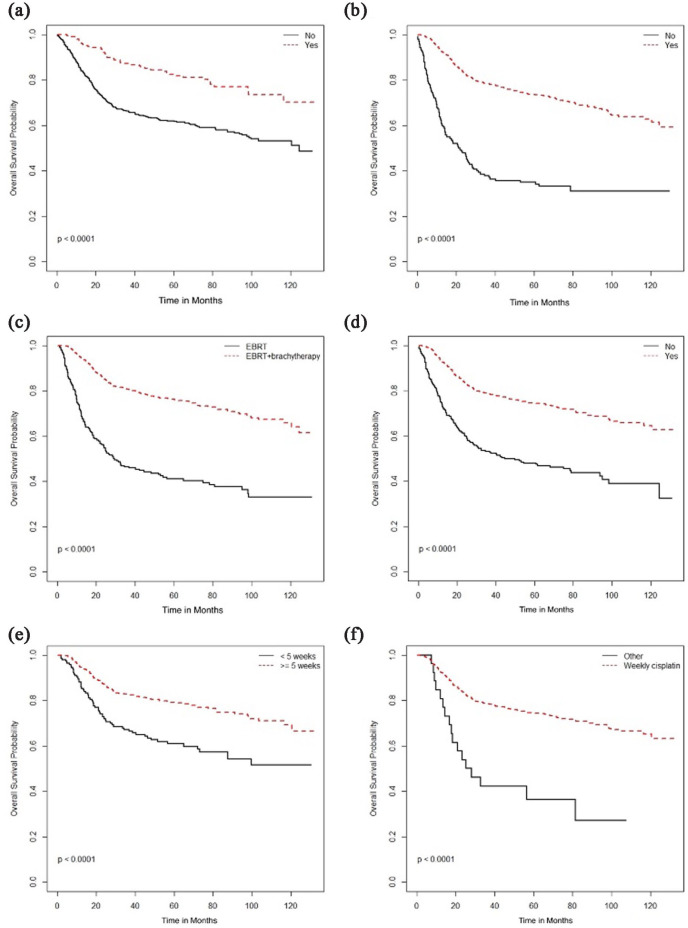
図7.全生存期間(月)と(a)外科的切除、(b)根治的放射線療法(RT)、(c)RTの種類、(d)同時化学療法の使用、(e)同時化学療法の週数、および(f)同時化学療法の種類との関連。
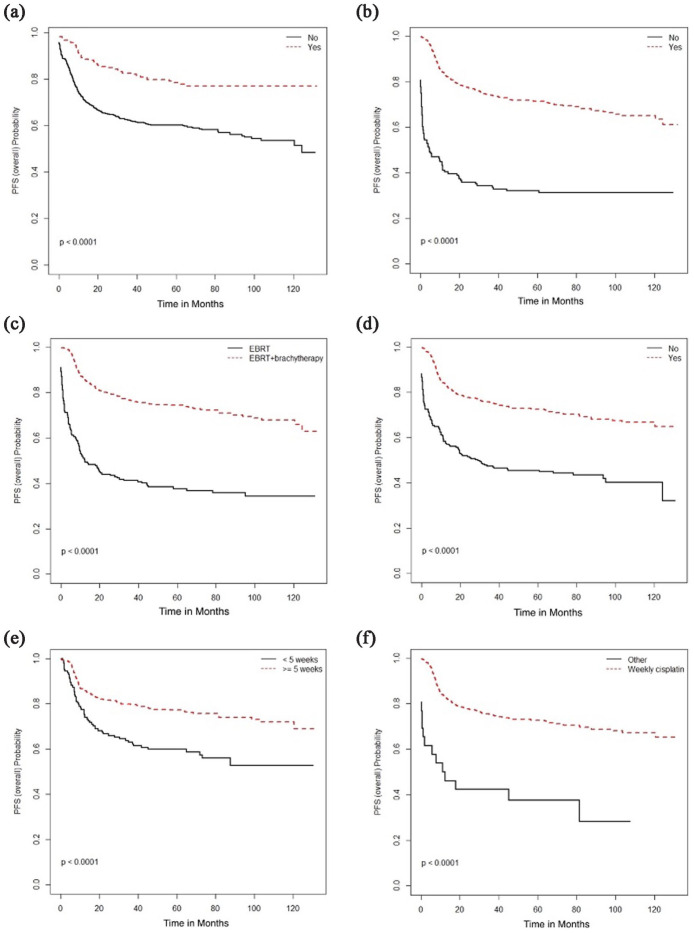
図8.無増悪生存期間(月)と(a)外科的切除、(b)根治的放射線療法(RT)、(c)RTの種類、(d)同時化学療法の使用、(e)同時化学療法の週数、(f)同時化学療法の種類との関連。
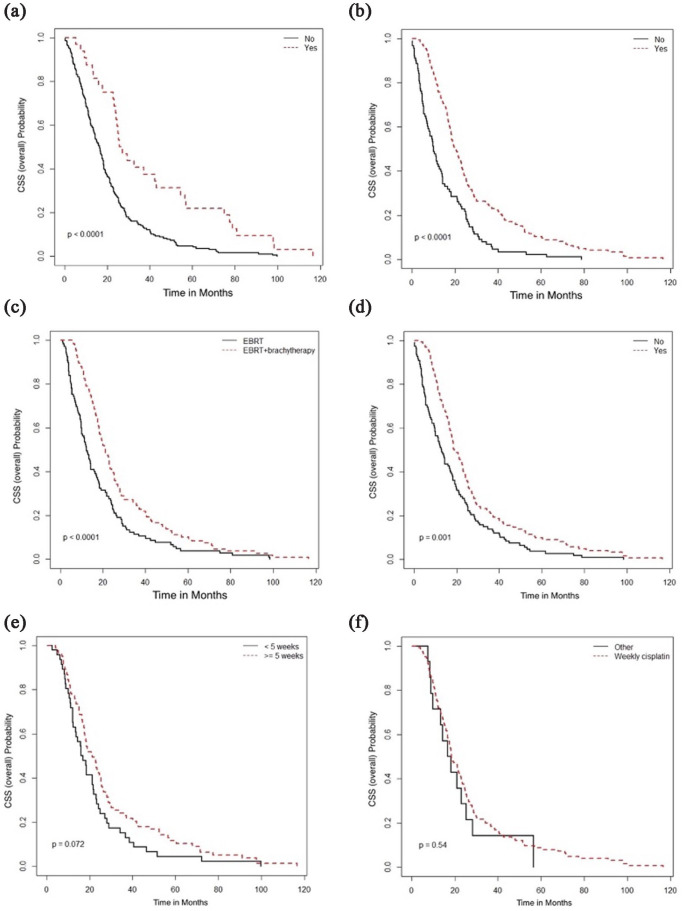
図9. がん特異的生存期間(月)と(a)外科的切除、(b)根治的放射線療法(RT)、(c)RTの種類、(d)同時化学療法の使用、(e)同時化学療法の週数、および(f)同時化学療法の種類との関連。
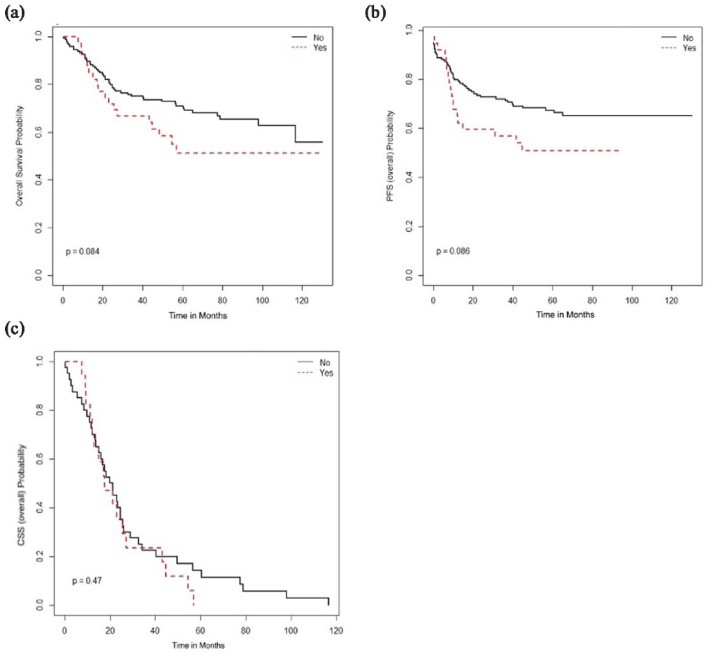
図10. 研究集団における腺癌または腺扁平上皮癌のRT周囲化学療法による生存利益:(a)全生存期間、(b)無増悪生存期間、(c)癌特異的生存期間。
根治療法後の再発は180例(23.1%)に認められ、42.8%が遠隔転移であった。外科的切除後の再発率は、腫瘍が2cm未満の場合は4.1%(n=77)、最初の腫瘍が2cm未満であった場合は24.7%(n=110;p=0.0002)であった;しかしながら、3cmと4cmでは再発率に有意差はなかった;したがって、我々のコホートでは、2cm期(IB1期)は、一次手術が生存に大きな影響を与える最新の病期であると考えられる。診断時に所属リンパ節転移があっても再発率に差はなく、診断時に所属リンパ節転移があった人の再発率は25%(5/25)、リンパ節転移がなかったか不明だった人の再発率は22.6%(37/162)であった(p = 0.75)。再発/転移に対して全身療法を受けた女性151人のうち57人(37.7%)は、カルボプラチン、パクリタキセル、ベバシズマブによる初回治療を受けた。この併用療法は他のレジメンと比較して良好なOSと関連していた(OS中央値40.1ヵ月 vs 24.8ヵ月、p = 0.03、図6(b))。再発または転移の治療を受けた女性151人中60人(39.7%)が二次治療へ、25/151人(16.6%)が三次治療へ移行した。
考察
本研究は、ブリティッシュ・コロンビア州におけるIB期からIV期の子宮頸癌の局所治療と再発のパターンに関する大規模な包括的解析である。我々は、外科的切除がOSを改善し、I期子宮頸癌の管理において重要な役割を果たしている可能性が高いことを見出した。中国で行われた1936人のI期子宮頸癌患者を対象とした同様の研究でも、化学療法のみを受けた患者では外科的切除を受けた患者に比べて再発が増加した12。 さらに、7つの研究のレビューでは、根治的子宮摘出術はCRTのみと比較してIB2期患者の生存率を改善した13。われわれのコホートでは、腫瘍径2cm未満は統計学的に再発の少なさと関連していた(腫瘍径2cm未満での再発は6.49% vs 31.3%、p = 0.00011)。461例のIB期患者を対象とした研究では、2cm未満の腫瘍は副乳房への浸潤が非常に少なく14、また外科的切除後に病理学的にステージアップするリスクが低いことが示されている15。 IB1期患者を対象とした研究では、2.7cm以上の腫瘍はリンパ管侵襲や深部間質浸潤などのリスク因子の増加と関連していることが示されており16、腫瘍径の増大は他の不良な組織学的指標と対応し、相関していることが示唆される。われわれのコホートでは、IB2期やIB3期(それぞれ33.3%、8.9%)に比べ、IB1期のような早期の亜期では、一次外科治療を受ける割合が高い(65.9%)。CRTでは逆の傾向がみられ、IB3期患者の大多数がCRTを受けている(82.1%)。一次手術を受けたIB1期からIB3期の患者は、サブステージに関係なくすべて同様の生存転帰を示し、これは理想的な患者選択を反映している可能性がある。われわれの研究は、2cmを超える腫瘍は外科的切除では最良に対処できない可能性があり、一次CRTの対象となりうることを示す一連の文献を追加するものである。
われわれの知る限り、これはII期からIV期の子宮頸癌における化学放射線療法の生存ベネフィットを実証し確認したカナダ最大のコホートである。II期からIV期の患者における化学放射線療法の有用性は、たとえ化学放射線療法のタイミングが標準的な8週間以内でなかったとしても明らかである。19局所進行子宮頸癌における局所再発の他の危険因子には、非扁平上皮癌組織型やリンパ節転移陽性が含まれる。2080,000人以上の患者を対象とした大規模研究では、腺癌組織型は扁平上皮癌と比較して生存率の悪化と関連していた。 213298人のIB/IIA期患者を対象とした大規模研究において、深部間質浸潤は腫瘍組織型との相関はなく、より高い再発およびより悪いOSと関連することが報告されているように、われわれは扁平上皮がんと腺がんとの間に生存率の差を認めなかった。以前の研究では、p16陽性は前癌病変の進行リスクの高さと関連していたが23、浸潤癌では、p16陰性は進行期、高年齢、および予後不良と関連しており、これは潜在的に腫瘍の分化度の低さに起因している。
われわれの研究結果は、シスプラチンをベースとした化学放射線療法後の補助化学療法による生存ベネフィットがないと報告したランダム化第3相OUTBACK試験の最近の知見と一致している25。 補助化学療法は、いくつかの研究では無病生存率を改善し、遠隔転移を減少させることが示されているが、すべてではない26。腺癌/腺扁平上皮癌の化学放射線療法に対する反応性の低さは、複数の研究でよく報告されている27,28。われわれの州では、放射線照射後の追加化学療法が生存に有利である可能性を示した以前の研究に基づいて、腺がんまたは腺扁平上皮がんの組織型を有する患者に対してのみ放射線照射前後の化学療法が行われた26。浸潤性子宮頸癌における一次化学放射線療法に対する術後補助化学療法の有益性がないことを示すレベル1のエビデンスがある現在、腺癌または腺扁平上皮癌の組織型であっても、術後補助化学療法の有益性は証明されないという現実世界のエビデンスがわれわれの研究で追加された。
私たちのコホートでは、ステージIVのがん患者の生存期間は限られており、カルボプラチン、パクリタキセル、ベバシズマブが進行・再発子宮頸がんの一次治療における現在の標準治療であるが8,29、一次治療を受けた女性は37.7%に過ぎなかった。また、39.7%の女性が二次化学療法に移行しているが、その生存効果は報告されていない30。 このことは、ほとんどの患者が一次治療後にさらなる治療に進むことはないため、最も効果的な治療を前もって行うことの重要性を示している。ランダム化比較試験(RCT)の初期の結果では、ペメトレキセド、ビノレルビン、ゲムシタビン、イリノテカン、トポテカンによる単剤化学療法と比較して、セミピリマブによる生存率の改善が示されている。
制限事項
本研究は大規模な多施設集団コホートであり、単一施設コホートで遭遇する選択バイアスを軽減することができる。われわれのコホートはレトロスペクティブであるため、方法論からくる交絡バイアスが内在しているが、サンプルサイズが大きいことと多変量解析の使用により、そのような側面への対処が試みられている。外科的切除に関する我々の解析では、一次切除と術後補助クリアリング子宮全摘術の両方を一緒に考慮しているため、外科的切除の時期は考慮していない。
結論
われわれの子宮頸癌患者コホートは、化学放射線療法が根治治療の主役であるII期からIV期の子宮頸癌において、ブラキセラピーを併用した化学放射線療法の生存ベネフィットを示している。われわれは、IB1期ではIB2期やIB3期に比べて手術の割合が高く、2cm未満の腫瘍では再発が少ないという、I期における手術の生存ベネフィットを発見した。リンパ管侵襲およびp16陰性を含む組織学的因子は、より悪い生存転帰と関連している。再発率は39.7%であり、カルボプラチン、パクリタキセル、ベバシズマブによる現在の第一選択全身療法は、他のすべての単剤または多剤全身療法と比較してOSの改善を示し、好ましい治療レジメンであるべきである。
脚注
ORCID iD:Christine Wang
宣言
倫理承認と参加同意このプロジェクトの倫理的承認は、British Columbia Cancer Agency Research Ethics Board(UBC BCCA REB)、H19-03422から得たが、本研究は後ろ向き研究であるため、書面によるインフォームド・コンセントは必要なかった。
掲載の同意該当なし。
寄稿者
著者貢献:Christine Wang:概念化、データ整理、形式分析、調査、方法論、原稿執筆。
Beverly Lester:データキュレーション、調査、執筆-校閲・編集。
Longlong Huang:形式分析、執筆-校閲・編集。
ショーン・スン形式分析、執筆-校閲・編集。
ジェニー・J・コウ概念化、調査、方法論、監修、執筆・校閲・編集。
資金援助著者は、本論文の研究、執筆、出版に関して金銭的支援は受けていない。
J.J.K.はヤンセン、アステラス、バイエル、メルク、BMSおよびロシュから謝礼を受領しており、ヤンセンとバイエルから研究資金を得ている。残りの著者は何も公表することはない。
データおよび資料の入手一次データは著者から入手可能。

