コンテンツ
Follow-up of adults with non-critical COVID-19 two months after symptoms’ onset
https://www.clinicalmicrobiologyandinfection.com/article/S1198-743X(20)30606-6/fulltext
要旨
目的
非重症COVID-19を有する成人の2ヵ月間の追跡調査中の症状持続の臨床的経過と予測因子を記述すること。
方法
トゥールズ大学病院で2020年3月17日から6月3日までにRT-PCRによりCOVID-19が確認された非重症患者150人の記述的臨床追跡調査(7日目、30日目(D30)および60日目(D60))を行い、電子カルテおよび電話で収集した人口統計学的データ、臨床データおよび検査データを含む。症状の持続は、D30またはD60時点で以下のうち少なくとも1つが存在することで定義された:体重減少≧5%、重度の呼吸困難または無力症、胸痛、動悸、無呼吸・無気力症、頭痛、皮膚徴候、関節痛、筋肉痛、消化器疾患、発熱または病欠。
結果
D30では68%(n=103/150)D60では66%(n=86/130)の患者が少なくとも1つの症状を呈しており、主に無呼吸/老年期の症状を呈していた(症状発現時59%(n=89/150)D30では28%(n=40/150)D60では23%(n=29/130))。呼吸困難はD30で36.7%(n=55/150)D60で30%(n=39/130)の患者が懸念していた。D30では半数(n=74/150)D60では40%(n=52/130)の患者が無力症を報告した。D60時の持続的な症状は、40~60歳の年齢、入院、症状発現時の異常聴診と有意に関連していた。D30では、重度のCOVID-19および/または症状発症時の呼吸困難が持続的な症状と関連する追加因子であった。
結論
症状発症から2ヵ月後までの間に、非重症COVID-19患者の3分の2は、主に無呼吸・無気力、呼吸困難、無力症を訴えていた。COVID-19患者の長期経過観察は、初期の臨床症状がどのようなものであっても不可欠であると考えられる。
序論
COVID-19の発症時に最も頻繁にみられる症状は、咳、発熱、無力症、筋肉痛、および嗅覚・味覚の変化(アノスミア(嗅覚脱失)/アゲウシアを含む)である。呼吸困難は、ほとんどの場合、症状発症後7~10日の間に起こりうる(1, 2, 3, 4)。
早期予後不良の予測因子を調査した最近の研究では、重度のCOVID-19の潜在的な危険因子が同定されている(1,5,6)。Carfiらによるイタリアでの最近の研究では、COVID-19の入院後も症状が持続することが報告されている(7)。このような証拠は軽度から中等度のCOVID-19については報告されていない。我々の目的は、初期の非重症COVID-19患者におけるD30およびD60における症状の持続性の臨床経過と予測因子を説明することであった。その目的は、COVID-19の初期主要症状を強調することで、非重症COVID-19患者の症状持続時間が長くなるリスクを開業医や患者に警告することであった。
材料と方法
研究デザインと母集団
本疫学研究は、プロスペクティブな追跡調査に基づいて、当院の大学病院において 2020年3月17日から6月3日まで実施した。対象は、COVID-19(SARS-CoV-2のRT-PCR陽性)と確定診断された成人患者(≧18歳)で、当院で入院中または当院の外来臨床評価センター(OCEC)で受診後に診療を受けているすべての患者とした。OCECは、一般開業医(GP)への受診や救急外来での受診を避け、交差感染のリスクを軽減するために開発されたものである。OCECでは、1)鼻咽頭スワブを用いたSARS-CoV-2のRT-PCR検査によるCOVID-19の診断、2)重症化・悪化のリスクとサーベイランスの必要性の評価、3)最終的には患者をモニタリングするための入院を提案することが可能であった。非除外基準は、死亡またはICUに入院している患者(WHOのCOVID-19の臨床管理に関するガイダンスでは重症とされている)(8)、老人ホームや介護施設の入所者、他の医療施設(他の病院、リハビリテーション施設、老人ホームなど)に転院している患者、電話での問診に回答できない患者、D30の時点で追跡調査を受けていない患者とした。
COVID-19が確認されたが重症ではない患者の外来フォローアップは感染症(ID)ユニットが担当した。肺炎の臨床徴候を有するか否かにかかわらず酸素療法を必要としない患者を軽度/中等度のCOVID-19を有する患者と定義した。酸素療法を必要とする肺炎の徴候があるが、ICUへの入院を必要としない患者は、WHOの定義(8)に従って、重度のCOVID-19を有する患者と定義された。IDユニットでは、症状発現から1週間後(7日目:D7)1ヵ月後(30日目:D30)2ヵ月後(60日目:D60)の患者の臨床症状を、作成した特定症例報告書(CRF)を用いて評価した。電話インタビューは、ケアアドバイスメッセージ、トリアージ(特にD7時の生命を脅かす状態の評価)COVID-19の症状持続・出現のスクリーニングを導くための臨床判断アルゴリズムを用いて実施した。ベースラインの特徴は、患者の電子カルテからレトロスペクティブに収集した。
アウトカム
D30 または D60 における持続的な症状は、以下のうち少なくとも 1 つが存在すると定義された:5%以上の体重減少、修正医学研究評議会(mMRC)スケール(9)に よるグレード 2~4 の呼吸困難、世界保健機関(WHO)のパフォーマンス・ステータス分類(10)によるグレード 3 または 4 の無力症、持続的な胸痛、動悸、無呼吸/痛風、頭痛、皮膚徴候(自由記述)関節痛、筋肉痛、持続的な消化器疾患(すなわち下痢、嘔吐、疼痛)発熱(38℃以上の発熱)または病気休暇のうち少なくとも 1 つが存在すると定義された:D30 または D60 における持続的な症状は、以下のうち少なくとも 1 つが存在すると定義された。 下痢、嘔吐、疼痛など)発熱(38℃以上の発熱)病欠。
データの収集
患者の電子カルテ(診察または入院)から、人口統計学的データ、初期臨床データおよび検査データを収集した。関連する併存疾患は、重症COVID-19の高リスクと考えられるもの(すなわち、肥満[体格指数>30kg/m2]、慢性呼吸器疾患、透析、心不全または以前の心血管イベント、肝硬変、インスリン依存性糖尿病、免疫抑制、妊娠)であった(11)。
追跡情報は、特定標準化CRFを用いて、D7,D30,D60で電話で収集した。
症状発現後7日目、外来患者の場合は電話で、入院患者の場合は電子カルテから:呼吸困難、発熱、体重減少、胸痛、インフルエンザ様症状(頭痛、無力症、筋肉痛)消化器疾患(下痢、嘔吐など)無呼吸、老年期障害(S1)。
D30およびD60では、症状発症後、電話による特定の標準化CRF(S2)を用いてCOVID-19の進展を追跡した。病気休暇の継続または出現、全身状態(COVID-19以前より悪化、同じまたは良くなった)mMRCスケールを用いた呼吸困難、胸痛とその引き金となる因子、病状の悪化時および1ヶ月後のフォローアップ時のアナログスケールでの動悸、無呼吸および老衰(0から10まで、合計無呼吸/老衰は正常)頭痛、無力症(WHO)体温>38℃、筋肉痛、関節痛、消化器疾患(すなわち、消化器系の疾患)頭痛、無力症(WHO)体温>38℃、筋肉痛、関節痛、消化器疾患(すなわち、消化器系の疾患)。 e., 下痢、嘔吐、痛み)皮膚徴候(S2)。各症状は、疾患の前に存在しなかった場合のみ考慮した。
欠損データの割合が高いいくつかの臨床変数については、医師が患者のカルテを手作業で確認した。欠落データは、主に呼吸困難、胸痛、異常聴診で、症状発現時の変数に応じて0~29%のデータが関係していた。D30とD60では、体重の変化を除いて、データの欠落はほとんどなかった(D30では57%、D60では33%)。
統計解析
記述統計には、カテゴリカルな変数については頻度分析(パーセンテージ)定量的な変数については平均(標準偏差[SD])を用いた。D30およびD60における臨床症状の持続性の予測因子を同定するために、カテゴリー変数についてはカイ二乗検定またはフィッシャー検定、定量変数についてはスチューデントt検定またはMann-Whitney検定を用いた比較分析を行った。二変量解析では、ロジスティック回帰モデルを用いてオッズ比とその95%信頼区間(95%CI)を算出した。解析は、SAS Enterprise Guide 71 64ビット(SAS Institute Inc. P<0.05は統計的に有意と考えられた。すべての検定は両側検定であった。
倫理
すべての患者は、研究目的で自分のデータが再利用される可能性があることを知らされ、参加を拒否することができた。この研究は、フランスの権威であるCommission Nationale de l’Informatique et des Libertés (CNIL)の助言に従い、個人データを用いて行われた処理業務の教育病院登録簿に登録されている(no.2020_049)。また、ヒト研究における現地倫理委員会の承認を得ている(no.2020_039)。
結果
パンデミックの最初の6週間で、RT-PCRでCOVID-19が確認された293人の患者が、入院患者または外来患者として当院に来院した。ICU患者64人、保育所や長期施設の入所者36人、他の医療施設に転院した患者36人、D30時に24人が追跡調査から外れ、19人が死亡した後、最終的に重症ではないCOVID-19を呈した150人の患者を除外した。D30からD60までの間に、さらに20人の患者が追跡調査不能になった(図1)。
図1
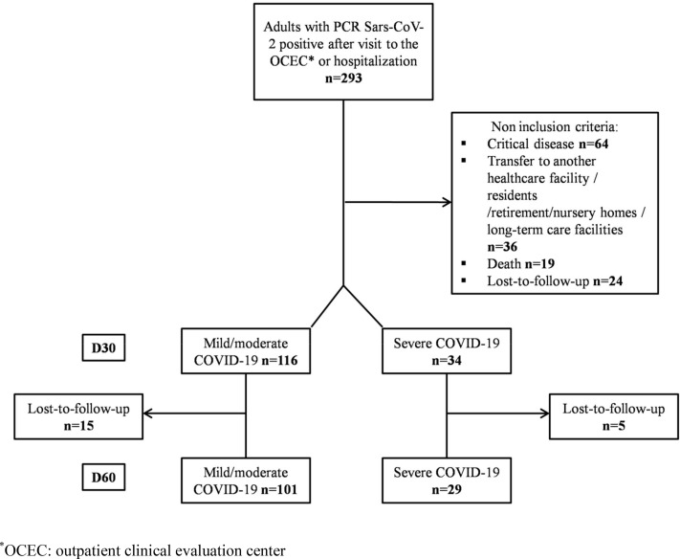
表1COVID-19発症時、および30日目(D30)と60日目(D60)の患者の症状
| 発症n = 150 | D30 n = 150 | D60 n = 130 | ||||
|---|---|---|---|---|---|---|
| 発熱(> 38°C温度) | 76 | (51.4) | 5 | (3.6) | 0 | (0.0) |
| 呼吸困難/息切れ | 49 | (42.2) | 16 | (10.7) | 10 | (7.7) |
| 胸痛 | 15 | (14.0) | 27 | (18.0) | 17 | (13.1) |
| 異常な聴診 | 46 | (39.3) | – | – | ||
| インフルエンザのような症状 | 129 | (87.2) | 54 | (36.0) | 28 | (21.5) |
| 消化器疾患 | 48 | (33.1) | 26 | (17.3) | 15 | (11.5) |
| 下痢を含む | 44 | (91.7) | 13 | (50.0) | 5 | (33.3) |
| 重量、平均±SD | 78.0±19.4 | 77.2±20.2 | 75.6±18.0 | |||
| 減量≥5% | – | 13 | (15.9) | 15 | (17.2) | |
| 無嗅覚症/味覚消失 | 89 | (59.3) | 40 | (27.8) | 29 | (22.7) |
| 動悸 | – | 9 | (6.5) | 14 | (10.9) | |
| 関節痛 | – | 13 | (9.8) | 21 | (16.3) | |
| 皮膚の兆候 | – | 21 | (15.4) | 15 | (11.5) | |
| 最初の入院 | 53 | (35.3) | – | – | ||
| 最初の臨床症状 | ||||||
| 軽度/中程度のCOVID | 116 | (77.3) | – | – | ||
| 重度のCOVID | 34 | (22.7) | – | – | ||
| 病欠 | – | 26 | (19.7) | 14 | (11.2) | |
D30およびD60における追跡調査では、症状発現後平均32.7±2.5日(範囲27~37)および59.7±1.7日(範囲57~67)に電話連絡が行われた。D30では103/150(68%)の患者が少なくとも1つの症状を報告したのに対し、D60では86/130(66%)であった(表II)。しかし、D60では関節痛を除き、各症状の報告頻度はD30よりも低かった。D30では、46%(n=73/150)の患者がCOVID-19発症時よりもまだ気分が悪いと感じていたのに対し、D60では37%(n=48/130)であった。
表2 症状発現後30日目(D30)および60日目(D60)における1回以上の持続症状を有する患者の特徴
| 患者 | 合計 | で1以上の持続する症状 | |||||||
|---|---|---|---|---|---|---|---|---|---|
| D30(n = 150) | D60(n = 130) | ||||||||
| N | % | N | % | P値 | N | % | P値 | ||
| 150 | 100 | 103 | 68 | 86 | 66.1 | ||||
| 女性 | 84 | 56.0 | 59 | 57.3 | 0.6 0.6 | 48.0 | 55.8 | 0.3 | |
| 年齢(年) | |||||||||
| <30 | 16 | 10.7 | 7 | 6.8 | 0.06 | 4 | 4.7 | 0.026 | |
| 30-39 | 32 | 21.3 | 21 | 20.4 | 19 | 22.1 | |||
| 40-49 | 27 | 18.0 | 24 | 23.3 | 23 | 26.7 | |||
| 50-59 | 37 | 24.7 | 28 | 27.2 | 21 | 24.4 | |||
| 60-69 | 19 | 12.7 | 11 | 10.7 | 10 | 11.6 | |||
| ≥70 | 19 | 12.7 | 12 | 11.7 | 9 | 10.5 | |||
| 医師;医療従事者(#文脈に応じて | 75 | 50.0 | 49 | 47.6 | 0.38 | 43.0 | 50.0 | 0.6 0.6 | |
| 併存疾患(n) | |||||||||
| 0 | 69 | 46.0 | 46 | 45.6 | 0.75 | 42 | 48.8 | 0.5 | |
| 1 | 52 | 34.7 | 35 | 34.0 | 25 | 29.1 | |||
| 2つ以上 | 28 | 18.7 | 21 | 20.4 | 19 | 22.1 | |||
| 発症時の症状 | |||||||||
| 熱 | 76 | 51.4 | 54 | 53.5 | 0.45 | 44 | 52.4 | 0.8 | |
| 呼吸困難 | 49 | 42.2 | 38 | 50.0 | 0.02 | 28 | 45.2 | 0.3 | |
| 胸痛 | 15 | 14.0 | 11 | 15.9 | 0.4 | 9 | 15.8 | 0.6 0.6 | |
| 異常な聴診 | 46 | 39.3 | 38 | 47.5 | 0.0095 | 32 | 47.1 | 0.046 | |
| その他の呼吸器症状 | 135 | 91.2 | 90 | 90.1 | 0.5 | 76 | 90.5 | 0.6 0.6 | |
| インフルエンザのような症状 | 129 | 87.2 | 88 | 87.1 | 0.99 | 73 | 86.9 | 0.7 | |
| 下痢 | 44 | 30.8 | 31 | 32.0 | 0.65 | 26 | 32.5 | 1 | |
| 無嗅覚症/味覚消失 | 89 | 59.3 | 63 | 61.2 | 0.5 | 55 | 64.0 | 0.2 | |
| 最初の入院 | 53 | 35.3 | 43 | 0.017 | 37 | 43 | 0.011 | ||
| 最初の臨床症状 | 0.02 | 0.2 | |||||||
| 軽度/中程度のCOVID | 116 | 77.3 | 74 | 71.8 | 64 | 74.4 | |||
| 重度のCOVID | 34 | 22.7 | 29 | 28.2 | 22 | 25.6 | |||
D30とD60で報告された症状の中で最も頻度が高かったのは、アノスミア(嗅覚脱失)/アゲウシアであった(表I)。アナログスケール(0から10まで)で見ると、疾患が悪化した瞬間の平均無呼吸/老年期のスコアはそれぞれ1.5±2.1(0から8の範囲)および1.9±2.5(0から8の範囲)であった。 5(0~8の範囲)であり、D30では平均スコアは7±2.9(0~10の範囲)および7.7±2.3(0~10の範囲)であり、D60ではそれぞれ7.1±2.3(0~10の範囲)および8.3±1.6(5~10の範囲)であった。
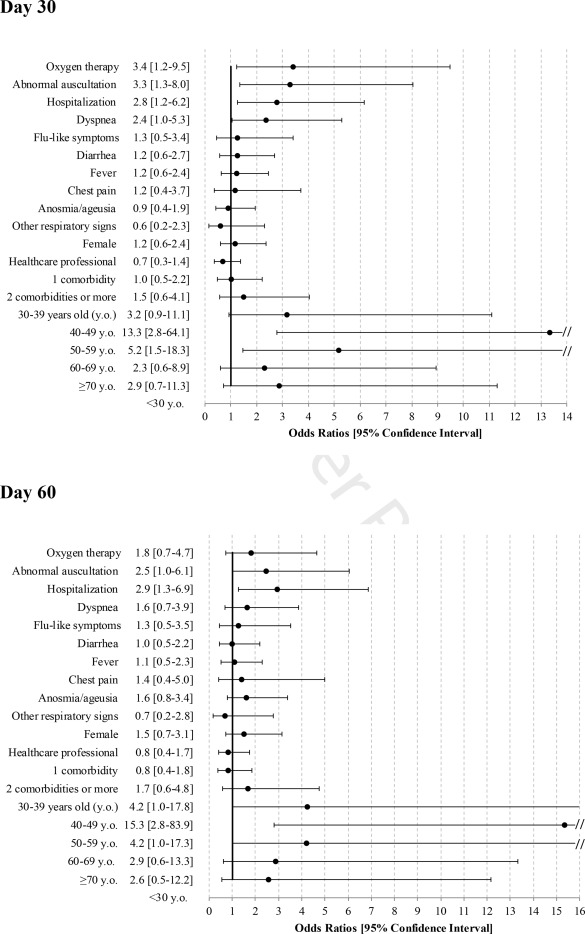
D30時点での持続的な症状は、症状発現時の入院、初期臨床症状、呼吸困難、聴診異常と有意に関連していた(図2)。D30時の持続的な臨床症状は40~60歳の年齢階級と関連していたが、既往症とは関連していなかった。D60では、同年齢階級の40~60歳と同様に、入院と症状発現時の異常聴診との関連性が維持された。
図2持続性COVID-19症状の予測因子
議論
この研究では、軽度または中等度のCOVID-19を有する150人の患者の中期経過は好ましくないことが示された:3分の2の患者はD30とD60で症状を訴え、3分の1以上の患者はD60でCOVID-19発症時よりもまだ気分が悪いか、または臨床状態が悪化していると感じていた。これらの症状の長期化は、40~60歳の年齢、症状発症時の入院、重度のCOVID-19,呼吸困難または聴診異常と有意に関連していた。
我々の研究の主な強みは、早期に重症ではないCOVID-19を呈し、D30およびD60の患者を対象としたプロスペクティブな追跡調査が十分に記録されていることであった。実際、最近の国際的な文献では、COVID-19患者の臨床症状と経過についてのエビデンスが提供されている(2,12-15)が、主にICUでの最も重篤な症例と初期悪化の予測因子についてのエビデンスが提供されている。WHOは、発症から回復までの期間の中央値は、軽症例では約2週間、重症または重症の場合は3~6週間であると述べている(16)。中国の武漢で行われた小規模研究では、生存者では肺機能や心機能の低下が続いていることが示されている(1)。
軽度または中等度のCOVID-19(頻繁に呼吸器症状やインフルエンザ様症状を呈する)患者の初期臨床症状は、ニューヨーク、英国、イタリアで報告された症状発現時の重症患者を含む先行研究(17,18)と同様であった。しかし、我々の研究に含まれる患者は若く(平均年齢49歳、重症例では62~73歳)(13,14,15)、医療専門家はこの時点での国の推奨事項と診断検査へのアクセスを優先しているため、過大評価されていた(19)。
軽度または中等度のCOVID-19を有する患者では、アノスミア(嗅覚脱失)/アゲウジア、筋肉痛または頭痛などの異なる症状が持続していた。最近の研究では、Lechienら(17)は、軽度から中等度のCOVID-19の終了後少なくとも7日後に37.5%の患者で持続的な嗅覚機能障害を報告している。この症状の正確なメカニズムは不明である。患者にはこの異常を伝え、専門医を紹介すべきである。
我々の研究では、D30の時点では半数の患者がまだ気分が悪くなっているか、症状発現前よりも臨床状態が悪化しており、7%の患者が重度の無力症を報告していた(D60では3.1%)。患者の3分の1に呼吸困難があり、約6分の1に胸痛があった。このような状況は患者さんにとって特に怖いものである。胸部検査による厳密な検査が必要と思われる。実際、D30およびD60での評価は、利用可能な身体的、生物学的、画像学的評価を行わずに、電話による申告的なものであった。我々は、訓練を受けた研究者によって管理された標準化された質問票を用いて、この潜在的な報告バイアスをコントロールした(補足データS1およびS2)。しかし、主観的な訴えは医療界の注意と注目に値するものであり、医療の中で考慮に入れる必要がある。さらに、原発性サイトメガロウイルスまたはエプスタインバーウイルス感染症のようないくつかの感染症は、必ずしも身体検査上の明白な異常を伴わずに、持続的な症状と関連していることが知られている(20,21,22)。
症状のあるCOVID-19に関連した重度の炎症反応は、このような長期の回復と症状の持続を促進する可能性がある。また、COVID-19後の心的外傷後ストレス障害の可能性を示唆する著者もおり、これは無力症や幸福度の低下などの症状の長期化に寄与する可能性がある(23,24)。このような複雑な嗜癖性精神障害は、急性呼吸窮迫症候群の後にすでに示されている(25,26)。この仮説は、再現性のある心理学的評価がないために、我々の研究では詳細に述べることができなかったが、おそらく探求されるべきであろう。
二変量解析では、症状の長期化は40~60歳の年齢、症状発症時の入院、重度のCOVID-19,呼吸困難または異常な聴診と有意に関連していることが明らかになった。患者のベースライン特性が部分的にレトロスペクティブに収集されていたため、潜在的な寄与因子のデータが欠落しており、二変量解析の主な寄与因子(呼吸困難、異常な聴診)では最大29%のデータ欠落があったため、多変量解析のモデル化ができなかった。しかし、二変量解析の所見は臨床的に関連していた。喫煙状況が利用できなかったため、症状の持続期間(特に無呼吸・無月経や慢性呼吸困難)との関連性を調べることは興味深いことであった。
この観察研究では、非重症のCOVID-19患者150人をプロスペクティブに追跡調査することができ、疾患の進展を評価することができ、最も軽度の症状であっても中期的な経過観察が必要な症状と関連していることを示すことができた。このように、COVID-19のパンデミックは、その終了後も長い間、ケアの負担を伴うことになるだろう。
