コンテンツ
The “Extreme Exercise Hypothesis”: Recent Findings and Cardiovascular Health Implications
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC6132728/
2018年8月28日
要旨
レビューの目的
「極端な運動仮説」は、身体活動量と心血管系の健康アウトカムとの間にU字型または逆J字型の用量反応曲線があることを特徴としている。このレビューでは、「極端な運動仮説」を支持または反論する可能性のある最近の知見を要約する。さらに、一部のベテラン耐久アスリートで報告されている心臓の解剖学的、構造的、収縮性、バイオマーカーの異常が心血管系の健康に及ぼす影響についても考察する。
最近の知見
疫学研究や持久系アスリートのコホートにおける観察から得られた新たなエビデンスは、大容量および/または高強度の長期運動トレーニングを行った場合に、心血管系に悪影響を及ぼす可能性のある症状が現れる可能性があることを示唆しており、これは身体的にアクティブなライフスタイルの健康上の利点を減衰させる可能性がある。冠動脈石灰化の促進、運動誘発性心臓バイオマーカーの放出、心筋線維症、心房細動、さらには心臓突然死のリスクが高いことがアスリートで報告されている。
概要
主に 「極端な運動仮説 」を支持する状況証拠がある。不顕性およびアテローム性硬化性冠動脈疾患(動脈硬化性冠動脈疾患)構造的な心血管系の異常および不整脈は、最も活動的なベテラン耐久アスリートの中にも存在しており、有害な心血管系の転帰のリスクを減らすためには、適切な臨床的フォローアップが必要である。これらの所見がベテラン耐久アスリートの長期的な心血管健康への影響を確立するためには、今後の研究が必要である。
キーワード
持久運動、動脈硬化、心筋線維症、心臓突然死、身体活動、アスリート
序論
世界保健機構(WHO)は、18~64歳の成人が中等度の有酸素運動を週150分以上、または高強度の有酸素運動を週75分以上、またはそれらと同等の組み合わせで行うことを推奨している[1]。さらに、主要な筋群を対象とした補完的な筋力増強活動を週に2日以上行うべきである。
定期的な有酸素運動とレジスタンストレーニングは、心血管系の罹患率[2, 3]および死亡率[4, 5]のリスク低下と関連している。有酸素運動量は身体活動の持続時間と強度を大きく反映しており、関連する健康効果との間の用量反応関係は曲線的であることが多く、運動によって誘発された健康改善が最も大きいのは曲線の最初であると言われている[6]。
しかし、WHOはより多くの運動を行うことを推奨しており、現在の推奨運動量の3~4倍程度の運動量で最大の心血管健康効果が得られると推定されている[7, 8]。
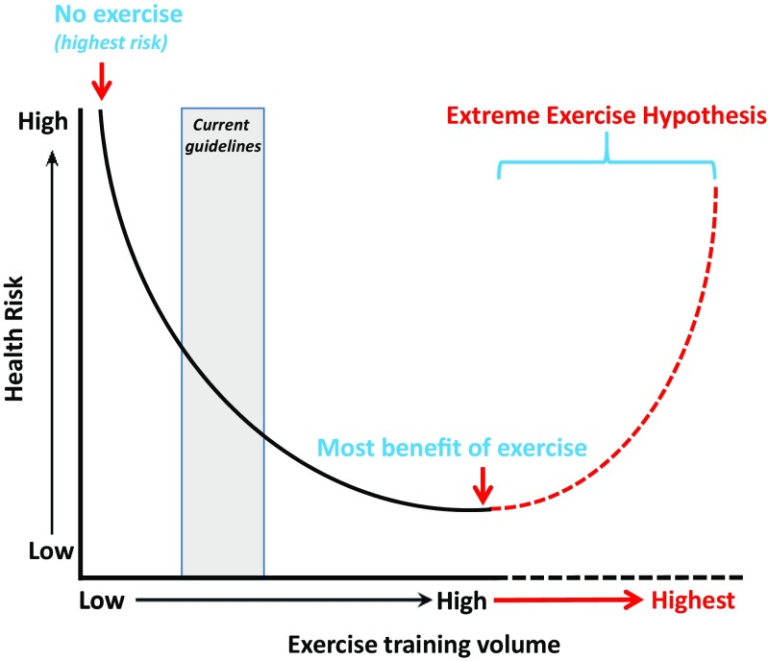
「最適量」を超える運動量の健康効果については、現在議論がなされている。いくつかの疫学研究では、運動量が多いと病気や死亡のリスクが高まることが報告されている[4, 9–, 10]。横断的な研究では、最も活動的なベテラン耐久ランナーは心筋線維症[12,13]、冠動脈石灰化[14-]、心房細動[15]のリスクが高いことが報告されている。これらの観察結果は、慢性的な大量の持久力運動トレーニングが心臓に有害である可能性を示唆している。そこで、「極限運動仮説」は、U字型または逆J字型の曲線で特徴づけられる身体活動量と健康アウトカムとの間の用量反応関係を見直すことを示唆している(図1)。
図1
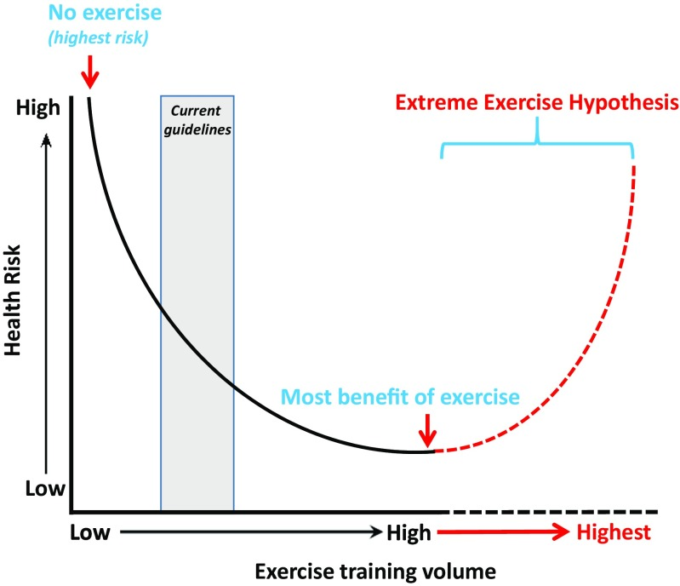
「極限運動仮説」の概念概要
運動量の増加は健康リスクを曲線的に減少させるが、最適な運動量を超えて運動トレーニングを行うと、その健康効果が一部失われる可能性がある。
「極端な運動仮説」の肯定・否定は、スポーツカーディオロジーの分野で話題になっている。大量・高強度の運動が心臓に悪影響を及ぼす可能性があるというメッセージは、一般人口の間で身体的に活発なライフスタイルを阻害し、身体的不活動の有病率の増加に寄与しているのではないかという有効な懸念がある。
本レビューの目的は、(1)「極端な運動仮説」を支持または反論する最近の知見をまとめ、(2)運動誘発性の(mal)適応が心血管系の健康アウトカムに及ぼす潜在的な影響を解釈することである。
潜在的な上限値の特定
身体活動と心血管系の健康アウトカムとの間の用量反応関係を調べるのに十分なパワーを有する研究はほとんどなく、これにより潜在的な上限を特定することが可能となった。Aremらは、米国と欧州の6つのプロスペクティブ集団ベースのコホートから得られた余暇時間の身体活動データを組み合わせて、661,137人の研究集団を作成した [9–]。全死因死亡のリスクが最大に減少したのは、現在の推奨運動量の3~5倍の運動量であった(ハザード比[HR]:0.61,95%信頼区間[CI]:0.59~0.62)。
現在の推奨運動量の10倍以上の運動量で身体活動を行っている人は、非活動的な基準群と比較して死亡リスクが低かった(HR:0.69,95%CI:0.59-0.78)が、最も活動的な群の健康上の有益性は、最適な運動量群と比較して小さかった(31% vs. 39%のリスク低下)。
Learらはさらに最近、低所得国から高所得国までの17カ国の130,843人のコホートを分析し、身体活動が死亡率と心血管疾患(心血管疾患)に及ぼす影響を調査した[4]。身体活動量の多いグループの個人は、身体活動量の少ないグループと比較して、全死因死亡率(HR:0.65,95%CI:0.68-0.77)および主要な心血管疾患(HR:0.75,95%CI:0.69-0.82)のリスクが大幅に減少していた。
週に112分を超えるレクリエーション的身体活動は、死亡率と主要な心血管疾患の複合エンドポイントのリスクを最大に減少させた(HR:0.89,95%CI:0.82-0.95)が、週に255分を超える身体活動量では、これらの有意な健康上の利点は失われていた。
これらの観察結果は、運動量が多ければ多いほど必ず良いという考え方を覆すものである。しかし、(1) 「極端な運動仮説」を支持する実際の所見と、(2)最も活動的なグループに属する比較的少数の個人による統計的要因による健康効果の喪失を区別することは依然として困難である。この可能性は、リスク推定値の信頼区間が大きいことからも裏付けられている。限られた現在の証拠と多数の潜在的交絡因子に基づいて、現時点では身体活動の有益性の上限を明確にすることは困難である。今後の研究では、活動性の高いアマチュアアスリートを含む大規模コホートからのデータを組み合わせて、最高量の身体活動の健康効果を判断すべきである。
加速する冠動脈石灰化
動脈硬化性冠動脈疾患(CAD)は心血管疾患の最大の原因であり、遺伝的要因と生活習慣の両方に大きく依存している[16]。定期的な身体活動と運動トレーニングは、脂質レベル[17]、血圧[18]、炎症[19]を含む選択された心血管疾患危険因子の減少と関連している。冠動脈の動脈硬化は、さまざまな画像技術を用いて評価することができる(表1)が、その中でもコンピュータ断層撮影(CT)は、最も費用がかからず、最も早く、最も広く使用されている。冠動脈石灰化(CAC)スコアはCT画像から導き出すことができ、将来の心臓イベントの優れた予測因子である[20]。興味深いことに、Möhlenkampらは、一般集団の年齢とリスク因子をマッチさせた対照群(22%)と比較して、108人のマラソンランナー(36%)における冠動脈石灰化スコア≧100アガットストン単位の有病率が高いことを発見した。
表1 持久系アスリートの動脈硬化性動脈硬化性冠動脈疾患および/または心筋線維症を評価するためのイメージング技術
| 冠状動脈アテローム性動脈硬化症 | 心筋線維症 | ||
|---|---|---|---|
| 技術 | 結果 | 技術 | 結果 |
| CT | 冠状動脈石灰化(冠動脈石灰化)スコア | 経静脈心内膜心筋生検—ピクロシリウスレッドまたはマッソン染色 | フィブリルコラーゲンの定量化 |
| CT冠動脈造影 | プラークの特徴(すなわち、プラークの表現型、プラークの体積) | ガドリニウム造影剤注入による心臓MRI | 限局性心筋線維症の存在と量 |
| IVUS | アテローム性動脈硬化症の負担とプラークの特徴 | T1マッピングによる心臓MRI | びまん性心筋線維症の存在と量 |
| 10月 | プラーク脂質含有量、マクロファージ浸潤および線維性被膜の厚さ | ||
| 心臓MRI | プラークの特徴 | ||
CTコンピュータ断層撮影、IVUS血管内超音波、OCT光コヒーレンス断層撮影、MRI磁気共鳴画像、動脈硬化性冠動脈疾患冠動脈疾患
最近の研究では、広く引用されているこの観察に関する重要な新しい洞察が得られている。Aengevaerenらは、284人の男子アマチュアアスリートを対象に、生涯にわたる身体活動量と冠動脈硬化症の有病率および特徴との関連を調査した [21–]。最も活動的なアスリートは現在の推奨量の4倍の運動量を日常的に行っていたのに対し、最も活動的でないアスリートは現在の推奨量で運動していた。
最も活動的なアスリートは、最も活動的でないアスリートよりも冠動脈石灰化の有病率が高かった(68%対43%、オッズ比[OR]:3.2,95%CI:1.6-6.6)。しかし、最も活動的なアスリートはまた、最も活動的でないアスリートに比べて混合プラークの有病率が低く(48%対69%;OR:0.35,95%CI:0.15-0.85)石灰化プラークのみの有病率が高い(38%対16%;OR:3.57,95%CI:1.28-9.97)ことが示された。
この観察は、混合プラークが石灰化プラーク(38%対6%)と比較して将来の心血管イベントの発生確率が高いことと関連していることから、臨床的に重要な意味を持つ。
同様の所見は、152名のベテランアスリートと92名の安静な対照者からなる英国のコホートで報告されている[23–]。男性アスリートは、年齢およびリスク因子をマッチさせた安静な対照群と比較して、動脈硬化性プラークを有することが多く(44%対22%、p=0.009)冠動脈石灰化が300を超える有病率が高かった(11%対0%、p=0.009)。ここでも、ベテランアスリートでは石灰化プラークが優勢であったが、対照群では混合プラークがより優勢であった。これらのデータを総合すると、長期の運動トレーニングは冠動脈のアテローム性動脈硬化の促進と関連しているが、プラークの石灰化の促進は冠動脈石灰化スコアの増加に伴う心血管系リスクを上回る可能性があることが示唆された。この仮説を確認するためには、追加の縦断的研究が必要である。
Linらは、Race Across the USA(140日間のレースで3080マイル)の参加者8人のプラーク特性の変化を評価した [24]。4人のランナーはレース前後のCT血管造影では動脈硬化性冠動脈疾患の証拠がなかったが、レース前に冠動脈硬化症を認めた4人のランナーでは腔内狭窄とプラーク体積(範囲:4.8-94mm3)が増加していた。プラーク量の変化は主に非石灰化プラークの増加に起因していた。
しかし、高感度C反応性蛋白(CRP)の増加が同時に認められたことから、運動誘発性の炎症がプラーク進行の促進に寄与している可能性が示唆された。最初に増加した非石灰化プラーク量がレースの回復期に石灰化プラーク量に変化するかどうかは不明である。これまでの研究では、運動は副甲状腺ホルモンを増加させ [25]、ビタミンD3を減少させ [26]、マグネシウムレベルを減少させ [27] 、これらはすべてカルシウム-リン酸代謝のバイオマーカーであり、血管石灰化に影響を与える可能性があることが示されている [28]。
退役軍人アスリートにおける冠動脈アテローム性動脈硬化の加速化の根底にあるメカニズムを調査する今後の研究が必要であり、脆弱な患者集団におけるプラークを安定化させるための戦略を改善する方法についての洞察を提供する可能性がある。
心筋線維症の増加
心筋細胞損傷のマーカーであるトロポニンや心筋ストレスのマーカーであるB型ナトリウム利尿ペプチド(BNP)などの心臓バイオマーカーの運動誘発性上昇は、持久運動後のアスリートによく見られる[29]。最近の研究では、心筋線維化のマーカーであるガレクチン-3 [30] や、細胞外マトリックスのリモデリングと線維化のマーカーである可溶性腫瘍性抑制-2 (sST2) などの新しい心臓バイオマーカーに対する持久運動の影響を調査した [31]。ガレクチン-3の安静時濃度は、アスリート(n = 21)では対照群(n = 21)に比べて高かったが、30km走後には有意な上昇が観察された(12.8 ± 3.4~19.9 ± 3.9 ng/ml、p < 0.001)[30]。同様に、sST2濃度はマラソン後に上昇し(34.2~54.2 ng/ml、p < 0.001)79人中68人(86%)の選手が基準上限値を超える濃度を示した。sST2レベルの完全な正常化は48時間以内に起こった [31]。心臓バイオマーカーの上昇は緩やかで一過性であるが、これらの上昇が臨床的にどのような意味を持つかは不明である。したがって、長時間の高強度運動に反復的に曝露される長期の運動トレーニング/競技は、心筋線維化を増加させる可能性がある。
心筋細胞の損傷は、細胞外マトリックス中のコラーゲン浸潤によって特徴づけられる心筋線維化をもたらす。心筋線維化の有無および程度は、死後生検で得られた心筋の顕微鏡分析または心臓磁気共鳴画像法(MRI;表1)によって決定することができる。スポーツ選手を対象としたMRIを用いた以前の研究では、心筋線維症の有病率は研究集団間で大きく異なる(0%~50%)ことが報告されている[13, 32]。
システマティックレビューでは、スキャンした509人のアスリートのうち30人(5.9%)に心筋線維症の証拠が見つかった[33-]。心筋線維化のパターンは不均一であり、最も頻繁に心室間隔と右心室挿入部付近に位置していた。心筋線維症の存在は累積運動量と強く関連していた。ドイツ[34]や米国[35]の研究とは対照的である。Bohmらは、競争力のあるエリート男性マスター耐久アスリート33人と、年齢、身長、体重をマッチさせた対照者33人の間で、左右の心室機能パラメータに差はなく[34]、心筋線維症が観察されたのは1人のアスリートのみであった。Abdullahらは、長期運動家(<2/2-3/4-5/6-7運動セッション/週)のグループ間で左室特性を比較し、身体活動量の増加に伴って心臓の構造と機能が段階的に改善することを明らかにした[35]。92人の研究参加者のうち、2-3セッション/週のグループでは、1人の運動家のみに遅延性のガドリニウム増強が観察された。これらの研究は、心筋線維症が持久系アスリートの間ではまれな所見であることを示唆している。有病率の不一致は、研究集団の年齢やトレーニング状況、あるいは生存率の偏りによるものかもしれない。一方、Wilsonらは、心血管系MRIの遅延ガドリニウム増強を用いて、高度に訓練された12人のベテラン耐久アスリートのうち6人の心筋線維症の多様なパターンを説明している[36]。運動量と心筋線維症の発症との関連を確認するためには、さらなる前向き研究が必要である。
これまでの研究では、主にガドリニウム注入による局所線維化の判定が行われていたが、T1マッピングを用いてびまん性線維化の定量化が行われるようになってきている(表1)。Gormeliらは、運動選手の左室(LV)のネイティブT1値(1230±39ms対1174±36ms、p<0.001)および心室間中隔(IVS)のネイティブT1値(1268±48ms対1180±27ms、p<0.001)が、マッチした安静時対照群と比較して有意に高いことを明らかにした[37]。さらに、LV(p < 0.05)とIVSのネイティブT1値(p < 0.05)は、5年以上のトレーニングを行ったアスリートでは、5年未満のトレーニングを行ったアスリートと比較して有意に高く、LVの拡張末期容積とIVSの壁厚の最高値は、最も長いトレーニングを行ったアスリートで認められた。これらのデータは、トレーニングを重ねると心臓のリモデリングが大きくなるだけでなく、びまん性の心筋線維症も大きくなる可能性があることを示唆している。
アスリートにおける心筋線維症の臨床的な影響はほとんど解明されていない。ドイツの研究では、線維症のある選手とない選手では、それぞれ25%対1%の割合で冠動脈再灌流がより一般的であることが明らかになっている[12]。Schnellらは、非持続性心室性不整脈、症候性心室頻拍、進行性LV機能障害などの孤立性心嚢下線維症を有するベルギーのアスリートにおける重篤な心臓合併症の症例シリーズを報告している[34]。心筋線維症を有する英国の退役軍人アスリートは正常な心機能を示したが、線維化した部位では共局在性の局所的な心機能障害が認められ、心筋の歪みと基底から頂点への勾配が減衰していることが証明された[38]。これらの観察は、心筋線維化の存在は、将来の有害な心血管系転帰の可能性を評価するために適切な臨床フォローアップが必要であることを示唆している。
運動と心房細動
習慣的な身体活動、mL O2/kg/minまたは代謝等価物(METs;1MET=3.5mL/kg/min)で表される心肺体力(CRF)と心房細動(心房細動)の発症との関連は複雑である。最近の2件の研究では、心肺持久力(CRF)の上昇は心房細動のリスクの段階的な低下と関連していることが報告されている[39,40]。
この観察は、高齢者を対象としたプロスペクティブ観察研究 [41] や長距離クロスカントリースキーヤーを対象とした大規模コホート研究 [42–] とは対照的であり、運動強度や運動量が高い人は心房細動を発症するリスクが高いことが示されている。
別のシステマティックレビューと症例対照研究のメタアナリシスでは、アスリートの方が対照研究に比べて心房細動の全体的なリスクが有意に高く、OR値は5.29(95%CI: 3.57-7.85; p = 0.0001)であった [43]。他の研究では、持久系スポーツの練習は、潜在的な交絡変数と関連する危険因子を調整した後でも、心房細動を経験する確率を2~10倍に増加させることが報告されている[44]。
長時間の高強度持久力運動によって誘発される心房細動の可能性のあるメカニズムを図2に示す [7, 46-48]。時間をかけて繰り返される大量・高強度の有酸素運動の自律神経、構造、血行力学的効果の組み合わせが、おそらく心房細動リスクの増加に寄与していると考えられる。追加の病態生理学的機序には、交感神経/副交感神経緊張の異常、および反復的な体液および電解質のシフトが含まれる。
図2
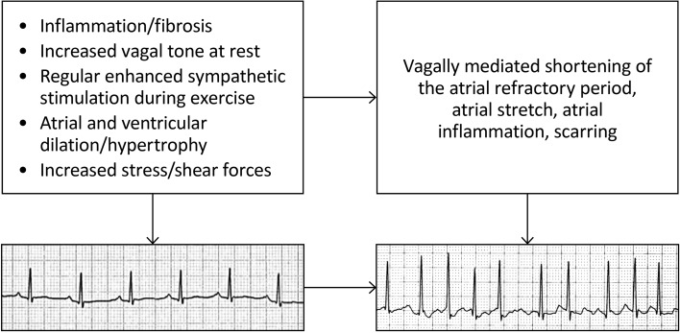
激しい持久力運動によって誘発される心房細動のメカニズムと関連する後遺症。時間をかけて繰り返される大量・高強度の有酸素運動の自律神経、構造、血行力学的効果の組み合わせが、不整脈リスクの増加の一端を担っていると考えられる([7, 46-48]より引用)。
一方、一般集団では、心肺持久力(CRF)の増加は心房細動のリスクの低下と関連している[39, 40]。また、少なくとも1件の非ランダム化研究では、医師主導の運動プログラムによる心肺持久力(CRF)の増加が、体重減少が最小限であっても、肥満患者における心房細動の再発を減少させることが示されている [49] [50]。これらの所見は、身体活動と心房細動の発症との関係を逆J字カーブで表すのが最適であることを示唆している。軽度から中等度の運動量は減少するが、大量の運動は心房細動のリスクを高める可能性がある[7]。
心臓突然死
高強度の運動は、一過性ではあるが急性的に、基礎となる心臓病を持つ個人において、心臓突然停止(SCA)または心臓突然死(SCD)のリスクを増加させる可能性がある [51]。死因は通常、若年者(40歳未満)と高齢者(40歳以上)では異なる。若年者の運動中の死亡原因は、主に肥大型心筋症(HCM)冠動脈異常、右室心筋症(RVCM)などの先天性または先天性の心臓疾患によるものである[52]が、高齢のアスリートでは動脈硬化性冠動脈疾患(AS動脈硬化性冠動脈疾患)が主な死亡原因である[53]。
12~45歳の運動参加者を対象としたカナダの研究では、1,850万人年の観察期間中に74例の心臓突然停止が発見され、年間10万人の運動参加者あたり0.76例の発生率となった [54–]。合計16例の心臓突然停止症例が競技スポーツ中に発生し、そのうち44%が生存していたのに対し、58例が非競技スポーツ中に発生し、そのうち44%が生存していた。さらに重要なことは、肥大心筋症や右室心筋症などの遺伝的構造異常が心臓突然停止の原因となることはまれであった(それぞれ8%と5%)。これは、若いアスリートにおける心臓突然死の主な原因が肥大心筋症であることを確認したいくつかの主に古い研究とは対照的である[52]。肥大心筋症や右室心筋症のような疾患の遺伝子キャリアを早期に特定し、その後の運動制限が若年アスリートの心臓突然死の原因を明らかに変化させることに貢献した可能性がある[55]。オーストラリアとニュージーランドで行われた別の研究では、子供と若年成人における心臓突然死の発生率(10万人/年あたり1.3例)は同様であったが[56]、運動関連死だけではなく、すべての死亡を対象としている。心臓突然死 の発症率は年齢とともに増加し、31~35 歳で最も高かった(10 万人/年で 3.2 例)。オーストラリアの研究では、心臓突然死はほとんどが睡眠中(28%)と安静時(20%)に発生し、軽度の身体活動中(14%)運動中(8%)運動後(3%)に発生した症例は比較的少ないと報告されている[56]。しかし、研究者らは心臓突然死の発生率を暴露時間に対して補正していないため、運動の相対的なリスクを正確に評価することができない。
ほとんどの人は身体活動よりも睡眠時間の方が長いので、すべての運動強度で心臓突然死の発生率が25%であることから、運動は非運動に比べて心臓突然死のリスクを高めることが示唆されている。それにもかかわらず、運動によって誘発される心臓突然停止および心臓突然死のリスクは一過性のものであり、定期的な運動トレーニングは心血管系の有害転帰の全体的なリスク低下と関連しているという強い証拠がある[57-]。
結論
最近の研究では、極端な運動量や強度の長期的な運動トレーニングは、いくつかの心臓の不適応と関連していることが示されている。
第一に、いくつかの疫学研究では、身体活動の上限で心血管系に悪影響を及ぼすリスクが増加することが報告されている。それにもかかわらず、運動によって誘発される健康上の利益の上限についての明確な閾値はない。
第二に、最も活動的な高齢のアスリートは、しばしばより高い冠動脈石灰化スコアを示すが、アテローム性プラークは、プラーク破裂のリスクを減少させる石灰化している可能性が高い。これらの観察結果の関連する心血管系リスクへの影響は現在のところ不明である。
第三に、心筋細胞損傷および心筋線維化のバイオマーカーの上昇は、激しい運動後によく見られるが、運動停止後すぐに正常化する。局所性およびびまん性の線維化は、ベテランアスリートの小さなサブグループに見られるが、この所見の重要性は不明である。
第四に、運動量と心房細動との間には逆のJ字型の関連が認められ、軽度から中等度の運動量ではリスクが減少し、高運動量ではリスクが増加することが示された。
第5に、心臓突然停止と心臓突然死は運動している若年層では頻度が低く、推定発生率は10万人年あたり0.76であった。
これらのデータを総合すると、以下のことが示唆される。(1) 「極端な運動仮説」を支持する証拠は限られており、その中でも最も説得力のあるのは、高負荷運動時の心房細動リスクの増加に関連している。