コンテンツ
- 1. あなたはどんな人ですか?
- 2. なぜこれを書いているのですか?
- 3. COVIDに罹患した場合、どのような治療を勧めますか?
- 4. COVIDでICUに入院しています。どうすればよいでしょうか?
- 5. 主治医がこれらの薬を処方することに抵抗がある場合、どうすればよいでしょうか?
- 6. なぜCOVIDの治療薬を服用しなければならないのでしょうか?
- 7. 薬と用量以外の最も重要な注意点は?
- 8. COVIDを発症したが症状が残っている場合、つまりLong-COVIDの場合はどうすればいいのでしょうか?
- 9. フルボキサミンの処方情報は?
- 10. フルボキサミンの薬物相互作用には何がありますか?
- 11. 薬の服用はいつから始めればいいでしょうか?
- 12. 薬を服用してもCOVIDで死ぬことはあるでしょうか?
- 13. 年齢制限はありますか?
- 14. 私はリスク因子が低い、それでも薬を飲む必要がありますか?
- 15. FDAに承認されていない適応症に薬を使うことについて話すことは合法なのでしょうか?
- 16. なぜ私の医者はこの薬について教えてくれないのでしょうか?
- 17. これだけ素晴らしい治療法なのに、なぜスタンフォード、ハーバード、UCSFなどは臨床実践のガイドラインに加えていないのでしょうか?
- 18. こんなに効果があるなら、なぜマスコミで広く宣伝されないんでしょう?誰もが知るべきではないのですか?
- 19. フルボキサミンを支持する証拠は何ですか?
- 20. 医師がこの薬を処方し始める前に、第3相試験の結果のようなより多くの証拠を待つべきではないでしょうか?それかNIHのガイドラインに載るのを待つべきではないでしょうか?
- 21. NIHのフランシス・コリンズ長官はCNNでフルボキサミンとヒドロキシクロロキンを比較しています。彼は間違っているのでしょうか?
- 22. イベルメクチンの証拠は?
- 23. COVIDの早期治療にフルボキサミンと同等かそれ以上の薬はありますか?
- 24. フルボキサミンはCOVIDの症状に効果があるのか、それとも入院のリスクだけなのか?
- 25. フルボキサミンの作用機序は? 8つの作用機序とは?
- 26. 感染症の専門家はどのように考えているのでしょうか?
- 27. EUA(緊急使用許可)を申請しましたか?
- 28. フルボキサミンの第3相臨床試験はありますか?
- 29. 他のSSRIの試験は行われましたか?
- 30. 他に誰がフルボキサミンについて書いているのでしょうか?
- 31. フルボキサミンの処方を開始した場合、より多くの命を救う確率はどのくらいでしょうか?
- 32. 詳細な情報はどこで入手できますか?
Fluvoxamine FAQ
著者:スティーブ・キルシュ(steve kirsch)
http://www.skirsch.com/covid/FAQ.pdf
最終更新日 2021年3月1日

免責事項
この記事で述べられている見解は、最先端の研究を1,000時間以上研究してきた私の個人的な意見である。科学は急速に発展しており、この文書は時間の経過とともに変更される可能性がある。資格のある医療専門家にアドバイスを求めることなく、この記事に記載されている薬やその他の行動を取らないようにしてほしい。
1. あなたはどんな人ですか?
私はいくつもの事業をおこす連続起業家であり、慈善家であり、COVID-19早期治療基金の創設者である。
私は連続ハイテク起業家であり、慈善家である。これまでに7つのハイテク企業を立ち上げ、そのうち2つは時価総額10億ドルの企業である。MITでEECSのSMとSBを取得している。私についての詳細はウィキペディアとLinkedIn
ロックダウンが始まったとき、私は休職し、COVIDを治療するために再利用された薬を使用する研究に資金を提供するCOVID-19早期治療基金という組織を立ち上げた。私たちは500万ドルを集め、60件の助成金申請を受け、14件に資金を提供した。私がこのアプローチを選んだのは、パンデミックを終わらせるための最速かつ低コストの方法だと考えたからである。COVIDによる入院/死亡率を10分の1以上減少させる薬剤の組み合わせが見つかれば、私たちはより迅速に通常の状態に戻ることができるはずである。
詳しくは、この3分間のイントロダクションを見てほしい。COVID-19早期治療基金(CETF)の紹介 – YouTube.
LAタイムズの一面記事でCOVIDについて特集され、CETFが資金提供した薬剤であるフルボキサミンについては、多くの記事で取り上げられている。
詳しくは、Fluvoxamine – The backstory 研究の歴史、なぜ資金提供したのか、将来的にはより良く機能するようにシステムを改善する方法についての提案などの質問に答えている。
http://www.skirsch.com/covid/Backstory.pdf
2. なぜこれを書いているのですか?
命を救うためだ。
この文書は、ワクチン接種を受けているか、モノクローナル抗体のいずれかを受けているかにかかわらず、コービッド感染症やLong-COVID症状を発症している人を助けるために書かれている。この文書は、感染したばかりの人からICUで挿管されている人まで、COVIDのすべての段階に適用される。
3. COVIDに罹患した場合、どのような治療を勧めますか?
抗ウイルス薬(モノクローナル抗体、カモスタット、ブロムヘキシンのいずれか)と抗炎症薬(フルボキサミンまたはフルオキセチンとイベルメクチン)の両方でできるだけ早く治療してほしい。
モノクローナル抗体治療を受ける資格がある場合は、早く受ければ受けるほど効果があるので、早めに受けてほしい。現在2つのメーカーがある。あなたの特定の変異体に完全に効かなくても、重度のCOVIDを発症するリスクを減らすことができる。現在、人々がこれらの薬を知らなかったり、供給されている病院が近くになかったりするため、薬が無駄になっている。
米国外で、カモスタット (200 mg TID) またはブロムヘキシン (8 mg TID) のいずれかを入手できる場合は、それを摂取することを私は強くお勧めする 、できるだけ早く14日間。これらはどちらもTMPRSS2阻害剤なので、ウイルスの複製を阻害する。我々は、TMPRSS2阻害薬は一般的に非常に効果的であることをRCT研究(ブロムヘキシンとプロキサルタミド)から知っている。彼らは初期の段階で最高の効果を発揮するが、入院患者にも大きな効果を発揮する。私はこれまでのところ、これらの薬の両方で一様に素晴らしい結果を見てきた。残念ながら、どちらの薬も FDA 承認されていないが、米国で容易に利用可能である。あなたがブラジルにいる場合は、ブロムヘキシンは、1ボトルを4ドルで広く利用可能だ。カモスタット試験があるすぐに中間結果があるイェール大学のうち (50 人の患者を募集するほぼ 1 年後)。
上記のステップに加えて、私は2つの最も効果的な治療法を組み合わせることをお勧めする。
- フルボキサミン 50mgを1日2回、1日目から 14日目まで服用する。
- 1~5日目にイベルメクチンを1日0.2mg/kg投与する(元に戻った場合は早めに中止する)。ほとんどの人は3日以上の治療は必要ない。
フルボキサミンが手に入らない場合は、プロザック(フルオキセチン)の方がフルボキサミンよりもわずかに効果があることが観察研究で一貫して示されている。このデータは紛れもないものである:私が薬を比較して見てきたすべての統計では、フルオキセチンはわずかにエッジを持っている。フルボキサミンよりもプロザックの大きな供給があるので、それはより容易に利用できるかもしれない。プロザックの投与量は患者によって様々であり、少量から始めて、例えば10mg/日など、忍容性を見てみるのがよい。
もう一つの選択肢(選択肢1の代わりに)は、www.stopcovidtrial.com の臨床試験に登録して科学を支援することである。これは無料で、自宅にいながらにして登録することができる。ただし、米国に居住していること、30歳以上であること、最初の症状が出てから7日以内に登録しなければならない。
フルボキサミンとイベルメクチンは相互作用しない。どちらの薬もCOVIDに対して有効であり、補完的に使用することでリスクをさらに低下させることができる。
より保守的な戦略としては、どちらかの薬(フルボキサミン/フルオキセチンまたはイベルメクチン)から始めて、症状が改善しないようであればもう一方の薬を追加するという方法がある。
万が一、上記の治療で数日でかなり良くならなかった場合は、他の選択肢がある。ドキサゾシン、メトホルミン、フェノフィブラート、ラクトフェリンなどがある。「Steve Kirschの回答 COVID-19の現在の治療法は?-Quora」では、個々の状況に応じて選択できる最も一般的なエビデンスに基づいた治療法のリストを見ることができる。例えば、高血圧であれば、ドキサゾシンが理想的である。高血糖の場合はメトホルミンが理想的で、呼吸が苦しい場合はフェノフィブラートが低リスクの選択肢である。

4. COVIDでICUに入院しています。どうすればよいでしょうか?
状況によるが、シプロヘプタジンおよび/またはフルボキサミンとイベルメクチンを検討してほしい。
最速で証明された治療法は、WHOの重症度スケールが5,6,7の患者に8mgのシプロヘプタジンをTIDで投与することだ。これに関するエビデンスは非常に説得力があるので、彼らは有名で大規模な臨床試験でアームを追加しようとしている。
ある医師のレポート「我々は、 呼吸率 55/分と切迫した呼吸速度の24 歳の患者を、 1 日以内に完全に正常な呼吸速度へとタキプネアを解決した。そしてリリースされたセロトニンの48 時間以内の単純な閉塞により退院した」。医師は効果的なため、これを6ヶ月間使用している。
シプロヘプタジンは、それが効く場合はかなり早く効く(例えば、48時間以内に退院といったように)。
患者が48時間以内にシプロヘプタジンに反応しない場合は、フボキサミンとイベルメクチンを並行して使用することは補完的であり、両方とも非常に効果的で賢明な使い方だ。
- CRPが安定するまでフボキサミン100mgのTIDは、その後、投与量を減らす。CRP増加のズレをチェックしてほしい。下のエビデンス欄の最後の画像
- 1日0.3mg/kgを5日間経口投与する。これは外来患者に比べて高用量であることに注意してほしい。イベルメクチンは上記の薬を補完するものなので、患者が反応しない場合は追加することができる。イベルメクチンを追加してもデメリットはない。エビデンスは説得力がある。
注:ICUの医師は、あなたのすることをコントロールしている。あなたがICUにいる限り、あなた自身の個人的な医師と交代してもらうことはできないため、あなたは文字通り捕虜になっている。多くの医師が診療ガイドラインから逸脱することはない。どんなに強いエビデンスがあっても医師に拒否されることがある。医師がその責任を免れる方法はなく、あなたが100%納得して医師の責任を免除すると申し出ても、それはできない。しかし、あなたには選択肢がある。それは、最先端の治療を取り入れていることで知られる他の病院に転院することである。しかし、そのような病院は比較的稀だ。
5. 主治医がこれらの薬を処方することに抵抗がある場合、どうすればよいでしょうか?
主治医と冷静に、さまざまな治療法についてのエビデンスや費用、メリットについて話し合って、自分がベストだと思うものを主張することから始めよう。
主治医を説得して、これらの薬を処方するように説得してみてほしい。エビデンスは非常に強力だ(本文にまとめてある)。ほとんどの医師はすべての証拠を見る時間がないが、NIH、CDC、およびトップの学術機関からの専門家パネルが2:1以上のマージンで薬を推奨していることを指摘しているワシントン・ポストの記事を医師に伝えることができる。
https://www.washingtonpost.com/outlook/2021/01/27/covid-19-experimental-treatments/
主治医が納得しなかった場合は、理由とコストと利点の評価を求めることができる。エビデンスの理解と、彼らがどのようにして最先端の治療法を選択したり、選択しなかったりしているのかを、そっと探ってみるのもいいだろう。
それらがうまくいかなければ、ロックダウンや人との接触がないなどの理由で気分が落ち込んでいたり強迫的な手洗いなどの強迫性障害の症状がある場合に、フルボキサミン(ジェネリックブランドやルボックス)やフルオキセチン(プロザック)などの抗うつ薬を処方を医師にお願いすることもできる。これらの薬は、こういった症状への一般的な薬であり、ボーナスの利点はあなたのCOVIDも治療してくれるということだ。この場合、任意のテレヘルスプロバイダ(例えば、Teladocなど)(遠隔治療提供者)を呼び出すことができる、FDAが使用の承認をした薬を求めるのだから、この薬を得ることは容易なはずだ。
COVIDが確認されていて、65歳以上であるか、がん、糖尿病、高血圧、心臓病、肺疾患、BMI>35などの危険因子を少なくとも1つ持っている場合は、テレヘルスを介してCityHealthでのみフルボキサミンの処方を受けることができる。保険に加入していれば料金はかからない。
あなたがCityHealthの資格がない場合、ここに最新の科学的証拠に基づいてCOVID(フルボキサミンを含む)のための治療法を処方する他の遠隔医療の医者のリストがある。
- Syed Haider博士 <thedoc@drsyedhaider.com> drsyedhaider.com. 彼はコンサルテーション/処方とすべてのフォローアップのために一律115ドルを請求し、保険は利用しない。私は非常に彼をお勧めする。しかし、彼はこれらの状態でのみライセンスされている。アリゾナ州、コロラド州、デラウェア州、フロリダ州、ハワイ州、アイダホ州、イリノイ州、インディアナ州、アイオワ州、カンザス州、マサチューセッツ州、ミシガン州、ミズーリ州、ネブラスカ州、ニュージャージー州、ニューヨーク州、ノースカロライナ州、ペンシルバニア州、南カロライナ州、テキサス州、バーモント州、バージニア州、ウィスコンシン州、ワイオミング州。
- このサイトに掲載されている医師 イベルメクチンを処方している医師。現在フルボキサミンを処方していない医師は、この文書を読んでもらおう。一般的に、フルボキサミンのエビデンスはイベルメクチンよりも強いので(100%の効果サイズと研究はすべて一致しているので)イベルメクチンを処方している医師は、フルボキサミンを処方する可能性が高い。
6. なぜCOVIDの治療薬を服用しなければならないのでしょうか?
それは、現在のエビデンスによると、COVIDから回復する確率が大幅に向上することが示されているからである。
一般的に、感染していることを知った後、できるだけ早く薬を使用することは、何もしないより、次のような可能性を高める。
- 入院や死亡の可能性を減らす。
- COVID からはるかに速く回復する機会を与える。
- 全く症状が出ないように予防する(早めに服用すれば)。
- 平均3日以内に抱えているかもしれないCOVIDの症状をすべて逆転させる(早めに投与された場合。
- Long-COVID、永久的な臓器損傷(肺や脳の損傷を含む)COVIDやMIS-Cによる死亡など、長期的な影響を受ける可能性を減らすことができる。
詳しくは、Eric Feigl-Ding氏のツイートを見てほしい。
7. 薬と用量以外の最も重要な注意点は?
多くのポイントがあるが、そのうち14点を以下にまとめた。
- カフェインを避けること。どうしても摂取しなければならない場合は、通常の20%程度の量を摂取するようにしよう。これは、薬がカフェインの効果と持続時間を増幅させるからである。だから、通常の5倍の効果があると考えて、カフェインは31時間以上あなたをブンブンさせるであろう。
- 危険な薬物相互作用がないことを確認する あなたが現在MAOIなどを服用している任意の薬についてあなたの医者に伝えることを確認してほしい。薬物相互作用のこのリストをチェックしてほしい。
- すぐに治療を開始する。治療は早ければ早いほどよい。治療が遅れても、薬が入院しないことを保証してくれるわけではない。COVIDの診断が出たら、すぐに薬を服用しよう。早期治療をした人は基本的に症状がない…COVIDとは知らなかったようなものだ。ウイルスは10〜12時間ごとに2倍になるので、時間が重要だ。
- 遅れても効く 入院患者、高流量酸素患者、挿管患者、Long-COVID患者に効果がある。それはちょうど症状を逆転させるのに時間がかかる(そしてより高い線量を必要とするかもしれない)。
- 投与量はあくまでも目安だ。50mgの一日2回投与は、副作用を回避するのに十分な量であると同時に、副作用を回避するのに十分な低用量でもあった。この用量で軽度の吐き気を起こす患者さんは2%以下で、薬を止めれば治まる。比較的症状の軽い人が50mgのQDだけでよく効いているのを見ていた。症状は24時間以内に解決し始め、毎日良くなっていくので、効果的な服用をしている時に分かる。したがって 1日2回の50mgの服用に耐えられない場合は、服用量を減らして症状を観察してほしい。症状が低下している場合は、服用量を増やしてほしい。
- 症状がなくても効果がある。症状が出るまで待ってから薬を飲むと、より良い結果が得られるというエビデンスは見たことがない。チャンスを逃さないようにしよう。待っていたら、薬が効かなくなってしまうかもしれない。したがって、症状がなくても、できるだけ早く薬を始めることをお勧めする。
- フルボキサミンよりもエビデンスのある治療法を見つけたら、それを服用してほしい。そうでなければ、これが最善かもしれない。統計については、Sftelの論文の表 もし、入院からの保護とCOVIDの長期的な効果が100%以上で、効果の大きさが一流の査読付きジャーナルに発表された2つの研究を知っているのであれば、それを受けてください。私たちはそれに近いものを何も見つけていない。
- ワクチンを接種していたり、モノクローナルの1つを取得していたとしても、ワクチンやモノクローナルでカバーされていないCOVID変異体に感染してしまった場合、何か症状が出たときにこの情報が役に立つかもしれない。また、お友達のためにも役立つ。
- 離脱期はない。両剤とも最後にコールドターキーで中止することができる。
- 期間は14日間。14日よりも短い期間でテストしていないため、14日は長過ぎるもしれない 、14日というのは、ウイルスが体内で活動する期間をカバーするために選ばれたている。
- 私が推奨している用量は Lenze試験で使用した最大用量の3分の1。WashU フルボキサミンの研究では、ここで提案したものよりも3倍以上高い用量を使用していた。ここで提案している投与量は、Lenzeで使用された最大投与量のArcadeNo_2153 ASBANMSが、実際の入院に対する100%の保護を与え、症状を急速に解決し、長期的なCOVIDを排除し、薬物の副作用を回避したことを示した後の研究(Sftel)を模倣している。つまり、より高い用量を服用してもいいのだが、副作用が増加するだけで、利益は増えていない(可能性がある)ということだ。我々は単に、用量対効果に関する十分なデータを持っていないので、現時点では100%の保護を持つ最低用量を提案している。
- 心理的な影響は最小限。通常、効果が現れるまでに4~6週間かかる。期間は十分に短いことから、昔の自分を取り戻すとか、ブレインフォグが消えているなどといった以外では、違いの多くに人々が気づくことはない。
- 副作用は一時的なもので、薬を止めれば治まる。フルボキサミンだけでも軽い吐き気を起こすことがある。それは薬の使用をやめればすぐに治まる。
- COVIDを服用して14日目で、明らかに回復した人でも効果がある場合がある。一見回復したように見えても、後に再発するケースがある。14日間治療することで、このようなことが起こる可能性が低くなるかもしれない。
8. COVIDを発症したが症状が残っている場合、つまりLong-COVIDの場合はどうすればいいのでしょうか?
過去にCOVIDに感染していたが今でも症状がある場合、火事に例えれば火は消えているが今はまだくすぶり続けている 「熱い炭」を扱っているようなものだ。永久的な器官の損傷に取り組んでいるかもしれない、そうではないことを願いたい。
一般的な方法は低用量だが持続時間は比較的長い。理想的には薬が効いた場合、1~2日で非常にしっかりとした結果が現れ、10~12日ほどで元の状態に近い状態になる。その時点で、あなたは自分の “利益 “の維持を確認するために、半分に用量を削減してもいいだろう。そうしなければ、より高い用量でより多くの時間が必要になる。
ここに、疲労、ブレインフォグなどの長期的なCOVIDの症状を緩和するためにLong-haulerに効果があった薬がある。これらのどれもが保証されているものではない。1つを試してみて、効果がない場合は、1~2週間かけてベースラインまで回復させてから切り替えるようにしてほしい。誰もが異なることから決まったプロトコルはない。
決して高用量がより良いとは仮定しないでほしい。例えば、少しのアルコールは大丈夫だが、多すぎるアルコールは二日酔いにつながるように。薬物にも同じことが当てはまる。医師が決めた範囲内で実験を行い、自分に合った薬を見つけてほしい。私たちは、Long-COVIDのケースで、効果がある薬が、他のケースでは実際に悪化することを知っている。
現在、適応外で入手可能な作用する薬
1. フルボキサミン50mg 一日2回
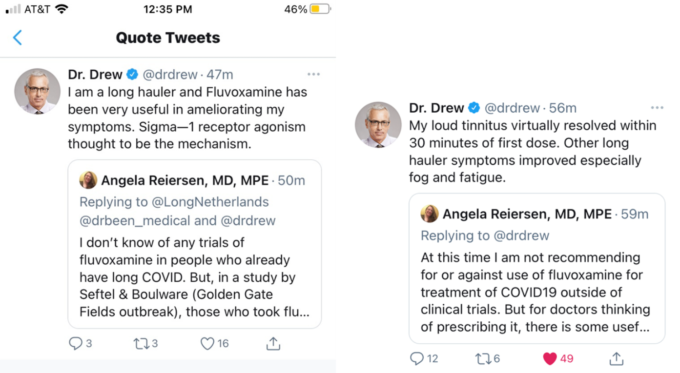
これがあなたに効果があるとすれば24時間ではるかに良い感じ始め、何日かかけて徐々に良くなっていくかもしれない。
例えばドリュー博士は、COVIDから回復した後、ブレインフォグと疲労の持続に悩まされていた。フルボキサミンを開始したところ、初日に80%良くなった(と彼のすべてのファンもその違いに気づいた 「彼が戻ってきた 」と叫んで)が、それは彼が100%に回復したと感じるまで50mg 一日2回で12日かかった、そして、その時点で彼は半分に用量をカットし、4日間元には戻らなかったが、その後、50mg 一日2回に用量をアップしなければならなかった。
あなたが何らかの副作用を持っている場合は、薬のタイミングを変更してみてほしい、例えば、博士ドリューはそれを朝ではなく、夜に薬を服用する方が良いことがわかった。あなたはあなたにとってのベストの用量とタイミングを見つける必要がある。それは、例えば、就寝時にその半分の量を取るといったことかもしれない。100 % 回復したら、その用量を半分にすることができるし、あなたの回復を維持するかどうかによって最終的には、完全に薬を停止することもできる。
ドリュー博士は50mgの一日2回用量を使用したことに注意してほしい(彼は非常に迅速に反応を得たが、薬物のPK分析は体内の定常状態の濃度に到達するのに7日かかることを示していることから、そういった非常に迅速な反応を得る場合、過量投与が必要かもしれない)。
2. アミトリプチリンのようなTCA 10mg 就寝前
三環系抗うつ薬(TCA)は、いくつかのLong-COVID患者のゲームチェンジャーだった。SSRIとTCAを混ぜると生命を脅かす可能性があるので、薬を切り替える前に少なくとも4日は待つようにしてほしい(これはあなたの医者があなたに言うべきことだ)。
ある11ヶ月の長期不調組は書いている:「アミトリプチリンはほとんど朝に私をリセットする。私はクラッシュが来ているような感じでベッドに入り、夜に予定通りアミトリプチリンを服用し、次の日にはクラッシュが存在しない状態で目を覚ます。以前は、クラッシュが翌日も続いていて、疲れ果てて一日中ベッドにいることが多かったが、今では、クラッシュが起きなくなった。
https://www.kegg.jp/medicus-bin/japic_med?japic_code=00065073
3. ミルタザピン 7.5mg 就寝前 ミルタザピン
他の薬とは異なる受容体に影響を与え、効果があるかもしれない。
4. フルボキサミンとミルタザピンの組み合わせ
これにより、興味深い炎症受容体をすべてブロックすることができる。フルボキサミンと併用すると効果が3倍から4倍に拡大するので、7.5mgを超えないようにしよう。
9. フルボキサミンの処方情報は?
処方に関しては、COVID特有の注意事項はない。
標準的なFDAの注意事項が適用される。フルボキサミンの処方情報
https://www.kegg.jp/medicus-bin/japic_med?japic_code=00058938 (日本語)
10. フルボキサミンの薬物相互作用には何がありますか?
モノアミン酸化酵素(MAO)阻害剤との併用は禁忌である。
WashUはフルボキサミンのページで3つの重要な問題を指摘している。
- 第一に、患者はフルボキサミン服用中はカフェインを避けるべき。カフェインが体内で適切に代謝されるのを妨げ、体内に留まる時間が予想の5倍になってしまう。これは危険ではないが、不眠症やジリジリ感を引き起こす可能性がある。どうしてもカフェインを摂らなければならない場合は、朝の摂取量をコーヒー1/2杯、ソーダ1缶、お茶1杯に制限しなければならない。フルボキサミンの服用を止めれば、通常のカフェイン摂取量に戻すことができる。
- 第二に、フルボキサミンは、いくつかの薬物の代謝に影響を与える。特に、テオフィリン、クロザピン、オランザピン、またはチザニジンを服用している人は、フルボキサミンの服用を避けるか、危険な薬物相互作用を避ける方法(例えば、薬物を減らすか最小限にするなど)について医師に相談しなければならない。
- 最後に、フルボキサミンは抗うつ薬である。双極性障害などの精神疾患を持っている人や、すでに抗うつ薬や気分安定薬などの精神科の薬を服用している人は、フルボキサミンを服用する前に医師に相談する必要がある。
11. 薬の服用はいつから始めればいいでしょうか?
COVIDに感染していることがわかったら、できるだけ早く。
ウイルスは火事のようなものである:取り返しのつかない損害のリスクを最小限に抑えるために、早めに治療しよう。
薬を始めるのが遅ければ遅いほど、回復までに時間がかかり、高用量の服用が必要になる可能性がある。
12. 薬を服用してもCOVIDで死ぬことはあるでしょうか?
はい。薬は非常に効果的であるが、薬を服用している人が亡くなることもあるので、100%の保証はできない。
例えば、Hoertelの論文の研究では、フルボキサミンを服用していた9,500人のうち、COVIDで死亡した人は1人だった。
13. 年齢制限はありますか?
効果が年齢に依存することを示唆する証拠はない。
子供の相性は実際には異なるが、一般的には、薬の作用はほとんど同じである。
もし私の子供がCOVIDになったら、私は急いでフルボキサミンを投与するであろう。私はCOVIDの感染に関連するMIS-Cで子供を失いたくない。
https://www.cdc.gov/mis-c/
14. 私はリスク因子が低い、それでも薬を飲む必要がありますか?
たぶん
問題はこの感染症は、治療が必要な人を事前に予測できないことである。
治療を無視していると、Long-COVIDにかかってしまうか、死んでしまう可能性がある。
私の知っている22歳の健康な人は、10ヶ月間COVIDの治療を受けているが、何も効かなかった。また、COVIDから回復した後にもCOVID感染に関連するMIS-Cで亡くなる子供たちがいたことも知っている。
この病気を真剣に受け止めてほしい。私の考えでは、誰もがこの病気は治療しないと死んでしまうものだと思って治療してほしい。
15. FDAに承認されていない適応症に薬を使うことについて話すことは合法なのでしょうか?
はい、イノベーションには最先端の治療法についてオープンに議論することが必要だ。
企業は、FDAで承認された薬を、その承認された適応症を超えて販売したり、宣伝したりすることは許されていない。これが、フルボキサミンやイベルメクチンをCOVID治療薬として宣伝している医師や医療機関を見かけることがない理由だ。
しかし、商業目的でそうしていないのであれば、まだ言論の自由が適用される。誰かが薬を飲んでも私は儲からないので、この文書は合法である。
同様に、CETFは、人々に薬とその有効性を知らせ、医師に相談するように促す新聞広告を出すことができる。
しかし、フルボキサミンを処方しようとする医師は、その薬がFDAに認可されていない場合、その事実を売り出したり、広告を出したりすることはできない。
これが何を意味するかというと、たとえその薬が100%効果があり、最も重要な薬としてNIHガイドラインのトップに載っていたとしても、医師や医療グループは、FDAがその薬の使用を承認するまで(EUAやストレート承認で)その薬を処方することを知らせることは許されていないということだ。だから、その薬についての誰かの広告を見るのはは数ヶ月後になるであろう。
16. なぜ私の医者はこの薬について教えてくれないのでしょうか?
医者はおそらく、論文とすべての研究とFluvoxamine公開データリポジトリ内のすべての証拠を読んで、決定を下すための時間を持っていない。
証拠は決して完璧ではない。すべての証拠を評価して正しい答えを出すのは難しい。結果を説明する交絡因子があるかもしれない?
ミスを犯すリスクのある分析をする代わりに、ほとんどの医師は通常、第3相試験、EUA、またはNIHガイドラインに薬剤が追加されるのを待つ。言い換えれば、彼らは他の認められた権威が判断を下すのを待っているのだ。
問題は、パンデミックの際には、臨床実践を変えるようなイベントを待つには時間がかかりすぎるということだ。もう一つの問題は、分析を間違えて、37年の安全性記録を持つFDA承認の薬を投与しても、おそらく致命的なミスにはならないのに対し、ウイルスを治療しなければ、致命的なミスになる可能性が高いということだ。
2021年1月22日に会合を開いたキーオピニオンリーダー(KOL)のアドバイスに従う医師もいるかもしれない。その会議についての詳細は、このワシントン・ポストの記事 主治医が抵抗感を持っている場合は、CDCやNIH、主要な学術機関の感染症専門家が、研究を実施した医師から直接話を聞いた圧倒的な意見に抵抗感を持っている理由を聞いてみよう。
17. これだけ素晴らしい治療法なのに、なぜスタンフォード、ハーバード、UCSFなどは臨床実践のガイドラインに加えていないのでしょうか?
彼らは第3相試験の終了を待っている。
たとえその試験が成功する確率が(テーブル上の証拠に基づいて)99%以上であることを証明できたとしても、それは彼らにとって重要なことではない:彼らは待つだろう。第3相臨床試験がなければ(パンデミックであっても)どの医療機関でも臨床実践委員会の議題に上ることすらできない。
しかし、学部長たちがこの薬を友人に勧めていることを私は個人的に知っている。
その理由は以下の組み合わせだ。
- 「すべてを含む」のコミットメントを保証するのに十分な証拠があるかどうかに対する真の不快感(2021年2月17日現在、1つの学術機関だけが主要な研究者のいずれかに説明会とQ&Aを要求するように連絡を取っていることに注意してほしい、これはケースを議論する機会がなく証拠が判断されることを意味する)。
- このような非常にユニークな状況下での「全員参加」のコミットメントを保証する証拠の量が、どのような場合にも、何を構成するのかについての不確実性がつきまとう
- ヒドロキシクロロキンの大失敗の後で二の足を踏んでいる。
- 自ら危険な目に合うことへの臆病さ(すべての証拠を審査した1つの学術機関の理由)。
18. こんなに効果があるなら、なぜマスコミで広く宣伝されないんでしょう?誰もが知るべきではないのですか?
マスコミは 誤った期待を抱かせるような事は報道したがらない。
主流の医学界がこの結果を受け入れるまではマスコミではほとんど報道されないだろう。
その理由は2つある。
- マスコミは、医学界が常に(迅速に)正しい結果を出していると思い込んでいる。
- 医療界が圧倒的にポジティブな証拠(ネガティブな証拠はない)に真剣に足を引っ張ろうとしているのは、医療界がまた ヒドロキシクロロキンと同じ過ちを犯して、その信頼性が失われることを恐れているからだ。そのため、彼らは第3相試験のデータを待ってから行動を起こそうとしている。人々は死ぬだろうが、彼らの信頼性は無傷ですむ。たとえ第3相試験で失敗する可能性が0.01%未満であっても、彼らは待つだろう。
19. フルボキサミンを支持する証拠は何ですか?
現時点で最も重要なエビデンスは以下の通り
-
-
- Alban Gaultierは 2019年の論文 “Modulation of the Sigma-1 Receptor-IRE1 pathway is beneficial in preclinical models of inflammation and sepsis. “の中で、Sigma1受容体が炎症の抑制に重要であることを初めて発見した人物である。論文は、”さらに、S1Rリガンドであるフルボキサミンが、炎症と敗血症のマウスモデルにおいて生存率を高め、ヒト末梢血細胞における炎症反応を抑制することができることを示している。これらのデータは、S1Rが炎症時のIRE1活性を敏感に制御するユニークな方法であることを示している。Angela Reiersen博士が2020年3月25日にEric Lenze博士へのメールでCOVIDに対するフルボキサミンのアイデアを浮き彫りにしたのは、この論文がきっかけで、WashUフルボキサミン第2相試験につながった。
- JAMA誌で出版されたLenzeとReiersenがWashUが行った無作為化比較試験(RCT)は、COVIDによる呼吸窮迫による入院から 100%の保護を示し、プラセボでは8.3%の割合であった。80人の患者がCOVIDを投与された。72人がプラセボを投与された。
- OFID誌に発表された準ランダム化実世界エビデンス(RWE)試験では、実際の入院から 100%の保護を示した(無治療群では12.5%の入院)。また、Long-COVIDからも100%保護された vs. 無治療群の60%が2週間後に1つ以上の症状があった。77名が投与を受けたが、48名が拒否した。
- これら、2つの研究のデータを組み合わせると、フィッシャー・エグザクト検定を用いて、<.0001のp値と75%の効果量の95%の信頼度が得られる。これは、準ランダム化が治療群に障害を与えたため、真の値の保守的な推定値である。
- パリの精神科病院での観察研究では、精神科患者はスタッフに比べてCOVIDの発症率が3.5倍低いことが示された。大きすぎて無視できない。
- Nicholas Hoertel氏がMol Psychiatry誌に発表した観察研究では、SSRIの保護効果は50%の減少から75%の減少までの範囲であることが示されている。すべてのSSRIはSigma1活性化に基づいて順序付けされた:薬物のSigma1アゴニスト特性が高いほど保護が大きい。フルボキサミンはデータポイントが少なすぎたために含まれなかったが、他のSSRIよりもシグマ1活性化が高いため(それがバージニア大学の研究に選ばれた理由です)患者数が多ければ、より保護効果が高いと考えられたであろう。
- COVIDのリスクを減少させる唯一の併存疾患はうつ病であることを示すドイツの研究(つまり、事実上、SSRIの使用者)。これは大きな効果であり、統計的に有意である(36%の減少、p=.003)。
- CERNERデータベースを用いたスタンフォードとUCSFでの研究(David K. Stevenson、Marina Sirota、Tomiko Oskotsky他)では、SSRI、特にフルオキセチンは死亡リスクを10~30%低下させる効果があることが示された(比較群による)。いずれの場合も保護的であった。クラスとしてのSSRIについては、統計学的に有意な結果が得られた[未発表]。例えば、SSRI対非SSRIでは、死亡率に対して非常に有意な保護効果があることがわかった(16%、p<.0084)。彼らはまた、一般的に抗うつ薬を服用している人は、抗うつ薬を服用していない人よりも生存する可能性が高いことを発見したが、これはドイツの研究で発見されたことと一致する、本当に驚くべき結果である。抗うつ薬を服用している人は高齢で、併存疾患が多く、一般的には一般の人よりも50%悪い転帰をしているので、これは驚くべき結果である。この結果は統計学的に非常に有意であった(<.005)。フルボキサミンの数値は小さすぎて推定できなかった。
- TriNetXは、SSRIを服用している70万人以上の米国人患者を対象としたレトロスペクティブ研究を行い、フルオキセチンは他のSSRIと比較して入院からの保護が最大であることを明らかにした(Hoertel研究の結果を確認)。フルボキサミンの数値は小さすぎて推定できなかった。
- 過剰なセロトニンを取り除くことが、SSRIがこの疾患に効果的である理由の第一の作用機序である可能性が高い。Farid JalaliはCOVIDにおける血小板、セロトニン、SSRIの役割についていくつかのビデオを制作している
COVID-19感染症態生理学を参照のこと。「血小板とセロトニンは我々が考えるよりも大きな役割を果たしているのか?」 と「COVID-19を参照のこと。血小板、セロトニン、SSRI、シプロヘプタジ」)。)
FaridはSteve WinstonのCOVID専門家グループに発表したが、これに納得しない医師はいなかった。ビデオの後に「フルボキサミンの証拠はこれ以前にも強いと思っていたが、この説明でそのメカニズムを本当に納得させられた」というようなコメントがあった。
-

注釈
- Lenzeの第2相試験では、治療群の1名が下痢による脱水症状で入院した。本剤は下痢の原因ではなく既往症であったため、本剤を使用しても下痢が増加することはなかった。したがって本剤を使用しても入院率が上がることはなかった(この患者は入院を避けるための投与が遅すぎた)。
- 私が話をした誰もが、第3相試験でその薬が有効であることを示すことができなかった(FDAが承認しているので、すでに安全であることを知っている)同等の証拠を持つ単一の薬を思いつくことができなかった。そのような第3相試験が2万件以上も行われているので(FDAが承認した薬は2万件以上あるので)第3相試験が失敗する可能性は非常に小さい(0.005%未満)。
要約すると
- プラセボ/無治療が疾患のどの段階においても治療よりも優れていると信じることができるような証拠は一切なかった。逸話は一つもない。
- 薬剤に保護効果がないことを示す証拠は何一つなかった
- 薬物が害をもたらしたという証拠はなかった
- もし本当に効果がないのであれば、上記のすべての点を説明するのは非常に難しいでだろう。
個々のエビデンスには欠陥があるとしても、有効性と安全性の一貫した兆候を示すのは、すべてのエビデンスの総和である。
すべてのエビデンスについては、フルボキサミンの公開データリポジトリ
20. 医師がこの薬を処方し始める前に、第3相試験の結果のようなより多くの証拠を待つべきではないでしょうか?それかNIHのガイドラインに載るのを待つべきではないでしょうか?
NO、待つよりも早く処方することで多くの命が救われるであろう。
まだ十分な証拠がないと主張する人もいる。しかし、その主張の問題は、その主張をする人の誰もが、今日テーブルの上にあるすべての証拠を見ていないということだ。
私はそれを簡単にするために、フルボキサミンの公開データリポジトリに多くの証拠を集めた。
十分なデータがないと言う人のうち何人がGaultierの論文を読んだことがあるのだろうか?シグマ-1が炎症に影響を与える経路を説明できる人はどれくらいいるだろうか?血小板とセロトニンに関するファリド・ジャラーリ博士のビデオを見て、それがどのように機能するかを説明できる人はどれくらいいるだろうか?ジャラーリ博士のビデオの誤りを指摘できる人は?
私の知る限り フルボキサミンが効かないという証拠は 誰も出していない 一つのケースでさえも ここでは効果がない理由を説明する もっともらしい説明もない 彼らは時間の問題かもしれないが 反証の欠如は この薬が非常に有望であることを意味する
だから表のデータに目をつぶることで、人々は簡単に「もっとデータが必要だ」と言うことができる。それは安全な答えです 悲劇的に何十万人もの命を犠牲にしている
FDAやNIHを怒らせるなと言われた試験が終わるまで数ヶ月待てと 私は敬意を表して同意しない。それは人の命を不必要に失うことに貢献しているし、倫理的に私たちはその現実を変更する必要があると思う。
緊急の呼びかけをするのに十分な証拠は以下の通りだ
- NIH、CDC、主要な学術機関からのキーオピニオンリーダー(KOL)グループは、2つの無作為化試験と作用機序だけを見て、医師が「共有意思決定」プロセスで患者とフルボキサミンを持ち出すことに2:1以上の差をつけて投票した。
- エモリー医学部長のVikas Sukhatme氏は、医師が患者にフルボキサミンについて話をするよう呼びかけ、COVID外来患者を治療するための最も有望な再利用薬としてフルボキサミンを挙げた。
- クロアチアの医学雑誌に掲載された論文は、独自にフルボキサミンのエビデンスを調べ、作用機序の研究を行い結論を出している。フルボキサミンはヒトを対象とした二重盲検無作為化臨床試験において、治療効果と安全性が実証された数少ない薬剤の一つである。さらに、COVID-19における免疫調節作用と保護作用の背後にある根拠は、病態生理学的に健全である。フルボキサミン治療の費用を、レムデシビル、バムラニビマブ、および/またはカシリビマブ/イムデビマブなどの現在の治療オプションと比較すると、フルボキサミンによる15日間の完全治療は、それぞれ、患者1人当たり70倍、37倍、または45倍の費用がかかることになる。COVID-19の外来患者に早期に使用されれば、多くの入院を防ぐことができるため、患者の死亡率を減らし、医療資源の配分を改善し、医療費の大幅な節約につながる可能性がある。医療専門家や意思決定者は、COVID-19患者に対するfluvoxamineの治療効果の可能性を認識すべきである。
第3相試験が終了するまで(あるいはDSMBのレビューが行われるまで)数ヶ月かかるだろう。待つべきか?2021年2月27日時点で300人が登録されているが、使用できるのは240人で、入院基準を満たしたのは9人だけでした。つまり、もっと高い数字が出るまで何ヶ月も待つことになる。
1月22日のKOL会議はそうではないことを示唆している。彼らは証拠の一部(2つの試験と作用機序だけ)を聞いただけなのに、圧倒的に(2:1以上の差で)今テーブルにある証拠に基づいてこの薬の「共有意思決定」を行ったのである。
私たちは、「利益 >> リスク」を決定するのに十分な証拠を今日テーブルの上に持っている。
私たちの目的が(私たち自身のように)死亡者数を最小化することであるならば、現在の最高のエビデンスに基づいて薬剤を処方すべきである。
NIHが間違っている可能性を最小限にすることが目的ならば、我々は待つべきだ。これはもちろんNIHと医療界の選択である。
個人的にはどちらが重要であろうか?あなたの命を救うこと?それとも、彼らの正誤の比率を維持すること?
待つことは公共の利益にならないと私は主張する。第3相試験が完了するまでの間は、その間の命を救うことはできない。
したがって、NIHガイドライン委員会が第3相試験の報告時に一時的な緊急勧告を行い、後に再評価されるのが妥当であろう。そうすることで、その間に救われた命の数を最大化することができるのである。
詳細については、Fluvoxamine – The backstoryの議論の全文を見てほしい。
21. NIHのフランシス・コリンズ長官はCNNでフルボキサミンとヒドロキシクロロキンを比較しています。彼は間違っているのでしょうか?
彼は非常に慎重になっている。
CNNのサンジェイ・グプタのインタビューで コリンズ博士は言った
「フルボキサミンは今は有望なようであるが、1年前にヒドロキシクロロキンが効かなかったところに来ているかもしれない。だから私は、誰もがフルボキサミンを使い始められるような扉を開けたくはない。私が言いたいのは、『試してみよう。答えを見つけよう 』ということだ」
ヒロキシクロロキンにはこれほど良いデータはなかった。フルボキサミンは ヒドロキシクロロキンではない、これは比較にならない。
フランシス・コリンズは明らかにSeftel研究の患者データを見たことがない。もし彼が尋ねていたら、治療群と無治療群の間の極端な差に納得していただろう。効果がなければ、コホート間でこのような格差があるはずがない。
簡単に言えば、その差は以下のとおりだ。
- データの質(例:JAMAに掲載されたDB-RCT)
- 結果の一貫性(すべての研究で肯定的な影響を示している)
- 少なくとも2つの非常に明確な作用機序(S1Rとセロトニンの取り込み)
- 効果の大きさ
フルボキサミンでは 2019年に確認された非常に明確な作用機序があり、それは5つの独立したレトロスペクティブ研究で確認され、JAMAに掲載された二重盲検プラセボ対照試験(18万ビュー後、NOBODYは結果を否定する交絡因子を発見していない)と、トップピアレビュージャーナルのEditor’s Choiceとして掲載されたトップ研究者によるリアルワールド・エビデンス試験で確認されている。だから、データは高品質で、それはすべて一貫して肯定的であり、すべて有意だ。それが作用しないという逸話もない。
何が気に入らないのだろうか? すべての証拠は、「利益 >> リスク」を言う。
そして、連邦法は、FDAは、既存の薬のための新しい適応症についての意思決定を行う際にリアルワールドエビデンスを考慮する必要がある。しかし、FDAは、第3相試験が完了するまでにあと4ヶ月しかかからないので、そのデータへの依存は不要であると主張することができ代替案があるので、REWを考慮する必要はない(そして、その間に死ぬであろう20万人はたいした問題ではないのだろう)。
公衆衛生関係者が「今は人命を救うことを優先すべきだ、と言ってくれればいいのではないだろうか。フルボキサミンこそが今日の最高の証拠を持つ薬だ、そして、すべてのデータに適合する唯一の合理的な説明は、その薬が機能するということであり、私たちは使用し始めるべきであり、もしそれが機能しないことが判明した場合は、次の最も有望な薬に切り替えるべきだ。しかし、統計的に99.99%の確率で効くとされている薬で決断しないことは、命を救うことよりも、我々の評判を守ることを優先させることになる。より重要なのは命だ」
しかし、私は彼らがそうしないと思う。二重盲検RCT以外は無視して、今すぐに決定するには十分な証拠がないと主張するであろう。私が間違っていることを本当に願っている。
22. イベルメクチンの証拠は?
それは本当に強い。
FLCCCのサイトやイベルメクチンのCOVID-19試験を見てほしい。
基本的に、イベルメクチンの無作為化比較臨床試験で効果がなかったものはない。WHOのコンサルタントアンドリュー・ヒル氏が行ったこのビデオは、エビデンスをまとめたものである。
https://vimeo.com/510213444
また、独立研究者のテス・ローリー氏によるこの短いビデオも見てほしい。
イベルメクチンは、それぞれの研究で異なる投与レジメンを使用しているため、効果を示すのに不十分な投与量を使用している研究もあり、効果を測定するためには、適切な投与量とタイミングの研究を見ることが重要だ。
現時点での私の考えでは、イベルメクチンの有効性は85%前後で、入院患者数を90%以上減らすフルボキサミンと同程度ではないかと考えている(現在のエビデンスに基づいて)。
23. COVIDの早期治療にフルボキサミンと同等かそれ以上の薬はありますか?
いいえ、フルボキサミン50mg 一日2回と同じ効果がある薬は聞いたことがない。
2つ以上の無作為化試験で100%の効果を示した他の薬剤の複数の研究はない。さらに、Sftelの論文に記載されているCOVIDの長期的な症状データは驚異的である。
フルボキサミンが有望な薬剤のリストのトップにあることを主張できる理由は少なくとも4つある。
- 私たちの知る限りでは、他に100%の治療効果があると報告されているものはない。
- 再利用薬の専門家であるVikas Sukhatme氏は、フルボキサミンがトップであると考えている。
- 2021年2月28日現在、KOLパネルを招集して評価している薬剤は他にはない。独立したパネルが2:1以上の賛成票を投じているというのは、かなり公平性に欠けるテストですね。
- フルボキサミンに最も近い競合薬はイベルメクチンであろうが、これはCETF SAB、私が知っている1つの医学部の内部レビュー、NIH、IDSA、そして医薬品メーカー(メルク)によって懐疑論で迎えられている。私はその評価には強く同意しないが、それが今日の状況である。例えば、アンドリュー・ヒルとテス・ローリーは、独立して証拠を見て、それが説得力のあることを見つける。だから、イベルメクチンについては、より多くの意見の相違がある。
フルボキサミンはFIASMAであるため、ある程度の抗ウイルス効果があるが、COVIDに対して主に抗炎症剤として機能する。COVIDの主なダメージは、ウイルス自体ではなく炎症反応によって行われるため、これは重要だ。私たちの免疫システムは(ほとんどの場合)インフルエンザや風邪から回復するのと同じように、最終的にはウイルスを打ち負かする。
TMPRSS2阻害薬(カモステイト、ブロムヘキシン、プロキサルタミド)がフルボキサミンと完全に補完的な治療薬として登場することは間違いない。これらの薬剤に関する発表されたデータは目を見張るものがある。
同様に、インターフェロンラムダもウイルスを早期に止めることができるので、非常に強力な治療法として登場する可能性がある。これは補完的な治療法にもなるであろう。研究には多様性があったが、健康な患者では違いがなかったので、患者選択のバイアスによるものかもしれない。
時が経てばわかるだろう。複数の選択肢があるのはいいことだ。
24. フルボキサミンはCOVIDの症状に効果があるのか、それとも入院のリスクだけなのか?
Seftelの研究では、COVIDの症状を劇的に減少させることが示された。
Seftel研究で使用された15のLong-hauler症状がある。
治療コホートでは、2週間後に15の症状が現れた患者はいなかったのに対し、無治療群では60%の患者が2週間後に1つ以上の症状が現れ、29%の患者は4つ以上の症状が現れた!
Seftel試験で使用された15の症状は以下の通りである。
- 持続的な体の痛み、筋肉や関節の痛み
- ブレインフォグ、集中困難、または記憶障害
- 持続的で間欠的な非生産的な咳
- 疲労
- 頭痛
- 間欠的な動悸・頻脈
- 不眠症
- しつこい不安
- めまい
- 下痢
- 高温
- 胸部の圧迫感、圧迫感、または痛みを繰り返す
- 運動不足
- 悪寒や発汗
- 息切れや呼吸困難
25. フルボキサミンの作用機序は? 8つの作用機序とは?
ウイルスは火のようなもので、フルボキサミンは水のようなものである。火に水をかけるのが早ければ早いほど、回復も早く、ダメージも少なくなる。
だから、どんな症状であっても、何歳であっても、火に水をかけるのが早ければ早いほど、良い結果が得られるのである。
より専門的には、ウイルスは血小板を攻撃し、セロトニンを放出して大混乱を引き起こす。
フルボキサミンのようなSSRIは 余分なセロトニンを吸い上げる
第二のメカニズムはシグマ1受容体の活性化である。フルボキサミンは強力なSigma1アゴニストだ。小胞体は、タンパク質を最終的な形にするための工場のようなものだ。一般に、シャペロンタンパク質は、小胞体で生産されている他のタンパク質の適切な折り畳みと成熟を助けることができる。S1Rの機能の一つは、特定のタンパク質の成熟を促進するためのシャペロンとして機能することである。しかし、他のERタンパク質(ERストレス応答や炎症反応に関与するIREIと呼ばれるタンパク質を含む)の作用を調節するなど、他の機能も持っている。IRE1は、XBP1と呼ばれる別のタンパク質を活性化し、サイトカインの産生を促進することができるタンパク質である。S1Rアゴニストの存在下では、S1Rは本質的にIRE1をオフにすることができるので、IRE1はXBP1を活性化しないので、サイトカインの産生は減少する。
だから、どんなSSRIでも50%の減少が得られる。シグマ1の活性化によりさらに50%の減少が得られるので、フルボキサミンは他のSSRIと比較して最も強力な防御力を発揮する。それがシグマ1の優位性だ。
結論から言うと フルボキサミンは 「火事 」に水をかけるようなものだ。
フルボキサミンの8つの作用機序すべての詳細については、フルボキサミンの公開データリポジトリを参照してほしい(”作用機序 “ディレクトリとセロトニンディレクトリを参照してほしい)。
26. 感染症の専門家はどのように考えているのでしょうか?
フルボキサミンは有望であると
1月22日には、NIH、CDC、トップの学術機関から集まったキー・オピニオン・リーダー(KOL)パネルが、フボキサミンのエビデンスをレビューするために会合を開いた。彼らはその後、「共有意思決定 」を支持するために投票した(医師と患者の間で)トゥデイのフボキサミンについて、2:1以上の差をつけて投票した(30人中20人しか投票していないことに注意してほしい、投票は賛成11人に対して反対5人、4人は意見がない)。
彼らは彼らの個人的な能力で投票し、彼らの公式な能力ではなかった。つまり、NIHのガイドラインパネルは、彼らの勧告の中の「公共の信頼」の問題のために第3相試験を待つことになっているにもかかわらず、医師たちは個人的に圧倒的に証拠の重みが医師と患者の間で今日の議論に値することに同意したのです(そして、より多くのデータを待つのではなく)。
このことが意味するのは、もしあなたの平均寿命を最大化したいと考えているのであれば、CDCのガイドラインの外に目を向けなければならないということである。
27. EUA(緊急使用許可)を申請しましたか?
はい、2021年1月29日にFDAに最初のEUAの書類を提出した。
申請はプロキシマ CRO に依頼した。チーム全員が本当に素晴らしい仕事をしてくれた。
当グループのプレIND番号は154615である。
3月8日の週にFDAからプレファイリング申請の返事が来ると予想している。
注目すべきは、主要なオピニオンリーダーのパネルが証拠に基づいて決定を下すのにわずか1時間、FDAの諮問委員会が全会一致でJ&Jワクチンを承認するのにわずか数時間しかかからなかったにもかかわらず、FDAがEUA(緊急使用許可)を支持するのに十分な証拠があるかどうかという質問に答えるのに5週間以上かかっていることだ。
私たちが知っているすべての証拠が利点>>リスクを示しているにもかかわらず、私が考えるにFDAは3月初旬に有効性に関するより多くのデータが必要だと言っている。
これは壊れたシステムだと思う。溺れそうになっているときに、10回しかテストされていないが毎回効果があった救命胴衣を投げられて(救命胴衣がベストの選択肢)「これは十分なテストがされていないようだし、怪我をするかもしれないから心配だ」とは言わないだろう。
なぜこのようなことが起こるのであろうか?著名な医師が書いてくれた。
「私は、どこでも(FDAだけでなく)規制機関の委員会は、医療の専門家(科学者、学者、薬剤師、経済学者など)ではなく、死を目の前にしたことがなく、息をするのに苦労している患者を見たことがなく、どうにかして患者を治療して命を救おうとする絶望的な緊急事態に直面したことがない人たちでいっぱいなのだろう。このような委員会は、クロロキン/ ヒドロキシクロロキンの例からも分かるように、政治的圧力にも影響を受けやすい。 だから、彼らが今、フルボキサミンのEUAに関して非常に慎重になっていることは、ある意味で辻褄はあう。」
28. フルボキサミンの第3相臨床試験はありますか?
はい、自宅にいながらにして無料で参加できる。
30歳以上で、最初のCOVID症状が出てから7日以内に登録する必要がある。
www.stopcovidtrial.com
29. 他のSSRIの試験は行われましたか?
はい。 抗うつ薬使用とCOVID-19を有する入院患者の挿管または死亡のリスク低下との間の協会:観察研究からの結果を参照のこと。
TriNetXとUCSF/Stanford研究からの観察的レトロスペクティブデータでは、フルオキセチン(Prozac)がフルボキサミンよりもさらに優れた性能を発揮するように見えることが示されているが、これはまだランダム化試験では検証されていない。
セルトラリンはSigma1アンタゴニストなので、受容体が活性化されないようにブロックするため、SSRIの中では最も効果が低いとされている。
Sigma1の活性化(つまりアゴニスト)の観点からのSSRIの順番については、本論文で述べている。
フルボキサミン>フルオキセチン>エスシタロプラム>シタロプラム>パロキセチンの順だ。
セルトラリンはSigma1アンタゴニストであるため、COVIDに対して最も効果的なSSRIではないが、受容体が活性化されるのをブロックするのに非常に効果的であることから、もしこの薬を服用していてCOVIDを発症した場合、フルボキサミンに切り替える最大の動機付けとなる。
Hoertelの論文では、薬剤の効果の大きさはSigma1の活性化に基づいて正確に並んでった。これは驚くべきことだが、それは120分の1の確率で起こることであり、彼らが論文を書いたときにはSigma1の効果について何の手がかりもなかったので、数字をごまかすことはできなかったのだ。
Hoertelの論文では、入院した患者が1人しかいなかったために、フボキサミンを見ていなかったので、十分なデータがなかった。これはフボキサミンの一般的な問題である。
それは、それが非常によく機能しているからだと仮定するかもしれないが、それは市場シェアに関連している。イーライリリーは、多くの人がフボキサミンが最も副作用の少ないSSRIであると信じているにもかかわらず、フオキセチン(プロザック)の広告が基本的にフボキサミンから市場シェアを奪っているほどのマーケティング力を持っている。リリーはもうプロザックの宣伝をしていない、なぜならプロザックは2002年から特許を取っていないからである。
30. 他に誰がフルボキサミンについて書いているのでしょうか?
フルボキサミンについてのニュース記事や論説を見てほしい。
31. フルボキサミンの処方を開始した場合、より多くの命を救う確率はどのくらいでしょうか?
100%に近い。
nazena et al 2つの研究だけでフルボキサミンが効果を発揮しない確率は0.01%(つまり、99.99%以上の確実性で効果がある)。入院の減少は、95%の信頼性で75%以上と推定されている。
32. 詳細な情報はどこで入手できますか?
- スティーブ・キルシュのホームページ(エビデンスサマリー、プレス記事、プレゼンテーション、論文、….)
- フルボキサミンの公開データリポジトリ(フルボキサミンに関する情報源の時間数
- スティーブ・キルシュの「現在のCOVID-19の治療法は?(科学的根拠に裏付けられた他のCOVID治療法)
- フルボキサミン-裏話(現在のシステムの欠陥を語る)
ここで回答されていない質問があるか?stk@treatearly.org までメールでお問い合わせてほしい。

