コンテンツ
Effectiveness of a Mini-Trampoline Training Program on Balance and Functional Mobility, Gait Performance, Strength, Fear of Falling and Bone Mineral Density in Older Women with Osteopenia
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC6929928/
要旨
目的
骨減少症の高齢女性を対象に、ミニトランポリンを用いたバランス運動、筋力運動、跳躍運動を組み合わせた介入を行った場合の、静的バランス、機能的可動性、歩行速度、上肢・下肢の筋力、転倒恐怖感、骨密度(BMD)への影響を評価すること。
対象者と方法
無作為化比較試験のデザインを用いて、参加者(範囲:56-83歳)は、ミニトランポリンで特別に調整された介入を行う介入群(IG;n=20,平均年齢69.6±5.3歳)と、通常の骨減少症治療以外の介入を行わない対照群(CG;n=20,67.4±6.8歳)のいずれかに割り付けられた。介入は週2回、12週間にわたって行われ、各セッションは45~60分で、バランス、筋力、ジャンプのエクササイズで構成されていた。静的バランスと機能的可動性は、片足立ち(OLS)とタイムアップアンドゴーテスト(TUG)によって測定された。上下肢の筋力はアームカールテスト(ACT)と30秒チェアスタンドテスト(CST)で、歩行速度は6m歩行テスト(WT)で測定した。落下恐怖度は、Falls Efficacy Scale – International (FES-I)を用いて測定した。BMDは腰椎と大腿骨頚部のBMDをデュアルエネルギーX線吸収法(DXA)を用いて測定した。
結果
有意な相互作用(群×時間)は、腰椎(p=0.064)と大腿骨頚部(p=0.073)で測定されたBMDを除くすべてのパラメータで認められた(p<0.001)。バランスおよび機能的可動性試験(OLS、TUG)筋力試験(ACT、CST)WT、FES-I、BMD(大腿骨頚部)のすべての試験パラメータにおいて、IGで有意な改善が認められた(p<0.05)。
結論
12週間の複合介入は、骨減少症患者のバランスと機能的可動性、筋力、歩行性能、転倒恐怖の改善に高い効果を示した。
キーワード:骨減少症、骨折リスク、転倒リスク、骨密度、ミニトランポリン、トレーニング介入
序論
2-4 関連する障害は、静的および動的な姿勢制御のパフォーマンスに悪影響を及ぼし、転倒の恐怖心の増大に寄与するため、身体機能の低下と転倒リスクの増大を伴う日常活動の回避につながる可能性がある5-7。
一般的に、転倒に対する恐怖心は年齢とともに増加し、女性に多く見られ、転倒8 と転倒関連傷害のリスクの増加と関連している6 。
10,11 重度の転倒関連傷害の結果は、生活の質を低下させるだけでなく、高い罹患率と死亡率と関連している12,13 。一般的に、骨粗鬆症に関連した骨折の絶対数は、椎体で70万件、股関節で30万件と推定されていることから、股関節と脊椎は骨折のリスクが高い最も一般的な部位である14。
12,15-17 JohnellとKanis18による研究では、50歳の人が骨粗鬆症性骨折に苦しむ平均的な生涯リスクは、女性では40-50%、男性では13-22%と推定されていることが報告されている。
身体活動は、BMDが低下した患者の神経筋および筋骨格系の機能を改善し、転倒のリスクを低減するための予防策として推進されてきた19-22。さらに、骨粗鬆症や骨減少症の病態に基づいて、加齢に伴うBMDの低下を軽減するための予防戦略に取り組むことが推奨されている25 。
Kidgellらによる先行研究28では、様々な対象者を対象としたトランポリントレーニングプログラムが、姿勢バランスと運動パフォーマンスを効果的に改善することが示されている。一般的に、トランポリンでのエクササイズは、筋力、姿勢バランスのトレーニング、筋肉の協調反応、関節運動の振幅、空間的な方向性などに焦点を当てた多成分のアプローチで構成されている。
多くの研究でBMDが低下した患者における身体運動の重要性が検討されているが1,32-35,骨粗鬆症や骨減少症の患者における転倒リスク因子を低減するための最適な身体介入プログラムの仕様については、まだコンセンサスが得られていない35,36。
我々の知る限りでは、骨減少症の女性には転倒恐怖やBMD低下の有病率が高いにもかかわらず、ミニトランポリン運動プログラムを組み合わせた運動が、バランスや機能的可動性、筋力、歩行速度、転倒恐怖、BMDに及ぼす影響を評価した研究はない。
そこで、本研究の目的は、骨減少症の高齢女性がミニトランポリン上で行うバランス運動、筋力運動、跳躍運動を組み合わせた介入が、静的なバランスと機能的可動性、歩行速度、上肢と下肢の筋力、転倒恐怖、BMDの代謝に及ぼす影響を評価し、BMDの代謝に及ぼす影響を検討することであった。
方法
スタディデザイン
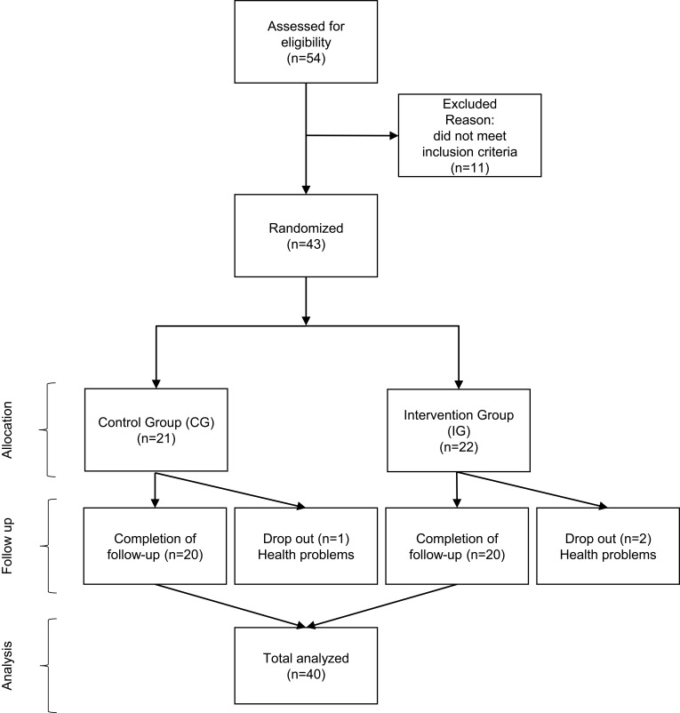
本プロジェクトは 2018年9月から11月にかけて運動介入プログラムが実施されたFliplab Vienna(オーストリア)と協力して実施された。潜在的な研究参加者は 2018年1月に地元の新聞やテレビに広告を作成し、個人的なコネクションの助けを借りて募集した。電話で研究グループに連絡した参加者(n=54)はそれぞれ、研究プロジェクト全体の特徴や条件についての情報を得た。すべての包含基準と除外基準を考慮した後、潜在的な参加者は、研究への参加に同意するためにFliplabを訪問し、最終的なサンプルは43人の女性で構成されていた。
無作為化対照研究デザイン(詳細は補足の CONSORTチェックリストを参照)を用いて、参加者は介入群(IG)または対照群(CG)のいずれかに無作為に割り付けられた(グループを指定した番号入りのプレフィルド封筒を使用)。参加者の獲得に使用したフローチャートを図1に示す。
図1 参加者の獲得を示すフローチャート
すべての参加者からインフォームドの書面による同意を得た。本研究は 2008年ヘルシンキ宣言の倫理基準に準拠して実施された。さらに、この研究は、スポーツ科学部の機関審査委員会(IRB)およびインスブルック大学の倫理問題委員会(BfEI)によって承認された(2018年2月2日)。
参加者
平均年齢68.5±6.1歳(範囲:56~83歳)の成人40名が本研究へのボランティア参加に同意した。当初の43人の参加者のうち、IG群の成人2人とCG群の成人1人が、運動プログラムとは関係のない健康上の問題のために介入期間中に本研究から脱落した。
除外基準は、女性の性別、臨床的に診断された骨減少症(大腿骨頸部と腰椎のTスコア≦-1.0標準偏差)登録の最大12ヶ月前に二重エネルギーX線吸収法(DXA)で測定された骨減少症、および年齢が55歳以上であることであった。
プロジェクト開始前に、研究参加者はかかりつけの開業医を受診し、医学的禁忌をスクリーニングした上で、研究参加の口頭承認を得るよう求められた。
除外基準には、医学的禁忌(視覚障害、重度の聴覚・前庭障害、進行性の運動器疾患、神経・循環器疾患、重度の整形外科疾患、運動介入の実施不能)または試験期間中の3週間以上の欠席予定が含まれていた。さらに、Barthel Index37 の値が 85 未満の参加者は除外された。
参加資格のある参加者は、介入手順を知らない研究者(AS)によって2つのグループ(IGとCG)に無作為に割り付けられた。
IG群(n=20,平均年齢69.6±5.3歳)はミニトランポリンを用いた12週間の運動介入プログラムに従ったが、CG群(n=20,平均年齢67.4±6.8歳)は通常の骨減少症治療を継続した。参加者には、研究期間中は日常生活の習慣を変えないように求められた。Otero et al,35によると、CG参加者全員に、介入後のテストが終了するまで、日常生活習慣を変更しないように注意するために、3回電話がかけられたとのことである。IGとCGの参加者には、介入前と介入後のテストを12週間の間隔で2回実施しなければならないことが知らされていた。プロジェクトの終了時には、CG参加者には研究結果が通知され、自分に最も適した運動訓練介入プログラムについての情報が提供された。さらに、CG参加者全員に同じ運動訓練介入プログラムを提供した。CG参加者全員(n=20)が、研究終了後に運動プログラムを実施する機会を得ました。
運動プログラムの実施
この介入は、運動科学者、理学療法士、医師からなる学際的なチームが、加齢に伴う臨床介入の最新の知見に基づいて設計したものである38-40。
高齢者のバランス能力を最大限に向上させることができるバランストレーニング法の用量反応関係を評価したLesinskiら40の研究によると、トレーニング介入プログラムは週2回、12週間にわたって実施され、各セッションは45~60分であった。
すべてのトレーニングセッションは、経験豊富なインストラクターによって指導された。ミニトランポリン(トリミリン社製、直径1.02m)を使ったトレーニングは、5~8人の少人数グループで行われ、良好な指導関係を築くことができた。ミニトランポリンには、参加者を転倒から守るためのサポートバーが取り付けられていた(図2)。ミニトランポリンの他にも、テニスボール、セラバンド、風船などを使用し、運動の難易度を高めるトレーニングを行った。
図2 トレーニング介入プログラムではミニトランポリンを使用した

バランス運動は、その場での歩行と、二本足のスタンス、立ったまま体重移動、セミタンデムスタンス、ランジ、タンデムスタンス、かかとまたはつま先のスタンス、片足のスタンスなどの静的な運動で構成されていた。すべてのバランス課題は、目を開けたまままたは閉じたまま、または左足または右足を交互に前に出して行うことで、課題の難易度を上げることができた。さらに、IGの参加者には、単一課題(バランス課題のみ)と二重課題(追加の運動課題)の条件でバランス運動を行ってもらった。運動課題には、腕を動かすこと、人差し指で風船をバランスさせること、ボールを投げたりキャッチしたりすることが含まれていた。一般的にバランス運動は、米国スポーツ医学会が推奨するように、支持基盤を徐々に減らし、重心を乱し、姿勢筋群にストレスを与え、感覚入力を減少させるように設計されていた41。
筋力向上のためのエクササイズは、下肢と上肢、体幹の筋力と筋持久力の向上を目的とした。筋力向上のための運動はすべてミニトランポリンで行い、スクワット、脚の外転・内転、肘関節の屈曲・伸展、腕の外転・内転、肩関節の前転・後転から構成されていた。
ジャンプに関連した怪我の可能性を減らすために、ミニトランポリンでジャンプ運動を行い、その場で跳ねたり、セミタンデムやタンデムの体勢で足を使って跳ねたり、足を合わせてジャンプしたり、シザーステップ(前、後ろ、右、左)を使ってジャンプしたり、縦軸周りの回転を組み合わせてジャンプしたり、片足でジャンプしたりした。
参加者の安全を確保し、トレーニングの進行を可能にするために、経験豊富なインストラクターが各トレーニングセッションに同席した。Ramalhoら42によると、トレーニング介入プログラムは3つの異なるフェーズに分けられていた。フェーズ1(4週間)では、介入で使用されたすべての演習の実行技術の適応と学習に焦点が当てられた。フェーズ2(4週間)は筋力とバランスの改善を目的とし、フェーズ3(4週間)は改善の維持を目的とした。
参加者には、高いトレーニングアドヒアランスを達成するように指示した。余分な日にちを設けることで、各参加者は24回中24回(100%)のトレーニングセッションに参加した。Otero et al,35によると、一連の戦略(ポジティブなフィードバックをたくさん与えること、各セッションで参加者全員と会話をすること、安心感の重要性を共有すること)を実施し、トレーニング中の楽しい雰囲気を実現した。
成果の尺度
測定は、特定の訓練介入プログラムの開始日の1日前(プレテスト)と終了日の1日後(ポストテスト)に行われた。試験は治験責任医師(MP)によって実施され、介入プログラムが実施された同じセンター(オーストリア、ウィーンのFliplab)の別室で行われた。研究責任者は介入訓練プログラムには関与しておらず、グループ割り付けは盲検化されていた。参加者には、同じ服を使用し、テスト前とテスト後の両方を裸足で行うように指示された。試験開始時には、アンケートに記入された。標準化されたウォーミングアップの後、参加者は身体検査を実施しなければならなかった。ベースラインテストでは、参加者はすべての身体的アウトカム測定を一度に行う学習セッションが含まれていた。
個人情報および人口統計学的データに関する質問票
人口統計学的データを評価するために質問紙を使用し、研究参加者に年齢、体重、身長についてさらに質問した。
静的バランス
静的バランスの測定には、片脚立位(OLS)を用いた43 。研究参加者には、股関節と膝をわずかに屈曲させ、腕を下に垂らし、目を見開いた状態で、できるだけ長時間(最大 30 秒間)左右の脚を交互に動かすように指示された44-46 。OLS は有効なテストであり、高齢者の静的バランス能力を定量化する方法として記述されている。
機能的モビリティ
参加者には、椅子から立ち上がって、床の上のラインまで3m歩き、後ろを向いて歩き、また座るように口頭で指示が与えられた50 。タスクを完了するのに必要な時間が記録された。Shumway-Cookら,50によると、TUGは高齢者の転倒確率を敏感かつ特異的に測定するものである。
上肢筋力
上肢の筋力を測定するためにアームカールテスト(ACT)が使用された。このテストでは、椅子に座った状態でダンベル(女性の場合は2.3kg)を30秒間に全可動域でカールさせることができる最大回数を測定する51。
下肢筋力
下半身の筋力を反映して、本研究では30秒椅子立ちテスト(CST)を用いた。参加者全員が椅子に座った状態から、腕を胸の高さで交差させたまま、腕で押し出さずに完全に立ち上がることを課題とした35,51。高い相関関係(r=0.77)は、このテストは高齢者の身体訓練の効果を検出することも可能であることから、CSTの基準妥当性を支持するものである52。
歩行速度
歩行速度は、自己申告された知覚機能53 の独立した強い予測因子であると同時に、高齢者の機能的バランス、身体能力、転倒の良い指標でもある54-56 ので、本研究では 6m 歩行テスト(WT)を実施した。Konakら(33)に従って、タスクは快適で安全なペースで10m歩くことであり、あらかじめ設定された6mの距離に到達するまでの時間はストップウォッチで測定された。参加者は2回の評価試験の前に1回の練習試験を行うことが許された。2つの評価試験の平均値はWTの統計解析のために考慮したが、これはCOPD患者においても信頼性の高い指標(r=0.97)である57。
転倒の有効性
さらに、Falls Efficacy Scale – International(FES-I)は、高齢者の転倒に関連した自己効力感を文書化するために開発されたもので、オリジナルの転倒時効用尺度を修正したものである58,59,59 。さらに、FES-Iは有効かつ信頼性の高い尺度であり、複雑な機能的パフォーマンスと転倒の社会的側面に関する16の項目から構成されている59,60 。
骨ミネラル密度
1つの放射線科で実施されたBMD測定は、DXA(Hologic Discovery Ci、Hologic Inc.)を用いて大腿骨近位部(頸部、Ward’s triangle、大臀筋)および腰椎(L1-L4)で介入前後に行われた。測定は参加者が所属するグループを知らずに行われ、分析は製造業者の推奨事項に従って行われた。BMD値が臨床的に有用であるためには、確立された標準範囲と比較しなければならない。61,63 この研究の主要アウトカムは、DXAで評価した大腿骨頚部と腰椎(L1-L4)におけるBMDの絶対変化とその標準偏差であった。
統計データ
試験参加者のデータは、平均値、標準偏差、絶対度数で示されている。正規分布の検定(Kolmogorov Smirnov)に従い、試験前のOLS、TUG、ACT、CST、WT、FES-I、BMDのIGとCG間の差を、独立t検定またはMann-Whitney-U検定のいずれかで評価した。一次解析は、被験者内因子(時間:試験前 vs 試験後)と被験者間因子(群:IG vs CG)の相互作用を評価し、介入プログラムの有効性を探るための分散の一連の混合分析(群×時間)で構成された。さらに、グループ内比較は従属t検定またはWilcoxon検定を用いて実施した。測定された変化(前後)を評価するために、すべての変化の割合(Δ%)を計算した。SPSS 23.0 (IBM Corporation, Armonk, NY, USA)を統計分析に使用した。すべてのp値は両側鎖であり、p<0.05の値は統計的有意性を示すと考えられた。
結果
予備分析
ベースライン時の研究参加者の平均年齢、身長、体重、体重指数を表1に示す。介入前の年齢、身長、体重、体重指数などの人口統計学的データには、IGとCGの間で有意差は認められなかった(p>0.05)。さらに、ベースライン時のOLS、TUG、ACT、CST、WT、FES-I、BMDについては、両群間で有意差は認められなかった(p>0.05)。また、トレーニング介入プログラムを実施している間も、全テストバッテリーを完了している間も、運動関連の怪我や医療事故は発生していなかった。
表1 試験参加者のベースライン特性
| グループ全体(n = 40) | 介入グループ(n = 20) | 対照群(n = 20) | p値 | |
|---|---|---|---|---|
| 年齢[年] | 68.5±6.1 | 69.6±5.3 | 67.4±6.8 | 0.296 |
| 高さ[cm] | 160.8±5.2 | 160.0±5.0 | 161.6±5.4 | 0.594 |
| 体重[kg] | 64.0±9.2 | 64.2±8.1 | 63.8±10.5 | 0.893 |
| ボディマス指数[kg / m 2 ] | 24.8±3.4 | 25.1±3.2 | 24.4±3.7 | 0.530 |
注:データは平均値±標準偏差で示されている。
一次分析
静的バランス試験、機能的可動性試験(OLS、TUG)強度試験(ACT、CST)WTおよびFES-Iの試験パラメータは、IGとCGの間でパラメータの変化が異なることを示す有意な群間相互作用を示した(表2)。BMDは時間別に有意な群間相互作用を示さなかった。腰椎(η2=0.087)と大腿骨頚部(η2=0.082)のBMDについては、有意な相互作用(群×時間)が中程度の効果サイズで認められる傾向があった。変化の割合を含むグループ内比較は、各検定パラメータについて個別に指定した。
表2 IGとCGの試験前と試験後の結果の比較
| 介入グループ(N = 20) | 対照群(N = 20) | p値(グループ×時間交互作用) | 効果の大きさ | |||||
|---|---|---|---|---|---|---|---|---|
| プレ | 役職 | Δ% | プレ | 役職 | Δ% | |||
| OLSが去った[s] | 17.99±7.57 | 23.91±7.04a 、b | 32.97 | 21.76±6.77 | 19.92±9.57 | −8.46 | <0.001 | η 2 = 0.354 |
| OLSの権利[s] | 17.80±7.35 | 23.58±7.17a 、b | 32.51 | 21.77±8.10 | 18.79±8.98 | −13.70 | <0.001 | η 2 = 0.306 |
| TUG [s] | 5.83±0.95 | 4.72±0.83a 、b | −19.09 | 5.45±1.02 | 5.89±0.96 A | 8.23 | <0.001 | η 2 = 0.611 |
| ACT [n] | 15.95±2.93 | 21.50±3.62a 、b | 34.80 | 16.80±3.35 | 17.40±3.35 | 3.57 | <0.001 | η 2 = 0.580 |
| CST [n] | 15.55±3.40 | 21.20±3.04a 、b | 36.33 | 16.30±3.01 | 16.65±3.54 | 2.15 | <0.001 | η 2 = 0.576 |
| WT [m / s] | 1.46±0.33 | 1.82±0.30a 、b | 24.52 | 1.60±0.47 | 1.50±0.42 | −6.19 | <0.001 | η 2 = 0.397 |
| FES-I [スコア] | 19.60±2.85 | 16.60±1.60a 、b | −15.31 | 19.45±3.47 | 18.90±2.67 | −2.83 | <0.001 | η 2 = 0.159 |
| BMD [g / cm 2 ] | ||||||||
| 腰椎絶対 | 0.866±0.112 | 0.873±0.122 B | 0.81 | 0.826±0.076 | 0.775±0.154 | −6.27 | 0.064 | η 2 = 0.087 |
| 大腿骨頸部絶対 | 0.650±0.065 | 0.663±0.061 A | 1.98 | 0.684±0.068 | 0.671±0.050 | -1.86 | 0.073 | η 2 = 0.082 |
注:a 試験前と試験後の有意差(p<0.05);b 群間の有意差(p<0.05);η2=部分的なエタ二乗;データは運動介入プログラムの実施前(試験前)と実施後(試験後)の試験測定値の平均値±標準偏差;および試験前と試験後の変化の割合として示す。
略語
OLS、片足立ち、TUG、タイムドアップアンドゴーテスト、ACT、アームカールテスト、CST、30秒チェアスタンドテスト、WT、6m歩行テスト、FES-I、Falls Efficacy Scale-International、BMD、骨密度。
静的バランスと機能的移動性
OLS左では、IGは17.99±7.57~23.91±7.04秒とベースライン試験と比較して有意に増加した(33%、p<0.001)が、CGでは横ばいであった(p=0.215)。OLS右内では、IGは17.80±7.35から23.58±7.17秒(33%、p<0.001)とベースライン試験と比較して有意な増加を示したが、CGでは静的姿勢制御は変化しなかった(p=0.136)。介入終了後のCG内のTUGでは、5.45±1.02から5.89±0.96秒(+8%、p=0.014)と有意な増加が見られたのに対し、IGでは5.83±0.95から4.72±0.83秒(-19%、p<0.001)と試験前と比較して有意な減少が見られた。
上肢・下肢筋力
上肢筋力テスト(ACT)では、IGは15.95±2.93回から21.50±3.62回へと有意な増加を示した(+35%、p<0.001)。一方、CGは試験前後のACT結果に有意差を示さなかった(+4%、p=0.117)。CSTは、IGでは15.55±3.40回から21.20±3.04回へと有意に増加したが(+36%、p<0.001)CGでは変化なし(+2%、p=0.551)であった。
歩行速度
WT(図3)で測定した歩行速度は、IG内では1.46±0.33から1.82±0.30m/sへと有意に増加した(+25%、p<0.001)のに対し、CG内では有意な差は認められなかった(-6%、p=0.203)。
図3 試験前後のIGおよびCGのWT内で測定した歩行速度
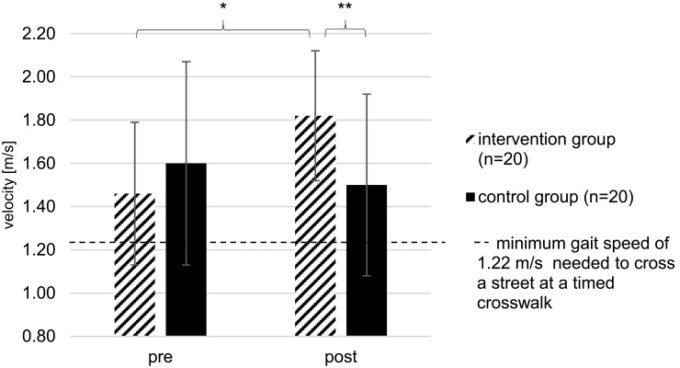
*試験前後の有意差(p<0.05);*群間の有意差(p<0.05);データは、運動介入プログラムの前(試験前)と後(試験後)のWT試験測定値の平均値±標準偏差として示されている。
FES-I
IGでは、介入終了後にFES-Iスコアを用いて測定した転倒関連自己効力感が19.60±2.85点から16.60±1.60点へと有意に改善した(-15%、p<0.001)が、CGではFES-Iは変化しなかった(-3%、p=0.126)。
BMD
腰椎で測定したBMDについては、IG(+1%、p=0.289)CG(-6%、p=0.102)の両群を比較しても、試験前と試験後で有意差は認められなかった(図4)。
図4 IGおよびCGの腰椎および大腿骨頚部のBMD
測定値を試験前後で比較;*試験前後の有意差(p<0.05);データは、運動介入プログラムの実施前(試験前)と実施後(試験後)のBMD試験測定値の平均値±標準偏差として示されている。
大腿骨頚部のBMD測定値については、IGでは0.650±0.065から0.663±0.061g/cm2(+2%、p=0.023)とベースライン試験と比較して有意な増加を示したが、CGでは大腿骨頚部のBMD測定値に変化はなかった(-2%、p=0.630)。
考察
本研究の主な目的は、ミニトランポリンを用いたバランス運動、筋力運動、跳躍運動を組み合わせた介入の静的バランス、機能的可動性、歩行速度、上肢・下肢の筋力、転倒恐怖症に対する有効性を評価するとともに、BMDの代謝に及ぼす影響を調査することであった。
今回の研究で得られた主な知見は、IG参加者全員がCG参加者と比較して、姿勢制御、機能的可動性、筋力、歩行速度、転倒恐怖症を特徴づけるすべてのパラメータにおいて有意な変化を示したことであった。BMDについては、有意な変化は認められなかった。
我々の知る限りでは、ミニトランポリンを用いた筋力、バランス、ジャンプを組み合わせた運動レジームが、骨減少症患者のバランス、筋力、歩行速度、転倒恐怖、骨密度への影響を調査した研究はない。
トレーニング介入プログラムの後、OLS内の静的バランスはIGでは有意に改善したが、CGでは統計的に変化しなかった。これらの結果は、骨粗鬆症の高齢者において、トレーニング終了後にバランス能力が約37~40%増加したと述べたKonakら33およびOteroら35の研究で報告された結果と類似している。24週間の研究期間を用いたOteroら35の研究と比較すると、使用したトレーニング介入プログラムの期間は12週間であったが、すべてのOLS検定パラメータの間に相互作用(群×時間)が見られ、本研究における運動レジームの有意な効果を示していることが示された。1,34 本研究のテストバッテリーの一部であるTUGは、高齢者の機能能力を測定するものである。本研究では、IG参加者はTUGの実施に要する時間が短く、介入終了後に19%有意に改善したのに対し、CG参加者はTUGを完了するのに多くの時間(8%)を必要としていた。ここでも有意な相互作用(グループ×時間)が見られ、わずか12週間後のトレーニングレジームの高い効果が反映されている。これは、Shumway-Cookらの研究50によると、高齢者の転倒リスクの特別なカットオフポイントであることを示している。それに比べて、13.5秒以上かかる高齢者は、日常生活のほとんどの活動や移動能力に依存しており、転倒しやすい傾向がある50。
本研究では、IG参加者はテスト後のACTでの反復回数が有意に多かったのに対し、CG参加者は変わらず、有意な相互作用(グループ×時間)があることが証明された。Oteroら35は、本研究と比較して、同様の運動で構成された24週間の低強度介入プログラムを終了した後、上肢筋力が80%も有意に改善したことを示した。この改善率は本研究(35%)よりも高かったが、これはOteroら35の研究のIG参加者と比較して、本研究のIG参加者の方が上肢筋力のベースラインレベルが高かった(15.95±2.93 vs 10.91±1.90 repetitions)という事実によって説明できるだろう。いずれにしても、ACTには有意な相互作用(群×時間)が認められ、トレーニングレジームの効果を示している。下肢筋力は、機能的な可動性を維持し、障害の発症を予防または遅らせるための主要な因子として確立されている64,65 。Oteroら33が報告した介入後のCST内の改善は、本研究よりも高かった(47%対36%)。ここでも、ベースラインでの下肢筋力のレベルは、Oteroら35の研究のIG参加者と比較して、基礎研究のIG参加者の方が高かった(15.55±3.40回 vs 13.09±1.75回)。さらに、Otero et al,35によると、低強度トレーニングの場合、下肢筋力の改善を得るためには、プログラムの持続時間を長くする必要があるようである。それにもかかわらず、わずか12週間のこのトレーニング介入プログラムでは、すでに有意な相互作用(グループ×時間)が認められている。
いくつかの研究で述べられているように、54-56 歩行速度は、高齢者の機能的バランス、身体能力、転倒のもう一つの良い指標である。歩行速度を向上させる能力は、道路を渡ったり障害物を避けたりするような日常生活動作の際に重要である33,46。例として、先行研究では1.22m/sが横断歩道で道路を横断する際に必要な最低歩行速度であることが証明されている66。また、歩行速度が0.10 m/s改善すると身体機能や生活の質が向上することが示されている56 。さらに、WTで測定した歩行速度には、有意な相互作用(群×時間)が認められた。高齢者で0.08 m/sの有意な歩行速度改善を報告したHalvarssonら46及びKonakら33の研究結果と比較して、本研究では0.36 m/sと高い改善が見られた。
特に骨減少症患者では、転倒や低エネルギー外傷が骨折の原因となることが多い10 。Halvarssonらによる信頼性と妥当性の評価(60)によると、FES-Iのスコアは2.9ポイント以上変化しなければ群間で臨床的に関連性のある変化が得られないことが示されている。
Kohrtら25の研究によると、介入戦略の第一の目標は、加齢に伴うBDMの減少を維持または減少させることである。本研究では、BMD(腰椎または大腿骨頚部)に時間別の有意な群間相互作用は認められなかった。しかし、介入期間が比較的短い(12週間)こととその傾向を考えると、BMDに対するトレーニング介入の有効性について結論を出すのは難しいと思われる。したがって、今後の研究では、より長い介入期間で十分なパワーのある研究を用いてBMDへの潜在的な効果を検討することが考えられる。
大腿骨頚部のBMD改善にはジャンプ運動が有効であり、約0.017g/cm2の増加をもたらしたと報告したZhaoら39の概要研究と比較して、今回の研究では0.013g/cm2とわずかに低い増加しか観察されなかった。これは、Zhaoら39のレビューで分析された研究では、床上での高負荷のジャンプ運動のみが行われていたのに対し、本研究では怪我のリスクを減らすために低負荷のトレーニング器具(ミニトランポリン)を用いて高負荷の運動が行われていたことから説明がつくだろう。さらに、今回の研究ではIGの参加者の平均年齢が70歳であったのに対し、今回の研究では21歳から41歳までの健康な閉経前女性を対象としていた。年齢が上がるにつれて、身体活動を安全に行えるようにする必要性が出てくる。そのため、本研究ではジャンプ運動の適用強度が低かったことは間違いない。忘れてはならないのは、Zhao et al39 のレビューでは、研究期間が6ヶ月から12ヶ月の研究のみを取り上げ、分析していることである。
Cummings et al,66,68によると、大腿骨頚部のBMDは、脊椎、橈骨、踵骨の測定値よりも優れた予測因子である。さらに、大腿骨頚部の骨密度の標準偏差の減少は、股関節骨折のリスクを2.6倍に増加させた。68 したがって、IG内の大腿骨頚部のBMDの増加(+2%)は、BMDの改善により骨量の減少を効果的に防ぎ、股関節骨折のリスクをさらに減少させることができるため、臨床的に関連性があった。
特筆すべきは、介入プログラムに参加しなかった場合、CG参加者では腰椎(-6%)と大腿骨頚部(-2%)のBMDが驚くほど高く減少したことであり、運動介入の重要性が確認されたことである。25 私たちの知る限りでは、本研究は、骨減少症の高齢女性を対象に12週間の介入プログラムを実施したところ、姿勢制御、機能的可動性、筋力、歩行速度、転倒の恐れが有意に改善した初めての研究である。
トレーニング介入プログラムは、複数の分野にまたがるアプローチで、健康やスポーツセンター、あるいは自宅でも再現しやすいエクササイズを使用することを目的としている。もう一つの特別な関心事は、高い信頼性と妥当性だけでなく、むしろそのシンプルさに基づいて使用された測定値を使用することでした。すべてのテストは、安価な代替材料を使用することで、どこでも簡単かつ迅速に実施することができる。基礎となるトレーニング介入プログラムは、非常に短い期間でバランス、筋力、歩行性能、転倒恐怖症を改善するための有効なツールと考えることができる。基礎となる研究のいくつかの結果は心強いものであるが、一般的な身体活動69-71とミニトランポリントレーニングの両方が、特に高齢女性にはいくつかのリスクを伴うことに言及しなければならない。本研究では、専門のインストラクターがいるため、これらのリスクは最小限に抑えられていると考えられるが、本研究の介入を評価する際には考慮すべきである。
重要な制限事項として、本研究では先験的なパワー分析が行われていないことが挙げられる。異なる通信チャネルを使用して潜在的な参加者に連絡を取ろうとしたが、40人の女性の合計サンプルサイズが達成された。しかし、サンプルサイズは、パワーを考慮したものではなく、できるだけ多くの参加者を得ることを目的としたものであった。今後の研究では、可能な限り事前にパワー分析を行うことを検討すべきである。地元新聞の広告による募集では、最も関心があり、身体的に活動的で、特別に調整された介入の重要性をすでに認識している人しか参加できない可能性があることが知られているため、参加者を募集するためのさまざまな方法(テレビ出演、高齢者団体への個人的な話)が適用された72。このように、IGの参加者が100%という高いトレーニング遵守率を達成したことは、この研究の強みとなっている。Halvarssonら46の研究と同様に、複合運動介入の短期的な効果のみを統計的に分析した。さらに、プロトコルごとの分析では、試験期間を満たした参加者のみが含まれている。したがって、介入の長期的な効果を評価することは不可能である。したがって、長期追跡調査の実施がすでに計画されている。介入前と介入後の参加者の身体活動量を測定して、IG参加者がより身体活動的になったかどうかを調べることは興味深いことであろう。身体活動の程度は、長期追跡調査で考慮される予定である。さらに、処方された薬や適用された薬、合併症の影響は統計分析では考慮されていない。しかし、研究参加者には、潜在的な妨害的影響を除外するために、薬の摂取量を変更しないように指示した。
独自の試験測定値の組み合わせを使用することで、バランスや機能的可動性、筋力、歩行性能、転倒恐怖、BMDなどのいくつかの領域におけるトレーニング介入プログラムの有効性を初めて調査することができた。検出バイアスを防ぐために、試験測定を実施した治験責任医師(MP)はグループ割り付けを盲検化し、介入には関与しなかった。さらに、無作為化の手順は、介入の手順を知らない独立した研究者(AS)が行った。
結論
本研究では、骨減少症に悩む高齢女性がミニトランポリンを用いてバランス、筋力、ジャンプトレーニングを組み合わせた介入を行ったところ、良好な効果が得られた。この介入は、対照群と比較して、これらの患者のバランスと機能的可動性、筋力、歩行能力、および転倒恐怖の改善に非常に効果的であった。したがって、ミニトランポリンを用いた運動は、高齢者にとっても貴重で安全な介入であると考えられる。
