Let’s discuss Ivermectin and hospitalization prevention. This will lead to useful considerations about the recent TOGETHER trial.
私は個人の無知による集合的な知恵を信じない
トーマス・カーライル
https://twitter.com/Covid19Crusher/status/1426612910579757059
イベルメクチンと入院予防について説明しよう。
これは、最近行われたTOGETHER試験についての有益な考察につながる。
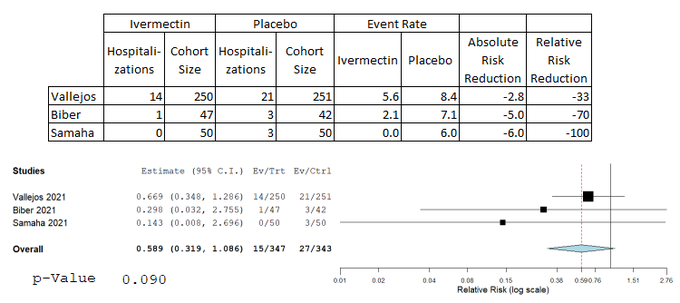
悲しいかな、クリーンな外来患者の入院データを報告しているランダム化は今のところ3つだけだ。
イベント発生率が低く、助けになっていない。
検出力不足のメタ解析では、点推定で41%の減少、95%CIは[0.319-1.086]、p-値は0.09
有効性を示す傾向にある。
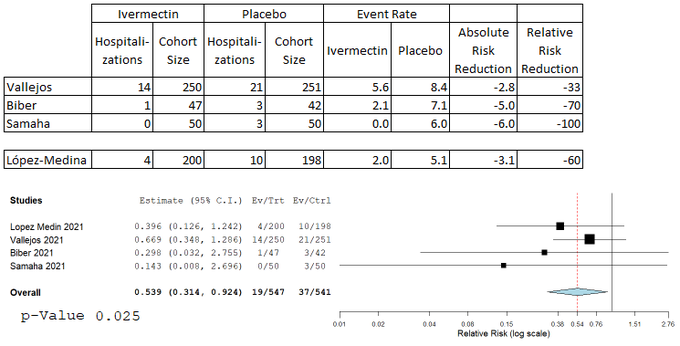
より大規模なRCT(n=398)であるLópez-Medinaは、残念ながら「ケアのエスカレーション」といういい加減な複合エンドポイントを使っている。
これは、新たな入院、新たな酸素補給(24時間以上)、新たなICU入室を組み合わせたものだ。
死亡を除く、一種の奇妙な臨床的悪化の総合指標である。
死亡を除外したことで、唯一の犠牲者が出た対照群が有利になった。
登録されているプロトコルにも違反している。
(他の3つの赤い点は、データが報告されていないことを示している)

イベントのほとんどが新規入院だったと仮定して(可能性は低くない)、過去の3つのRCTに加えてみよう。
44%(CI 95% [0.314-0.924], p=.025)の統計的に有意な入院の減少が得られる。
López-Medinaの治験担当者は、悪化が60%減少したというデータに腹を立てたのか、事後測定に新たに「無作為化から12時間以上経過したエスカレーション」という条件を付けて再測定している。
これにより、対照群から4件の入院が除外された。
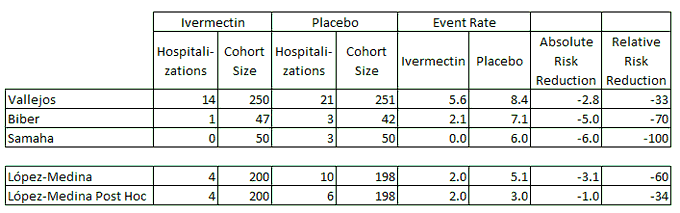
除外の影響はRelative Risk Reduction(相対リスク)に明確に現れており、メタアナリシスでは有意差をわずかに下回ることになった。
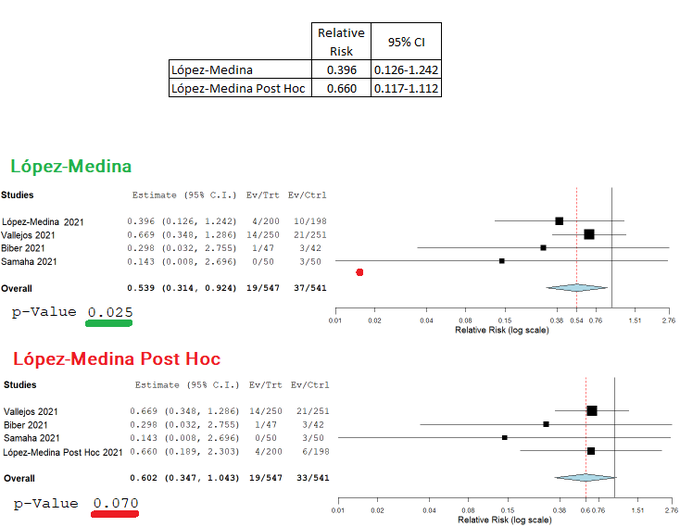
Post Hoc分析(事後解析)は、プロトコルでは予想されていなかった情報を知らせてくれる、誠実で有用なこともある。
しかし、これらは研究者のチェリーピッキングや多重度バイアスの影響を受けており、低品質とみなされている。
例えば、なぜ研究者は「24時間未満」ではなく「12時間未満」を選んだのか?
さて、ここからが本題だ。TOGETHER試験は、イベルメクチン試験のデータを選択的に公開し、非常に不愉快なコメントを残している。
そもそも、そのような行為は悪い科学(バッド・サイエンス)であり、研究責任者の言葉にはイベルメクチンを悪く言いたいという衝動が表れていたようだ。
悲しいことに、入院と「6時間の救急外来での観察」を融合させた、もう一つのいい加減な複合エンドポイントが出てきた。
これは、入院よりもはるかに緩い定義だ。
ER(救急救命室)観察はもっと「緩い」もので、さらにランダムな医師の裁量に左右される。
試験でこの「ゆるさ」は良いものではない。
イベルメクチン嫌いの医師(ブラジルではよくあること)がデータの結果を曲げることを可能にするのか?
もちろん、参加者全員が観察下に置かれる。簡単なことだ。誰が捕捉できるんだ?
そして、イベルメクチンは駄目になる。
緩い「ER観察」はTOGETHER試験からの新しいトレンドか?
そうだ、2つのレベルにおいて。
1stレベル
http://clinicaltrials.gov に記載されている試験プロトコルでは、測定方法を分けている。
https://clinicaltrials.gov/ct2/show/NCT04727424?
term=ivermectin+together&cond=Covid19&draw=2&rank=2
一次エンドポイントのごまかし?それはとてつもなくやってはいけないことだ。
あるいは、「単純な」操作、選択的な開示?
時間が解決してくれるだろう。

第2レベル
「ER観察」というごまかしの効く、ゆるゆるはTOGETHERプロトコルでは新しいものだ。
前回のHydroxychloroquine/Kaletra試験では、より健全でハードな “Covid-19入院 “を主要評価項目としていた。
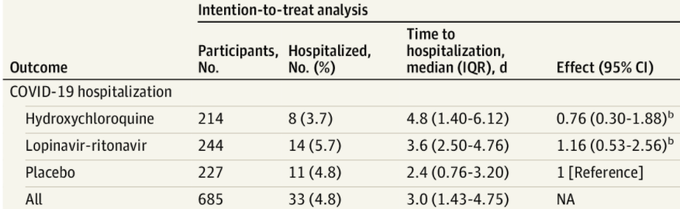
López-MedinaのPost Hoc解析(事後解析)で注目すべき点は、4/14=29%の患者が12時間以内に入院しており、薬の効果を発揮する機会がほとんどなかったことだ。
TOGETHER試験では、無作為化後、数時間で入院した患者は何人いたのか?
これは重要な交絡因子になる可能性があり、フルボキサミンにも非常に当てはまる。
これは薬の性能を簡単に引き下げてしまうことになる。
さて、TOGETHER試験のイベルメクチン複合体の数値を他の試験と比較して見てみよう。
イベント発生率は予想通り屋根を突き破っており、相対的なリスクの減少は過去のデータと比較して異常に見える。
うーむ…
完全な発表が待たれる。
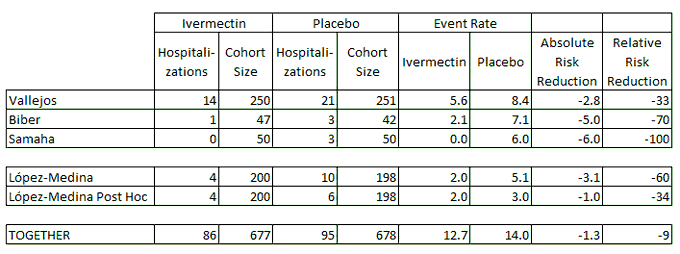
https://twitter.com/Covid19Crusher/status/1425925103494254597
Together試験のフルボキサミンのデータでは、51/742=7%の患者が薬を飲まなかったことが示されている。 全体的なプロトコール遵守率はどうだったのか、薬効評価への影響はどうだったのか、疑問が残る。 これは、同等のデータが開示されていないイベルメクチン群にも当てはまる。
https://twitter.com/Covid19Crusher/status/1425925103494254597
イベルメクチンによる死亡率の減少は、La Pampaでは44%、Together Trialでは18%となった。 投与方法の違い ・ La Pampa 0.6mg/kg x 5日、脂肪分の多い食事の際に投与。 ・TogetherTrial: 0.4mg/kg x 3日、空腹時に投与した場合、バイオアベイラビリティは上記投与量の1/5になる。
IVMとFluvoxamineの試験結果をまとめたものがこのプレゼンテーションにある。フルボキサミンは効果があり、イベルメクチンは効果がなかったが、IVMは3日間しか投与しておらず、感染後の開始時期も遅かったようだ。