Contents
pubmed.ncbi.nlm.nih.gov/24819404/

How evidence-based medicine is failing due to biased trials and selective publication
初出:2014年5月12日
概要
エビデンスに基づく医療(EBM)は、患者のケアを改善するための「新しいパラダイム」として1990年代初頭に発表された。しかし、EBMがその目的を達成したことを示す証拠はほとんどないのが現状である。EBMが導入されて以来、医療費は増加しているが、EBMが集団レベルでの健康増進をもたらしたことを示唆する質の高いエビデンスは依然として不足している。
本論文では、EBMが患者の医療を改善する可能性は、検証する仮説の選択におけるバイアス、研究デザインの操作、および選択的な出版によって妨げられていることを示唆している。これらの欠陥を示す証拠は、企業が資金提供した研究において最も明確である。我々は、EBMが産業界で作成された「エビデンス」を無差別に受け入れることは、政治家に自分の票を数えさせることに似ていると主張する。
ほとんどの介入研究が企業から資金提供を受けていることを考えると、これはエビデンスベース全体にとって深刻な問題である。このようなエビデンスに基づく臨床判断は、患者に効果の低い、有害な、あるいは高価な治療を施すという誤った情報を与える可能性がある。独立した研究への投資を増やすことが緊急に必要である。
民主的な情報提供を受けた独立機関が、研究の優先順位を決める必要がある。また、我々は、利益相反バイアスのある研究が明確に価値を下げるように、エビデンス評価スキームを正式に修正することを提案する。
EBMのメリットを示すエビデンスの欠如
エビデンスに基づく医療(EBM)とは、医療の意思決定を行う際に、臨床の専門知識や患者の価値観と併せて、現在の最良のエビデンスを意識的かつ賢明に利用することと定義されている1, 2。
何が「最良のエビデンス」を構成するかという問題は、Oxford Centre for Evidence-Based Medicineが作成したようなエビデンスレベルの表で扱われている3。他の多くのエビデンスランキング方式と同様に、無作為化試験のシステマティックレビューはエビデンスピラミッドの頂点に位置し、機械的な推論や「専門家の意見」は最下層に位置づけられている。皮肉なことに、EBMが人々に利益をもたらすべきであるという理由は十分にあるにもかかわらず、EBMが利益をもたらすという「質の高い」(EBMの基準による)実証的な証拠はほとんど存在しない。この点に関しては、1992年に出版された「Users Guide to Evidence-Based Medicine」からほとんど変わっていない。
患者のアウトカムを改善する上でEBMが優れているという決定的な証拠がないのに、EBMを提唱することは、内部矛盾に見えるかもしれない……決定的な証拠が得られないときは、より弱い証拠……そして生物学的な根拠に頼らざるを得ない。この場合の理論的根拠とは、最新の文献を批判的に読む能力を持ち、強い証拠と弱い証拠を見分けることができる医師は、推奨する治療法をより慎重に判断する可能性が高い…(そして、より正確な診断を下すことができる)というものである4。
さらに著者は、「より決定的な証拠が得られるまで」EBMの採用を「適切に」3つのグループに限定すべきだと提案している。それは、根拠に説得力があると考える人、教育的試験でEBMを試したいと考える人、そして「新しいパラダイムでの医学の実践はより刺激的で楽しい」と考える人である4。前者のグループが大きく 2000年代初頭にはEBM運動は医療の「革命」5, 6として広く語られ 2001年にはTime Magazine誌で最も影響力のある現代思想の一つとして称賛された7。 その後、EBMは主流の医療パラダイムとしての地位を確立し、「流星のような」8と呼ばれている。
EBMは、特定の分野の診療を改善することが示されている。
例えば、脳卒中や心筋梗塞のアフターケアは、新しいエビデンスに基づいて改善された9, 10。また、閉経後のホルモン補充療法など、リスクがベネフィットを上回ることが試験で明らかになったことにより、有害な診療行為が削減された11, 12。これらの例は有望であるが、逸話的なものである。別の例では、EBMトレーニングを受けたマクマスター大学の卒業生と「伝統的な」トレーニングを受けた同世代の学生を比較した研究では、卒業後少なくとも5年が経過した時点で、前者の方が高血圧ガイドラインに関する知識が豊富であることがわかった13。しかし、この結果は恐るべきサロゲートエンドポイントである。ガイドラインに関する知識の向上が患者の転帰の改善につながるとは限らないのである。あるいは、批判的評価を学ぶのに必要な時間が、シラバスの重要な部分を放棄したことにならないとも限らない。マクマスター大学の卒業生は、高血圧症の治療には優れているが、小児髄膜炎は見逃していたのかもしれない。
もしEBMが革命的なムーブメントとして歓迎されていたとしたら、我々は特定のケースで実証された利益以上のものを期待するだろう。
例えば、抗生物質の導入、衛生環境の改善、禁煙外来の導入など、集団レベルでの健康増進が期待される。しかし、残念ながらEBMがそのような効果をもたらしたという証拠はほとんどない。
サンプルサイズ、汚染、盲検化、追跡調査、アウトカム測定などの方法論上の課題を克服することが難しいため、EBMの集団アウトカムを正確に扱った無作為化試験は行われないであろう。
我々が手にしているハードヘルスケアアウトカムに関するマクロレベルのエビデンスは、ヘルスケアのコストが上昇し続けていること15,改善が停滞していること(例えば、http://www.mortality-trends.org)医療従事者に対する信頼が低下していること16を示唆している。EBMが専門家の意見や機械的な根拠よりも経験的なアプローチを強く支持していることを考えると、EBMが広く受け入れられているのが、実際に効果があるというEBMの「証拠」ではなく、専門家の意見や機械的な根拠に基づいているのは皮肉なことである。
企業が資金提供した無作為化試験はEBMのパフォーマンスを阻害しているのであろうか?
EBMによって医療の質が向上したことを示すデータがないことについては、いくつかの理由が考えられる。それは、我々が医学の限界に近づいており、どこからでも利益を得ることは難しいということかもしれない。この考え方では、感染症に対する顕著な成果のように、低いところに落ちている果実はすでに収穫されており、残りの慢性的で複雑な病気(精神疾患、糖尿病、心臓病、癌、アルツハイマー病など)に対処することは単により困難であると考えられる。もしそうだとしたら、効果が測定できない戦略にお金をかけることは正当化しがたいことになる。
もう一つの可能性は、EBMの「哲学」に何か本質的な欠陥があり、それを実行しても健康上の利益が得られないということである。この可能性もあるが、我々の一人(JH)は、この懸念を払拭するために、EBM哲学の広範な弁護を発表した。
ここでは、EBMが全体的に利益をもたらしたという証拠がないのは、EBMが効果的に実施されていないからであるという非排他的な仮説を詳細に検討する。具体的には、EBM手法の基礎である無作為化試験が、試験で検証される仮説の選択や試験の実施、選択的な報告に関わる既得権益者によって、しばしば腐敗していることを主張する。我々は、無作為化試験の堕落による問題が劇的である精神医学の例を挙げて、この議論を支持する。
臨床例:エビデンスに基づいて抗精神病薬や抗うつ薬を処方する?
統合失調症などの精神病性障害は、世界で2,400万人が罹患しており、非常に衰弱した状態にある。抗精神病薬はビッグビジネスであり、現在、米国では売上高で最大の医薬品クラスを構成している。抗精神病薬の国際市場は 2010年には196億ドルと推定されている19。
うつ病は、世界の障害原因の第3位である20。2011年の世界の抗うつ薬市場は119億ドルであり、複合年間成長率は1.7%で、予測可能な将来まで続くと予測されている21。
これらは重要な疾患であり、エビデンスに基づいた管理方法を開発するために、多くの研究(および資金)が行われている。ここでは、1990年代から 2000年代にかけての、精神病とうつ病の治療に関する一般的な見解について考えてみよう。
精神病
1960年代に開発された第一世代の「定型的」抗精神病薬(パーフェナジン、ハロペリドール、クロルプロマジンなど)と、1990年代に開発された第二世代の「非定型的」抗精神病薬(オランザピン、クエチアピン、リスペリドンなど)がある。定型抗精神病薬は安価である。1990年代から 2000年代にかけて、非定型抗精神病薬は特許が残っており、高価であった。
非定型抗精神病薬の登場後、多くの質の高い無作為化試験やレビューが発表され、非定型抗精神病薬は従来の抗精神病薬よりも忍容性が高く、効果的であることが証明された。効果的な治療法」を手に入れることで、診断の対象者が変わった。非定型抗精神病薬が双極性障害に有効であることが「証明」されると、特に小児の診断率が劇的に上昇した。米国で双極性障害の治療を受けた子供と青年の数は、1994年から 2000年の間に40倍に増加した22。
2000年代半ばのある著者の臨床現場(SE-P)では、すべての精神病患者に非定型抗精神病薬が処方されていた。当時、非定型抗精神病薬は定型抗精神病薬に比べて、患者一人当たり年間約4000ドルのコストがかかっていたが23,「最良のエビデンス」では、そのメリットはコストの差を正当化するものであるとされていた。非定型抗がん剤を選択した我々は、エビデンスを評価し、ガイドラインに従ってた。そして、それは我々だけではなかった。抗精神病薬の処方箋の90%以上が非定型薬に対して書かれていたのである24。
うつ病
選択的セロトニン再取り込み阻害薬(SSRI)クラスの抗うつ薬もEBMの時代に開発されたものである。SSRIが登場する以前は、うつ病の薬物療法の主流は三環系薬剤であったが、1990年代には、より高価なSSRIが、より安全で効果的で忍容性の高い代替薬として積極的に販売された。そして、これはエビデンスによって裏付けられたように思われた。SSRIに比べて、その有効性を証明し、規制当局の承認を得るために、同等の数の二重盲検プラセボ対照試験が実施された薬剤はほとんどない。1000件以上の抗うつ薬の無作為化試験が行われ、統計的に有意な効果が繰り返し証明されている。臨床家や患者はこの膨大なエビデンスに安心感を覚え、プロザック(フルオキセチン)などのSSRIは瞬く間に「大ヒット薬」となり、他の抗うつ薬や心理療法(認知行動療法など)に取って代わって、うつ病の治療に最もよく推奨されるようになった。12歳以上のアメリカ人の10人に1人が抗うつ剤を服用しており、若年層や中年層に最も多く使用されている薬でもある。
臨床上のサクセスストーリーであり、EBMの勝利でもある?
これまでの話では、患者の転帰が改善され、EBMの能力によって効果の低い代替品に代わる優れた治療法が見出されたと考えられる。しかし、現実は異なる。非定型抗精神病薬が市場を飽和状態にしてから10年後、CATIE(Clinical Antipsychotic Trials of Intervention Effectiveness)CUtLASS(Cost Utility of the Latest Antipsychotic Drugs in Schizophrenia Study)EUFEST(European First Episode Study)などの略称で知られる大規模な独立試験により、非定型抗精神病薬は実際には定型抗精神病薬よりも効果がなく、忍容性もなく、費用対効果も低いことが証明された23, 27-29。
うつ病に関しては、未発表のデータと発表済みのデータをまとめた独立したメタアナリシスにより、SSRIは、これまで最もよく処方されてきた軽度から中等度のうつ病に対して、プラセボと比較して効果がないことが示されている30, 31。
では、なぜ10年以上もの間、我々はエビデンスに基づいて、これらの治療法が優れていると確信していたのであろうか?「1000のランダム化試験から構築されたエビデンス神話」25はどのようにして存在したのか、そして、我々はどのようにしてそれに陥ったのか。
無作為化試験の何が悪かったのか?
現実の世界でRCTが実施される方法の何かが、その信頼性を損なっているようである。我々は、この問題を次のように考えている。
- 誰が無作為化試験に資金を提供し、その資金源は重要なのか?
- 無作為化試験はどのように選択され、どのような質問がなされるのか?
- どの試験が文献に掲載される可能性が高いのか?
- 結論が否定された場合、研究はどのように特定されるのか?
無作為化試験に資金を提供するのは誰か、資金源は重要か?
まず第一に、医学的根拠のほとんどが産業界から資金提供を受けていることが明らかになってきた。主要雑誌に掲載された無作為化試験の3分の2から4分の3は、産業界から資金提供を受けていることが明らかになっている32, 33。
第二に、産業界から資金提供を受けた研究は、独立して資金提供を受けた研究とは異なる結果をもたらすという強い証拠がある。独立した試験と比較して、業界が資金提供した試験では、スポンサーが好む製品に有利な治療効果が誇張されている34-37。
産業界の影響は医学全般に及んでいるが、精神医学は、資金源の偏りや利益相反に関する論争の震源地となっている(例えば38-40)。精神科雑誌に掲載された無作為化二重盲検プラセボ対照研究のうち、利益相反を報告した研究は、肯定的な結果を報告する可能性が5倍高かった33。
Heresらは、非定型抗精神病薬を比較した業界資金による無作為化試験をレビューし、スポンサーと試験結果の間に関係があるかどうかを調べた41。関係はあった。90%の試験でスポンサーの薬が優れていることが示された。その結果、「なぜオランザピンはリスペリドンに勝り、リスペリドンはクエチアピンに勝り、クエチアピンはオランザピンに勝るのか」という研究タイトルが示すように、同じ2つの薬剤を対象とした異なる試験の一対比較では、ほとんどの場合、スポンサーの薬剤が勝っていたのである。この信じがたい結果は、出版バイアスによるものではなかった。
例えば、比較対照薬の投与量が低すぎて効果が得られなかったり、高すぎて耐えられない副作用が生じたりするなど、贔屓の薬が勝つことをほぼ確実にするような方法で試験がデザインされていたのである。また、特定の患者の除外または包含、プラセボの導入期間、短い追跡調査、推定法の選択、調整の使用(または使用しない)選択的な結果報告なども、効果の大きさの推定を拡大させる可能性がある。これらの方法のいくつかをSmith 42がBox 1にまとめている。
Box 1. 製薬会社が臨床試験から望む結果を得るための方法の例(Smith 2005 42より
- 劣っていることが知られている治療法に対して、自社の薬の臨床試験を行う。
- 低すぎる量の競合薬に対して、自社の薬の臨床試験を行う。
- 高すぎる量の競合薬に対して、自社の薬の臨床試験を行う(自社の薬の毒性が低いように見せる)。
- 他社製品との違いを示すには少なすぎる試験を行う。
- 試験では複数のエンドポイントを使用し、良好な結果が得られたものを選んで発表する。
- 多施設での試験を行い、好ましい結果が得られた施設の結果を公表する。
- サブグループ分析を行い、好ましい結果を発表する。
- 例えば、絶対リスクではなく相対リスクの減少など、最も印象に残りやすい結果を発表する。
偏ったデータの証拠は、製薬会社に対する裁判でも示されている。2012,グラクソ・スミスクライン(GSK)は、違法な医薬品の販売促進、安全性データの報告義務の不履行、虚偽報告43など、複数の刑事上および民事上の違法行為により、過去最高の30億ドルの罰金を科せられた。これには、「誤解を招くようなジャーナル記事」の作成、パロキセチン(SSRI)の18歳未満に対する有効性の虚偽の主張、否定的な試験の非開示などが含まれる。実際には、パロキセチンが10代の若者に有効であるという証拠はなく、わずかではあるが実際に自殺リスクが増加していた44。GSKは、「偽の諮問委員会や独立していると思われるCMEプログラム」を作成したことでも告発された45。
GSK社は例外ではない。非定型抗精神病薬のリスペリドンとパリペリドンのメーカーであるジョンソン・エンド・ジョンソンは、最近、リスペリドンの販売における刑事上の軽犯罪を認めた46。同社は、リスクを隠し、ベネフィットを誇張するなどの欺瞞的行為により 2013年に刑事および民事で22億ドル 2012年に12億ドルの罰金を科せられた45, 47。2009,イーライリリーは、オランザピンのリスクを隠して違法に販売した疑いで、14億ドルの訴訟で和解した。2010,アストラゼネカは、非定型抗精神病薬であるクエチアピンを違法に販売し、副作用を隠していた疑いで5億2000万ドルの和解金を支払った。その裁判の一環として公開された内部文書には、大きなヒントがある。電子メールには、会社の幹部が「この呪われた研究にポジティブな方向性を与える」ための戦略を話し合っている様子が記されている。リサ(会社の医師)は素晴らしい煙と鏡の仕事をしてくれた」と彼は称賛している。これまでのところ、我々は15,31,56の試験を葬った」と出版担当者は書いている。もっと大きな問題は、外部からデータを隠していると批判され始めたときに、どうやって外部に立ち向かうかということである48。
無作為化試験はどのように選択され、どのような質問がされるのか?
無作為化試験の結果に偏りがあるだけでなく、試験される治療法や質問の選択は、患者の利益になりそうなものだけでなく、利益になりそうなものにも左右される。残念ながら、患者の利益と利益は相反する方向に作用する。
無作為化試験の数は飛躍的に増加しているが、ある治療法/施術に関するエビデンスの量は、その治療法の臨床的重要性ではなく、商業的重要性と相関する傾向がある。つまり、無作為化試験には費用がかかるため、業界が資金を提供する研究では、新薬、特許が残っている薬、高価な薬、商業的に魅力があると考えられる薬など、潜在的に利益のある治療法49に焦点が当てられるのである。最近のコクラン・レビューで、従来の薬物治療と同等の効果があることが示唆されたうつ病治療のための運動の臨床試験が、(特許のある)薬物治療と比較して、ほとんど行われていないことは注目に値する50。運動がうつ病の治療に役立つかどうかは、臨床的には非常に重要だが、運動は特許が取れないため、商業的価値はほとんどない。
逆に、臨床的に重要でない問題(またはすでに十分に対処されている問題)の多くは広範に研究されているが、重要な問題は放置されている。
例えば、同種の抗精神病薬の効果を比較する何千もの無作為化試験が行われているが、抗精神病薬による便秘の効果的な治療法を調査したものはない。便秘は、抗精神病薬を投与された患者の最大60%に見られる悲惨な副作用であり、致命的な腸閉塞に進行することもある51。
どの試験が文献に載る可能性が高いのか?
製薬会社には、自社製品に有利な結果を宣伝し、不利な結果を最小限に抑えようとする自然な動機がある。1990年代には、ワイス社の社員が、自社のダイエット薬であるフェンフェンが心臓弁膜症を引き起こすという証拠をコンピュータファイルに書き込んで消してしまった52。より慎重な(そして一般的な)アプローチは、単に発表しないことである。
肯定的な結果を選択的に発表し、否定的な結果を発表しないことは、出版バイアスとして知られている。現在の最良の推定では、完了した臨床試験の半分は学術雑誌に掲載されておらず、登録されていないものもある53。出版バイアスは、産業界と非産業界の試験、そしてあらゆる規模の試験で発生している54。これにより、エビデンスベースが大きく歪んでしまう。
Turnerらは、「出版された文献は、医薬品の有効性に関するデータをどれだけ正確に医学界に伝えているか」という疑問について、特に抗うつ薬について調べた55。彼らは、食品医薬品局(FDA)に登録されたすべての完了した抗うつ薬の臨床試験(n = 74)を調査したが、3分の1の試験が未発表のままであったため、完全なデータを得るために情報公開法を利用した。その結果、38件の試験で、抗うつ薬が比較対照薬(プラセボまたは他の有効な治療法)よりも有効であった。これらの38試験を「陽性」と呼ぶことにする。一方、36件の「陰性」試験では、抗うつ薬の効果は高くなかった。研究者たちは次に、これらの試験の発表の運命を調べた。結果が発表されたかどうかは、試験結果と強く関連していた。プラスの結果が出た38試験のうち37試験が出版された。しかし、否定的な結果の試験のうち、正確に発表されたのは3つだけであった。22件はまったく公表されず、11件は肯定的な結果を誤って伝えるような形で公表された。これを図1に示する。
図1 抗うつ薬の臨床試験の公表について(Turnerら55より)
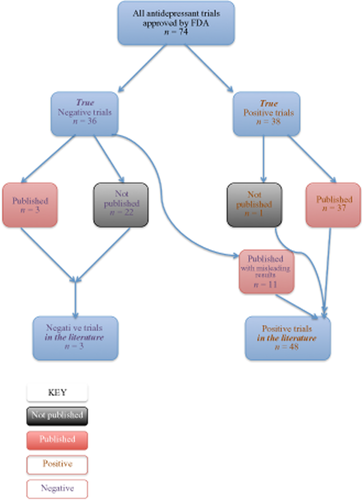
要約すると、処方者が入手できる文献では、抗うつ薬の臨床試験の94%が肯定的に見えた。しかし実際には、FDAのデータベースに登録されている完了した試験のうち51%しか陽性ではなく、結果として効果量54を32%過大評価していた。
この研究は、我々が詳細に報告している唯一の研究であり、反論としては、我々が攻撃しているバイアスと全く同じ罪を犯して、我々の論文を最もよくサポートする例外的な例を「チェリーピック」したということになるであろう。しかし、そのようなことはない。いくつかのシステマティックレビューを含む多くの証拠があるが、いずれも出版バイアスの強い証拠を示している36, 52, 56, 57。これまでに発表されたすべての研究を対象とした3つのシステマティックレビューは、決して小さな仕事ではないが、業界から資金提供を受けた研究は、全体的に好ましい結果を報告する可能性が2〜4倍高いことがわかった36, 52, 55。
EBMのアプローチは出版バイアスを非難し、それを特定しようと努力しているが、これを正確に行うことはできない。数多くの方法があるが、選択バイアスを完全に特定・排除できるものはない54, 58, 61。これらの方法(ファネルプロットなど)は、システマティックレビューのレベルで展開される。これらの方法は、入手可能なすべての研究の結果をプロットし、ギャップを検出するために統計的モデリングを使用している。これらは有用な技術であるが、崖の下で待機している、装備の一部しかない救急車のようなものである。
偏った無作為化試験の結論が信用されていない場合、どのようにしてそれを特定するのであろうか?
悪い証拠は残るものである。バイアスのかかった無作為化試験は、信用されなくなっても、そのような試験であることを明確に示すことはできない。いったん論文が電子文献に掲載されると、それはそのまま残る。後に反論されても「撤回」のスタンプを押してくれるような、警戒心の強いサイバー図書館員はいないので、誤解を与え続ける可能性がある。多忙な医療従事者がキーワードで検索すると、信用できない無作為化試験が最初に表示され、その欠陥は明らかにされないかもしれない。十分な知識を持った批評家でさえ、誤解を招く可能性がある。
例えば、Tatsioniらは、効果がないことが説得力を持って証明されてから5年後に、信用されていない介入(心臓病に対するビタミンE)を学術論文の50%が推進していることを発見した62。
議論
自分の票を数える
我々が提示した証拠は、試験が独立した機関によって行われるべきであることを示している。
常識的にも同じことが言える。政府が選挙管理委員会を廃止して、政治家に自分の票を数えさせることを提案したとしよう。これは様々な理由で受け入れられないだろう。政治家は客観的ではない。彼らは時間とお金をかけて選挙活動をしている。自分の政党を信じている。勝ちたいと思っている。誠実でない政治家は、結果を捏造するかもしれない。誠実な政治家は、真摯に仕事に取り組みながらも、無意識のうちに不完全な投票用紙を自分の支持に基づいて有効と評価してしまうかもしれない。このような正当な理由により、結果は受け入れられず、時間とお金の無駄になってしまうのである。もしそうだとしたら、産業界が自社製品の有効性を示すために行う「票集め」を受け入れることが、なぜ欠陥ではないと言えるであろうか?また、結果に偏りがあるかどうかを調べるために思考実験をする必要はない。実際の実験で繰り返し明らかになっていることである。
誤った経済としての自己資金調達
無作為化試験には莫大な費用がかかることを指摘する人がいるかもしれない。産業界が資金を提供する無作為化試験は、商業的利益と公共の利益との間の幸福な一致を表していると考えられていたかもしれない。しかし、これは誤った経済であった。産業界が負担した研究費は公的機関から回収されただけでなく、結果として得られたエビデンスベースは強固でも信頼できるものでもない。さらに、最終的に治療費を支払うのは患者であるため(税金、保険契約、またはポケットから)治療を評価するための最もバイアスの少ない方法は、患者の利益になると思われる。確かに、我々がここに書いたことは、試験が独立していれば、長期的には患者がお金を節約できることを示唆している。
産業界だけが偏っているわけではない
人間には誰でも偏りがあるのに、産業界に偏りがあると非難するのは不公平だと言う人がいるかもしれない。公的資金で行われている試験に偏りがないと考えるのは甘いのではないであろうか。この議論は全く正しいものであり、他のバイアスに関する証拠が提示された場合、我々は反応すべきである。しかし、このことは、現在認識されている産業界が資金提供している大きなバイアスに対応できないことの言い訳にはならない。
より良い証拠があれば、EBMの有効性に関するより良い証拠になるのか?
EBMのパフォーマンスに関する我々の議論は、「原則的」なものではなく、「偶発的」なものである。もし、偏りのない無作為化試験が行われれば、より良いエビデンスベースが得られ、それが実施されれば、目に見える測定可能な健康上の利益につながるはずだというのが、我々の信念である。これは推測の域を出ないが(完全に偏りのないエビデンスがあったとしても、EBMは実証可能な人口の利益につながらない可能性がある)探求する価値のある仮説だと思う。我々は、産業界から資金提供を受けた無作為化試験の偏った性質に対する解決策の可能性を以下に示する。
解決策に向けて
大手製薬会社の悪事についての論評や、業界の説明責任と規制の強化を求める声は数多くある。我々はこれらのアプローチを支持するが、それらは不十分であると考える。既得権益者によるバイアスを防ぐことができると考えるのは短絡的である。政治家は票を集計することができないし、スポーツでは選手ではなく審判に罰則を委ねている。我々は、自分たちが開発し、信じ、利益を得ようとしている健康への介入について、産業界にエビデンスを提供してもらうことをどう考えているのであろうか。我々はこの本質的な偏りを認識し、それに対して行動を起こす必要がある。
現実的な解決策を詳細に議論することは本稿の範囲を超えているが、以下のような提案をする。
- すべての臨床試験の登録と報告を確実にする手段を公式化し、実施するための賢明なキャンペーンを支援すべきである(http://www.alltrials.net/ 参照)。そうしないと、産業界が望む答えを出さない試験は、発表されないままになってしまう。
- 独立した研究へのさらなる投資が必要である。これまで述べてきたように、特許を感染した医薬品の高額なコストを通じて、産業界が出資する研究に間接的に資金を提供することは誤った経済である。
- 民主的な情報提供を受けた独立機関が、研究の優先順位を決める必要がある。
- 独立した研究を行っている個人や機関は、ポジティブな結果を得られたかどうかではなく、研究の方法論的な質によって報われるべきである(科学的観点からは、「ネガティブ」な研究も「ポジティブ」な研究と同様に価値がある)。
- Cochrane risk of bias tool 64 のようなバイアスリスク評価ツールは、資金源を独立した項目として含めるように修正すべきである。
- 業界のバイアスに関する証拠を考慮に入れて、証拠の順位付けの仕組みを修正する必要がある。EBMのエビデンスランキング制度には、バイアスのリスクに基づいてエビデンスをアップグレードまたはダウングレードする仕組みがすでにある。例えば、GRADE(Grading of Recommendation Assessment, Development and Evaluation)システムでは、大きな効果を示した観察証拠をアップグレードし、無作為化試験では割付の隠蔽が十分でなかった場合(およびその他の様々な要因)にダウングレードすることができる65。しかし、現在のところ、このような仕組みはエビデンスの起源には無関係であり、エビデンスの作成者が結果に投資した利益を持っている場合の高いバイアスのリスクを明示的に認識していない。試験が利益相反のある団体によって実施または資金提供されたかどうかに基づいて、エビデンスの質の項目を導入することは容易であろう。もしそうであれば、エビデンスを格下げすることができる。現在のエビデンスランキング方式では、企業からの資金提供によるバイアスを検出・排除することができないため、EBM批判的評価の信頼性を維持するためには、これは必要なステップである。
最初の4つの提案は目新しいものではない。しかし、利益相反バイアスのある研究を明確にダウングレードするために、エビデンス・ランキング・スキームを正式に修正することは、これまでEBM運動では検討されていなかったようである。これは、「EBM」それ自体の賛美から、すべてのエビデンスが同じように作られているわけではなく、産業界が出資したバイアスが蔓延し、誤解を招くものであるという明確な認識へと移行させるための、簡単で容易に実施できるステップであろう。
結論
我々は、好ましくない臨床試験が公表されないまま放置されることが多く、そのため医師や患者が利用できないことを証明した。選択的な出版と試験デザインの操作により、業界がスポンサーとなっている試験は、自社製品に有利になるように重み付けされている。簡単に言えば、業界がスポンサーとなっている証拠は不完全で偏っている。ほとんどの介入研究は産業界の支援を受けている。このことは、多くの介入についての全体的なエビデンスが不完全で偏っていることを意味する。その結果、患者は効果の低い、有害な、あるいは高価な治療を受けることになるかもしれない。我々はいくつかの可能な改善策を提案したが、その中にはEBM運動が、結果に既得権益を持つ人々によって行われた研究を明確にダウングレードすることも含まれている。
