How COVID-19 can damage the brain
www.nature.com/articles/d41586-020-02599-5
コロナウイルスで病気になった人の中には神経症状を発症する人がいる。科学者達はその理由を理解するのに苦労している
マイケル・マーシャル
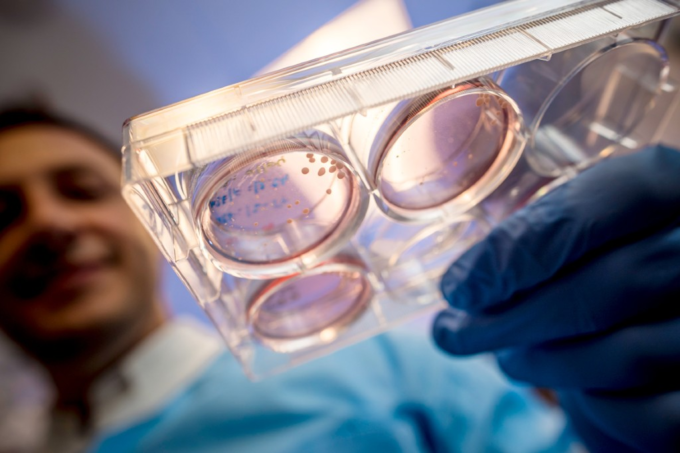
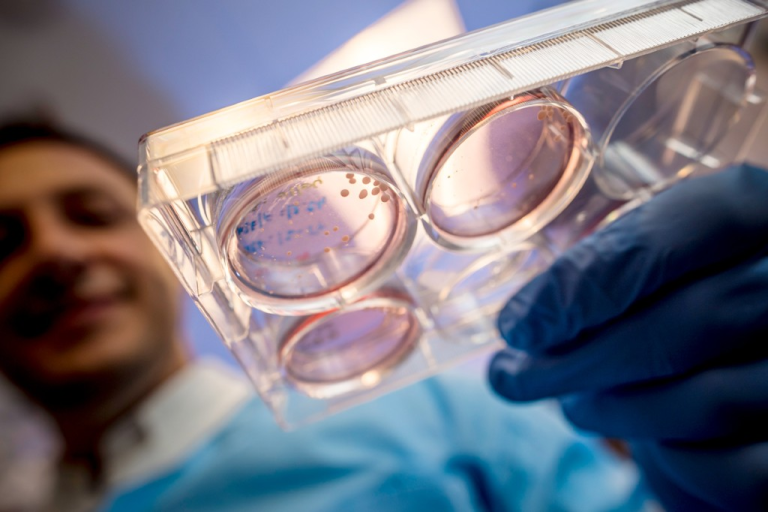
小さな白い点として見られる脳オルガノイドを含む科学者によって保持されている実験皿の底を通しての眺め。
その女性は、家の中でライオンや猿を見たことがあった。彼女は混乱し、他人に対して攻撃的になり、夫が偽者であると確信していた。彼女は50代半ばであり、精神病が典型的に発症する年齢より数十歳も年上であり、精神医学的な病歴はなかった。しかし、彼女が持っていたのはCOVID-19であった。彼女はCOVID-19に感染した後に精神病を発症した最初に知られた症例の一つであった1。
COVID-19がパンデミックした初期の数ヶ月間、医師は患者の呼吸を維持するのに苦労し、主に肺と循環器系の損傷の治療に重点を置いていた。しかし、それでも神経学的な影響を示す証拠が蓄積されていた。COVID-19で入院した患者の中には、混乱、見当識障害、動揺などのせん妄を経験した人もいた2。4月には、日本のグループがCOVID-19患者で脳組織の腫脹と炎症を認めた最初の報告3を発表した。また、多発性硬化症などの神経変性疾患では、神経細胞を保護する脂肪の膜であるミエリンが劣化し、不可逆的な損傷を受けている患者の報告4もあった。
「神経学的な症状はますます恐ろしくなるばかりです 」と、カリフォルニア大学サンディエゴ校(ラホーヤ)の神経科学者アリソン・ムオトリ氏は言う。
リストには、脳卒中、脳出血、記憶喪失が含まれている。重篤な病気がこのような影響を引き起こすことは前代未聞ではないが、COVID-19のパンデミックの規模は、何千人、あるいは何万人もの人々がすでにこのような症状に見舞われている可能性があることを意味しており、その結果、何人かは生涯にわたって問題に直面しているかもしれない。
しかし、研究者たちは、どれくらいの人がこれらの症状を持っているのか、誰が危険にさらされているのかといった基本的な質問を含めて、重要な質問に答えるのに苦労している。最も重要なことは、なぜこれらの特定の症状が現れるのかを知りたいということである。
ウイルスは脳に侵入して感染する可能性があるが、SARS-CoV-2がそれをかなりの範囲で行うかどうかは明らかではない。神経症状は、免疫系が過剰に刺激された結果かもしれない。この2つのシナリオでは、全く異なる治療法が必要となるため、それを見極めることが重要である。「だからこそ、病気のメカニズムが非常に重要なのです」と、英国リバプール大学の神経科医ベネディクト・マイケル氏は言う。
影響を受けた脳
パンデミックが拡大するにつれ、マイケルと彼の同僚は、COVID-19に関連した神経学的合併症の症例報告をまとめ始めた多くの科学者の一人であった。
6月に発表された論文5では、彼と彼のチームは、イギリスでCOVID-19に感染して神経学的または精神医学的な影響を受けた125人の臨床の詳細を分析した。これらのうち、62%が脳卒中や出血などの脳の血液供給への損傷を経験しており、31%が錯乱や長期化した無意識などの精神状態の変化を経験していた ・脳炎、脳組織の腫れを伴うこともある。精神状態が変化した10人が精神病を発症した。
神経学的症状を持つすべての人々が真剣に集中治療室で病気になっているわけではない。”従来の危険因子を持たない若年層のこのグループは、脳卒中を患っており、他の方法では説明できない精神状態の急性変化を持つ患者を見ていた “とマイケルは言う。
フランスの病院で保護服を着た理学療法士がCOVID-19に苦しんでいる患者を支援している。
COVID-19に伴う神経症状にはせん妄、精神病、脳卒中などがある。
7月に発表された同様の研究1では、COVID-19による神経学的合併症を起こした43人の詳細な症例報告がまとめられている。いくつかのパターンが明らかになりつつあると、ロンドン大学カレッジの神経科医でこの研究の主著者であるMichael Zandi氏は言う。最も一般的な神経学的影響は脳卒中と脳炎である。後者は、脳と脊髄の両方が炎症を起こし、ニューロンがミエリンのコーティングを失う急性播種性脳脊髄炎と呼ばれる重篤な形態にまでエスカレートする可能性があり、多発性硬化症に似た症状を引き起こす。最悪の被害を受けた患者の中には、軽度の呼吸器症状しか出なかった者もいた。「これは脳が主な病気であることを示している」とZandi氏は言う。
あまり一般的ではない合併症は、末梢神経の損傷、ギラン・バレ症候群の典型的なものと Zandi は「ものの寄せ集め」、不安や心的外傷後ストレス障害などと呼ぶものが含まれている。同様の症状は、重症急性呼吸器症候群 (SARS) と中東呼吸器症候群 (MERS) の発生で見られている、またコロナウイルスによって引き起こされる。しかし、これらの発生では感染した人が少なかったため、データが少ないのが現状である。
どのくらいの人が感染しているのか?
臨床医は、これらの神経学的影響がどの程度一般的なのかを把握していない。7月に発表された別の研究6では、他のコロナウイルスのデータを用いて有病率を推定している。中枢神経系に影響を及ぼす症状は、SARS患者の少なくとも0.04%、MERS患者の0.2%に見られた。現在、COVID-19の確認症例が全世界で2820万人いることから、1万人から5万人が神経学的な合併症を経験していることになる。
しかし、症例を定量化する上で大きな問題となるのは、臨床研究が典型的に入院したCOVID-19の患者、多くの場合は集中治療を必要とする患者に焦点を当ててきたことである。ブラジルのリオデジャネイロ連邦大学の神経生物学者フェルナンダ・デ・フェリーチェ氏によれば、このグループの神経学的症状の有病率は「50%以上」である可能性があるという。しかし、軽症の人や呼吸器症状のない人についての情報ははるかに少ない。
データが少ないということは、神経学的症状を持つ人と持たない人がいる理由を解明するのが難しいということである。また、効果が持続するかどうかも不明である。COVID-19は数ヶ月間続く他の健康影響をもたらす可能性があり、異なるコロナウイルスは何年も症状が残る人もいる。
感染症なのか炎症なのか?
しかし、多くの神経科学者にとって最も切迫した疑問は、なぜ脳が影響を受けるのかということである。障害のパターンはかなり一貫しているが、その根本的なメカニズムはまだ明らかになっていない、とDe Felice氏は言う。
答えを見つけることは、臨床医が適切な治療法を選択するのに役立つだろう。もしこれが中枢神経系への直接のウイルス感染であれば、レムデシビルや他の抗ウイルス剤を投与すべき患者である。「中枢神経系にウイルスが存在しない場合は、ウイルスが体外に排出されている可能性があるので、抗炎症療法が必要である。」
それを間違えると有害なことになる。「ウイルスが消えている人に抗ウイルス剤を投与するのは無意味ですし、脳にウイルスを持っている人に抗炎症剤を投与するのは危険である。」とマイケルは言う。
SARS-CoV-2が神経細胞に感染するという明確な証拠がある。Muotri氏のチームは、「オルガノイド」と呼ばれる、ヒト多能性幹細胞を神経細胞に分化させることによって作られた脳組織の小型化された塊を作ることを専門としている。
研究チームは5月のプレプリント7で、SARS-CoV-2がこれらのオルガノイドのニューロンに感染し、一部のニューロンを死滅させ、ニューロン間のシナプスの形成を低下させることを示した。9月8日に発表されたプレプリントによると、コネチカット州ニューヘイブンにあるエール大学医学部の免疫学者岩崎明子氏らの研究では、ヒトのオルガノイド、マウスの脳、死後の検査を用いて、このことが確認されたようだ8。しかし、ウイルスがどのようにして人の脳に到達するかについては疑問が残る。
嗅覚の喪失は一般的な症状であるため、神経学者は嗅神経が侵入経路を提供するのではないかと考えていた。「誰もがその可能性があるのではないかと心配していた」とマイケルは言う。しかし、証拠はそれに反している。
メアリー・ファウクス、ニューヨーク市のマウントサイナイ医科大学アイカーン校の病理学者が率いるチームは、5 月下旬に COVID-19 で死亡した 67 人の死後検死を記述したプレプリントを投稿した9。「我々 は脳自体のウイルスを見ていた」 とファウクスは言う: 電子顕微鏡はその存在を明らかにした。しかし、ウイルスのレベルは低く、一貫して検出することはできなかった。さらに、もしウイルスが嗅神経から侵入しているのであれば、関連する脳の領域が最初に影響を受けるはずである。「我々は、嗅球にウイルスが関与していることのみを見ていません」とファウクスは言う。むしろ、脳内の感染は小さく、血管の周りに集まる傾向があると彼女は言う。
マイケルは、他の臓器に比べて脳内でウイルスを見つけるのは難しいということに同意している。ポリメラーゼ連鎖反応(PCR)を用いた検査では、感度が高いにもかかわらず、脳内では検出されないことが多く、いくつかの研究では、脳と脊髄を取り囲む脳脊髄液中にウイルス粒子を見つけることができないであった(例えば、参考文献10参照)10。その理由の一つは、ウイルスが侵入するためのヒト細胞上のタンパク質であるACE2受容体が、脳細胞ではあまり発現していないことにあるかもしれない10。
「ウイルス性中枢神経系に感染することは、信じられないほど稀なことのようである 」とMichael氏は言う。つまり、臨床医が見ている問題の多くは、おそらく体の免疫システムがウイルスと戦った結果であるということである。
しかし、これがすべての症例に当てはまるとは限らない。つまり、研究者は、ウイルス性脳感染と免疫活動を確実に区別できるバイオマーカーを特定する必要がある。それには今のところ、臨床研究、死後調査、生理学的研究が必要である。
De Felice氏によると、彼女と彼女の同僚は、集中治療後に回復した患者を追跡し、脳脊髄液を含むサンプルのバイオバンクを作成することを計画しているという。Zandiによると、ロンドン大学カレッジでも同様の研究が始まっているという。研究者たちは、間違いなく何年もこのようなサンプルを整理することになるだろう。彼らが取り組んでいる問題は、ほぼすべての病気の発生時に出てきたが、COVID-19は新たな課題と機会を提示している、とマイケルは言う。「1918年以来、この規模のパンデミックは起きていない」