コンテンツ
Causality assessment of adverse events following immunization: the problem of multifactorial pathology
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC7111503/
オンラインで2020年4月14日公開
バージョンの変更
改訂版 第1版からの変更点
第2版では、査読者からの修正や提案を考慮している。特に、いくつかの点がより明確になった。
- ワクチンの副反応の素因となる腸内細菌叢の異常の役割。
- ワクチン接種と慢性疾患や自己免疫疾患の発症との間の時間枠の問題。ワクチン接種後にこれらの疾患が現れる時間枠に関する正確な文献がないことから、今後のガイドラインでは、遅発性の症例を除外しないために、自己免疫疾患の時間枠を十分に大きくする(例えば24ヶ月)ことを明記するか、急性発症のAEFIにのみ制限された時間枠を適用することが考えられる。
- 多因子疾患におけるワクチンの役割を考慮すると、「はい/いいえ」の選択をするのは正しくなく、確率的な基準を採用するのが良いという理由。
- WHOの因果関係評価では、ワクチンと病理の間に関連性があるという証拠があるかどうかを評価するために、文献を参照している。しかし、ワクチンの安全性は通常、アジュバントとの比較で行われる臨床試験で証明され、真のプラセボではないため、この想定される証拠の利用には欠陥がある可能性がある。
このような方法論的な理由から、因果関係を評価するための医学文献からの証拠の適用は、十分に注意して使用すべきであり、因果関係を確立または除外するための切り口の議論になってはいけない。
- ワクチン学の分野におけるサーベイランスの最良の方法について、NaranjoアルゴリズムやWHO-UMC基準などのファーマコビジランスの他の方法と比較して論じている。
ピアレビューの概要
レビュー日 レビュアー名(複数可) レビューされたバージョン レビュー状況
2020/04/22 Jacob Puliyel 第2版 承認
2020年4月14日 Christopher Exley 第2版 承認
2020 Mar 31 Rebecca Chandler Version 1 Approved with Reservations
2020 Mar 23 Christopher Exley 第1版 未承認
2020 Mar 23 Jacob Puliyel Version 1 予約済みで承認
2020/03/18 デビッド・レッジ バージョン1承認
要旨
予防接種後の有害事象(AEFI)の分析は、ワクチンのバランスのとれた疫学的評価や、ワクチン傷害補償制度に関する問題において重要である。ワクチンによる副反応の大部分は、過剰または偏った炎症反応や免疫反応として起こる。これらの好ましくない現象は、時に重篤であり、多くの異なる内因性および外因性の要因と関連しており、これらの要因はしばしば複雑に相互作用している。AEFIとワクチン接種の間の因果関係の確認または否定は、WHOのガイドラインに基づいて決定され、4段階の分析とアルゴリズム・ダイアグラムが提案されている。最初からの評価プロセスでは、AEFIを説明する可能性のある「その他の原因」をすべて考慮し、その結果、ワクチンの役割を除外する。その後、ワクチンとAEFIの間に因果関係を示す生物学的な妥当性と時間的な整合性があったとしても、ガイドラインでは、ワクチンがその事象を引き起こした可能性がないことを示すあらゆる可能な証拠を探すよう求めている。このようなアルゴリズムを用いた方法は、副作用の遺伝的感受性に関する新たな知見を含め、ワクチンによって引き起こされる炎症や免疫の病態の多因子性に照らして、ここで議論されるようないくつかの懸念をもたらす。因果関係の評価は、推定される「他の原因」がワクチンとの相互作用とは独立している場合にのみ、有害事象とワクチンとの一貫した関連性を除外できることが提案されている。さらに、科学文献は、除外基準としてではなく、副反応を引き起こす上でのワクチンの役割に対する賛否両論のすべての証拠の包括的な分析として見るべきである。多因子疾患の評価におけるこれらの不備を考慮すると、WHOガイドラインは再評価され、改訂される必要がある。これらの問題は、一部の国で義務的なワクチン接種を規制する法律や、重篤な副作用を被った人への補償との関連で議論されている。
キーワード
ワクチン接種、予防接種後の有害事象、炎症、自己免疫、遺伝的感受性、多因子疾患、ワクチン接種義務化、傷害補償
はじめに
公衆衛生政策は広範なワクチン接種を支持しているが、同時に予防接種後の有害事象(AEFI)が少数の個人に害を及ぼす可能性があることも認めている。ほとんどの国では、推奨または義務化されたワクチンによって重度および/または恒久的な損害を受けたと思われる人や、死亡した場合の家族への補償を認める法律が導入されている。AEFIとは、「予防接種後に発生する、ワクチン投与とは必ずしも因果関係のない、あらゆる不都合な医学的事象」と定義されている。有害事象とは、好ましくない、あるいは意図しない兆候、検査所見の異常、症状、疾患などが考えられる。” 1. 各国で導入されているルールは2-4と異なることが多いのであるが、AEFIの評価に欠かせないのは、投与されたワクチンとその後の病理現象との間に因果関係があるかどうかを探ることである。この分野では、因果関係の評価が公衆衛生政策と被害を受ける可能性のある人々の両方にとって重要な役割を果たしていることが明らかになっている。
WHOの因果関係評価のガイドライン1では、「ワクチンやワクチン接種が有害事象を引き起こしたという申し立てには、迅速かつ効果的に対処しなければならない。そうしないと、ワクチンに対する信頼が損なわれ、有害事象がワクチンによって引き起こされたものではないという証明がなされた後も、最終的には予防接種率や疾病発生率に劇的な影響を与えることになる(例:自閉症とMMR、脳症と百日咳)」。この表現は全く理解でき、もっともなことである。同じガイドラインでは、因果関係の調査が重要である被害者については言及されていない。なぜなら、被害の因果関係が認められない場合、被害者は提供されるプログラムによる補償を受けることができないからである。明らかな不公平感の発生に加えて、あまりにも厳格で制限的なルールは、ワクチンソリューションに対する住民の信頼を損ない、請求が拒否されることを期待させ、逆説的に接種率の低下を招く可能性がある。現在、いくつかの国で義務化されたワクチンの数が増加する傾向にあるが、これは社会的、経済的な問題に影響を与えるデリケートで議論の余地のあるテーマである5。これは、因果関係評価の手順が理論的にも実践的にも正確であることが重要である理由の一つである。
因果関係とは、2つの事象(原因と結果)の関係であり、2つ目の事象は1つ目の事象の結果である。WHOのガイドライン1では、「影響(事象)を誘発する複数の要因がある場合や、副次的な影響(事象)が発生するための共同要因として機能する場合がある」と認めている。ワクチンに関する限り、重篤な反応が少数の人にしか起こらないという事実は、ほとんどの場合、ワクチンが事象の唯一の原因ではなく、病態の発生にはさらなる要因が必要であることを示唆している。
ここ数十年の間に多因子疾患が増加したことで、循環器学7から疫学8,9,薬理学10から介護11,あるいは法医学12に至るまで、「複雑性の医学」6が発展していた。現代医学におけるこのテーマの重要性を強調するために 2002,Science誌は「複雑な病気のパズル」を特集した(296巻、5568号)。糖尿病13,全身性エリテマトーデス(SLE)14,統合失調症15の原因に関する論文を含め、一般的な病気の発症における複数の遺伝的、感染的、生活習慣的な要因とそれらの相互作用を整理するという課題を検討している。自己免疫疾患の病態は、遺伝的要因と環境要因、免疫・ホルモン反応の複雑な相互作用によって特徴づけられており、これが話題の「自己免疫のモザイク」16である。ワクチン学の分野では、バイオインフォマティクスの強力なツールを活用した「ワクチノミクス」や「アドバーソミクス」という新しい分野が発展しており、システム生物学的なアプローチを用いてワクチンの副作用を研究している17-22。さらに、過剰な炎症反応のエピソードを特徴とする疾患「炎症性亢進状態」や「自己炎症症候群」は、多因子疾患として発症し、臨床所見の重症度や頻度に影響を及す23, 24。
上記の基準を遵守し、結果をより広く受け入れてもらうために、WHOはAEFIの因果関係の評価を、小児科、神経科、一般内科、法医学、病理学、微生物学、免疫学、疫学の専門家で構成される学際的な委員会で行うことを推奨している。この意見書では、一般病理学と免疫病理学の立場からこの問題を取り上げている。正しい視点と科学的な根拠に基づいた因果関係の評価を行うためには、ワクチンの主なメカニズムと重篤な副反応の原因となりうるものをまとめておくことが適切である。この知識は、AEFIの妥当性と時間的適合性を評価するWHOのアルゴリズムを適切に活用するために不可欠である。
ワクチンに対する反応の複雑さ
ワクチンは、軽度の病気を引き起こす物質の混合物であり、実際の病気のそれを模倣しているため、害を及ぼす可能性がある。イタリア医薬品庁(AIFA)の2019年7月30日の最新の発表(https://www.aifa.gov.it/)によると 2018年にワクチンと相関した重篤なAEFIは10万回接種あたり3.1件で、ワクチンによってかなりの差があり、例えばMPRVというワクチンは10万回接種あたり12.7件の報告があったと報告されている。一方で、データ収集の方法によって、AEFIの発生率に大きな違いがあることが示されている。最近の論文では、麻疹/ムンプス/風疹/水痘(MMRV)ワクチン(抗A型肝炎ワクチンと一緒に投与されることが多い)の10万回接種あたりの相関性有害事象の報告率が3,800件であると報告されている25。後者の出版物では、「まれ」と定義される有害事象(有病率が1,000回の投与量の1/1以下のもの)の研究には、「積極的な」報告データの使用が不可欠であると述べている。
ワクチンは、次の3つの理由で重篤な副反応を引き起こす可能性がある。
- a)材料、すなわち、調製や保管の不手際により内容物が「欠陥」または「汚染」されている場合、
- b)誤って静脈内に注射したり、神経叢の近くに注射したり、筋肉ではなく皮膚にアルミニウムを投与するなどの投与ミス、
- c)異物や弱毒生ウイルスによって引き起こされる過剰な生物学的ストレスを示す異常な「反応」。最も重篤な反応は、ワクチンの作用に関連しており、注入された物質に対する初期の生物学的防御に関連する「自然免疫反応」と、適応免疫防御に関連するより高度な抗原特異的反応の2種類がある(図1)。
図1 ワクチンに対する自然発生的な反応と適応的な反応
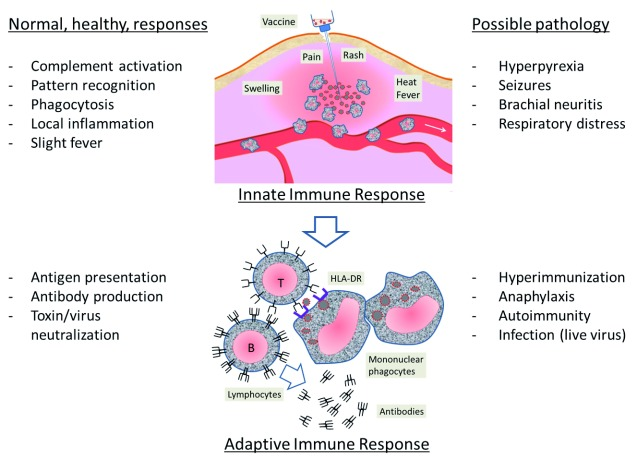
左列:正常な反応、右列:起こりうる病理(生体反応の過剰/無秩序)。画像は本レビューのために作成した著者自身のものである。
自然免疫反応
異物の接種直後の第一段階は、主に単球やマクロファージなどの貪食細胞が関与する、注射部位での局所的な炎症反応の活性化である。この炎症により、上皮細胞、間葉系細胞、神経細胞によるサイトカインの産生が確実に起こる。IL-1,IL-6,TNF-αなどの古典的な炎症性サイトカインの放出は、アルミニウム・アジュバント・ワクチンの注射後数時間で起こる26。反応が十分に強くなると、局所的な炎症メディエーター(補体、サイトカイン、走化性因子)が全身レベルで広がり、反応を増幅させるため、ワクチン接種後数時間から数日で全身症状や神経症状が現れる。黄熱病ワクチン接種後のサイトカイン濃度の上昇と、発熱反応、リンパ節腫脹、全身性発疹との間には強い関係があるようである27-29。
非常に一般的な言い方をすれば、炎症相が「過剰」になると病的になる。つまり、防御や修復の目的を達成するために必要なものを上回る負の副作用を引き起こすということである。ワクチンに関して言えば、発熱は、細胞、血管、代謝の防御機能の動員を促進し、ウイルスを殺し、免疫を活性化させる有用なメカニズムであるが、ある温度(いわゆる「ハイパーサーミア」)を超えると「病気」になる。従来、39.5℃以上の優れた高体温はワクチンの重篤な副反応とされており、痙攣を起こす可能性があった。熱性痙攣のリスクは、麻疹/ムンプス/ルベラ(MMR)ワクチン接種後6日から 11日以内の12ヶ月から35ヶ月の子供で5倍以上に増加する30, 31。MMR単独ワクチンと比較して、MMRVワクチンは、10~24ヶ月の子供の熱性発作のリスクを2倍にし、4~6歳の子供では修正しない32。DTaP 33ではなくDTPワクチンを接種した場合は、接種日の熱性発作のリスクが5倍になった34。
熱性発作は主に機能障害であり、一般的には比較的良性、すなわち脳に器質的な障害を残さないと考えられている。しかし、長期にわたる高熱と痙攣(15分以上の発作または24時間以内の再発と定義される複雑な発作35)の場合、または心血管系疾患の患者の場合、脳は細胞の生存率のレベルでさえも障害を受ける可能性があり、炎症自体(興奮毒性による細胞の損傷またはミクログリアによる酸素代謝物の分泌)呼吸困難および無酸素状態に関連している。極端なケースでは、長期にわたる解熱発作症候群は、脳の変性および/または死をもたらす可能性がある36-40。長期的な影響については、複雑な熱性発作の後にてんかんを発症するリスクは約10-20%と推定されている41。
ワクチンの同時接種が特に重要な役割を果たしていると考えられる。このことは、原因が何であれ、発熱状態にある子どもには一般的にワクチン接種が推奨されていないことを考えると、さらに明らかである。
適応免疫反応
ワクチンの機能の第2段階は、単核球の食細胞がリンパ球に抗原を提示することで免疫系が活性化されることである。この段階では、過剰免疫、自己免疫、アレルギー、有害な感染(免疫不全患者に生ウイルスを投与した場合は後者)などによる不要な反応が病理学的な反応として現れる。
イタリアでは、破傷風ワクチンの繰り返し接種による過剰免疫反応が記録されており、観察された被験者の17%に過剰な抗体(>5 IU / ml)が認められている42。ワクチン投与後の過剰免疫によって引き起こされる疾患は、ワクチンの成分の1つに対する過敏症や、アトピーや血管炎の症状の悪化によるものである43, 44。既存の免疫の状態が不明な場合、過剰免疫とそのリスクを回避するために、実験室で抗体価を測定し、すでに抗体価が十分に高い場合はワクチン接種を避けることが推奨されている45。
ワクチンは、自己免疫疾患を誘発する負の役割を果たしているのではないかと長い間疑われていた46-56。自己免疫疾患とワクチン接種との間の最も確立された関連性については57検討されており、MMRワクチン接種後の免疫性血小板減少症、豚インフルエンザワクチン接種後のギラン・バレー症候群、B型肝炎および狂犬病ワクチン接種後の反応性関節炎、B型肝炎およびヒトパピローマウイルスワクチン接種後のSLEおよびその他の自己免疫疾患などが挙げられる。
AEFIと自己免疫疾患との関連性を評価することは、ワクチン成分(アジュバント、抗原、防腐剤)に対する複雑な自然免疫反応と適応免疫反応が反応原性反応の一因となっている可能性があるため、困難である17。ワクチンに含まれる特定の成分(抗原)は、微生物抗原に対する免疫を引き起こすだけでなく、抗原のタンパク質配列と生物の構成要素やHLA受容体のタンパク質配列との間に分子的な模倣(類似性)がある場合には、自己免疫も引き起こすことができる16, 52, 58-60。ワクチン接種後の自己免疫症候群の出現は、例えばHLA-DRB1やHLA-DRB4などの遺伝的素因と関連しており、追加の外的要因にさらされた結果、あるいは内因性の自己免疫の引き金となっている61-63。
典型的な自己免疫疾患で、約3分の1の症例で免疫に関係していると思われる64, 65,SLEである(図2)。SLEの病因は非常に複雑で、ウイルス66,細菌67,薬剤68(これは非常に重要である)などの環境因子と、遺伝的感受性(例えばHLA多型)69,70,さらにはホルモン因子(実際、女性にかなりの有病率がある)71に左右される。さらに、ワクチンアジュバントは、注射された抗原の免疫原性を高め、その結果、自己免疫の有害事象を引き起こすリスクを高める可能性がある。
図2 エリテマトーデスの病因における自己免疫の引き金となる複数の要因と、この病気の一般的な徴候や症状を示している
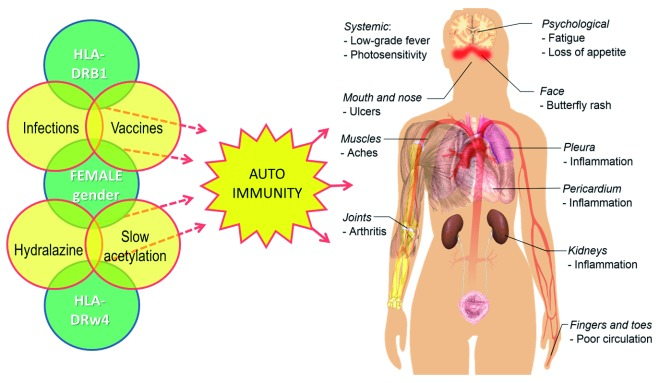
身体の画像はMikael Häggströmによるもので、許可を得て使用している( in the public domain)。
ある著者によると、病原体のユニークな配列のみに基づいてワクチンを製造することが可能であり、既存のワクチン製剤における交差反応の潜在的なリスクを解消できるかもしれない72, 73。残念ながら、現在使用されているワクチンでは、このアプローチはまだ理想的ではない。
アルミニウムアジュバントは、局所的な炎症反応と免疫系反応の両方を増加させる。アルミニウムの安全性に対する懸念は、その生物学的持続性が認識された結果、免疫系や神経系の細胞内で予想外に長い持続時間を示すことで浮上した74-82。アルミニウムのアジュバント粒子は、リンパ系器官に留まり、さらには脳にまで到達することがあり、この現象は動物モデルで記録されている83,84。特に、マクロファージ性筋筋膜炎とも呼ばれるアルミニウム肉芽腫が長期的に持続すると、慢性的な関節痛、疲労感、認知機能障害が特徴的です74, 85。この問題は、単に局所的な肉芽腫性炎症が治りにくいということだけではなく、血液の酸化ストレス87,認知機能障害88,89,慢性疲労症候群90,91,筋緊張低下92,小児運動障害93,感覚障害、視力低下、小脳徴候94,さらには脳循環の変化95などの全身的な影響がある。最近の総説では、予防接種によって導入されたアルミニウムが、遺伝的に感受性の高い人に慢性的な神経病理をもたらすいくつかのメカニズムが示されている96。これらの著者は、自己炎症反応や神経障害反応の活性化にあまり関与しないアジュバントを使用するために、ワクチンにおけるアルミニウム塩の使用を中止することを推奨している。
遺伝的影響の受けやすさ
ワクチン接種後に重篤な副作用が発生するのはごく少数の人に限られるという事実は、これらのケースのほとんどにおいて、複雑な先天的または適応的な反応システムに過剰または偏った反応を起こさせる素因となる、またはその準備となる、根本的な感受性因子が存在することを示唆している。これらの要因のうち、遺伝的に定義された既往症が母集団18の一部の被験者に作用していることは明らかであるが、この分野の研究はまだ始まったばかりである。遺伝的素因は、多くの場合、親から受け継いだ特定の遺伝子変異によって生じる。このような遺伝子の変化は、疾患の発症に寄与するが、疾患を直接引き起こすものではない。
ワクチンの過剰反応と関連する遺伝的条件は、先天性免疫不全症、ウイルス受容体やサイトカインに対する変異、てんかん傾向、解毒阻害物質や酵素の欠陥など、様々なものがある(表1)。しかし、グループの規模が小さいこと、報告がしばしば逸話的であること、疾患が多因子性であることから、遺伝子タイプ、ワクチン、報告された結果の間に観察された関連性について、因果関係について決定的な結論を出すことはできない。
表1 予防接種後の副作用との関連が指摘されている遺伝的疾患または変異体
| 状態 | ワクチン | 考えられる病気 | 参考文献 |
|---|---|---|---|
| 原発性免疫不全症(AGG、CID、CVID、HGG、SCID) | OPV | ワクチン由来のポリオ | 115 |
| 原発性免疫不全症(SCID) | ロタウイルス | 重度の持続性の下痢、 嘔吐、成長障害 |
116 – 118 |
| 原発性免疫不全症(SCID) | BCG | 重度の結核、死 | 119、 120 |
| 原発性免疫不全症(CD8欠損症、 ガンマグロブリン血症) |
MMR | 脳炎 | 121 |
| 自然 免疫のMBLおよびTLR受容体の多型 |
BCG | 骨炎 | 122、 123 |
| プリン受容体P2X7の多型。 | BCG | BCGリンパ節炎 | 124 |
| IL17Aの多型 | BCG | 骨炎 | 125 |
| MTHFRおよびIFR1の特定のハプロタイプ | 天然痘 | 一般的な皮膚の発疹 | 126 |
| IL1およびIL18遺伝子の特定のハプロタイプ | 天然痘 | 全身症状、発熱 | 127、 128 |
| IL-4の多型 | 天然痘 | 全身性の有害事象に対する感受性を低下させる | 127、 129 |
| SCN1A変異 | DTP | てんかん性脳症 | 103、 130、 131 |
| SCN1A、SCN1BまたはPCDH19変異(ドラベ症候群) | DTP、DtaP、およびMMR | てんかん発作、自閉症のような 症状 |
104、 132、 133 |
| インターフェロン刺激遺伝子IFI44Lおよび CD46(はしかウイルスの受容体)の多型 |
MMR | 熱性けいれん | 101 |
| SCN2A変異 | MMRV | 周期性失調症、 言語発達障害 |
134 |
| PI3Kの触媒サブユニットの変異 | 水痘 | 播種性水痘 | 135 |
| IL17Rの変異 | 水痘 | 播種性水痘 | 136 |
| ケモカイン受容体CCR5とそのリガンド RANTES遺伝子の多型 |
黄熱病 | 内臓向性疾患、多 臓器不全 |
137 |
| HLA-DQB1 * 06:02およびT細胞受容体アルファの多型 | AS03アジュバント添加 A / H1N1 |
ナルコレプシー | 138、 139 |
| GDNF-AS1の多型 | AS03アジュバント添加 A / H1N1 |
ナルコレプシー | 139 |
| HLA-DRB1 * 01 | 水酸化アルミニウム アジュバントワクチン |
マクロファージ性筋膜炎 | 140 |
| HLA-DRB1(* 01:01、* 03:01、* 04:01、* 13:01、* 15:01) | B型肝炎 | 自己免疫 | 62、 141、 142 |
| HLA-DRB1 * 1102/1132、DRB3 * 0202/0202、 DQA1 * 0505/0505、DQB1 * 0301/0301 |
B型肝炎 | 全身性エリテマトーデス | 70 |
| タイプ1GSD | どれか | 低血糖症 | 143 |
| ミトコンドリア機能障害、アスパラギン酸 アミノトランスフェラーゼおよび血清クレアチンキナーゼの増加 |
DTP; ヘモフィルス i。B; MMR; ポリオ; 水痘 |
自閉症 | 144 |
AGG:アガンマグロブリン血症,CID:複合免疫不全症,CVID:共通可変性免疫不全症,HGG:低ガンマグロブリン血症,SCID:重症複合免疫不全症,MBL:マンノース結合レクチン,TLR:トール様受容体,MTHFR:5,10-メチレンテトラヒドロフォレート還元酵素,IRF1:インターフェロン制御因子-1,SCN1A:ナトリウムチャネル(電位依存性),ボルテージゲート(電位依存性),SCN1A:ナトリウムチャネル(電位依存性),CID:複合免疫不全症,CVID:共通可変性免疫不全症,HGG:低ガンマグロブリン血症,SCID:重症複合免疫不全症.SCN1A:ナトリウムチャネル、電位依存性、I型、αサブユニット、PCDH19:プロトカドヘリン19,P2X7はプリン(ATP)受容体、IL17R:インターロイキン17受容体、PI3K:ホスファチジルイノシトール-3-キナーゼ、AS03:アジュバントシステム03(水中油型エマルジョン)GDNF-AS1:グリア由来向神経性因子アンチセンスRNA-1,GSD:グリコーゲン蓄積性疾患。
熱性発作は遺伝的に複雑な疾患であり、いくつかの感受性遺伝子97の変動、感受性遺伝子の中でも急性期のサイトカインをコードする遺伝子98の影響を受けていると考えられている。ワクチン接種後の熱性痙攣のリスクは、熱性痙攣の既往歴や家族歴のある被験者で増加しており、一部の被験者には素因があることを示しているが、これは明らかにワクチンのリスクを決定する共要因となっている99, 100。後者の著者は、MMRVによる副反応のリスクを軽減するために、熱性痙攣の家族歴を持つ子供にはワクチンを接種すべきではないと提案している。MMRに関連した熱性発作には、他の原因によるものではなく、2つの遺伝子座が明確に関連していた101:IFI44Lインターフェロン刺激遺伝子と、麻疹ウイルスのCD46受容体である。興味深いのは、麻疹102に対する抗体反応の大きさに影響を与える遺伝子の中に、同じIFI44LとCD46の遺伝子が含まれていることである。
遺伝的要因、特に多型の中でも、SCN1A遺伝子の変異の役割は、重度のてんかん性脳症であるドラベト症候群の患者において、ワクチン接種後の発作のリスクが高まったという事実によって証明されている103-105。ワクチン接種は、約50%の症例で最初の発作の引き金となるが106,一方で、ワクチン接種プログラムは、認知機能に対する病気の長期的な影響を増加させないようである。小児では、定期的な予防接種後に、遺伝的または構造的な欠陥がてんかん発作発症の基礎原因となり、それが引き金となっている可能性がある107。これらの著者は、予防接種に関連しててんかんを発症したすべての小児において、早期の遺伝子検査を検討すべきであることを示唆した。免疫不全疾患の観点からは、22番染色体の欠失(22q11.2欠失)に伴う先天性T細胞欠損症であるDi George症候群の子どもに生ワクチンを安全に投与できることを指摘しておくことが重要だ108。
遺伝的感受性因子を体系的に収集するための第一歩として、Lin、He、Xieは、HLA対立遺伝子、SNPs、遺伝子、遺伝子ハプロタイプなど、ワクチン有害事象に対する多様なタイプの遺伝的感受性因子を表現するための指針となるようなオントロジーフレームワーク(Ontology of Genetic Susceptibility Factors, OGSF)を作成した109-111。
マイクロバイオーム
免疫に対する自然および適応反応を制御する複雑なメカニズムの中で、マイクロバイオームと腸管バリアの役割は、全身性の炎症反応に寄与する可能性のある重要な要因として注目すべきである112-114。また、腸管伝染性が亢進している場合(投薬や排泄障害が原因の可能性もある)には、腸から放出される細菌性内毒素を無視することはできない。細菌性マイクロバイオームの産物と免疫細胞との相互作用は、遺伝的に敏感な被験者の自己反応、慢性炎症、組織損傷を引き起こす145, 146。LPSと炎症性サイトカインの相乗効果は、神経炎症と神経変性の最も単純で普遍的なメカニズムの一つである114, 147-149。このような現象は、腸内細菌叢による物質の修飾によって起こり、それが自己抗原となり、誤って壁自体の免疫反応を引き起こす可能性がある。さらに、最近の研究では、腸管バリアーの破壊や伝染性の増加、常在菌やエンドトキシンの腸管以外の器官への移動が、いくつかの自己免疫経路の引き金になることがわかってきた112-114, 150。例えば、多発性硬化症の患者の多くは、マイクロバイオームが変化し、腸管伝染性が高まり、胆汁酸代謝が変化していることがわかっている151。また、アレルギー性疾患や自己免疫性脳炎も、腸内細菌叢の変化と相関している152。これらの理由から、予防措置として、ワクチン接種を行う前に、腸内の健康状態を常に考慮する必要がある。
マイクロバイオームの役割は、AEFIの感受性因子の観点からも重要である。なぜなら、腸の健康状態の変化、特にエンドトキシンの一般循環への漏出により、ワクチンによる免疫刺激に対する反応がより強く、より深刻になる可能性があるからである。このような素因があると、ワクチン接種によって重篤な炎症反応が引き起こされる可能性が高くなる。
WHOガイドライン
WHOの因果関係評価のガイドラインは2013年153に発表され 2018年1に更新された( https://www.who.int/vaccine_safety/publications/gvs_aefi/en/ )。第1段階では、AEFIが明確な診断名の存在など、因果関係評価のための最低基準を満たす「適格」であるかどうかを判断する。第2段階(「チェックリスト」)では、AEFIの考えられる原因の側面に対処するために、関連する利用可能な情報を系統的に検討することを含む。そして、「アルゴリズム」は、概念的・方法論的プロセス全体を4つのステップで統合する(図3)。WHOのアルゴリズムの中心的な重要性を考慮し、簡潔で必要性を明確にするために、この記事ではこれらのステップに焦点を当て、ワクチン接種による副反応の可能なメカニズムに関するこれまでの議論に照らして浮かび上がってくる主な問題点を4つの注釈で強調する。
図3 AEFIの因果関係評価のためのWHOアルゴリズムに、本意見書で取り上げた指摘事項を加えたもの(黄色枠)
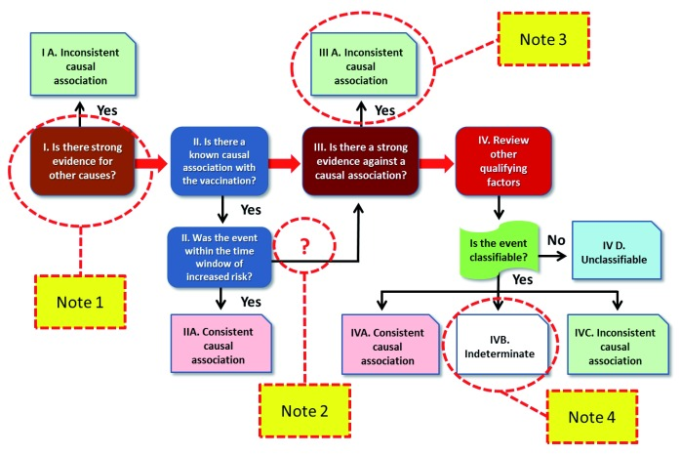
注1. 「その他の原因 」について
ステップ1のWHOアルゴリズムでは、他の原因がある場合には、AEFIとワクチン接種の関連性を排除している。これは、除外のための最初の決定的な基準であり、「チェックリスト」に「他の原因について強い証拠があるか」という質問と一緒に記載されている。本文ではさらに、患者の詳細な病歴、臨床検査、臨床検査を含む調査を行うことで、他の病気や先天性異常など、事象の原因となった他の条件を特定することができると説明されている。ヒト乳頭腫ウイルス(HPV)のワクチンを接種した後に女児が死亡し、死後の検査で悪性縦隔腫瘍が原因と認定された例が紹介されている。
この第一段階では、因果関係が否定されるような「強い」別の原因を系統的に探すことに留意する必要がある。この「強さ」の概念は定義されていないので、誤解される可能性がある。医学史家のコスマシニ154氏によると、因果関係の基準は現代の病気の疫学によって変化しているという。強い因果関係の基準は、病原体の原因、例えば感染体が「強制的に」病理学的な効果、すなわち病気や出来事に続いている場合に生じ、弱い因果関係は原因が「あまり強くない」または「相対的に弱い」場合である。一方、弱い因果関係とは、原因が「あまり強くない」または「相対的に弱い」場合をいう。以上のように、多くの可能性のある原因が存在し、そのどれもがその疾患を決定するのに必要または十分ではない場合、伝統的な原因の概念は、”危険因子 “という新しい概念に変化する。ワクチンによる副反応の観察や、病理学や免疫病理学の最近の知見から得られた多因子の視点(上記のセクションを参照)は、因果関係の「強さ」の概念が確率的な意味を持つことを意味する。したがって、いくつかの可能性のある原因および/またはメカニズムを含む疾患の場合、AEFI分類の目的は、決定的な原因を「特定」することではないが、関係する1つまたは複数の要因(ワクチン、遺伝的またはエピジェネティックな形質、以前または同時に受けた感染症、薬剤、年齢、性別、栄養および代謝など)が事象の発生に寄与した可能性をどの程度の確率で確立しようとすることの方が正しいかもしれない。
これは非常に重要な点であり、見落としてはいけない。疾患の性質が多因子性である場合、ワクチンの寄与を除外するのに十分な強さを持つと考えられるには、「他の原因」が、免疫反応に対するワクチン自体の効果との相乗的な相互作用の可能性から独立していなければならない。例えば、肺炎球菌ワクチン接種後の進行性腫瘍の合併症は、(WHOガイドラインの例のように)死亡の「原因」と考えることができるが、自己免疫を起こしやすいHLAハプロタイプは、肝炎ワクチン接種後に生じた自己免疫疾患の「原因」とは考えられない。
注2. 生物学的妥当性と時間枠
アルゴリズムの第2段階(図3)では、生物学的妥当性とワクチン接種後のリスクに適合したタイムウィンドウ内で事象が発生したかどうかを考慮して、一貫した因果関係を支持する「肯定的な」要素の評価を行う。否定的な証拠がなく、これらすべての側面がAEFIにおけるワクチンの役割を支持している場合、因果関係は「一貫している」と分類される。ワクチンによる被害の生物学的妥当性は、その既知の作用から推測することができる。一部の稀で感受性の高い人では、抗原やアジュバントによってもたらされる刺激に対する異常な反応が不幸にも起こる。ワクチンによって被害を受けた人は、通常、遺伝的または後天的な何らかの「リスク」要因によって素因を持ってたが、それは病気や怪我を引き起こすには十分な「強さ」ではなかった。さらに、ワクチン接種によって生体が不安定になり、病的な反応が起こる。この観点から、病気とワクチンの間に一貫した関連性があることは、次の2つの条件が満たされた場合に、より確かなものとなる。
AEFIがワクチン接種と関連していると推定される「時間枠」(図3のボックスII)については、通常、質問は十分に明確であり、少なくとも、すでに報告された症例がある場合や「急性」症例(ワクチン接種後数時間または数日)の場合には、大きな問題にはならない。しかし、ワクチン接種後かなり時間が経ってから発症する可能性のある慢性疾患や自己免疫疾患を考慮すると、問題が大きくなる可能性がある。自己免疫疾患については、これまで見てきたように、ワクチン接種との関連性が「弱い」ため、その難しさはさらに大きくなる。例えば、システマティックレビューとメタアナリシスによると、ワクチン接種はSLE(RR=1.50; 95%CI 1. 05-2. 12, P=0.02)と関節リウマチ(RR=1.32; 95%CI 1. 09-1. 60, P=0.004)のリスクを有意に増加させることが示唆されている65。これは理論的には、約3人に1人のSLE患者もワクチンを介して発症する可能性があることを意味している。しかし、すべてのSLE患者の中で、ワクチンが原因となった人はいない。ワクチン接種後にSLEが発症した人は、ワクチンが病気の発症に悪影響を及ぼした可能性が10分の3程度であると言うことができる。
なお、B型肝炎(HBV)ワクチン接種後10週間以内に発症した播種性急性脳脊髄炎の患者が8名報告されている155。最近では、HBVワクチン接種後3週間で発症した症例が156例報告されており、HBVワクチン接種後に自己免疫疾患を発症した症例が93例報告されている47。ワクチンの最終投与から症状が出るまでの平均潜伏期間は43日であった。しかし、神経学的・行動学的症候群(神経性食欲不振症、注意欠陥多動性障害、強迫性障害など)を持つ子どものコホートを対象とした研究では、ワクチン接種後最大12ヶ月間のリスク増加が観察されている157。一方で、ほとんどの慢性疾患が多因子性であることを考えると、より長い期間、ワクチンとは無関係に慢性病理を決定する他の原因が発生している可能性も否定できない。したがって、1つの症例の観点から見ると、ワクチン接種からかなり離れた場所で発生した望ましくない反応は、因果関係を証明する可能性から逃れることができる可能性が非常に高いのである。
WHOのガイドラインでは、この問題を「この患者では、ワクチン投与後のもっとも妥当な時間枠内で事象が発生したか」という質問で検討し、注釈としてInstitute of Medicine 158の本を「詳細な文書」として引用している。しかし、その文書には、自己免疫疾患や一般的な慢性疾患のワクチン接種後の適切な時間枠についての指示はない。場合によっては、かなり短い時間枠を使って因果関係を排除することもある。例えば、破傷風トキソイドワクチン接種後8週間で慢性炎症性播種性多発神経炎の症状が現れた男性のケースが紹介され、この間隔は「長すぎる」と主張されている。しかし、自己免疫疾患やワクチン接種後の慢性症候群全般は、ワクチン接種後数週間から数ヶ月後に発症することがある。B型肝炎ワクチン接種後の線維筋痛症や慢性疲労症の症例160では、ワクチン接種から症状の発現までの時間間隔は38.6日であったが、時間間隔が大きく(±79.4日)なっている。HPVワクチンに関連した自己免疫のリスクを評価するために行われた系統的なプロスペクティブケースリファレンス研究では、多発性硬化症、結合組織病、1型糖尿病、甲状腺炎について24ヶ月という合理的なタイムウィンドウを採用している161。この論文では、HPVワクチン接種とこれらの疾患との関連性は除外されているが、自己免疫疾患の個人歴または家族歴(第一度の親族)を持つ症例の割合が高く(症例の14.7%対参照群の7.2%、p<0.05)ワクチンの副作用に対する遺伝的感受性の重要性が裏付けられている。
慢性自己免疫疾患は複雑で多因子性であり、ワクチン接種後にこれらの疾患が出現する時間枠に関する正確な文献がないことから、今後のガイドラインでは、遅発性の症例を除外しないために自己免疫疾患の時間枠を十分に大きくする(例:24ヶ月161)ことや、急性発症のAEFI(例:高熱、熱性痙攣、アナフィラキシー)にのみ制限された時間枠を適用することを明記する可能性も考えられる。
ちなみに 2018年に発表されたWHOのアルゴリズム(図3)では、第2段階のボックス「事象はリスクの時間枠内にあったか」と第3段階のボックス「因果関係を否定する強い証拠があるか」を結ぶ矢印の上に「いいえ」という表示がないことに注意が必要である。実は 2013年に発表された因果関係評価のアルゴリズムでは、矢印153,162の接続部分に「No」という表記があった。最近のアルゴリズムではこのような記載がないため、アルゴリズムに忠実に従った場合、IIA(「Consistent causal association」)で結論を出すことができず、必然的にフェーズIIIに進むことになり、ここでも除外基準が提示されるが、その多くは文献に関連している(下記参照)。このように、矢印で示された経路では、他の証拠が正の因果関係に有利であるにもかかわらず、IIAの結論に到達する可能性がなくなる。このような誤解を避けるためにも、前述の関連性に対して以前の記述である「いいえ」に戻すことが、より正しく合理的であると考えられる。
注3. 文献について
アルゴリズムのフェーズⅢでは、ユーザーは「因果関係を否定する強いエビデンスがあるか」と「ワクチンと事象の間の因果関係を否定する公表されたエビデンス(システマティックレビュー、GACVSレビュー、コクランレビューなど)があるか」というキー・クエスチョンに答えなければならない。実際には、病気と過去のワクチン接種との間の統計的に有意な関連性を否定する文献上の公表された証拠があれば、この議論は、ワクチン接種が報告された病気を引き起こしたかもしれないということを、それぞれの特定のケースで除外するために使用することができる。人口規模のエビデンスを個人レベルで利用する。
これは非常に「強い」方法で用いられる基準であり、たとえその特定のケースに一貫した関連性と適合する時間枠の妥当性があったとしても、文献の証拠がないという理由でケースを除外し、結論IIIA(「矛盾した因果関係」)に至ることもある。象徴的なトピックとして報告されているのが、自閉症と乳幼児突然死症候群(SIDS)で、文献によれば、これらはワクチンによって引き起こされることはないと主張されている。具体的には、ガイドライン1では、「MMRワクチンと自閉症または自閉症性障害との間に因果関係があるという証拠は存在しない」、「委員会は、ワクチンがSIDSを引き起こすことはないと結論づけた」と書かれている。ここで、言葉と関連する概念に注意を払わなければならない。なぜなら、「関連性の証拠がない」ことが、簡単に、しかし間違って、「関連性がないことの証拠」になってしまう可能性があるからである。この知識の欠如を、個々の患者の因果関係を排除する「ギロチン」のような基準にするのは正しくないであろう。実際、この文書で引用されている疫学研究は、集団レベルでは関連性を除外できるかもしれないが、特にサーベイランスが100%効率的でない場合には、稀なケースを除外する力はない。
2012年30日に行われたコクラン・レビューでは、MMRワクチンの市販前および市販後の研究における安全性のアウトカムのデザインと報告は、「概ね不十分」と定義されている。問題は、少なくとも他の遺伝的要因によって素因を持つ子どもの散発的なケースにおいて、重篤な神経学的副作用の発生に寄与するワクチンの責任をどのように除外できるかということである。自閉症の遺伝的背景は知られているが(自閉症の約4分の1は遺伝的基盤を持っているが、この病気が完全に遺伝的なものであることは稀です)脳症は自己免疫によっても決定される可能性があり、その場合、自己免疫は抗原性の何らかの要因に依存する。また、「自閉症」は特定の症状を持つ疾患ではなく、人格障害を持つすべての被験者に再現性があるため、「自閉症スペクトラム障害」と呼ばれていることにも注意が必要である。自閉症スペクトラムの症状と、ワクチンアジュバントが原因であることが確実な別の病気とが重なる可能性がある最も明白なケースは、マクロファージ性筋膜炎168-171である。このテーマは前章で展開され、認知機能障害、感覚障害、運動障害など、中枢神経系に対するアルミニウムの病原的影響が説明されている。
SIDS(別称SUDC、小児期の原因不明の突然死)に関しては、考慮すべき点が一部異なる。SIDS(またはSUDC)は厳密には「解剖時に原因がわかっていないベビーベッドでの死亡」と定義されている38。一般的な文献では、WHOが正しく報告しているように、SIDSやSUDCとワクチン接種の間には関連性がないとされている。これは全く当然のことで、「ゆりかごの中の死」の場合、特定の病気の症状もなければ、原因を浮き彫りにするような解剖所見もないということは、ワクチンの役割も証明できないということになるからである。一方、WHOのアルゴリズムで除外できないのは、特に体の弱い被験者が死に至るような、ワクチン成分に対する激しい副反応である。この種の反応は、「SIDS」や「SUDC」の定義には該当しない。このため、ワクチン接種後に子供が突然死した場合、フェーズIIIの除外基準を採用する前に、症例の分析では、強い炎症反応の臨床的証拠(高熱、痙攣、呼吸困難、失神など)や剖検所見(脳うっ血、肺炎、ワクチンウイルス株の分離、血中サイトカインの著しい増加など)を除外する必要がある。六価ワクチン接種後にベビーベッドで死亡し、それまで「SIDS」と診断されていた小児の6例では、剖検の結果、脳炎の重篤な徴候や全身の炎症を示す他の検査データが認められたことが報告されている172。DPTワクチン接種後の死亡患者173,インフルエンザ174,抗ヘモフィルス・インフルエンザb型175で本症の症例が報告されていることから、ワクチン接種の結果として稀に肺炎が発生するという事実を文献は否定していない。要約すると、科学文献に関連した基準は、最終的な分類(ステップIV)には重要であるが、結論IIIaにつながる決定的な基準、すなわち個々の症例における因果関係を除外する基準として考慮すべきではない。
WHOの因果関係評価マニュアルでは、ワクチンと病理の間に関連性を示すエビデンスがあるかどうか(アルゴリズムのステップ2,図3参照)あるいは反対のエビデンスがあるかどうか(ステップ3)を評価するために、査読付きの文献を参照している。しかし、ワクチンの安全性は、通常、生理食塩水(0.9%NaCl)のような真のプラセボとの比較が行われていない臨床試験で証明されるため、このような想定される「エビデンス」の利用には欠陥がある可能性がある。後者は、すべてのワクチンの安全性がテストされ保証されるべき「ゴールドスタンダード」のプラシーボであるが、特にアジュバントを含むワクチンの場合、現実は異なる。例えば、HPVワクチン「ガーダシル」の安全性は6つの臨床試験で検証されたが、そのうち5つの臨床試験では、対照群に硫酸ヒドロキシリン酸アルミニウムが投与され、生理的溶液がプラセボとして使用されたのは1つだけであった。しかし、ワクチンの安全性プロファイルの要約(入手先: http://www.merck.com/product/usa/pi_circulars/g/gardasil/gardasil_pi.pdf, アクセス日:2020年4月2日)では、ガーダシルを投与した群と、アルミニウムまたはプラセボを投与した1群のみを比較して、全身性および重篤な副作用、すなわち自己免疫疾患の発生率を評価している。このようにして、アルミニウム塩の潜在的な反応性効果がマスクされた。確かに、ワクチンの安全性は市販後の段階でもファーマコビジランスシステムによって評価されており、ワクチンを接種した被験者におけるAEFIの発生率に関する重要な指標を提供し、それをワクチンを接種していない被験者と比較することができる。しかし、この種の比較は、様々なタイプの選択バイアスや、非無作為化グループの多様性に大きく左右される。この問題は、発生率の低い副反応の場合にはさらに深刻になる。このような方法論上の理由から、因果関係を評価するための医学文献からのエビデンスの適用には十分な注意が必要であり、因果関係を立証したり排除したりするための切り口の議論になってはならない。
注4. 最終的なカテゴリー分け
最終的に、評価プロセスは4つのカテゴリーによるグローバルな評価で終わる。”事象とワクチンの間の因果関係がもっともらしいと考えられる場合は「一貫性がある」、事象を正当化できる他の原因がある場合は「矛盾している」、交絡因子がある場合に因果関係を支持するには証拠が不十分な場合は「不確定である」、評価を行うために必要な情報が不十分な場合は「分類できない」である。
分類不可能な「分類不能」のケースを除いて、その他のカテゴリーについては、慎重に議論し、検討する必要がある。「一貫性のあるもの」と「一貫性のないもの」の区別は、いくつかの明確なケースには当てはまるかもしれないが、ワクチンに対する副反応が、素因となる条件ときっかけが寄与する原因であり、異なる発症メカニズムを持つ、複雑で多因子性のプロセスとして現れていることを考えると、無理が生じてくる。この報告書で採用されている視点は、異なる原因が予防接種後の有害事象に寄与しているにもかかわらず、非常に特殊な場合を除いて、それ自体を必要かつ十分な「原因」とみなすことはできないということを意味している。この問題は、単に言葉や定義の難しさだけでなく、「他の原因」を求めて「除外」していくという、WHOが当該ガイドラインを作成する際に採用した概念的なアプローチを明らかにしている。しかし、ワクチンに対する異常反応が(すでに診断されている)多因子性のものである場合、1つまたは複数の原因を排除して進めることは、科学的観点からは正しくない。例えば、重篤な心臓病を患っている子供が、ワクチン接種の翌日に死亡し、その際に高熱や呼吸困難が生じた場合、最も妥当な仮説は、その影響が2つの要因の「協力」によって決定されたというものであるが、この2つの要因はどちらも重要で相互に影響し合っているが、どちらか一方だけではこの出来事を説明できない。この点については、Puliyel、Naik、Phadkeがすでに指摘しており、WHOのアルゴリズムによれば、基礎的な心疾患を持つ小児の心不全は、「ワクチン接種が心不全に寄与したとしても、ワクチンとの因果関係はないと考えられる」162,176としている。
前述したように、自己免疫疾患などの多因子疾患は、様々な遺伝的・後天的要因によって発症することが多い。このような場合、ワクチン接種の役割は、素因となる条件を遅らせることであり、その結果、病気の進行が遅くなったり、病気が現れなくなったりする可能性がある。このような場合、事例研究ではワクチンの役割を肯定も否定もしない可能性が高いため、因果関係の評価では「不確定」という結論になる。明らかに、この手順を一連の症例に体系的に適用すれば、自己免疫疾患におけるワクチンの病因的役割を過小評価することになる。この悪循環を克服するために、最終的な分類(フェーズIV)では、関係する他の可能性のある要因を考慮に入れて、事象の決定にワクチンが役割を果たした可能性を評価し、スコア化することができる。こうすることで、特定の症例から得られたワクチンの部分的な役割に関する情報が、一連の症例の研究の中で失われることを防ぐことができる。
因果関係の評価に関する問題のあるアプローチは、ガイドライン1に「個々の症例報告について因果関係の評価を行う際には、本質的に鑑別診断を行っていることを忘れてはならない」(7ページ)「個々の患者におけるAEFIの因果関係の評価は、医学的な鑑別診断の実施であることを認識することが重要である」と記載されている。優れた臨床医は、矛盾した情報や曖昧な情報に基づいて糖尿病や冠動脈疾患を診断しない。同じように、AEFIも十分な情報なしにワクチンとの因果関係を明らかにすべきではない」(34ページ)。通常の臨床活動と因果関係の評価は大きく異なるため、このような「鑑別診断」の例を挙げると誤解を招く恐れがある。実際、多因子疾患の「鑑別診断」は、通常、原因ではなく、その臨床症状、つまり、徴候や症状、病理所見、検査結果などに基づいて行われる。一方、AEFIの場合には、疾患の「診断」を行うのではなく(ここでもWHOの手順では、最初から診断を行うことになっており、そうでなければ「適格」とは言えない)報告された有害事象の唯一の原因は何か、あるいは複数の原因は何かを判断しようとしている。
WHOの因果関係評価は、主に直接的な「因果関係」に基づいており、炎症や免疫現象の多因子性を考慮していない。相互作用する因果関係を過小評価することにより、この方法では、因果関係を、他の原因がある場合には「矛盾している」と分類し、ワクチンが原因である可能性があるが、ワクチンが「原因である」という証拠がない場合には「不確定である」と分類している。この因果関係の定義を用いると、ワクチンが原因としての役割を果たしている多くの有害事象が認識されないままとなる。また、この方式では、慢性心不全の高齢者がインフルエンザワクチン接種後に急性心不全を発症しても、ワクチンとの因果関係は認められない可能性があると指摘している。同様に、心臓病の既往のある乳児のワクチン接種後の突然死は、ワクチンとの関係がないかもしれない。さらに、遺伝的要因で脳症になりやすい患者の脳症を誘発することへのワクチンの寄与も考慮されない。このような問題が発生すると、負傷者に不利益をもたらすだけでなく、あるワクチンのリスクを全体的に過小評価することになる。
WHOのアルゴリズムの適用がいかに難しく、エラーが発生しやすいかを説明するために、ワクチン接種後の短期間に子どもの死亡が発生した3つのケーススタディを紹介する(囲み記事1)。これらの事例は 2016,2017,2018年に関連するAEFIのワクチンサーベイランスのAIFA報告書に記載されている( https://www.aifa.gov.it/rapporto-vaccini )。報告されたすべての症例において、「その他の原因」が存在するため、ワクチンとの因果関係は除外されている。これらの例はいくつかの疑問を提起し、明確にする必要があるが、それがなければ誤解を招く危険性が高くなる。筆者は、a)代替となる「他の原因」が診断および考えられる死因として十分に明確で「強い」ものであるかどうか、b)既往の臨床症状とワクチンの生物学的作用との間にもっともらしい相互作用があるかどうか、に関心を持っている。
Box 1.
AIFAで報告された小児死亡事例*。
ケース 1:
2016年のAIFA 2017レポートで引用されたケース。” 早産の女児(子宮内で34週の成長後に誕生)11週目にインファンリックスヘキサ、プレベナー13,ロタリックスを接種。(. . .). 死亡したのはワクチン接種の約20時間後で、内部告発者が「ゆりかごの中の死」と分類した突然死によるものであった。剖検調査では、肺と髄膜のうっ血の徴候と、脂質代謝疾患に適合した肝臓の空胞化の所見が認められた。別の既知の死因の可能性(脂質代謝の先天的欠陥)が検出されたため、因果関係はワクチン接種とは相関しなかった[参考文献1~3]。”
このケースでは、別の既知の可能性のある死因の役割が明確に記述されているようである。「肝空胞化」という剖検所見は、脂質代謝障害と「互換性がある」とされているが、正確な診断ではないことは確かである。剖検で「肺のうっ血と髄膜炎」という所見があったことを考えると、それまで明確な症状を示さず、診断もされなかった脂質代謝異常症とどのように結びつくのだろうか。この「ベビーベッドでの死」の可能性を正当化するために、文献番号3では遺伝子変異のapoEe4 177が引用されている。3では、この遺伝子変異が「ゆりかごの中の死」の原因であると理解されるようになっている。しかし、この著作を注意深く読むと、SIDSの子供と健康な子供では、apoEe4の有病率は同じである。さらに、apoEe4は肝空胞化の原因にはならないようである。最後に、女児が脂質代謝疾患を患っていたという仮説において、肺や髄膜のうっ血の兆候が検出されていることから、3種類のワクチンを同時に接種したことが引き金になった可能性をどうやって除外するのであろうか(脂質代謝疾患よりも全身性の炎症との相性が良い)。呼吸困難は、6価や脳炎(髄膜充血を覚えている)の副反応として記述されていることが知られており、まれにワクチン接種と関連しているケースがある131, 178。さらに、六価のワクチンデータシートには、「インファンリックス六価を肺炎球菌結合型ワクチンまたはMPRVワクチンと併用した場合、インファンリックス六価を単独で投与した場合と比較して、発熱反応の発生率が高くなる」と記載されており、ロタリックスのワクチンデータシートには、「突然の高熱、下痢、嘔吐のある乳児には接種を延期すべきである」と記載されていることを覚えておく必要がある。”要するに、このようなケースでは、剖検とタイムウィンドウが一致している場合、ワクチンの病原性の影響の可能性を排除するには、「他の原因」が「強い」かどうかが問題なのである。
ケース2
2016年と2017年のAIFAレポートに引用されたケース。” Neisvac-Cを接種した20ヶ月の乳児。ニースバックC投与の2日後、熱の上昇が報告され、数時間後に死亡した。内部告発者の報告によると、衛生的な介入を行った時点では、死亡を確認することしかできなかったとのことである。死因はウイルス性の呼吸器感染症に伴う「発熱性低反応」で、死亡時の体温は41℃、接種後52/53時間後に発生したもので、「小児期の原因不明の突然死(SUDC)」と診断された。この評価を考慮すると、他の原因が同時に存在するため、因果関係はワクチン接種とは「関係ない」とされている。”
SUDCの定義は「産後1年以上経過した子供の突然の予期せぬ死で、病歴、死亡の状況、完全な解剖を検討しても説明がつかないもの」38となっている。このSUDCという「診断」と「ウイルス性の呼吸器感染症」をどのように整合させるかは、まだ明らかにされていない。呼吸器感染症なのか、SUDCなのかのどちらかである。さらに、ウイルスが分離されなかったことや、「医療従事者が介入した時点では、死亡を確認することしかできなかった」ことを考えると、病理学的にウイルス性の病因とされていることは説明がつかない。最後に、SUDCの考えられる原因としての「発熱性低反応」は、この状態/診断/症状がいかなる科学的文献にも記載されていないことから、完全に推測の域を出ない。この場合、生物学的な妥当性があり、非常に強い炎症性の全身反応の引き金となるワクチンの病原性の役割に適合する時間枠がある。強い発熱は、Neisvac-Cのワクチン接種の結果として非常に一般的(症例の1-7%)であり、179日目以降に発生する可能性がある。少なくとも「寄与」原因としてワクチンを考慮することなく、先験的に因果関係が排除されたのはなぜであろうか?
ケース3
AIFA2018の報告書で簡潔に報告されたケース。六価+肺炎球菌ワクチンの重篤な副反応で、死亡は「入手可能な情報に基づいて関連性がない」とされたケース。ダウン症候群と、完全房室中隔欠損を伴うファロー四徴症-ラステリA型と診断された先天性心疾患を有する6カ月の男性患者で、すでに生理的に不自然な刺激に対して低酸素性の危機が生じていた」。
ダウン症自体が死を招くわけではない。心臓病は確かに死に至る可能性のある疾患であるが、慢性的な経過をたどることが多いため、ダウン症の患者であっても外科的な治療が行われていた180。しかし、このケースでは、死因についての確実な証拠、すなわち、直前に投与されたワクチンとは無関係に、先天性奇形が原因でその場で死亡したという証拠はない。また、低酸素症だったのか、全身性、肺性、あるいは脳性の炎症が見られたのかを理解できるような検死の証拠は報告されていない。ワクチンの役割を否定するためには、このようなケースでは、2つのワクチンが同時に投与されたという事実を考慮して、子どもが発熱したかどうかを知ることが重要だ(ケース1のメモを参照)。この問題が重要なのは、もし全身性の炎症(発熱やその他の血清検査所見によって報告される)があったならば、ワクチンとの相互作用の生物学的妥当性が存在するからである。確かに基礎的な病態生理学的脆弱性(「paraphysiological stimuliに対する低酸素性危機」)を強く持っている子供の場合、6価ワクチンと肺炎球菌ワクチン(どちらも呼吸器系疾患の副反応、つまり低酸素性危機を引き起こすことが知られている)の同時接種が心血管停止の一因となった可能性をどうやって排除することができるであろうか?このようなケースでは、死亡の「他の原因」は「強い」と思われるが、二重ワクチンの誘発効果の可能性とは「独立」していない。
* https://www.aifa.gov.it/rapporto-vaccini。イタリア語原文からの翻訳は著者によるものである。
おわりに
認可されているすべてのワクチンは、大多数の人にとって一般的に安全であるが、被接種者は様々なワクチンに反応して有害事象を被る可能性があり、その中には重篤なものや致命的なものもある111, 181。公衆衛生に関しては、AEFIを適切に識別・分類することで、ワクチンとの組み合わせによる特定の病気の真の頻度について可能な限り正確な情報を得ることができ、それによってワクチンのリスクを最小限に抑え、住民を安心させ、国や世界の公衆衛生戦略に情報を提供することができる。被害を受けた個人に関しては、病気とワクチン接種との一貫した関連性が証明された場合、健全な因果関係の評価は、被害を受けた個人(または家族)があらゆる補償制度を求めることをサポートする。イタリアの法律210/1992では、義務的(または推奨的)なワクチン接種により、身体的・心理的統合性の恒久的な障害が生じるような傷害または疾病を受けた人に対して、国から毎月手当を支給するという形で補償を行うことを定めている。イタリアでは、27人の死亡者を含む691人が予防接種によって恒久的な障害を受けたと認識されている( http://www.condav.it/ )。
この記事では、一般病理学と免疫病理学の観点から、ワクチンに対する副反応の複雑さと多様性を説明した。ワクチンの作用メカニズムの考察は、ストレスに対する反応が場合によっては過剰になったり歪んだりすることがあるという妥当性と関連しており、WHOの因果関係評価の手順のいくつかの側面がこの複雑さに対処するのに不十分であることを示唆している。アルゴリズムのいくつかのステップに見られる厳格な除外基準(ステップIにおけるAEFIの「別の原因」や文献上の否定的な証拠など)は、特に臨床状況や剖検が明確かつ決定的でない場合には、エラーの原因となるか、少なくとも疑わしい解釈となる可能性がある。評価の誤りとは、AEFIの「原因」として、ワクチン接種時に存在する可能性のある病理を考慮することであり、この病理とワクチンの効果との間に起こりうる相互作用を一因として考慮しないことである。
因果関係評価の3つのケーススタディがここで報告されている( Box 1)が、因果関係の除外につながった。規制当局(AIFA)が報告書の中で公式に伝えた数少ないデータは、到達した結論を直接批判することはできないが、複雑な臨床状況の症例にアルゴリズムを適用する際に、現実的に起こりうる困難やエラーを説明するには十分である。特に、診療所や検査室でAEFIが多因子性の病因に由来することが示されている場合、重篤な副反応を決定する上でワクチンが果たす役割の可能性をこのような方法で否定することは正しくないが、これは明らかに身体にダメージを与える一連の条件を含んでいる。実際、感受性因子と考えられる既往症や併発症がある場合、ワクチンが寄与したり、引き金になったり、悪化したりする可能性がある。
これらの考察から、最初の提案がなされている。潜在的な解釈の誤りを避けるために、WHOの因果関係評価のガイドラインでは、ステップ1で述べた「その他の原因」は、ワクチンの生物学的作用の可能性から「独立」している場合にのみ、因果関係を排除する理由とみなされるべきであることを明確に規定することが適切であると考えられる。言い換えれば、ワクチン接種との関連性を「矛盾する」と宣言するためには、損害発生時に対象者に存在していた状態がワクチンと相互作用して、その病原性を高めた可能性を除外しなければならない(または、その逆にワクチンが既存の状況を悪化させた可能性もある)。この見通しを実現するためには、他の分野で行われているのと同様に、ワクチン反応の危険因子を、相加的(非相乗的)および相乗的(相乗的)な形態を含めてよりよく特定する必要がある。リスク要因の理解が深まれば、人々が「暗闇の中での跳躍」と感じがちなワクチン接種の選択の不確実性を軽減することに貢献するであろう。
2つ目の議題は、ワクチン接種による被害に対する補償請求に関するものである。ワクチン接種反応の病態は本質的に複雑であるため、ワクチンの因果関係を絶対的に確信することは常に困難であるが、多くの場合、それを除外することも困難である。WHOのアルゴリズムを忠実に使用すると、様々な要因が重なった多くの有害事象が「不確定」となってしまう可能性がある。この結論は、もっともらしくワクチン被害が発生したと思われる多くのケースを集めてしまう可能性があるが、絶対的な確信があるわけではなく、また、文献にも十分に記載されていない。保険金請求者にとって、因果関係が「不確定」であることは、実際には「無関係」という結論と同じであり、したがって、差別の理由となる可能性がある。後者の問題は、人的にも経済的にも問題があるが、例えば、ワクチン被害の仮説が「可能性が高い」というだけで、いかなる場合にもその寄与の役割を排除できない場合でも、おそらく部分的には補償を割り当てる可能性を検討することで対処することができる。
ワクチン学の分野における最良のモニタリング方法についての議論は、国民全体の利益のために開かれているべきである。レベッカ・チャンドラー博士は、ブリティッシュ・メディカル・ジャーナルにおいて、WHOの分類システムの対象となるユーザーグループは、WHOがスポンサーとなっている公衆衛生プログラムによってワクチンが投与される国で働く人々であると主張している。これらの人々は、主に、ワクチンの品質に関連した問題、予防接種エラー、またはマルチユースバイアルの汚染などを示唆する、より一般的で予想されるイベントの頻度の変化の「シグナル」を検出することに関心がある。このことから、WHOの因果関係評価は、貧困国や発展途上国を対象としており、ファーマコビジランスのグローバルデータベース内のほとんどの報告は、WHOのAEFI因果関係評価の対象となっていないと思われる。対照的に、WHOの公衆衛生プログラムによるワクチン投与の実施に依存していない高所得国では、これらの国のファーマコビジランスセンターを通じてAEFIの報告を扱います。そのため、因果関係の評価には、Naranjoアルゴリズム183,184や、ファーマコビジランスの分野で活動する様々なグループによって開発されたWHO-UMC基準など、より一般的なガイダンスが使用されている。WHO-UMC基準( https://www.who.int/medicines/areas/quality_safety/safety_efficacy/WHOcausality_assessment.pdf )は、Programme for International Drug Monitoringに参加しているナショナルセンターとの協議により開発されたもので、症例報告を評価するための実用的なツールとなっている。この尺度は、症例報告の臨床・薬理学的側面と、観察記録の質を考慮したシンプルな方法論を提供している。このシステムでは、予備知識や統計的な可能性といった他の基準はあまり重要な役割を果たしていないため、サーベイランスシステムは稀で予期しない事象の検出に適している。
医薬品の副作用の因果関係を評価するための普遍的に受け入れられた方法はないが、WHOのアルゴリズムは現在、特にワクチンの有害事象のファーマコビジランスに推奨されており、インドのような低中所得国ではもちろん、先進国でも、世界中の研究者や疫学者がますます使用している。例えば、WHOの因果関係評価ガイドラインは、イタリア25,187,ドイツ188,カナダ189で広く利用されており、妊娠中のワクチンの安全性データの分析のためにBrighton Collaboration Groupによって推奨された190。このアプローチの重要性と普遍的な利用、そして多因子疾患の評価における不十分さを考えると、WHOマニュアルは早急に再評価され、改訂される必要がある。
イタリアでは、ファーマコビジランス報告に由来するAEFIの評価においてWHO分類が標準とされており(https://www.aifa.gov.it/sites/default/files/2018-04-09_Patrizia-Felicetti_sorveglianza_reazioni_avverse_vaccino.pdf 参照)因果関係の評価には通常WHO分類のみが使用されることになる。もちろん、ワクチン接種によって認識されていない損害を被ったと考える人々が司法裁判所に訴える場合は、より詳細な評価が行われ、当事者の専門家コンサルタントが利用可能なすべての文書を使って異議を唱える。
科学的不確実性が存在する賠償請求を決定する際に裁判所が遭遇する困難は、ドイツやフランスなどの異なる国の判例法が因果関係の科学的基準との関係に関して異なっていることからも、注目されている4。イタリアの制度では、民事責任の問題では、民事責任が肯定されるためには、事実と有害事象との間の因果関係が50%+1の確率で発生していれば十分である(ex multis. Cass. Civ. Sent. N. 21619/2007参照)。前述の基準は、強制的な(または強く推奨される)予防接種に起因する損害にも適用されている。実際、カセション最高裁判所の法学は、複数の判決でこの原則を認めている(Ex multis Cass. Civ. Sec. VI Judgment no. 25119/2017; Cass. civ. Sez. Lavoro, Judgment no.22078/2018を参照)それによると、予防接種の実施と健康被害の発生との間の因果関係の存在は、「ないよりはありそうだ」という原則に触発された合理的な科学的確率の基準に従って評価されなければならない。注目すべきは 2017年にルクセンブルグの欧州司法裁判所が下した判決により、裁判所は、この191を裏付ける医学研究に基づく確実な証拠がない場合でも、因果関係の「重大で、具体的で、一貫性のある」前提条件を考慮して、ワクチンが害をもたらしたと判断することができるようになったことである。この推定には、ワクチンを接種してから病気の証拠が出てくるまでの期間、病気の家族歴がないこと、ワクチン投与後に病気が現れた例がかなり多いことなどが含まれる。
3つ目の検討事項は、ワクチン接種の義務を課している法律に関するものである。明らかに、この義務化は有害事象のリスクが少ないとはいえないことを意味する。免疫不全患者や、ワクチンやその成分に対して過去にアナフィラキシー反応を起こしたことのある人など、特定の高リスクグループでは、潜在的な有害事象を減らすために、選択的に予防接種を控えることを考慮しなければならない。しかし、原発性免疫不全症や稀な代謝性疾患を除けば、これまで個人レベルでの副反応リスクの増加を検出するのに十分な予測力を持つ日常的な臨床検査はなかった。このような状況では、感受性因子の存在が疑われるすべての症例に対して、慎重な基準を採用する必要がある。例えば、
a)家族の病歴、すなわち、分子診断ができなくても、家族の中で以前に重篤な副作用が発生したことがあること、
b)既に知られている特異的な多型によって決定される正確な意味での遺伝的変異があること、
などである(表1参照)。集団の平均的なリスクと比較して副反応のリスクが高い子どもがいる場合、この対象者に対してはワクチン接種の義務は「緩く」し、ワクチンを接種するか(AEFIのリスクを負う)接種しないか(対象者が無防備な状態であるあらゆる病気のリスクを負う)の選択は、両親との合意のもとに医師に委ねられるべきであるというのは合理的であると思われる。この問題の帰結として、リスク評価を改善するためには、出生時から実施される多型の体系的な分析プログラムを確立することにより、ワクチン障害の遺伝的素因に関する研究を強化すべきである。何年にもわたって症例を蓄積し、健康な被験者と被害を受けた被験者を比較して、これらのデータベースに登録される被験者の数が増えれば増えるほど、予防接種に関連する相対リスクの計算はより正確になる。ワクチノミクスやアドバーソミクスの知識が増えれば、この推定値は今後数年間の意思決定において、ますます正確な要素となるであろう。
ワクチンに関連した副反応や、予防接種に関連したエラー事象は、健康な人にも影響を与える可能性があり、影響を受けた人に補償するかどうか、どのように補償するかを決定するために、速やかに特定する必要がある。我々は、疫学的視点と個人的視点を混同しないようにする必要があることを再確認しなければならない。1つはワクチン接種のリスク/ベネフィットであり、もう1つは有害事象とワクチンの間に因果関係があることを認識する(そして可能な補償をする)ことである。ワクチン接種のリスクが高まったからといって、その子にワクチンを接種すべきでないということにはならない。リスクとベネフィットの比率は、特にワクチンを接種しなかった場合にさらされるであろう病気の発生率と重症度を考慮して、個人レベルで慎重かつ正確に判断されなければならない。一方で、被害を受けた人、おそらく「おそらく」ワクチン接種によって深刻な被害を受けた人でさえ、認識され、補償されることは正しいことである。このような進め方は、予防接種に対する国民の一般的な信頼感を高め、医療制度における訴訟を減らすことにも役立つはずである。
