wherearethenumbers.substack.com/p/a-closer-look-at-spikeopathy-as-the

概要
最近、著者2名は2人の「最前線」の医師とWhatsAppで会話をした: ピエール・コーリー医師1およびジャッキー・ストーン医師2である。この会話では、COVID-19が「新型で致死的」であるかどうか、そして(合理的な定義によれば)本当に「パンデミック」が発生しているのかどうかという話題に関する意見の相違に焦点が当てられていた。
コリー博士とストーン博士によるCOVID-19に関連する徴候と症状の要約は以下の通り:
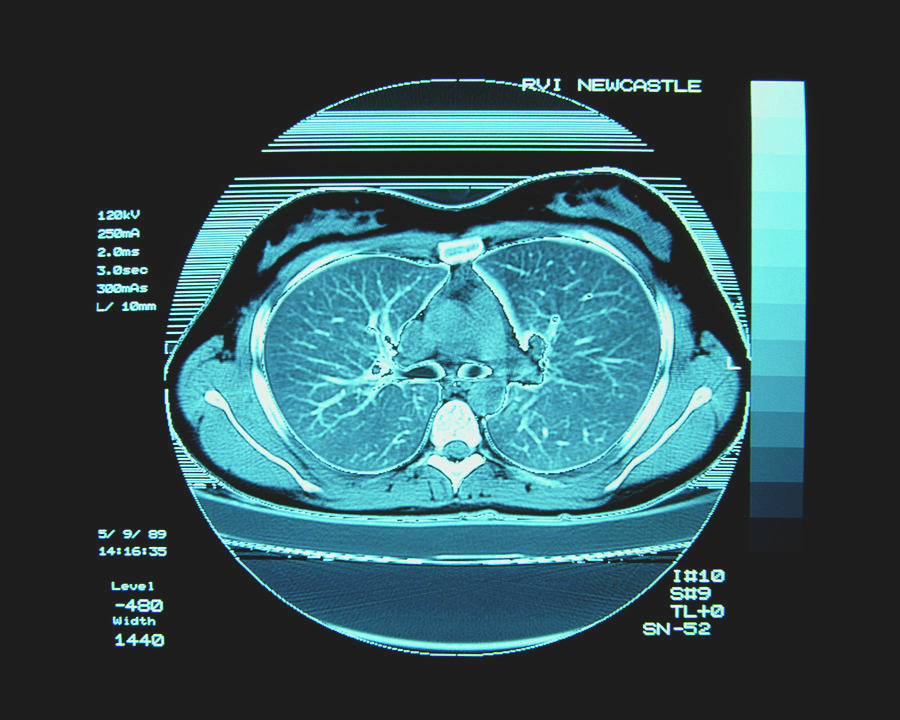
幸せな低酸素症;下痢;発熱;Dダイマー(血栓マーカー)の上昇;200を超えるCRP(炎症のマーカー);LDH(組織損傷の徴候)の上昇およびリンパ球の極度の減少、無嗅覚症、加齢臭(味覚と嗅覚の喪失);CTスキャン-急性線維性組織化肺炎、両側肺炎、地中ガラス混濁;CTスキャン-末梢性、胸膜下優位の証拠;CTスキャン-びまん性肺胞損傷(DAD)(おそらく肺胞出血を示す);肺は乾燥-血管外肺水ゼロ。
彼らはこれらの症状を、SARS-CoV-2ウイルスのスパイクプロテインに関連した「スパイク病」によるものだとしている。この記事では、他のいくつかの説明を検討し、これらの競合する説明の証拠的裏付けを検討する。
私たちは医学文献を検討し、COVID-19のCT所見に関する論文のほとんどが、実際にはインフルエンザや細菌性肺炎と区別できない所見を示唆していることを発見した。CTスキャンでインフルエンザや細菌性肺炎とCOVID-19を確実に区別することは非常に難しい(あるいは不可能)ようだ。
また、COVID-19患者における「幸せな低酸素」と「肺の乾燥」に関連する裏付けとなる証拠を探すために、医学文献をレビューした。幸せな低酸素状態とCOVID-19を関連づける説得力のある証拠は報告されていなかった。また、乾肺がSARS-CoV-2感染を強く診断するという文献も確認できなかった。同様に、私たちがレビューした論文やレビューの多くには、下痢、味覚・嗅覚障害、微小血液凝固やその他の「血液の問題」についての言及はなかった。
したがって、これらの症状は、SARS-CoV-2に関連した新しいスパイク病機構という単一の包括的な原因では説明できないと考える。したがって、「パンデミック」以前には、COVID-19の症例の多く/大部分は「普通の」インフルエンザや細菌性肺炎の症例と診断されていたであろう。
SARS-CoV-2に起因するとされる症状は、血液の問題、幸せな低酸素症、肺の乾燥、下痢がより頻繁に、あるいはひどく観察されるケースを除けば、どれもスパイク病で説明可能である必要はない。しかし、ここにも別の説明がある。
ニューヨークのような局所的な地域で観察された症状をよりよく説明できる説明のひとつは、おそらくVAPEによる毒物中毒であろう。医学文献はその可能性をほとんど無視しているにもかかわらず、これを考慮する価値はある。VALI(ベイプに関連した肺損傷)に関連した症状は、COVID-19に起因する症状と一致する:CTスキャンでは、かなりの割合で胸膜下温存を伴うコンソリデーションが認められ、呼吸困難、下痢、非生産的な(乾いた)咳、出血、発熱、人工呼吸を必要とする重篤な低酸素性呼吸不全を伴う。

VALIは、溶剤、殺菌剤、殺虫剤によるVAPEの不純物混入によって引き起こされると疑われている。したがって、COVID-19に起因するとされるいくつかの症例は、実際には違法かつ不純物混入された成分によって引き起こされたVAPEの損傷であったことが考えられる。このようなケースは、特定の都市や地域において、非常に局所的な形で発生する可能性がある。これは、不純物が混入したヘロインの「不良バッチ」で歴史的に見られるのと同じだ。また、毒物中毒の症例は抗菌・抗ウイルス治療に抵抗性があることにも注意が必要だ。
COVID-19の症状に関するこれら2つの代替的な説明-高齢者や社会的弱者に見られる「普通の」肺炎と、若年者のVAPE症例との混合-は、COVID-19の「集団発生」のいくつかの異質な性質を説明できる可能性があり、それぞれが「集団思考」診断によって単一の原因-SARS-CoV-2に起因していたかもしれない。
また、別の仮説として、違法VAPEに含まれる毒素と同様の毒素が、偶発的に、あるいは別の方法で、エアロゾルとして室内に撒き散らされ、2020年初頭に報告された、いわゆるスーパースプレッダー現象を引き起こし、その後、偶発的に、あるいは別の方法で、SARS-CoV-2に起因するとされた可能性も考えられる。私たちはこの可能性は低いと見ているが、捨てられるシナリオではない。
精査中の競合仮説
「明白な事実ほど欺瞞的なものはない」
– アーサー・コナン・ドイル『ボスコム渓谷の謎-シャーロック・ホームズ短編集』
すなわち、COVID-19による死亡者のうち、呼吸器症状を伴う死亡者(PCR検査が陽性であったためにCOVID-19と分類された死亡者ではなく、症状を伴わない死亡者)の一部は細菌性肺炎が原因であり、細菌性肺炎は二次感染ではなく一次感染であったというものである。私たちは、この証拠がSARS-CoV-2が「新規かつ致死的」であり、したがって「パンデミック」はなかったという考えと矛盾すると結論づけた。
ファウチらは、1918年の「パンデミック」は主に肺炎が原因であったと考えており、「インフルエンザ」が消滅したと言われた2020年において、英国と米国におけるインフルエンザと肺炎による死亡者数は、過去のパターンと比較的変化していなかった( 詳細はこちら )。このことは、2020年には、競合する新種の病原体による「パンデミック」であったはずにもかかわらず、これらの呼吸器疾患がもたらす死亡リスクは変化していなかったことを示唆している。
コーリー博士もストーン博士も、2020年に世界は新種の病原体を目撃し、その病原体がSARS-CoV-2であると確信している。彼らはCOVID-19の症状を、SARS-CoV-2ウイルスのスパイクプロテインに関連した『スパイク病』によるものだとしている。
この記事は、私たちが行った議論についての解説ではなく、彼らが私たちに提示した新型コロナウイルス感染症の新規性と致死性についての証拠を、科学的・医学的文献に容易に見られる証拠と照らし合わせて調査したものである。
ストーン博士とコーリー博士の証拠

ストーン博士の証拠
- これがインフルエンザウイルスだったということはありえない。呼吸器ウイルスだけではなかった。感染性があり、腸管や呼吸器から侵入し、下痢やインフルエンザ、発熱、不安定な血糖値として現れることがあった。内皮の病気であり、私が見たような凝固を起こすものは他にはなかった。
- 恐怖は、低飽和度、胸部X線所見、胸部CT所見、200を超えるDダイマーとCRPの上昇、あるいはLDHの上昇、リンパ球の極度の低下を引き起こさない。
- 「スパイク」された人々は、免疫系の状態に応じて無数の反応を示した。
- 2020年前半に細菌性肺炎の治療を行ったが、それでも亡くなった。細菌性肺炎は何人かの患者に合併し、好中球数は抗生物質の点滴に反応した。
- イベルメクチンを追加して初めて死滅しなくなり、最も顕著で客観的な所見は、サッツの増加、血栓の破壊に伴うDダイマーの増加、再灌流を示唆するモニター上の良好な脈波形の回復だった。これについて発表した写真は数え切れないほどある。イベルメクチンは凝固を停止させ、臨床的にはミトコンドリアに対する作用のため、患者は低酸素状態を生き延びた。
コーリー博士の証拠
- 私の論文では、器質化、CATスキャンでの肺炎の発生率が極めて高く、私の初期の論文では、邪悪な重度の凝血の発生率が極めて高い。
- アノスミア(嗅覚脱失)(嗅覚脱失)(無嗅覚症)、エイジア(加齢臭症)の割合が極めて高い。
- 私は、「彼らが」ウイルススパイク病を使って、すべてをワクチンのせいではなくウイルスのせいにすることに心から同意する。
- その結果、「組織化肺炎」パターンが主な所見であることがわかった。そう、このパターンは以前にもウイルスと関連していたが、これほど高い発生率で再現性があったことはなかった。私は突然、胸部X線とCTスキャンが全員同じで、酸素要求量と人工呼吸器の設定が最大であるICUで回診していた。
- 組織化肺炎-地硝子はCTスキャンの一般的な所見として非特異的だが、肺炎は通常両側性ではなく、地硝子は通常肺損傷の「組織化」パターンでは見られず、斑状、固結性、小結節性パターンでより一般的に見られる-組織化肺炎(奇妙なことに末梢、胸膜下優位で境界がはっきりしている)はややまれな疾患であり、突然、ICU病棟が組織化肺炎パターンの肺損傷患者でいっぱいになった。
- 入院が必要な細菌性肺炎では、「幸せな低酸素症」を呈することはない(多くの医師にとって不可解な発見であり、新聞でも広く取り上げられた)。私のパートナーであるポール・マリクは、高度な装置を使って、彼がICUにベントで入院させた最初の5人のコビッド患者の「血管外肺水」(EVLW)を測定した。彼らはEVLWゼロだった。
- 第二に、ICUでは、発熱、白血球数の増加、痰の増加、片側性または非対称性のコンソリデーションがあれば、ほとんどのICUドクターは経験的抗生物質の投与を開始する。春に私がいたニューヨークのICUでは、患者に抗生物質が大量に使用されていた。しかし、あなたの記事を読むと、CTスキャンの所見から患者ゼロが細菌性肺炎であることを強く主張している。
- コビッド患者は、組織化肺炎を誘因として通気口に墜落した(組織化肺炎は細菌とは関係ない)。
- ウイルス性症候群(通常は両側性)に先行する細菌性プロセス(通常は片側性異常)を示唆するものはなかった。また、彼らは肺が乾燥しており、幸せな低酸素症であった。
- さて、あなたが分析した2つ目の側面、つまりICUでは二次性細菌性肺炎やVAPと呼ばれる肺炎の多くが認識されず、死亡率に寄与しているかどうかだが、それは確かに事実かもしれない……これまでもそうだった。VAPはICU医療において、常にクソみたいなトピックである。
- 幸せな低酸素症とは、特定の飽和度のレベルを指すのではなく、血中酸素飽和度が低いか非常に低いことを示すが、低い飽和度は「呼吸の仕事」の著しい増加を伴わない、すなわち、奇妙で不調和な快適さを示す人を指す。酸素飽和度が低くなるような急性肺損傷や感染症の患者のほとんどは、呼吸に苦労している(特に低酸素症につながる細菌性肺炎)。これらのCovid患者(ERに到着したときや最初の数日間はそうでなかったが、時間が経つにつれて最終的に呼吸困難に陥ったため、来院時のみ)は、最初はあからさまに呼吸が苦しそうではなかったため、「幸せな低酸素症」と呼ばれるようになった。
- コビッドには2つの段階があり、最初はウイルス性症候群で、重症の無嗅覚症(これは急性期を過ぎても持続する)の発生率が高いことを除けば、他の典型的な症候群である。その後、副腎皮質ステロイドなどの治療を受けずに、酸素化の悪化、息切れの増加、高流量酸素装置や非侵襲的人工呼吸器、そして挿管へと、ゆっくりと着実にCovidの軌跡をたどることになる。しかし、繰り返しになるが、この肺病期は非常に独特で、それ以前の急性ウイルス症候群の病期ではなかった。そうでなければ、急性期は比較的区別がつかなかったが、その後の入院期はそうではなかった-すなわち、組織化肺炎、幸せな低酸素症、微小血液凝固など。
- 私がマディソン、ニューヨーク、ミルウォーキー、サウスカロライナ、ウィスコンシン州中央部のICUで見たことを説明できるだけだ。
なお、ストーン博士とコーリー博士は、私たちが彼らの見解を要約し、公開記事に掲載することを承認した。
COVID-19に関連する徴候や症状についてのコーリー博士とストーン博士の見解を要約すると、次のようになる:
- 幸せな低酸素状態(51%~90%の飽和状態)
- 最初は下痢、インフルエンザ、発熱、不安定な血糖値として現れる。
- Dダイマー(血栓マーカー)とCRP(炎症マーカー)が200以上に上昇。
- LDH(組織損傷の徴候)が上昇し、リンパ球が非常に少ない。
- 無嗅覚症、加齢臭症(味覚と嗅覚の喪失)
- CTスキャン-急性線維性組織化肺炎、両側肺炎、ガラス混濁あり
- CTスキャン-末梢、胸膜下優位の証拠
- CTスキャン-びまん性肺胞損傷(DAD)(肺胞出血を示す)
- 肺は乾燥していた-EVLW「血管外肺水」はゼロだった。
- 微小血液凝固は激しかったが、「パンデミック」の経過とともに減少した。
この記事では治療法については触れていないが、これは「パンデミック」の初期に急速に進展し、物議を醸した話題である。それを象徴するのが、2020年5月に開催された国土安全保障・政府問題上院委員会でのコーリー博士の証言である。彼は、「生命を脅かす」人工呼吸器不足に対処すること、レムデシビルやヒドロキシクロロキンのような医薬品を自宅で投与し、患者を病院から遠ざけること、そして、以前の「パンデミック」では軽症以上の人には救命効果があったという副腎皮質ステロイドを投与することを提言した。現在、コーリー博士が会長兼チーフ・メディカル・オフィサーを務めるFLCCC(Front Line COVID-19 Critical Care Alliance)は、イベルメクチンを含むあらゆる治療法を推奨しており、FLCCCはレムデシビルに関するファクトシートを発表している。
「新規の」COVID-19の徴候と症状に対する証拠的裏付け
私たちは、これらの徴候や症状がSARS-COV-2のみに起因するものであるかどうかについては懐疑的な立場をとり、これらの徴候や症状の一部について、矛盾する証拠や確証的な証拠、また、2020年に病気を引き起こしたかもしれないが、その後(私たちの見解では誤って)致命的で新奇なウイルスと関連づけられたものについての代替的な説明を検討する。

武漢からのCOVID-19の徴候と症状の最初の報告は、Guanらによる1,099人の患者を対象とした研究という形で、2020年4月にNEJMに掲載され、非常に広く報道された(17,901件の引用)。彼らは言う:

この論文がこれほど広く引用され、「パンデミック」説の伝播に大きな役割を果たしたことは、科学界における正常な批判的能力の停止を物語っている:
- 被験者の年齢の中央値は47歳で、これは他の地域で観察された年齢よりも劇的に低い。
- 新型ウイルスの「塩基配列」が特定されてから3週間以内に、552の病院で1000人以上の感染者を見つけることができた。
- これらの病院はすべて、COVID-19の「発見」から診断テストの実施までの短期間に、信頼できる診断が可能であったと仮定している。
下痢はまれであり、最も一般的なCT所見はground glass opacities(GGO -これは悪性腫瘍や良性疾患、例えば巣状間質性線維症、炎症、出血など、多種多様な臨床症状の現れである)であった。彼らの論文の付録では、症例致死率(CFR)が季節性インフルエンザで報告された症例の下限に匹敵することが示されている。同様に、CTスキャンの報告では、インフルエンザや細菌性肺炎との区別はない。また、異常な症状として喉の乾きや幸せな低酸素症は報告されておらず、微小血管血栓症(微小凝固)や肺胞出血もまったく報告されていない。
2020年7月の論文コーリーとケインコンピュータ断層撮影(CT)3急性両側線維性肺炎と組織化肺炎である。この論文では、びまん性肺胞障害(DAD)に類似した画像所見を示す急速進行性の経過に言及している。4.また、コーリー博士の証言では、胸膜下優位の存在に言及しているが、論文では「胸膜下領域にまで及ぶことがある」と書かれており、これは同等であると考えられる。
2020年4月、Koryの共著者であるKanneは COVID-19と相関するCT画像記述子を同定した。彼は以下の表に示すように、通常のガラス混濁、コンソリデーション、両側性、末梢性分布を記録したが、胸水貯留や胸腔に関するその他の所見はなかった。
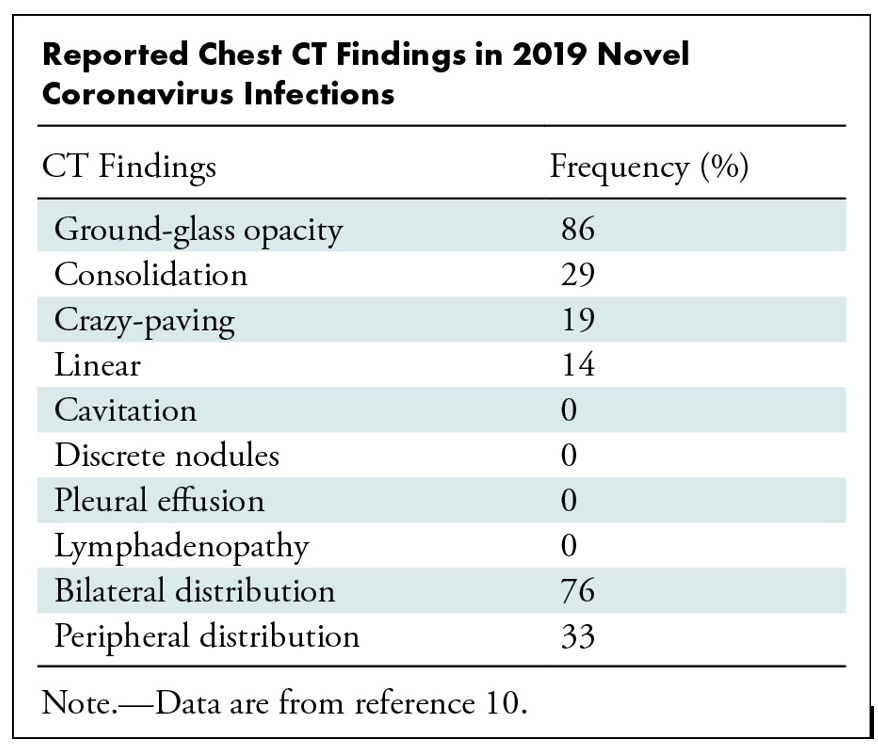
Kanne氏はこう言っている:
「2019-nCoVの長期的な画像的特徴はまだわかっていないが、おそらく他の急性肺障害の原因と類似していると思われる」
2021年10月ザレイほか5インフルエンザ肺炎(H1N1)患者とCOVID-19患者の胸部CT画像記述子を比較し、放射線科医の観察者間一致試験を実施し、スキャンのみで一方の疾患か他方の疾患かを一貫して鑑別できるかどうかを検討した。その結果、以下のことが判明した:

両疾患の肺病変の類似性から、両疾患を鑑別することは非常に困難であることが放射線科医により報告された。彼らの統計的結果は、地表ガラス混濁とコンソリデーションは両疾患を診断的に区別するのに有用ではなく、CTスキャンでこの点で実質的に役立つ唯一の特徴は、胸膜下温存、胸水貯留、バンディングであることを示している。
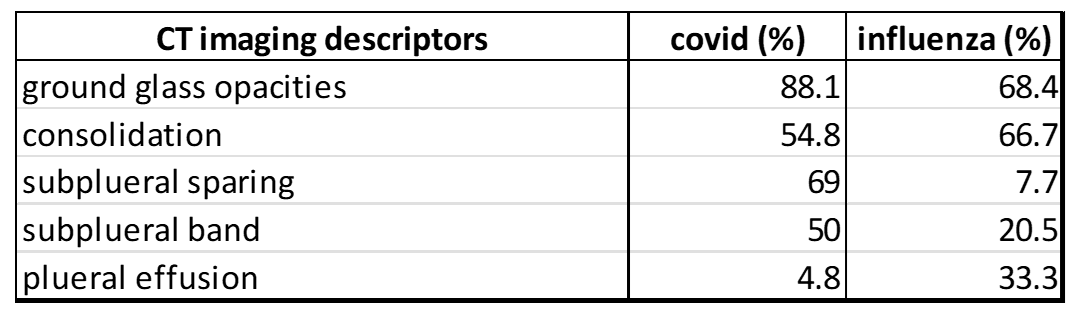
彼らはDAD(びまん性肺胞損傷)、微小血管血栓症(微小血液凝固)、肺胞出血に関連する症状には言及しなかった。
Fuらによる2020年3月の研究では、COVID-19患者のCT所見がレトロスペクティブに分析され、地表ガラス混濁とコンソリデーションがCOVID-19疾患に共通する特徴であることが確認された。しかし、興味深いことに、年齢変動は平均45歳(範囲は20-67歳)、息切れは14.5%のみ、下痢は0.02%のみであった。また、「白い肺」を伴う重度進行の患者は5%であったという。また、他の疾患と比較した場合、このようなコメントもあった:

彼らはCOVID-19のCTスキャンについてこのような経験を報告している:
「COVID-19肺炎の一般的なCTの特徴は、複数の肺混濁、複数の混濁のタイプ(ground-glass、ground-glass and consolidation、only consolidation)、複数の肺葉(特に下葉)である」
また、DAD(びまん性肺胞損傷)、微小血管血栓症(微小血液凝固)、肺胞出血に関連する症状についても言及していない。彼らは、報告されたCOVID-19のCT所見は確定的なものではなく、予備的なものと考えるべきであると強調した。
2020年4月、Haniらは 1014例の大規模シリーズについてシステマティックレビューを行い、COVID-19の診断に対する胸部CTの感度は97%であったと報告したが、特異度については何も述べていない(つまり、COVID-19患者のほぼ全員がCTスキャンに異常があったが、CTスキャンに異常があった患者のうち何人がCOVID-19であったかという疑問は残されたままであった)。報告されたCOVID-19症例のCT所見に共通する特徴は、上述の論文と同様であった。すべての症例はPCR検査で確認され、陽性になるまでしばしば繰り返された。彼らはこうも言っている:
“ウイルス量が十分でない場合、胸部CTが示唆的な異常を示すのに、RT-PCRが偽陰性になることがある。最終的な確認にはRT-PCRが必要であることに変わりはないが、その陽性化は遅れる可能性があり、CTの特徴が示唆的であれば再検査が必要である。”6
彼らはDAD(びまん性肺胞損傷)、微小血管血栓症(微小血液凝固)、肺胞出血に関連する症状には言及しなかった。
2020年5月尹らまた、H1N1インフルエンザ患者とCOVID-19患者の比較試験(各コホート30例)も行い、CTスキャンの結果は類似していたが、複数の胸水がインフルエンザ患者でより明らかであった。また、症状発現からCT検査までの時間は、COVID-19患者の方がはるかに長かった。7.彼らは、DAD(びまん性肺胞損傷)、微小血管血栓症(微小血液凝固)、肺胞出血に関連する症状には言及しなかった。
Sharifら(2020)は、2019年12月から2020年4月までの論文を対象にシステマティックレビューを行い、メタアナリシスを行い、次のように報告している:
「COVID-19症例では、地表ガラス混濁を有するリスクが高かったが、胸水の有無、CT所見陽性、両側病変の有無に有意差はなかった。しかし、非COVID-19症例ではコンソリデーションのリスクが高かった」
「COVID-19患者のCT結果は、他の原因による肺炎患者と同等であった」
彼らはDAD(びまん性肺胞損傷)、微小血管血栓症(微小血液凝固)、肺胞出血に関連する症状には言及しなかった。
2020年7月のBMJ誌で、クレバリーらは (CTではなく胸部X線に言及した研究で)次のように報告している:
「COVID-19肺炎は、多病巣性ガラス混濁、線状混濁、コンソリデーションなどのX線所見から、非定型肺炎に分類される。これらの変化は、他のコロナウイルス感染症(重症急性呼吸器症候群、SARS、中東呼吸器症候群、MERS)を含む他の非定型肺炎でもみられる」
「胸部X線検査でCOVID-19型肺炎を診断できる特徴は一つもない」
これまでの多くのレビューとは異なり、Cleverlyらは、COVID-19患者では血栓性合併症の有病率が高いことを示唆するエビデンスがあると報告している。
2020年4月の患者を対象としたKlakらによるオランダの研究では、COVID-19感染が証明されたICU患者における血栓性合併症の発生率が31%であったと報告しており、これは著しく高いという。患者の平均年齢は64歳であった。
2020年4月、European Society of Radiology(ESR)とEuropean Society of Thoracic Imaging(ESTI)のRevelらは、COVID-19の早期診断のためのCTスキャンにおける典型的な所見について述べている(*は、存在が不適合であることを意味し、重複感染の他の感染症を示唆する):
- 「(両側性、びまん性、合流性、斑状)基底ガラス混濁があり、/丸みを帯びた形態/狂ったような舗装パターン/胸膜下温存を伴わない周辺分布がある」
- 基底ガラス混濁と葉周囲圧密/線状圧密が認められる。
- tree-in-budパターンの有無/中心葉結節/気管支内分泌/葉状または分節性コンソリデーションおよび
- アデノパシー/著明な胸水貯留の有無」
しかし、びまん性肺胞損傷(DAD)の所見は非特異的であるという。
CTと細菌性肺炎に関する論文は 2001年にFranquetによって発表されたものしか見つからなかった。
2020年、Dhontらは COVID-19における。「幸せな」低酸素症の病態生理を調査し、この低酸素症は入院患者の約20%に見られるが、無気肺、肺内シャント(すなわち動脈-静脈奇形)、右から左への心内シャントを有する患者でも観察されることを指摘した。
2020年、ラレドらは幸せな低酸素状態の強い証拠を見つけることができなかった:
“酸素投与前のRR/SpO2関係は、高齢患者を除いて、COVID-19を持つ患者と持たない患者で差がない。”
2022年のプラマーもそうだった。:
「COVID-19の患者は、他の低酸素性呼吸不全の患者よりも低酸素血症に反応してより症候性の表現型を示すが、個々の患者は幅広い反応を示す。無症候性低酸素血症は、低酸素性呼吸不全の個々の患者にみられる現象だが、SARS-CoV-2感染者では、そうでない患者よりも頻繁に観察されることはない」
「したがって私たちの結果は、COVID-19感染患者が非COVID-19感染患者よりも低酸素血症に『満足』しているという考え方を否定するものである」
「COVID-19における重篤な低酸素血症のメカニズムは……まだよくわかっていない」
2023年、Lardetらは血管外肺水(EVLW)とCOVID-19について調べ、この状態と急性呼吸困難を経験したCOVID-19患者との間に相関関係はないことを発見した:
“私たちの主な目的は、COVID-19誘発ARDS患者において、血管外肺水(EVLW)および/または肺血管伝染性指数(PVPI)と呼吸力学的変数との関係を調査することであった。
EVLWと呼吸力学変数…駆動圧…、呼吸器系コンプライアンス…、呼気終末陽圧との間に臨床的に関連する相関は認められなかった。同様に、PVPIとこれら同じ呼吸力学変数との間にも関連する相関はなかった」
医師によっては、X線所見なのかCTスキャン所見なのかを特定せずに、画像的特徴(例えば、”ground glass opacities”)に言及することがあることは指摘しておく価値がある。上記のCleverlyの研究では、GGOについてX線所見で述べているが、論文の大半はCTスキャン所見に言及している。ほとんどの場所では、単純X線検査の方がはるかに頻繁に使用されており、肺炎の疑いに対するCTスキャンはあまり使用されていない。
X線で発見されたGGOがCTで発見されたGGOと同じ意味を持つかどうかはわからない。しかし、興味深いことに、X線とCTの一致を示唆する論文はほとんどないにもかかわらず、一般的に医師は一致するかのように話している。2015年のレビューでClaessensらは、CT検査によってX線検査だけで下された診断が58%の症例で変更されたことを発見し、次のように結論づけた:
「救急外来を受診したCAP疑い(市中肺炎)患者において、胸部X線写真を補完するCTスキャンの早期所見は、診断と臨床管理に著しく影響する」
HaydenとWrennによる2008年のレビューでも、CTスキャンはX線検査だけよりもかなり多くの肺炎症例を『発見』することがわかった。
第一に、これら2つの技術間の所見の一致に関する誤った仮定が重要であったのではないか、第二に、ある場所でのCTスキャンの使用が増加したことが、COVID-19の新規性についての認識に影響を与えたのではないか、第三に、PCR検査と同様に、これが臨床的洞察力の代わりに高価な技術に依存するようになったさらなる例であるのではないか、という疑問が残る。
CTに関するいくつかの証拠は理解しがたい。2020年4月、Rubinらは次のように報告している:
「….クルーズ船」ダイヤモンド・プリンセス」でCOVID-19が確認された無症状の82人をCTスクリーニングしたところ、54%に肺炎の所見が認められた(11)。”
つまり、ここでは無症状の患者が肺炎の所見を示しているのだ。おそらく、このような患者の多くは完全に健康な人であったと結論づけられるであろうことを考えると、これは実務者が想定するよりも高い偽陽性率を示唆している。さらに、CTスキャンを行う割合が増えれば、COVID-19が疑われる患者の数が増えるという可能性も考慮する価値がある。
考察
すべての研究、特に観察研究には限界がある。しかし、今回の文献レビューの中で、いくつかの重要な問題点を指摘する価値がある:
COVID-19の診断について書かれた学術論文の多くは、PCR検査が陽性であることをSARS-COV-2感染の確定診断としている。少なくとも1つの研究では、これらの検査は陽性となるまで繰り返された。
CTには標準的な用語、定義、原因記述子はない。そのため、解釈の偏りやばらつきが生じる可能性がある。
多くの論文では、確認できる可能性のある生検は肺から採取されていない。例えば、KoryとKaneの論文では、著者らは死亡前に組織生検を採取したことはなく、剖検の大部分は患者が人工呼吸後に死亡した後に行われ、したがって最も重症の患者を代表していると述べている:

用語の問題、covidのゴールドスタンダードの検証、生検の欠如の問題はさておき、COVID-19に対するCT所見の能力と、他の検査や適応症と切り離してこの疾患の真の診断がどの程度可能かについて、私たちが知っていることをまとめることができる。メタアナリシスが示すように、ほとんどのCT画像所見はインフルエンザや細菌性肺炎と共通しているようであり、ほとんどの論文がCTスキャンから他と区別することがいかに難しいかを認めている。
COVID-19とインフルエンザを区別すると思われる唯一の画像記述は、胸膜下温存、胸水貯留(禁忌)、胸膜下バンディングであった。これらをCOVID-19の特徴として報告しているのは、ZareiらとRevelらだけである。
また、インフルエンザ患者群とCOVID-19患者群の酸素飽和度の違いを裏付ける証拠はほとんどない。同様に、CT検査の対象となったCOVID-19患者では、下痢の発生率が高いという報告はない。
DAD(びまん性肺胞損傷)、微小血管血栓症(微小血液凝固)、肺胞出血に関連する症状は一貫して報告されておらず、オランダの研究1件とKoryの論文だけがCOVID-19に関連する特異的所見として挙げている。
「肺の乾燥」も報告されているが、その証拠を探した1つの研究では確認されていないようだ。
CTでは呼吸器疾患の鑑別は不可能であり、客観的な確認がない場合は示唆に過ぎないというのが私たちの結論である。さらに、綿棒では原因菌を確実に採取・同定できないため、PCR検査では客観的な確認は不可能である(2015年のNEJMの2つの論文でCDC EPIC研究(1つは成人、もう1つは小児)により報告されている)。したがって、咽頭上部や鼻から採取したサンプルで陽性結果が得られても、検出された病原体によって肺の感染が引き起こされたとは限らない。したがって、ある患者がPCR陽性であったからといって、それがCOVID-19であると結論づけることはできないし、この結論は、陽性であることを立証するために、患者が繰り返し再検査を受け、ほとんどの場合高いCT値で再検査を受けているという事実によって補強されるべきである。
信頼できる代替説明
「不可能を排除したとき、どんなにあり得ないことでも残るものは真実に違いない」と何度言ったことか。
– アーサー・コナン・ドイル『四の符号』
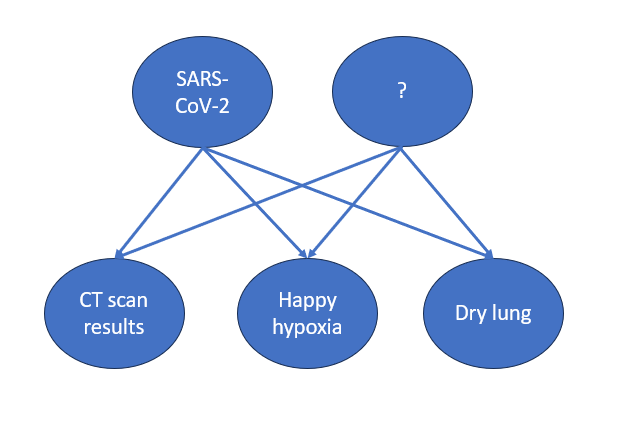
ここに示した証拠は、SARS-CoV-2感染に伴う新規のスパイクオペティーのメカニズムという単一の原因によって、議論されている症状のどれもが必ずしも完全かつ容易に説明できるものではないことを強く示唆している。
では、どうなるのだろうか?私たちは、相互に排他的でない、相互作用する可能性のある説明がいくつかあると推測できる。観察される疾患症状には2つ以上のセットがあり、1つまたは複数の異なる病原体によって引き起こされる、ある患者には異なる症状群が見られる:
- COVID-19の症例の多くは、「普通の」インフルエンザや細菌性肺炎の症例であっただろう。
- ウイルスや病気ではなく、毒性学的な事象によって引き起こされたものもあった。
- いずれも故意か人為的ミスによってCOVID-19と誤認されたものである。8
特にCOVID-19をめぐるパニックがあったことを考えると、確証バイアスにつながる圧倒的な心理的圧力があったはずだ。
しかし、第二の可能性である毒性学的な原因は、医学的な文献ではその可能性がほとんど示されていないにもかかわらず、考慮する価値がある。そのような説明であれば、肺の乾燥、幸せな低酸素症、下痢、さらにCTスキャンの結果である胸膜下温存という珍しい症状も説明できる可能性がある。また、出血や血管障害も説明できるかもしれない。これはもう少し詳しく説明する価値がある。
Chongらによる胸膜下温存に関する非常に興味深い総説が2021年に発表された、 肺胞蛋白症(PAP)、びまん性肺胞出血(DAH)、気管支肺損傷(EVALI/VALI9)、亀裂肺、肺水腫、ニューモシスチス・ジロベシ肺炎(PJP)、肺挫傷、そして最近ではコロナウイルス疾患2019も含まれる。そして、吸入性肺損傷、ベイプとひび割れ肺に関連している。該当箇所は以下の通りである:

…….

VALI(vaping associated lung injury)に関連する症状は、非常に高い割合で見られる胸膜下温存を伴う圧密化であり、呼吸困難、非生産的な咳(乾いた咳)、発熱、人工呼吸を必要とする重篤な低酸素性呼吸不全を伴う。

2020年3月、LaydenらはNEJM誌に次のように報告した:
“2019年7月、ウィスコンシン州保健サービス局とイリノイ州公衆衛生局は、電子タバコ(VAPEとも呼ばれる)の使用に関連した肺損傷の報告を受け、協調して公衆衛生調査を開始した……症例患者は98人で、79%が男性、患者の年齢中央値は21歳であった。患者の大半は呼吸器症状(97%)、消化器症状(77%)、体質症状(100%)を呈した。すべての症例は胸部画像で両側浸潤を認めた。患者の95%が入院し、26%が挿管と人工呼吸を受け、2例が死亡した。患者の89%が電子タバコに含まれるテトラヒドロカンナビノール製剤を使用したと報告したが、その種類は多岐にわたった。イリノイ州のシンドロミックサーベイランスデータによると、2019年6月から8月にかけての重症呼吸器疾患に関連する受診率の月平均は、2018年の同じ月に観察された割合の2倍であった。”
明らかに、VALIの症状の多くは、GGOを含むCOVID-19患者のサブセットで共有されているようであり、おそらく2020年春の患者は、他の患者よりもそうであろう。これらの”COVID-19イベント”は毒性学的な性質があり、ウイルスや細菌の病原体によるものではない可能性はないだろうか?
ザンタスは 2019年11月までのVALIを取り巻く状況を報告する。この報告では、両側性(時に出血性)の呼吸困難を特徴とする新たな症候群が確認されている:
「患者の大部分(98% )は呼吸器症状を呈したが、大部分(81%)は消化器( 下痢と嘔吐)にも問題があった。ほぼ3分の1が、挿管と機械的(多くは陽圧)換気を必要とする呼吸困難へと急速に進行した。画像診断ではしばしば両側への浸潤が認められたが、病態は非常に多様で、化学性肺炎(1例はリポイド肺炎)から両側への浸潤(時には出血)を伴うある程度の急性呼吸窮迫症候群まで様々であった」
具体的には、こうも書かれている:
“ナショナル・ブロードキャスティング・カンパニーが依頼した調査では、18の合法・非合法サンプルが分析された。サンプルは世界初の認定大麻研究所であるCannaSafe Analytics LLCによって分析された。少なくとも10個のサンプルから許容できないレベルの農薬とミクロブタニルが検出された。ミクロブタニルは殺菌剤で、加熱するとシアン化水素と塩化水素に変化する。
Rossana Segreto 氏(DRASTICの元投稿者)は 2022年にVALIとSARS-CoV-2を比較したこの論文を発表し、VALI症例は実際には初期に循環していたSARS-CoV-2による感染の初期症状であったという仮説を支持する証拠があると結論づけた。しかし、あるコメンテーターは次のように指摘している。:
「胸部X線と胸部CTはCoV-2と酷似していた。胸部X線と胸部CTはCoV-2に酷似していた。彼らは”Covidの疑い。”と診断されるか、過敏性PCR検査で陽性と診断された。ブームだ!EVALIはCoV-2に分類される」
農薬や殺菌剤だけでなく、違法なベイプには溶剤も含まれており、これが効果的なスーパーワルファリンとして作用して肺胞出血を引き起こした可能性がある(CTでDADとして映るかもしれない)。10
VALI患者は一般的に若い。ニューヨークや他の場所で発生した若い患者の一部は、VAPEによる肺損傷に苦しんでおり、これがCOVID-19の誤認であったということなのだろうか?そして、残りの高齢の患者は、未治療の細菌性肺炎で命を落としているのではないか?
セグレトと現場の医師たちは、事態を見誤っていたのかもしれない。おそらく、VALIの症例はCOVID-19のせいだと誤って考えられ、医師たちはVALIの症状がSARS-CoV-2感染の症状だと誤解し、また、VALIは若者に多く発症するため、COVID-19は高齢者だけでなく若者にとっても「致命的」だと信じていたのではないか?
より推測的な仮説
電子タバコやVAPEを使用している個人ではなく、密閉された空間にいる群衆に影響を及ぼす毒物中毒事件である。
このような毒性学的現象はどのように現れるのだろうか?SARS-COV-2のエアロゾル感染については、USA Today紙にピエール・コリー博士が書いたこの記事のように、多くのことが書かれている:
「しかし、SARS-CoV-2の主な感染経路は、無症状者、無症状者、有症状者が吐き出すエアロゾル飛沫であることが最近判明した。これらの小さなエアロゾル粒子は室内に長時間浮遊し、近くにいる人が肺に吸い込むと感染する」
この記事では、マスクの必要性を主張しているが、それは非常に特殊な状況、つまり「リスクのある環境」での話:
「重要な点は、標準的なマスクが有効であるためには、換気の悪い、空気循環の悪い、狭い屋内や混雑した屋外にいる場合、すべての人がこれらのマスクを着用する必要があるということである」
こうしたリスクのある環境は「屋内」である。
記事はさらに、合唱団の練習、ナイトクラブ、カラオケ、船舶、航空母艦、食肉加工工場での超スプレッダー事件についても述べている。すべて屋内だ。
もし誰かが呼吸器疾患を模倣した病原体を放出するつもりだったとしたら、屋内空間であればより管理しやすいのではないかと推測できるだろう。そして、このネガティブな心理的側面を最大化するために、これらをスーパースプレッダーイベントとラベル付けすることも有効だろう。
この代替仮説は、違法VAPEから検出された毒素と同様の毒素が、偶発的に、あるいは別の方法で、エアロゾルとして拡散した可能性の範囲内であるというものである。これが屋内で発生し、2020年初頭に報告され、その後(意図的に?)SARS-CoV-2に起因するとされた、いわゆるスーパースプレッダー現象を引き起こした可能性がある。私たちは、この可能性は低いと見ているが、捨て去るべきシナリオではない。
- コーリー博士は、Front Line COVID-19 Critical Care Allianceの会長兼最高医療責任者である。肺の専門家である彼は、2020年4月下旬から5月にかけてニューヨークで、またニューヨークの「第一波」発生中とその後に米国内の他の場所で目にしたエビデンスに焦点を当て、講演を行った。
- ジャッキー・ストーン医師は、英国で研修を受けたジンバブエの開業医であり、マラリア、結核、HIV感染症の豊富な治療経験もあって、COVID-19患者への早期治療の適用について幅広い経験を積んだ。
- Radiopaediaは、CTの用語、論文、サンプル画像に関する有用なリソースである。
- これは微小血管血栓症(微小血液凝固)や肺胞出血に関連している可能性がある。
- この研究では、インフルエンザ患者のうちICUに入室していない患者はいなかったが、コビッド患者ではほぼ半数がICUに入室していた。Covid患者には抗菌薬と抗ウイルス薬が投与されたが、インフルエンザ患者には抗ウイルス薬は投与されず、抗菌薬は半数しか投与されなかった。酸素飽和度に群間差はなかった。
- 読者は、著者と同様、CTスキャン所見が確定診断につながるという暗黙の前提のもと、陽性が見つかるまで陰性の検査を繰り返すというバイアスがここに持ち込まれたことに、眉をひそめるか、あるいはそれ以上に嫌悪感を抱くかもしれない。
- これは、症状が重くなるまで患者が病院に行かなかったためかもしれない。
- 名声、地位、金銭的報酬が『ゴールドラッシュ』効果を生んだかもしれない。特に、これがプロパガンダや新しい『絶対的な』医学的検査と結びついた場合には。
- EVALIとVALIは同じ意味で使われている。「E」は電子タバコを意味する。
- CDCはこれらの毒素に注目するのではなく、ビタミンEアセテートに注目した。
