タイソン/ファリードの最初の学習テキスト
The First Tyson/Fareed Study Text
roundingtheearth.substack.com/p/the-first-tysonfareed-study-text
マシュー・クロフォード
1月13日
「最初に」と言ったのは、気が向いたときに、残りのデータを整理するために自分の時間を割かないとも限らないからだと理解してほしい。しかし、今は世の中の流れが速すぎて、起きている時間のほとんどを仕事に充てても、そのペースには到底追いつけないように感じている。

ブライアンとジョージの話が出たが、主に2021年の4月〜5月頃に私が作業して書いた研究を本に掲載することが12月に決定した。そして、それをこの「地球一周の旅」にも掲載し、読みたい人には自由に読んでもらおうと思っている。科学はゲートであってはならない。
これはプレプリントのようなもので、コメントしてくれた人が納得してくれれば、変更してもいいというものだ。近いうちにプレプリントサーバーにアップロードするかもしれないが、公開することが目的ではない。
COVID-19の患者4,376人の入院および死亡率は低かった
早期外来での医療および支持療法を受けたCOVID-19患者4,376人の入院および死亡率が低いことを示した。ケースシリーズおよび観察研究
この研究の貢献者
Brian M. Tyson, M.D., George Fareed, M.D., Emmanuel Beltran Guiterrez, M.D., Robert Villegas, NP, Edgar Josue Anaya Gomez, M.D., Paloma Serrano Lopez, M.D. 。Ernesto Breton Herrera, M.D., Jesus Palomera III, M.D., Christiany Alexandrah Morales, Ana Mariella Escutia Gonzalez, Fabiola Tyson, NP, M.D., Mathew Crawford
連絡先
マシュー・クロフォード(Mathew Crawford)
mathew.crawford@protonmail.com
ワード数 4046
資金源:自己資金によるもの
著者の利益相反に関する声明:開示すべきことはない
著者はデータにアクセスし、原稿を書いた
ランニングヘッド COVID-19の外来治療後の転帰
概要
背景
本研究では、カリフォルニア州インペリアル郡のAll Valley Urgent Care(AVUC)施設でCOVID-19患者4,376人を初期の外来プロトコルで治療した結果を報告し、それらの治療結果をほぼ同時期の同郡内の他の患者の治療結果と比較し、そのような治療が入院の必要性を減らし、死亡率を低下させるかどうかについて、増えつつあるエビデンスを追加しつつ、そのような結果を分析するためのより良い枠組みを奨励したものである。SARS-CoV-2感染症に対する対面式外来治療の幅広い応用は、米国では広く行われていない。
方法
2種類の類似した多剤併用プロトコルの結果を、直近の県のデータを用いて検証する。プロトコル1は,SARS-CoV-2に対して明らかな抗ウイルス反応を示すヒドロキシクロロキン,2種類の抗生物質(アジスロマイシン,ドキシサイクリン),マルチビタミンパック(亜鉛,ビタミンC,ビタミンDなどを含む)を使用し,吸入ブデソニド,デキサメタゾン,プレドニゾン,その他適切と思われる治療法の1つまたは複数の組み合わせを選択的に使用するものである。プロトコル2では、これらすべての選択肢に加えて、医師が適切と判断した場合にはイベルメクチンを使用する。この結果は、初診時の患者の重症度に応じて層別された。両方のプロトコルと3つの重症度レベルに分類された4,385人のうち、本研究で合算または除外された人の平均年齢は40.5±18.2歳で、12.8%が20歳未満であった。
主要な結果
軽度のCOVID-19で治療を受けた3,962人のうち、中等度または重度レベルの病期になる前に死亡した患者は、同じ県と期間では3.03%(リスク調整後では2.25%)(OR = 0.0000, p < 0.0001)であったのに対し、1人もいなかった。この3,962人のうち、入院したのは0.05%で、同じ郡・期間の22.68%(リスク調整後では20.76%)(OR=0.0019,p<0.0001)と比較している。All Valley Urgent Careの患者では、来院時の重症度による転帰の違いが認められた。軽度のCOVID-19を呈しているときに治療を受けた患者は、入院の頻度が少なく(OR = 0.0293,p < 0.0001)死亡率も低かった(OR = 0.0000,p = 0.0008)。この結果は、これらの多剤併用療法の影響が非常に大きいことを示唆している。また,心筋梗塞などの重篤な副作用は認められなかった。
キーワード SARS-CoV-2,COVID-19,多剤併用療法,入院,死亡率,外来,抗ウイルス剤,亜鉛,ヒドロキシクロロキン,イベルメクチン,ドキシサイクリン,アジスロマイシン,ビタミン,副腎皮質ステロイド
1. はじめに
SARS-CoV-2感染症(COVID-19)のパンデミックは、新旧の技術を駆使して大量のワクチン接種が試みられているが、費用対効果の分析が公的に示されておらず、短期的および長期的な安全性に疑問が残り、最適な結果を得るにはパンデミックの時期が遅すぎたのかもしれない1。
残念ながら、現時点では、早期の外来での多剤併用療法について、結論が出る可能性のある無作為化試験は行われていない。一部の医学研究者は、パンデミックの非常に早い段階で有望な治療法を発表したが2,3,多くの場合、症状が出たらできるだけ早い段階で多剤併用療法を実施しているが4,FDAや他の同様の欧米の医療機関では、このような結果にはほとんど注意が払われなかった5。特に、外来治療や早期の外来治療が可能な軽症のCOVID-19患者に対して、ヒドロキシクロロキン( ヒドロキシクロロキン)やイベルメクチン(IVM)の有効性を示す研究が数多く行われている6,7。
All Valley Urgent Care (AVUC)をはじめとする米国および世界各国の医師たちは、外来治療のプロトコルにヒドロキシクロロキンを使用し、本稿で検討する治療の根拠とした。その後、イベルメクチンが追加され、その明らかな有効性について、ほぼ一様に肯定的な証拠が報告された8。
本研究では、軽度のCOVID-19患者の相当数を対象に、中等度または重度のCOVID-19状態に進行する前に外来治療を行うための多剤併用プロトコルに関する実世界のデータ全体を更新した報告を行う。
さらに、治療の最適化のためにデータを重視する論理を、その課題に合わない方法論的な好みの階層ではなく、まとめている。待つことが病気で命を失うことを意味する場合、安全で低コストの治療法を迅速に実験することは、すべての医師が採用できるレベルの実用的で経済的な科学である。実際、それは医師の倫理的な義務でもある。
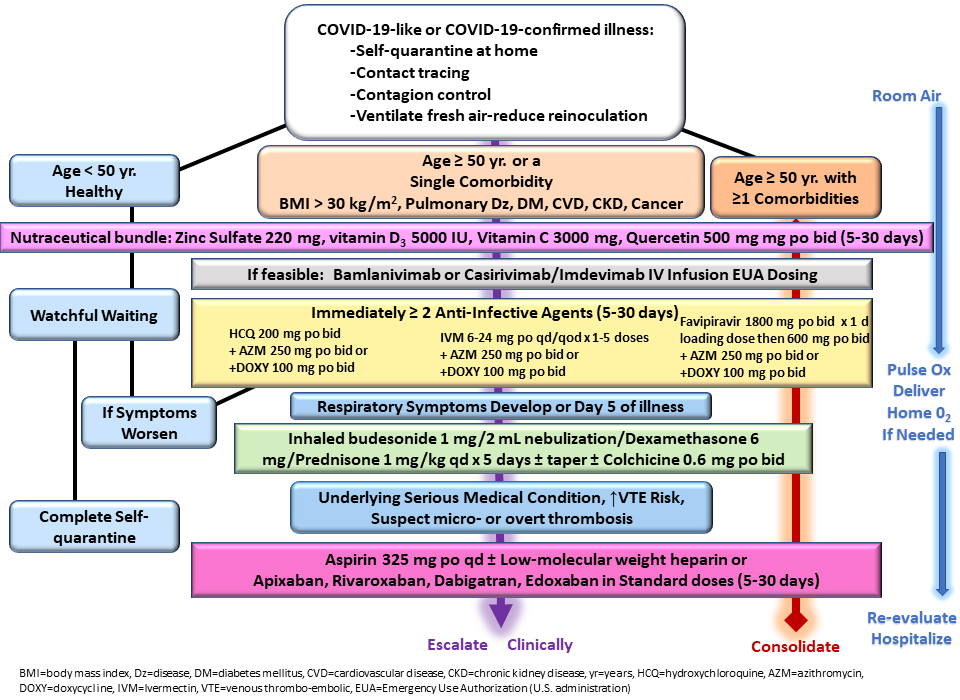
リスク分類とアドバイスされた栄養補助食品は、図1に示すように、以前に発表されたガイダンスに沿ったものであった10が、医師は判断を下すことが許されていた。例えば、症状が出る前にPCR陽性となった高リスクの患者には、ヒドロキシクロロキンやイベルメクチンが処方された。すべての患者は、ほとんどの場合、COVID-19の検査結果が出る前の来院初日に経験的治療を受け、COVID-19が確認された患者には治療を継続した。プロトコルは、SARS-CoV-2に対する抗ウイルス活性を有する薬剤(亜鉛、ヒドロキシクロロキン、イベルメクチン)と1種類の抗生物質(アジスロマイシン、ドキシサイクリン、セフトリアキソン)を利用し、さらに吸入ブデソニドおよび/または筋肉内デキサメタゾンを併用した。
アルブテロールネブライザー、ブデソニドの吸入、チアミン500mg、硫酸マグネシウム4g、葉酸1g、ビタミンB12 1mgの非経口補液による静脈内容量拡張が、重篤な症状を呈して来院または再来院した重症患者に投与された11。さらに、重症患者には、デキサメタゾン8mgとセフトリアキソン1gが筋肉内投与された。合計8名の患者がモノクローナル抗体治療を受けた。すべての患者は、48時間後に対面または遠隔医療によるフォローアップを受け、症状の期間と強さに応じて必要に応じてフォローアップを行った12。
入院と死亡のデータは、遠隔医療によるフォローアップ訪問または家族への電話で収集された。本論文では 2020年10月21日までに治療を受けた患者は、イベルメクチンを除く上記のすべての選択肢を含むプロトコル1で治療を受け 2020年10月22日から 2021年3月31日までに治療を受けた患者は、イベルメクチンを選択肢として追加したプロトコル2で治療を受けた。
2. 試験方法
2.1 設定
ここでは、(プロトコル1)2020年1月12日から 2020年10月21日の間に、また(プロトコル2)2020年10月22日から 2021年3月13日の間に、カリフォルニア州エルセントロの大規模なSARS-CoV-2専用治療センターであるAll Valley Urgent Careに来院したCOVID-19確定患者を対象に、エンドポイントを含めた経験的多剤投与レジメンに関連する臨床転帰を報告する。これらのプロトコルが適用された患者の転帰を、All Valley Urgent Careが所在するカリフォルニア州インペリアル郡内で同様の期間(2021年5月3日まで)に判明している他のCOVID-19症例20,921人全員と比較する。グループ間およびサブグループ間の比較のための計算は、ExcelまたはGraphPad Prismを用いて行った。All Valley Urgent Careとカリフォルニア州インペリアル郡の両方の患者データは、インペリアル郡の公衆衛生局が受け取ったものを確認した。
2.2 除外項目と分類基準
Valley Urgent Careで記録されたCOVID-19患者4,385人のうち、治療を受けた合計3,962人は来院時に軽度のCOVID-19と判断され、治療を受けたがすぐには入院しなかった414人は、すでに中等度または重度のCOVID-19の病期に進行していた。そのうち1名は重度のCOVID-19の治療を受けたが、直ちに入院することはできなかった。合計9名の患者が、すぐに病院に送られたか、治療を拒否したかのいずれかの理由で、治療を受けなかったために除外された。
2.3 COVID-19診断の確認について
2020年5月15日以前は、標準的な症例定義ガイダンスに基づき、抗体陽性検査と症状の発現に基づいてCOVID-19と診断された。2020年5月15日以降、患者は前鼻腔スワブサンプルから最新のリアルタイムポリメラーゼ連鎖反応(PCR)アッセイ検査を受け、陽性と判定された。
2.4 患者
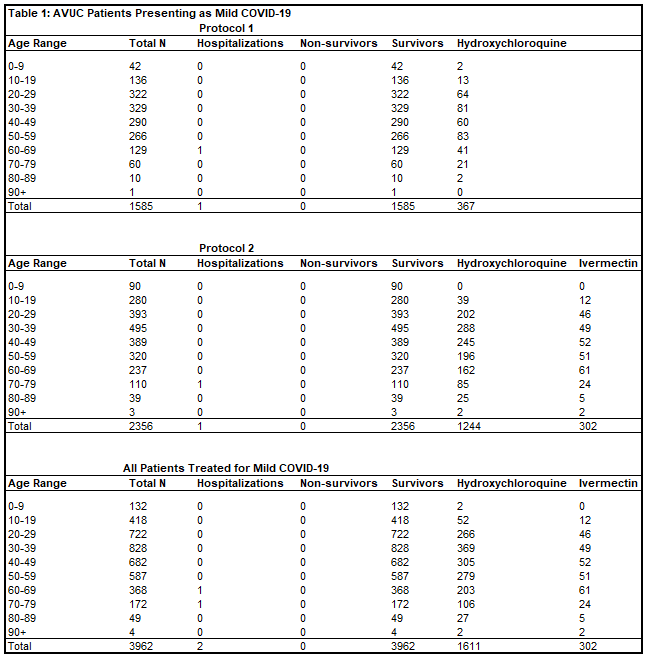
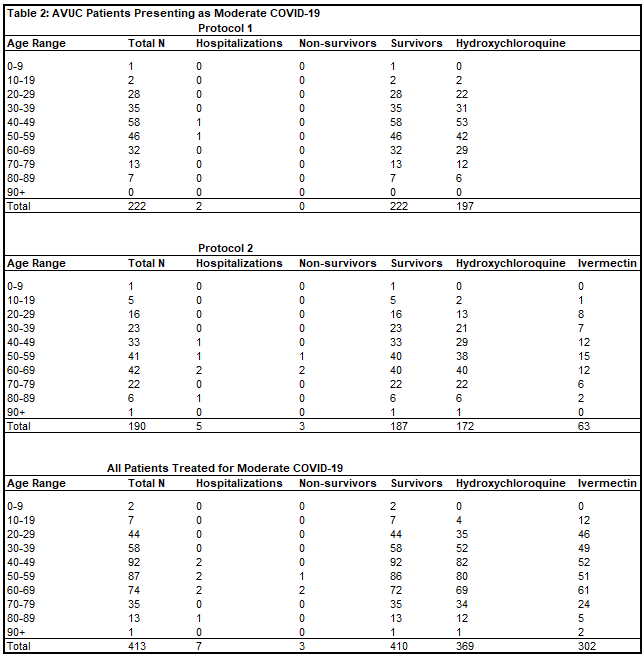
All Valley Urgent Careのスタッフが治療した4,376人の患者のうち、2,137人(48.8%)が男性、2,239人(51.2%)が女性、1,391人(31.8%)が50歳以上であった。このうち、来院時に無症状の患者は1,370人(31.3%)であった。1,980人(45.2%)の患者がヒドロキシクロロキンを投与され、365人(8.3%)の患者がイベルメクチンを投与され、347人(7.9%)の患者がヒドロキシクロロキンとイベルメクチンの両方を投与された。
2.5 プロトコルの理論的根拠
SARS-CoV-2が発生した直後、韓国17と中国18は、ヒドロキシクロロキンの使用を推奨し、特に類似性の高いクロロキン薬剤の標準治療を急いでった。複数の根拠となる論文が、研究者や医療関係者にヒドロキシクロロキンの効果を検証するよう促した19-21。
インド22,23やイタリア24などの多くの国で、ヒドロキシクロロキンが予防や初期の外来治療に使用されるようになると、その使用が縮小するのではなく、むしろ普及していったことは注目に値する。外来診療で経験的医療を行う際に、禁止されている場合を除いて、医師がヒドロキシクロロキンの使用を放棄したという話は全くないようである。この観察結果は、単に証拠として見るのではなく、公衆衛生当局が逸話を実用的なデータに変えることを約束するための優先事項とするのに十分な強い証拠である。
さらに、COVID-19患者の治療にヒドロキシクロロキンを単剤または多剤併用で使用した結果については、多くの研究が検討されている(以下のリストを参照)。
これらの研究の中には、ヒドロキシクロロキンを投与された患者において、より良好な結果が報告されたものが多数あり、その中には、単剤療法と多剤併用療法の両方のカテゴリーにおいて、単独で統計的有意性に達したものと達しなかったものが含まれていることにまず注目したい。25 このような研究の中には、従来の推論統計学のツールを用いて、疾患の進行や死亡率を因果的に減少させる可能性が高いことを確認できるものがある一方で、ヒドロキシクロロキンの使用による有効性の欠如、あるいは有害性を示すと主張するものもある。
後者の結論は、適用された治療法のパフォーマンスを向上させるような他のプロトコルが存在しないと仮定していることから、一応の結果が得られている。実際、COVID-19患者の早期治療(主に中等度の病気が進行する前の軽度の段階)において、中等量のヒドロキシクロロキン(合計6g以下、通常は1.6gから4.0gの間で数日に分けて投与)を行った場合の死亡率を調べた14件の発表論文のうち14件では、治療群は対照群よりも死亡率が低かった25。例えば、図2の結果は、十分な検出力のあるサンプルサイズがあれば、成功したことになる。

さらに、ヒドロキシクロロキン、イベルメクチン、およびその他の潜在的に有効な治療法の適用に関する文献を、結果を最適化する目的で見直そうとする努力はほとんどなされていないように思われる。経験的な証拠や初期の外来プロトコルを患者に適用した医師の経験の価値を否定することで、医療当局は貴重なデータを収集し、医師や他の医師がネットワークを使って救命のための観察を共有する機会を失ってしまう。
2.6 プロトコル、時間依存性、集計による患者のアウトカムの分析
抗ウイルス剤の効果を検討する際には、ウイルスの複製プロセスが成熟する前に抗ウイルス効果が最大となるため、進行に依存した結果の層別化が必要となる。COVID-19の治療に有効な抗ウイルス剤の場合、軽症の段階で治療を受けた患者の結果は、中等症の段階で治療を受けた患者の結果とはカテゴリー的に異なるはずであり、重症のCOVID-19が発症した後に治療を受けた患者の結果とはさらに異なる可能性がある。
可能性のある抗ウイルス剤の治療結果を集約すると、効果の大きさが劇的に変化し、さらには結果のシンプソンのパラドックス(より一般的には「シンプソンの効果」と呼ばれ、データの傾向が逆転することはなく、大きさが減衰して見える)が発生し、効果的な治療があまり役に立たない、あるいは有害であるように見えることがある。ウイルスの進行度が異なる患者を効果的な抗ウイルス剤に集約した後の効果の結果のスキューは、明らかに単調で負の傾向があり、定量化された効果を不明瞭にしたり、逆にしたりする。
以下の仮想的な、しかし現実的なチャートは、結果の層別化の必要性を示している。仮説では、第1病院と第3病院のプロトコルレベルでの直接比較でわかるように、WHOの序列尺度の重症度スコア4に達した患者にXYZという薬剤を投与すると、死亡率が60%減少すると仮定する。しかし、薬剤XYZを投与された患者と投与されなかった患者を比較する素朴な分析では、図3に示されているように、薬剤XYZによって死亡率が37%相対的に増加すると結論づけられる。
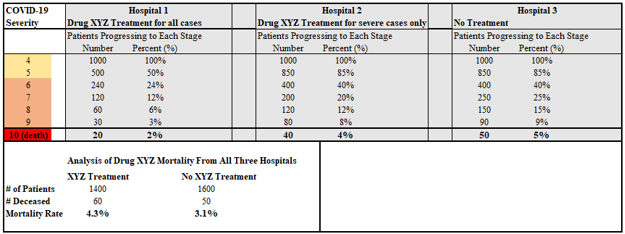
しばしば、研究はこのような分析を不十分な方法で修正しようとする。例えば、第3病院に対して第1病院と第2病院(薬剤XYZを使用している病院)をグループ化すると、死亡率が60%減少するのではなく、40%減少することになる。
さらに、この仮説的な分析では、薬剤XYZが抗ウイルス効果を持つ場合に最適な入院時よりも早い段階で患者に投与された場合の薬剤XYZの有効性について、何も示唆していないことに注意してほしい。当初の仮説分析では益よりも害の方が大きいと思われた薬剤XYZが、非常に早い段階で適用された場合、効果的に100%の患者を治癒することができない可能性を否定する理由も、情報もない。特に、このような結果は、抗ウイルス剤と一致する。統計学者は、このような欠陥を補正するためにベイズ法を用いて結果を分析するが、我々が示したように、真の最適な有効性は60%から100%の範囲であるため、このような補正は完全な補正に近づかないかもしれない。患者の重症度に応じて結果を階層化することで、このような分析上の不必要な欠陥を防ぐことができる。
さらに、COVID-19の多くの文献、特に治療としてのヒドロキシクロロキンの効果を検討した文献については、全体的なプロトコルを(十分に)尊重することなく、特定の薬剤を投与したかどうかで患者を2つのカテゴリーに分類するのではなく、プロトコル(特に治療時の重症度ステージを含む)ごとに分析を分ける枠組みで再分析を行うことを提案する。また、ヒドロキシクロロキン治療結果のメタアナリシスでは、治療時期による層別化を含むプロトコルレベルで結果を区別しないすべての研究の組み入れを中止し、そのような分析に組み入れられる研究は、各患者に治療が行われた時点でのCOVID-19のステージに応じて必然的にグループ化されることを推奨する。
メタアナリシスに「Gabage in, garbage out」という言葉があるように、SOLIDARITY試験26をはじめとするランダム化比較試験(RCT)では、後期高齢者にヒドロキシクロロキンを非常に高用量で危険な状態で単剤投与しているような研究にも適用すべきである27。このようなRCTが、他のプロトコルにおけるヒドロキシクロロキンの有効性の欠如を証明するという結論は、非論理的であり、基本的な論理と批判的思考が、今も昔も、科学の真のゴールドスタンダードであることを示している。
最後に、この論文で紹介しているレトロスペクティブな観察分析の形式は、(同様のプロトコルを用いた)RCTとほぼ同じ性質と価値を持つ結果を生み出すことに注意してほしい。 28,29 技術的には、未知の交絡変数がValley Urgent Careクリニックを訪れた患者と一般集団の患者を分けたり、病気の進行に影響を与えたりすることは考えられるが、そのようなバイアスのほとんどは、以下の結果で適用している人口統計学的リスク分析によって修正されていると思われる。また、未知の交絡変数のほとんどは、パンデミックのこの時点で観察され、記録されている可能性が高い。
今回の研究では患者数が十分に多いため、サンプルサイズに占める未検討のリスク因子のランダムな振り分けに特有の分散が少なく、今回の分析で観察された効果の大きさは極めて大きいものであった。サンプルサイズが大きくなると、観察研究とRCTの観察結果は収束する傾向にある28,29。
2.7 感度解析
本研究では、何よりもまず、大規模なケースシリーズを紹介している。我々は、地元の郡のケースサマリーの結果と、郡のデータの合成バージョンの両方と比較して、結果を最大限に活用するように最善を尽くしている。我々の分析の第一の限界は、合成の比較対象である。特に、COVID-19による死亡事故のかなりの割合を占める老人ホームの患者は、ACUVのような施設で受診した患者と重なることはほとんどない。年齢をマッピングすることで比較は改善されたが、まだ不完全である。この限界を検証するために、入院率と死亡率が異なると仮定して、治療群の結果を理想的なコホートと比較した。結果として得られた信頼区間を見ると、比較が不完全なために境界が広くなったとしても、結果として得られたオッズ比は説得力があることがわかる。
3. 結果
プロトコル1とプロトコル2では、中等度または重度のCOVID-19に進行した患者がほとんどいなかったことから、両プロトコルを統計的に確実に区別するには結果のばらつきが少なすぎましたが、これは非常に大きな患者コホートでなければ判断できない。また、この多剤併用療法の良好な結果は、主要な仮説抗ウイルス剤であるイベルメクチンよりもヒドロキシクロロキンに起因すると考えられるが、イベルメクチンを投与された患者は極めて良好な結果を示した。
つまり、使用した薬剤の相乗効果や、他の薬剤(ステロイド剤など)の使用に特有の有用性があるかもしれない。プロトコル1,プロトコル2,およびそれらを組み合わせた患者のデータセットは、カリフォルニア州インペリアル郡の一般人口と比較して、入院率と死亡率が劇的に低いことを示した。
合成対照を用いたレトロスペクティブな観察研究では、無作為に並べ替えたり、傾向スコアで照合する機会がないという限界があることに留意しつつ、目に見えて小さいオッズ比、患者数の多さ、幅広い感度分析の組み合わせにより、有意な陽性結果を宣言する余地は十分にあると考えている。ヒドロキシクロロキン、イベルメクチン、アジスロマイシン、ドキシサイクリン、アルブテロール、ブデソニドを投与された相当数の患者に重篤な有害事象が発生しなかったことから、多数の薬剤の安全性が実証されたことは間違いない。
Valley Urgent careの患者群には、70歳以上のCOVID-19患者(6.3%)が、郡の人口(9.3%)よりも少なく、男性が多かった(48.8%対47.4%)。死亡率はImperial郡では男性のCOVID-19患者に大きく偏っていた。Valley Urgent Careクリニックで治療を受けなかった患者のうち、プロトコル1および2で使用した薬剤を含む同様の早期外来治療を受けた患者がどのくらいいるかを知る方法がないため、このような外来治療を受けた場合の相対的リスクの測定値が低くなる可能性がある。フィッシャーの正確検定を用いてp値を計算する前に、郡全体のデータに含まれる死亡率因子を用いて年齢を補正した(プロトコル1と2のグループに属する患者を除く)。
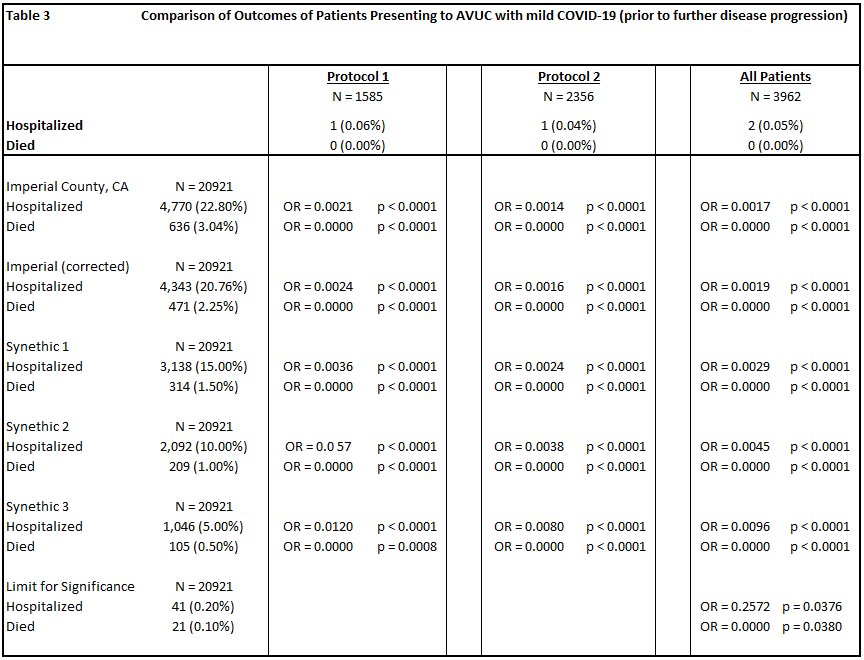
カリフォルニア州インペリアル郡で、Valley Urgent Careで治療を受けなかったCOVID-19患者20,921人のうち、4,770人(22.8%)が入院し、636人(3.0%)が死亡した。
プロトコル1で軽度のCOVID-19の治療を受けた患者1,585人のうち、入院は1件(0.06%)死亡は0件(0%)であった。プロトコル2で軽度のCOVID-19の治療を受けた患者2,356人のうち、入院は1件(0.04%)死亡は0件(0%)であった。データの盲検化により治療日が不明瞭になったが、軽度のCOVID-19の治療を受けた患者が21人いたが、いずれも入院や死亡はなかった。合計すると、All Valley Urgent Careのスタッフが中等度または重度の疾患進行前に軽度のCOVID-19の治療を行った患者3,962人(表1)のうち、入院は2件(0.05%、RR = 0.0019,p < 0.0001)死亡は0件(0%、RR = 0.00,p < 0.0001)であった。
プロトコル1で中等度のCOVID-19の治療を受けた患者413人のうち、入院は2件(0.5%)死亡は0件(0%)であった。プロトコル2で中等度のCOVID-19の治療を受けた患者190名のうち、入院は5件(2.6%)死亡は3件(1.6%)であった。データの盲検化により治療日が不明瞭になった治療を受けた患者が1名いたが、中等度のCOVID-19の治療を受け、入院や死亡はなかった。合計すると、Valley Urgent Careで中等度のCOVID-19に対して治療を受けた413人の患者(表2)のうち、入院は7件(1.7%)死亡は3件であった(OR = 0.0659,p < 0.0001)。入院を拒否し、All Valley Urgent Careによる重症COVID-19の外来治療を選択した1名の患者は回復した。
軽度のCOVID-19を呈しながら治療を受けた患者は、入院の頻度が少なく(OR = 0.0293,p < 0.0001)死亡率も低かった(OR = 0.0000,p = 0.0008)。
比較の限界を理解するために、感度分析を行った。比較グループには、Imperial Countyの2021年5月15日までのデータ、そのコホートをAll Valley Urgent Careの患者プロファイルに合わせて年齢プロファイルを調整(補正)したバージョン、入院率と死亡率が低下しているいくつかのコホートなどが含まれた。最後に、All Valley Urgent Careによって統計的に有意な改善が見られた入院率と死亡率の下限値を計算したところ、入院率は0.20%、致死率は0.10%であった(表3)。
併存疾患や症状の補正は、この分析では不可能であり、不要であることをここで指摘しておく。なぜなら、このような情報は、軽度と中等度のCOVID-19の境界線となる入院前にはほとんど収集されないからである。これらの他の要因も年齢分布と高い相関があり、このような大きなサンプルサイズでは、データの関係が大きく変わることはないと思われる。
4. 考察
COVID-19患者の初期の外来診療については、一握りの分析結果が発表されている。ヒドロキシクロロキンとイベルメクチンに関してはほぼ一様に肯定的であり、フルボキサミン、プロキサルトアミド、ブロムヘキシン、その他の薬剤に関しても少数の研究が行われているが、これらの治療法やその他多くの治療法に関しては、まだ収集されていない膨大なデータがある。
このようなデータ収集は、厚生労働省や医療界にとって常に優先されるべきものであった。それは国家的な優先事項であったはずである。今後は、思いやりがあり、勤勉で、ネットワークを持つ医療専門家によって開発された経験的な治療レジメンの収集、整理、検査、分析を阻止する組織は、全く受け入れられないはずである。公衆衛生当局が活動する限り、第一の義務としてそのプロセスに参加しないまでも奨励することは、彼らの義務に内在するはずである。
COVID-19患者は、この論文で述べられているような多剤併用レジメンを用い、ヒドロキシクロロキンやイベルメクチン、あるいはこれらの選択肢を改良したものを用いて、早期に外来診療を受けるべきであることが十分に証明されていると考えている。同様のプロトコルで分析された未調査のデータを収集すれば、早期の外来治療、特に多剤併用療法を同様のプロトコルまたは他のプロトコルで実施することの必要性がさらに明らかになるだろう。このような結果が、医療関係者だけでなく、治療を行うことのできる医師やその患者など、より多くの人々に認識されるまで、医療の最適化は完全には行われない。
中等度または重度のCOVID-19症状が出るまで患者を放置するという現在の標準的な治療法が最適化されるとは考えにくい。関連するすべてのデータがそうでないことを示唆している。
5. 結論
今回の研究では、SARS-CoV-2感染とそれに伴うCOVID-19疾患に対する外来での早期治療は、非常に安全で、実行可能で、実用的で、多くの患者に適用可能であることがわかった。早期外来治療を患者と医師の双方に奨励することは非常に重要である。今回の結果は、軽度のCOVID-19感染症の状態を超えて進行する前に、ヒドロキシクロロキンとイベルメクチンを含むプロトコルで多剤併用療法を行った場合、入院や死亡がほぼ皆無であったことを示している。
また、同様の治療法により、COVID-19の中等症の時期に治療を受けた患者では、入院や死亡が統計学的に有意に減少した。COVID-19危機の深刻さと、病院で治療を開始した場合の高い死亡率を考慮すると、高リスクの患者に対しては、早期に外来で多剤併用療法を行うことが標準的な治療法であると結論づけている。十分に管理されたプロトコルを用いて外来患者として早期に治療することが容易な患者に対して、入院するまで治療を遅らせることはもはや不可能である。
謝辞
著者らは、All Valley Urgent Careクリニックの医師および医療スタッフ、カリフォルニア州Imperial CountyのPublic Health Department、Imperial County COVID-19データおよび関連追跡システムの管理者に感謝する。また、今回のパンデミックで多くの有益な研究を行ってくれた医師や研究者に感謝する。特に、初期の外来治療プロトコルに関する洞察が、All Valley Urgent Careでの貴重な治療の実践や今回のデータ分析を後押ししてくれた。
資金調達
本研究はすべて自己資金で行われた。
競合関係
いずれの著者も、利益相反を報告していない。
本研究の参考文献
1. McCullough PA, Eidt J, Rangaswami J, et al. “Urgent need for individual mobile phone and institutional reporting of at home, hospitalized, and intensive care unit cases of SARS-CoV-2 (COVID-19) infection.” Rev Cardiovasc Med 2020; 21(1): 1-7.
2. Gautret P, Lagier JC, Parola P, et al. “Hydroxychloroquine and azithromycin as a treatment of COVID-19: results of an open-label non-randomized clinical trial.” Int J Antimicrob Agents 2020; 56(1): 105949.
3. Risch HA. “Early Outpatient Treatment of Symptomatic, High-Risk COVID-19 Patients That Should Be Ramped Up Immediately as Key to the Pandemic Crisis.” American Journal of Epidemiology 2020; 189(11): 1218-26.
4. Procter BC, Ross C, Pickard V, Smith E, Hanson C, McCullough PA. “Clinical outcomes after early ambulatory multidrug therapy for high-risk SARS-CoV-2 (COVID-19) infection.” Rev Cardiovasc Med 2020; 21(4): 611-4.
5. Derwand R, Scholz M, Zelenko V. “COVID-19 outpatients: early risk-stratified treatment with zinc plus low-dose hydroxychloroquine and azithromycin: a retrospective case series study.” International Journal of Antimicrobial Agents 2020; 56(6): 106214.
6. Ip A, Ahn J, Zhou Y, et al. “Hydroxychloroquine in the treatment of outpatients with mildly symptomatic COVID-19: a multi-center observational study.” BMC Infectious Diseases 2021; 21(1): 72.
7. Guérin V, Lévy, P., Thomas, J.-L., Lardenois, T., Lacrosse, P., Sarrazin, E., Andreis, N. R.- de, & Wonner, M. “Azithromycin and Hydroxychloroquine Accelerate Recovery of Outpatients with Mild/Moderate COVID-19.” Asian Journal of Medicine and Health 2020; 18(7): 45-55.
8. Kory P, Meduri GU, Varon J, Iglesias J, Marik PE. “Review of the Emerging Evidence Demonstrating the Efficacy of Ivermectin in the Prophylaxis and Treatment of COVID-19.” Am J Ther 2021; 28(3): e299-e318.
9. McCullough PA, Oskoui R. “Early multidrug regimens in new potentially fatal medical problems.” Rev Cardiovasc Med 2020; 21(4): 507-8.
10. McCullough P. “Innovative Early Sequenced Multidrug Therapy for Sars-Cov-2 (Covid-19) Infection to Reduce Hospitalization and Death.” International Journal of Medical Science and Clinical Invention 2020; 7(12): 5139-50.
11. Flannery AH, Adkins DA, Cook AM. “Unpeeling the Evidence for the Banana Bag: Evidence-Based Recommendations for the Management of Alcohol-Associated Vitamin and Electrolyte Deficiencies in the ICU.” Crit Care Med 2016; 44(8): 1545-52.
12. Colbert GB, Venegas-Vera AV, Lerma EV. “Utility of telemedicine in the COVID-19 era.” Rev Cardiovasc Med 2020; 21(4): 583-7.
13. Savarino A, Boelaert JR, Cassone A, Majori G, Cauda R. “Effects of chloroquine on viral infections: an old drug against today’s diseases?” Lancet Infect Dis 2003; 3(11): 722-7.
14. Keyaerts E, Vijgen L, Maes P, Neyts J, Van Ranst M. “In vitro inhibition of severe acute respiratory syndrome coronavirus by chloroquine.” Biochem Biophys Res Commun 2004; 323(1): 264-8.
15. Vincent MJ, Bergeron E, Benjannet S, et al. “Chloroquine is a potent inhibitor of SARS coronavirus infection and spread.” Virology Journal 2005; 2(1): 69.
16. Rolain JM, Colson P, Raoult D. “Recycling of chloroquine and its hydroxyl analogue to face bacterial, fungal and viral infections in the 21st century.” Int J Antimicrob Agents 2007; 30(4): 297-308.
17. Sung-sun K. “Physicians work out treatment guidelines for coronavirus.” 2.13.2020 2020. http://www.koreabiomed.com/news/articleView.html?idxno=7428.
18. Gao J, Tian Z, Yang X. Breakthrough: “Chloroquine phosphate has shown apparent efficacy in treatment of COVID-19 associated pneumonia in clinical studies.” Biosci Trends 2020; 14(1): 72-3.
19. Vetter P, Eckerle I, Kaiser L. “Covid-19: a puzzle with many missing pieces.” BMJ 2020; 368: m627.
20. Pang J, Wang MX, Ang IYH, et al. “Potential Rapid Diagnostics, Vaccine and Therapeutics for 2019 Novel Coronavirus (2019-nCoV): A Systematic Review.” Journal of Clinical Medicine 2020; 9(3): 623.
21. Colson P, Rolain JM, Lagier JC, Brouqui P, Raoult D. “Chloroquine and hydroxychloroquine as available weapons to fight COVID-19.” Int J Antimicrob Agents 2020; 55(4): 105932.
22. Chatterjee P, Anand T, Singh K, et al. Healthcare workers & SARS-CoV-2 infection in India: “A case-control investigation in the time of COVID-19.” Indian Journal of Medical Research 2020; 151(5): 459-67.
23. Bhattacharya R, Chowdhury S, Nandi A, et al. “Pre-exposure hydroxychloroquine prophylaxis for COVID-19 in healthcare workers: a retrospective cohort.” 2020 2020; 9(1): 8.
24. Berardi F. “The Italian Doctor Flattening the Curve by Treating COVID-19 Patients in Their Homes.” TIME. 2020 April 9, 2020.
25. hcqmeta.com. “HCQ for COVID-19: real-time meta analysis of 265 studies.” 2021 (accessed July 19, 2021.
26. Consortium WST. “Repurposed Antiviral Drugs for Covid-19 — Interim WHO Solidarity Trial Results.” New England Journal of Medicine 2020; 384(6): 497-511.
27. Group RC. “Effect of Hydroxychloroquine in Hospitalized Patients with Covid-19.” New England Journal of Medicine 2020; 383(21): 2030-40.
28. Concato J, Shah N, Horwitz RI. “Randomized, Controlled Trials, Observational Studies, and the Hierarchy of Research Designs.” New England Journal of Medicine 2000; 342(25): 1887-92.
29. Krauss A. “Why all randomised controlled trials produce biased results.” Annals of Medicine 2018; 50(4): 312-22.
