IVERMECTIN IN LONG-COVID PATIENTS A RETROSPECTIVE STUDY
この出版物の考察、統計、著者プロフィールは以下のサイトで見ることができる:
https://www.researchgate.net/publication/350344144
記事 – 2021年2月
ヘクター・カルバロ
このページのすべてのコンテンツは、2021年3月24日にHector Carvalloによってアップロードされた。
DOI: 10.13140/RG.2.2.14189.51683
AUTHORS: Del Franco, Aroldo 1; Carvallo, Hector 2; Hirsch, Roberto 3 1 Mercante公立病院の泌尿器科医 2 U.A.I.の内科教授 3 U.A.I.の感染症科教授
3 U.B.A.感染症学教授
アルゼンチン、ブエノスアイレス
概要
COVIDの長期療養は、COVID感染症の大きな問題となっている。
後遺症の多様性と大きさは、これまでのところ科学界を困惑させており、後遺症を軽減および/または短縮するための有用かつ信頼性の高い対策は証明されていない。
我々は、ブエノスアイレス州の公立病院に中等度/重度のCOVID感染症で入院したことのある患者のうち、感染症を克服し、その後退院できた856人の治療成績をまとめている。
症状、主にその期間が長期療養に起因すると考えられる患者(「Long Haulers」)を選んだ。
彼らにはイベルメクチン(イベルメクチン)によるpost-COVIDの簡単な治療が適用され、その結果、症状をより早く軽減することができた。
キーワード
Long-COVID、Long-hauler、イベルメクチン
序論
Long-COVIDに関する最新の知見
COVID-19の症状が感染の急性期を超えて拡大するという報告が増えてきており、「long COVID」と呼ばれ、その患者は「long haulers」と呼ばれている。COVID-19に感染すると、呼吸器系、循環器系、代謝系、腎臓系など、さまざまな多臓器合併症が引き起こされると考えられている1。
英国政府の国家統計局が2020年11月に行った調査では、COVID-19の陽性反応が出た人の約5人に1人が5週間以上、10人に1人が12週間以上症状が続いてた。
これらの数字は、イングランドで5週間から 12週間の間に症状が持続した推定18万6千人に相当する2。
重度の病気で何週間も集中治療室で過ごし、しばしば気管挿管される成人は、症状が長く続くことがあるが、それはCOVID-19の患者に限ったことではない。
しかし、COVID-19の患者に限ったことではなく、多くの患者は当初、軽度または中等度の症状で、集中治療はおろか、長期の入院も必要としなかった。
一部の臓器、特に肺では、患者がウイルスの排出を停止した時点を過ぎても、こうした変化が続いている。
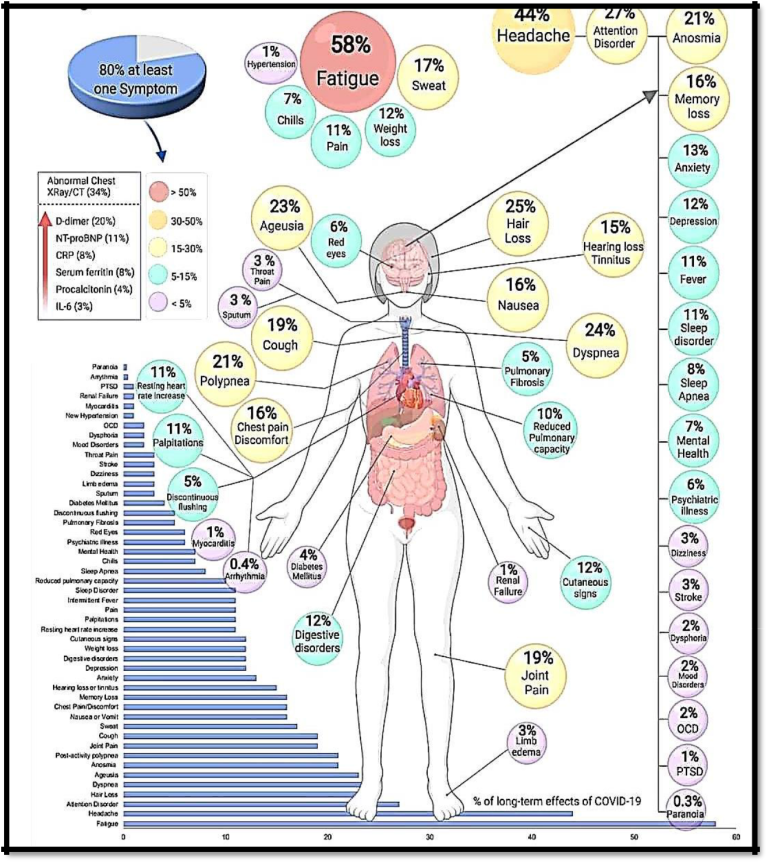
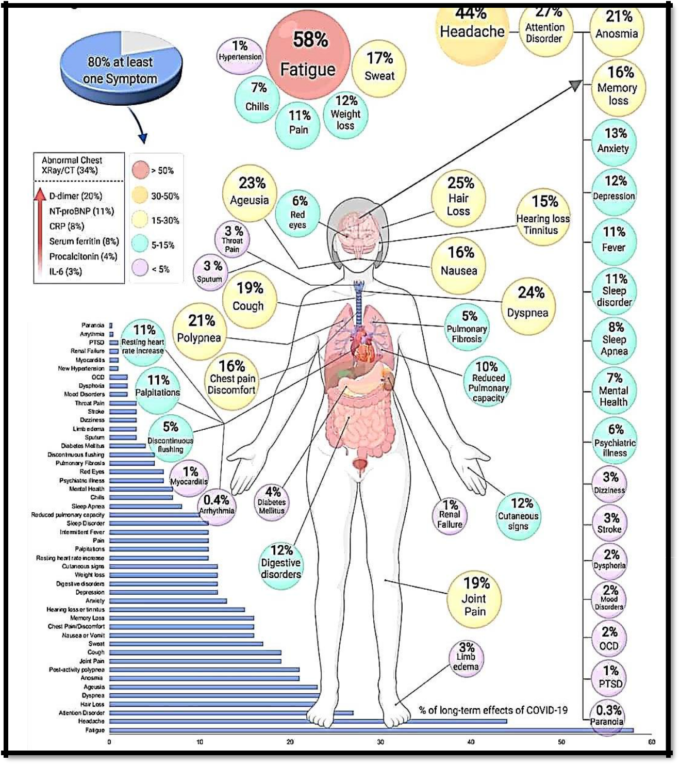
長期不調組の症状のリストは長く、広く、一貫性がない。最も一般的な長期不調組の症状は以下の通りである(図1)。
- 咳をする
- 継続的な、時には衰弱した疲労感
- 体の痛み
- 関節痛
- 短時間の息切れ
- 味覚や嗅覚の喪失(病気の最盛期には生じなかった場合も含む
- 眠れない
- 頭痛
- ブレインフォグ
図1: 長期的なコービッドの影響(ソニア・ビラポル:コービッドの長期的影響19より the conversation. 2021年2月)
ブレインフォグは、Long-haulerが最も困惑する症状の一つである。
患者は、異常に忘れっぽくなったり、混乱したり、集中できないと報告する。
これは、集中治療室にしばらくいた人にも起こる可能性があるが、比較的まれである。
よく訓練された医師であれば、COVIDの患者がまだブレイン・フォグに悩まされているかどうかを、酔っぱらった人のような声で話すことから見分けることができる。
Long-haulerに関する情報はあまり多くない。Long-haulerが専門家に注目されるようになったのは、それがあまりにも新しいからである。
大多数のLong-haulerは、COVID-19の検査で陰性となる。
長期にわたってCOVID-19の症状が出ている患者についての一つの説は、ウイルスが何らかの形で体内に残っている可能性があるというものである。
もう一つの説は、感染が治まったにもかかわらず、免疫システムが過剰に反応し続けているというものである。
慢性病を引き起こす可能性のある他のウイルスのパンデミックの経験からすると、COVID-19は次の点で多様性を示しているので難しい。
COVID-19が難しいのは、a-ヒトの免疫系を回避して影響を与えること、b-ACE2受容体の密度に基づいて組織に寄生すること、c-複数の臓器や器官で暴れまわること、などの多様性があるためである。
SARS-CoV-2の組織出芽の結果、根絶されたり、持続したりするウイルス量などの要因が、長距離感染者の主な役割を果たしていると考えられる(図2)。
図2: Long-haulerの phisiopathogenic pathways (from: abdul mannan baig: Long-hauler COVID-19における有害な結果)
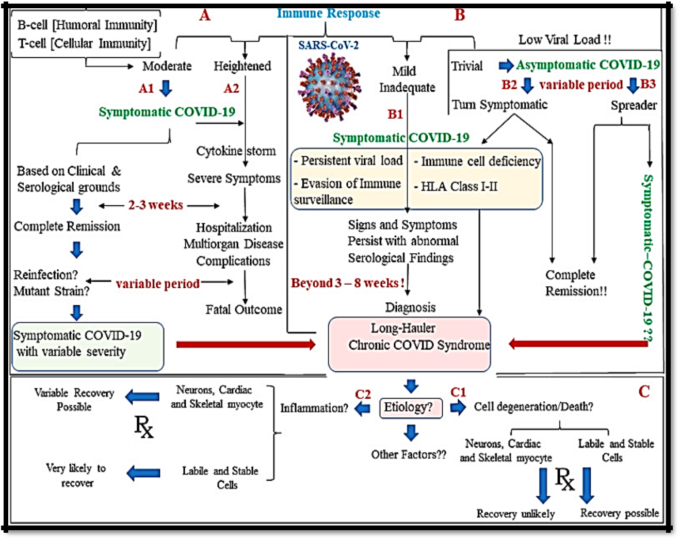
組織内のACE2密度、血管伝染性、凝固、サイトカイン活性化カスケードなどの他の要因が、長期化し、致死率は低いが、より無力な臨床像への進行を決定するようである5。
これにより、永続的な病気や障害と闘う人々が大幅に増加する可能性がある。症状が数週間続き、普段の生活に支障をきたすような状態は、決して軽いとは言えず、すぐに日常生活に戻れる状態でもないと考えられる。このような対象者を通常の労働作業に復帰させることは、対象者自身と同僚の両方にとって潜在的なリスクとなる。
COVID-19からの回復を定義し、測定することは、退院の有無や、活動性感染症の陰性や抗体の陽性を確認することよりも高度なものでなければならない。回復が定義されれば、すぐに治るCOVIDと長引く6型を区別することができる。
SARS-CoV-2に感染し、”回復 “した後も症状が続いている人を指す言葉として、「COVID長期不調組」、「long COVID」、「Post COVID Syndrome」という言葉が、ここ数カ月の間にすべて互換的に使われている。
しかし、これらの用語は誤解を招く恐れがある。というのも、これらの用語は、COVID-19に感染してから通常1カ月以上経過しているにもかかわらず、症状が長引いている3つの異なる患者群を表しているからである。
これらのサブセットには次のようなものがある。
- a-重症患者(ほとんどが集中治療室に収容されており、回復には長期間を要することが予想される。回復には長い期間(多くの場合、数ヶ月)を要することが予想され、特に肺に永久的な臓器障害が残る可能性がある。特に肺に損傷を受ける可能性がある。
- b-軽度または重度の感染症に罹患し、心筋炎や脳症などの臓器障害・機能不全を起こした不特定多数の患者。長期的な影響は不明である。
- c-多くの患者は、いくつかのシリーズでは10%と推定されているが、臓器の損傷や機能障害の証拠はなく、長期にわたる多系統の症状を有する。
これらの患者の多くは、身体的および検査的所見は正常でありながら、重度の疲労感、頭痛、筋痛、気分障害や認知障害を有している。
これは、ウイルス感染後疲労症候群(PVFS)慢性疲労症候群(CFS)(英国では良性筋痛性脳脊髄炎(BME)とも呼ばれる)線維筋痛症、その他の慢性疲労や疼痛を伴う関連性の低い疾患に最も類似した症状を示すサブセットである。
これらの疾患では、臓器障害や持続的かつ重大な免疫・炎症異常を示す強力な証拠はない。
ネット上や支援団体の間で起こっている混乱や論争は、米国と英国における過去40年間のCFSに対する誤解を反映している。
症状は、PVFSやCFSで報告されているものと類似している。
しかし、呼吸困難や味覚・嗅覚の喪失は、ポストコービッド症候群の患者ではより一般的であると考えられる。
PVFSは医学界では新しい病気ではないが、治療への明確な道筋はない。
さらに重要なことは、COVID-19患者の回復者におけるウイルス感染後の疲労の正確な原因や反響について、まだ十分な知識がないことである。
COVID-19の感染から回復した人々が報告する継続的な症状は、真剣に受け止め、それに応じて対処すべきである。
疑いの余地なく、かなりの数の人々が、いわゆる回復してウイルスが除去された後に、多くの点で数週間にわたって無力化されるウイルス感染後症候群を抱えており、筋痛性脳脊髄炎/慢性疲労症候群を強く示唆している7。
Annals of the American Thoracic Societyに掲載された新しい研究では、専門家は次のように認めている。
COVID-19を発症した人の中には、ウイルスが検出されなくなった後も症状が持続する人がいるが、その理由は不明であると専門家は認めている。
なぜ、COVID-19を発症した人の中には、ウイルスが体内で検出されなくなった後も、症状が続く人がいるのかは分からないと専門家は認めている。
医療機関では、長期にわたる症状の原因を調べるために、胸部X線やCTスキャンなどの検査を依頼するが、結果は陰性であることが多いのである。
調査対象者の60%以上が、診断から平均75日経っても完全な健康状態に戻っていないと回答した。
しかし、CTスキャン8で肺の瘢痕化の兆候が見られたのはわずか4%であった。
ICUの生命維持装置から抜け出した人や、病院でCOVID-19の重症例を克服した人は、病院後の診断、メディカルチェック、認知機能に影響を与える症状や不安・抑うつに対処するための理学療法や作業療法を受けるために、家庭訪問やバーチャル往診を受けている9。
多くの病院、特にSARS-CoV-2が大パンデミックした地域では、過去にCOVID-19に罹患した多くの患者の持続的な障害をフォローアップするための外来診療所が開設されている。
しかし、この取り組みは、従来の医療サービスに加えて、人的・経済的資源の面で医療システムへのさらなる負担を意味する。
残念ながら、COVID-19パンデミックで深刻な影響を受けたほとんどの低所得国や中所得国では、これらの診療所にはほとんど手が届きない。
このことは、COVID-19パンデミックのシンデミック性と一致しており、COVID-19後遺症の長期的なフォローアップにも影響を与えている。ほとんどの場合、一連の非感染性疾患や、多くの地域でこれらの疾患の悪影響を悪化させる社会的・所得的不平等を背景に解釈されるべきである10。
一方で、「ビタミン、深呼吸、十分な休息」を処方するだけで患者を回復させようとすると、19世紀の方法に戻ってしまう11。
J. Georgeは、主に外来患者で構成されたグループを特徴づけた。彼らのコホートの90%はCOVID-19の軽症で済んだが、3分の1は後遺症が残っているという。これらの患者の多くは若く、既往症もないことから、比較的健康な人であっても、病気による長期的な影響を受ける可能性があることがわかる。
2021年の初頭 Wuhan らの入院していない患者を対象とした調査によると、入院していない患者の35%から50%が2~4カ月後に症状が出ていることがわかっている。
疲労感、呼吸困難、胸痛などの心臓疾患、神経症状などがよく見られる。
Mount SinaiのCenter for Post-COVID Careでは、神経科に紹介された患者のうち、約65%が認知機能の低下やブレイン・フォグを訴えている。
ブレインフォグは人によって意味が異なるが、通常は、短期記憶の問題、注意力の問題、言葉を見つけることの困難さなどが組み合わさったものである。
ワシントン大学の研究では、実験室でSARS-CoV-2感染が確認された177人を対象に、COVID-19発症から3~9カ月後の2020年8~11月にアンケート調査を実施した(中央値169日)。
平均年齢は48歳で、57%が女性であった。高血圧症が最も多い併存疾患であった(13%)。
コホート全体では、6.2%が無症状、84.7%が軽症の外来患者、9.0%が中等度または重度の疾患で入院していた。患者はCOVID-19発症後、中央値で169日目に追跡調査のアンケートに回答した。
外来患者の32.7%、入院患者の31.3%が、少なくとも1つの持続的な症状を報告しており、最も多かったのは疲労感(13.6%)と嗅覚や味覚の喪失(13.6%)であった。また、13.0%の患者が、brain fog(2.3%)などのその他の症状を訴えてた。
外来患者および入院患者のうち、30.7%がベースラインと比較して健康関連のQOL(生活の質)が低下していると回答した。この数値は、明らかなCOVID症状がなかった患者では12.5%であった。
また、全参加者の約8%が、少なくとも1つの日常生活動作が長期的な影響を受けていると答えており、最も多かったのは家事であった。
本研究の限界は、サンプルサイズが小さいこと、単一の研究場所であること、自己申告の症状によるバイアスの可能性があることなどである12。
上述の事実と理論をすべて視野に入れると、いくつかの明白な確信が生まれる。
- a-Long-COVID患者の実数は明らかではない
- b-病気の重症度とLong-COVIDの間には密接な関係はない
- c-この症候群の起源は、ウイルスが血液よりも組織に留まることに関係しているかもしれない。
- d. 長期にわたるCOVIDを減らすための治療法は現在のところ存在しない。
イベルメクチン(イベルメクチン)に関する現在の知識
イベルメクチン(イベルメクチン)は、殺線虫作用と外部寄生虫作用を持つ抗寄生虫剤(内服薬)である。イベルメクチン(イベルメクチン)は、土壌微生物Streptomyces avermitilisの発酵によって単離された高活性の内服用抗寄生虫剤群であるアベルメクチンに由来する大環状ラクトンである。
1960年に日本で大村智により発見された。
1981年にはウィリアム・C・キャンベルが獣医学的使用を可能にする研究を開始した。
両者は2015年にノーベル生理学・医学賞を受賞している。
1985年には、フランスがアフリカのオンコセルカ症でその有用性を証明した。1997年には、エイズ患者のストロンギリーディ症と痂皮性疥癬の治療薬として、FDAに承認された。
ヒトでは、5歳以上の小児に対して、外部寄生虫症および腸管寄生虫症の治療に使用されている。
経口投与の場合、ヒトでは血液脳関門を通過しない。
妊娠・授乳期には禁忌とされている。
最近では、フラビウイルス、デング、ジカ、チクングニアなどに対する殺ウイルス効果がまとめられている。
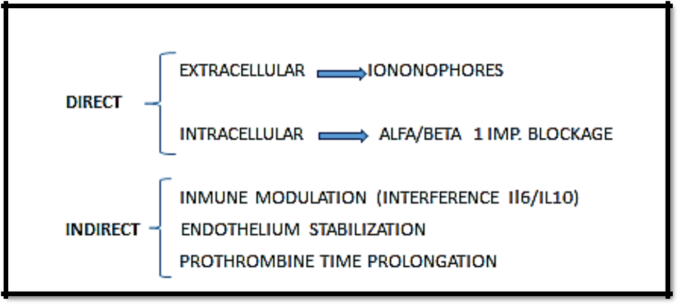
イベルメクチンは、原因ウイルス(SARS-CoV-2)の阻害剤である。
この活性は、多くのRNAウイルスが感染時にIMPα / β1に依存していることによる。最近では、イオノフォア剤としての役割を想定した別の作用機序も提案されている。
イオノフォアは、内部に多くの酸素原子を持ち、陽イオンを結合し、リン脂質二重層(細胞膜;ウイルスのリン脂質カプシド)を介して陽イオンを輸送するのに不可欠である。
その結果、外部環境と内部環境のイオンバランスを崩し、結果的に浸透圧を決定する。
これらの結果を総合すると、イベルメクチンは試験管内試験でSARS-CoV-2に対する抗ウイルス作用を有しており、1回の投与で24~48時間でウイルスの複製を抑制することができ、定期的に繰り返し投与することが可能であることが示された。
また、COVID病に対するイベルメクチンの他の作用形態として、原因物質に直接作用するのではなく、その有害な作用が発現する病態生理学的なメカニズム(炎症亢進と凝固亢進)についての研究も加えられている。以上のことを図3にまとめてみた。
図3: イベルメクチンの作用機序(hirsch roberto r, carvallo hector e.: covid 19 and Iivermectin prevention and treatment updateより)
イベルメクチンがCOVIDの発症前および発症中に有効であることは、すでに我々の論文13, 14, 15で証明されている。
WHOではいまだに無視されているが、統計的な観点からはイベルメクチンはCOVID 19感染症のすべてのステージにおいて、その有効性がすでに証明されている。
また、メタアナリシスにより、早期治療は遅らせるよりもはるかに効果的であることが証明されている。COVID 19に対する治療法の選択肢の中にイベルメクチンを組み込む必要性を裏付けるデータは無数にあり、世界の多くの国や地域が少しずつイベルメクチンを計画に組み込んでいる(図4)。
図4: 2021年2月、世界におけるコービッド19に対するイベルメクチンの使用状況(イベルメクチン METAより)
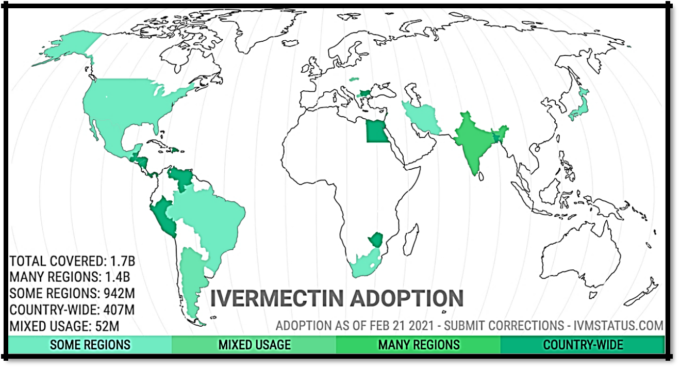
既存のデータと同様に、病気の初期段階でイベルメクチン治療を行った場合、入院の必要性が95.5%減少し死亡率が95.6%減少したことを示している。
我々や他の国際的なデータによると、COVID19の患者さんにイベルメクチン治療を追加するだけで、世界中で1日に約11,000人の命が救われたことになる16。統計的に見ても、軽症の場合は10%、中等症の場合は40%が入院を必要とする。
そのため、このような事態を避けることは、医療システムの負担を軽減するだけでなく、コストを大幅に削減し、結果的にこれらの医療政策を永続的に維持することができるようになるため、非常に重要だ。
また、これまで述べてきたことを裏付けるために、コスト調査を実施した。
ヨーロッパにおける入院費。1日の入院費(平均):2,932ユーロ
この数字は、ICUへの入院を考慮すると2倍になる。
20mlのイベルメクチン投与(2週間):5ユーロ 17.
材料と方法
ブエノスアイレス(アルゼンチン)の公立病院で入院から退院した患者856人を対象に 2020年7月から現在も継続して追跡調査を行った。
対象となった患者は全員、入院前も入院中もイベルメクチンを受けていなかった。その代わりに、副腎皮質ホルモン、抗生物質、血液凝固阻止剤、血漿などの治療を受けていた。
追跡調査は、患者に症状や後遺症がないことが確認されるまで続けられた。
したがって、中には週1回のペースで観察を続けている人もいる。そのため、このコホートを2つのグループに分けている。
a-外来管理から最終的に退院できた患者(799人)と、b-依然として管理が必要な患者、あるいは異なる専門分野に紹介された患者(57人)である。この第2グループから始まって、長く続く症状は次の通りである。
- ストレスおよび/または妄想性障害(57名中39名)
- 記憶喪失(57名中8名)
- 味覚障害(主にサラダと甘味が混じった味覚の変化)(57名中6名)
- 疲労感(57名中4名)
これらの57人の患者はすべて、ICUに10日以上滞在していた。
第一グループ(799名)は、男性411名(51.44%)女性388名(48.56%)で構成されている。図5
平均年齢は52,3歳で、21歳から82歳までの範囲であった。図6
主な症状は以下の通り。
- a- 咳(COLDの既往歴とは関係ない
- b- ブレインフォグ(循環器系疾患や認知症の既往とは無関係
- c- 頭痛(高血圧やその他の一般的な原因とは関係ない
- d- 持続的な疲労感(貧血やその他の原因とは関係ない
- e- 味覚・嗅覚の喪失
- f- 息切れ(「a」グループと同じ) g- 体や関節の痛み(関節炎の既往歴とは無関係) 図7 2つ以上の症状が同時に現れた患者もいた。
上記のすべての患者は、症状が消失するまで、ただし8週間を超えない範囲で、1回あたり12mgから 18mgのイベルメクチンを週単位で投与された(最初に発症してから)。
また、一部の患者にはポリビタミン化合物が投与された(自動処方であったため正確な数は不明だが、12人の患者を超えることはなかった)。
これらの懸念される症状を取り除くのに必要な平均期間は36日で、21日から69日の範囲であった。図8
イベルメクチン治療を受けた患者が報告した副作用は以下の通りである。
- 5人の患者に見られた錯乱性エピソード
- 腹痛 2名
アレルギーの報告はなく、妊娠中、授乳中の女性もいなかったため、イベルメクチンの禁忌は無視できる。
図5: 男女別分布
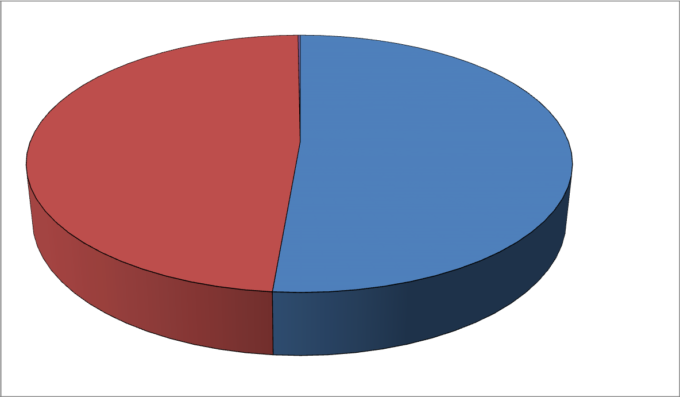
図6:年齢別分布
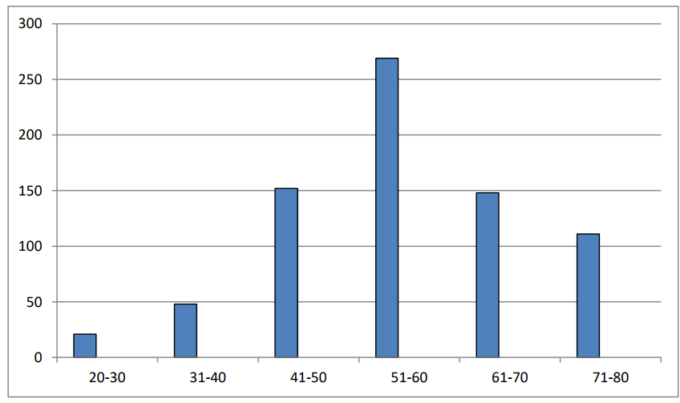
図7:Post-COVID患者が訴える症状
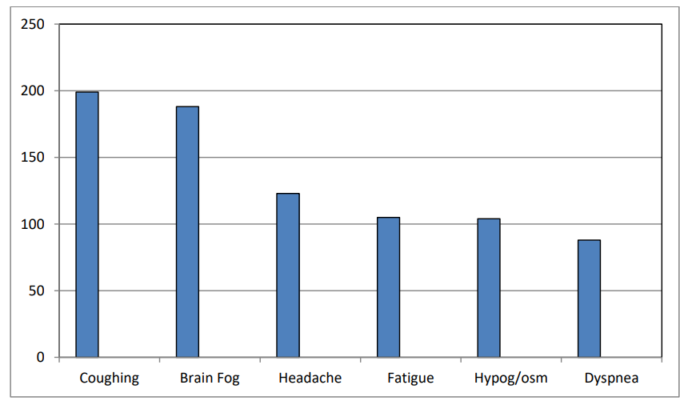
図8: イベルメクチンを受けた患者と受けていない患者の症状が消えるまでの日数
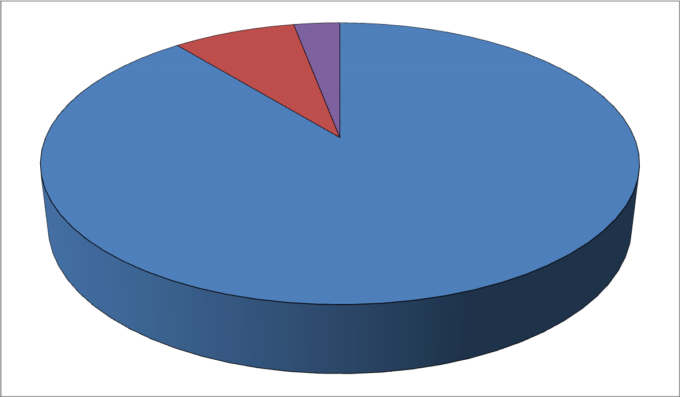
赤と紫はイベルメクチン、青は異なる調査で得られたデータ
結論
長期間にわたるCOVIDには様々な症状が含まれているが、これらは様々な組織にウイルスが目立たないように残存していることや、炎症や凝固障害が持続していることが原因であると考えられる。
イベルメクチンは、ウイルスが細胞に侵入する能力を低下させ、また、免疫や血液の調整作用があることがすでに証明されているので
イベルメクチンはウイルスの細胞への侵入能力を阻害し、免疫や血液凝固の調整作用があることがすでに証明されているので、post-COVIDにイベルメクチンを使用することで、ほとんどすべての症状を軽減、短縮、さらには完全に改善できる可能性がある。