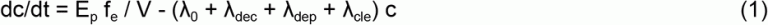コンテンツ
Indicators for Risk of Airborne Transmission in Shared Indoor Environments and their application to COVID-19 Outbreaks
https://www.medrxiv.org/content/10.1101/2021.04.21.21255898v1.full-text
Z. Peng, W. Bahnfleth, G. Buonanno, S. J. Dancer, J. Kurnitski, Y. Li, M.G.L.C. Loomans, L.C. Marr, L. Morawska, W. Nazaroff, C. Noakes, X. Querol, C. Sekhar, R. Tellier, T. Greenhalgh, L. Bourouiba, A. Boerstra, J. Tang, S. Miller, View ORCID ProfileJ.L. Jimenez
この論文はプレプリントであり、査読を受けていない(これはどういう意味ですか?この論文は、まだ評価されていない新しい医学研究を報告しているため、臨床診療の指針として使用すべきではない。
概要
COVID-19を含むいくつかの感染症は、感染者が放出したエアロゾルを感受性の高い人が吸い込むことで感染する。物理的な距離を置くことで短距離の空気感染は効果的に減少するが、距離を保っていても部屋の空気を共有することで多くの感染が発生している。我々は、このような状況における感染リスクの指標として、2つのシンプルなパラメータを提案する。
この2つのパラメータは、室内での空気感染を制御する重要な要素である、ウイルスを含むエアロゾルの発生率、呼吸流量、マスキングとその品質、換気と空気清浄率、居住者数、曝露時間を組み合わせたものである。
COVID-19のアウトブレイクは、これらのパラメータとの関係において、空気感染モデルと一致する明確な傾向を示しており、これらのアウトブレイクにおける空気感染の重要性が裏付けられた。発生規模とリスクパラメータの関係から、COVID-19の屋内感染リスクを最小化するためのパラメータ値を推奨することができた。パンデミック前の空間はすべて、緩和策に非常に敏感な状態にある。
麻疹の発生はCOVID-19よりもはるかに低いリスクパラメータ値で発生するが,結核の発生ははるかに高いリスクパラメータ値で観測される.両疾患とも空気感染が認められているため、COVID-19が麻疹よりも感染力が低いからといって、空気感染が否定されるわけではない。
今後のアウトブレイクの報告には換気に関する情報が含まれていることが重要であり、異なる疾患の空気感染を助長する状況についての知見を広げることができる。
1. はじめに
呼吸器感染症の中には、感染者が排出したエアロゾル(100μm以下)を他の人が吸い込むことで、感染しやすい人に病気を引き起こす空気感染の経路で感染するものがある(1-4)。麻疹、結核、水痘がこの経路で感染することは広く知られており(5, 6)、COVID-19の主要な、そして潜在的に支配的な感染経路はこの経路であるという認識が高まっている(7-13)。天然痘(14)、インフルエンザ(3)、SARS(15, 16)、MERS(6)、ライノウイルス(17)もエアロゾルを介して感染している、あるいは感染していたことを示す重要な証拠がある。
空気感染のシナリオとしては、以下の3つが挙げられる。
- (a)感染者と感受性者が互いに近接している(1~2m未満)、いわゆる「短距離空気感染」(18)で、物理的な距離を置くことで効果的に緩和される。
- (b)同じ部屋で空気を共有する「共有空間での空気感染」。
- (c)建物の中で個人が部屋を共有していない場合(あるいは非常に大きな部屋にいる場合)あるいはアモイガーデンでのSARS発生(16)のように建物間でも「長距離での空気感染」がある。
多くの場合、(b)と(c)は「長距離感染伝播」としてまとめられているが、これらの状況のリスクや伝播のリスクを軽減するために必要な行動には大きな違いがあるため、これらを分けることは有用である。
空気感染する病気は伝達性が大きく異なるが、どの病気も感染者の近くでは病原体を含むエアロゾルの濃度が高くなるため、近距離で最も感染しやすくなる。中程度の感染力を持つ病原体であるSARS-CoV-2については、室内の共有スペースでの感染を示唆する事例が多く報告されている。実際、COVID-19の集団発生は、比較的換気が悪く、30分以上にわたって多くの人が共有していた混雑した空間で報告されている。例えば、合唱団のリハーサル(11)宗教行事(19)バス(20)ワークショップの部屋(20)レストラン(4,21)スポーツジム(22)などが挙げられる。SARS-CoV-2が建物内で長距離感染したという記録はわずかしかない(23-26)。しかし、長距離感染伝播の場合、感染者同士を結びつけ、他の場所での感染を排除するための十分なデータが必要となるため、発見が難しくなる。これまでは、市中感染が全くない場合にのみ、長距離感染伝播を証明することができた(例:参考文献(14))。
世界のほぼすべての国でパンデミックが続いていること(そして将来のパンデミックのリスク)が生活のさまざまな側面に影響を与えていることを考えると、さまざまな室内環境の感染リスクを迅速に評価できることは、最も重要なことである。保育施設、幼稚園、学校、大学、店舗、オフィス、家庭、高齢者施設、工場、公共・民間交通機関、レストラン、ジム、図書館、映画館、コンサートホール、礼拝所、大規模な屋外イベントなど、さまざまな環境で、また気候や社会経済的条件が異なる中で、私たちが吸う空気の安全性を高めることが急務である。大多数の建物において、ウイルス曝露やその他の室内汚染物質によるリスクを低減するための実際の換気量や換気システムの有効性に関するエビデンスはほとんどない。しかし、COVID-19の発生から得られたデータは、国の建築基準法で定められた要件にもかかわらず、世界中の多くの建物で換気率が非常に低いことを一貫して示している。学校を安全に再開する方法から、リスクの高い職業環境での感染を防ぐ方法まで、多くの政策課題を解決するには、空気感染のリスクに影響を与える複数の相互作用変数を正確に定量化する必要がある。
空気感染のリスクを低減するための定性的なガイダンスが発表されている(27-29)。空気感染のリスク管理に役立つさまざまな数理モデルが提案されており(30,31)いくつかのモデルはCOVID-19に適応されている(32-35)。パンデミックをより効果的に管理するためには、さまざまな空間やイベントの種類に対する定量的な感染リスク基準を定義することが重要だ(36)。このような基準は,当局や政策立案者が,社会全体の感染リスクを抑制するために,どのような活動をどのような条件で許可するかを決定する際に利用することができる.我々の知る限り、このような定量的な基準は提案されていない。
ここでは,ボックスモデルを用いて室内のウイルスエアロゾル濃度を推定し,Wells-Riley感染モデル(30)と組み合わせる。この結合モデルを用いて、2つの定量的なリスクパラメータを導き出し、室内空気を共有する際のさまざまな状況における感染の相対的なリスクを比較することができる。これらのパラメータの関数として、COVID-19やその他の病気のパンデミックで観察された感染の傾向を調べている。最後に,このパラメータを用いて,異なる状況と緩和策の相対的なリスクをグラフで定量化する。
2. モデル開発
2.1. 感染の箱型モデル
箱型モデルでは,密閉された単一の空間を想定し,そこではウイルスを含むエアロゾルが,居住者の滞在時間に比べて急速に均一に混合されると仮定している。これは多くの状況でおおよそ当てはまるが、部屋の中で明確な方向性のある流れが発生したアウトブレイクなどの例外もある(19, 21)。この論文で使用された数学的表記法は、Supp.Infoの表SI-1にまとめられている。まず、マスバランス方程式を、密閉空間の空気中の感染性量子の濃度であるc(単位は量子m-3)で記述する。エアロゾルやウイルス粒子の濃度で書かれたモデルと比較すると、cには、感受性の高い人の肺へのエアロゾル粒子の沈着効率や、そのように沈着した粒子が感染を引き起こす効率、感染の多重度(MOI)などの効果を暗黙的に含めることができるという利点がある。空間における量子のバランスは、次のように書くことができる。
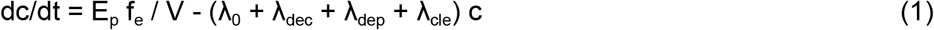
ここで、Epは空間に存在する感染者から室内空気中への量子の放出率(量子/h)feはウイルスを運ぶ粒子のマスクやフェイスカバーを介した呼気への浸透効率(感染者がフェイスカバーを着用しているかどうかの影響を考慮したもの)Vは空間の容積、λ0は外気との換気による量子の一次除去率(h-1)λcleは空気清浄装置(例:フィルタリングされた再循環空気)による量子の除去率(h-1)。 λdecはウイルスの感染力減衰率、λdepは空気中のウイルスを含む粒子の表面への沈着率である。Epは疾患に強く依存する重要なパラメータであり、エアロゾル放出率や唾液・呼吸液中の病原体濃度に基づくフォワードモデル(33,37)や、ここで用いたようなモデルを実際の感染イベントに当てはめて推定することができる(11,33)。
この方程式は、特定の状況に対して解析的または数値的に解くことができる。膨大な数の状況が考えられ、かなりの期間空気が共有されるような長時間のイベントに起因するアウトブレイクが一般的であることを考慮して、定常状態(dc/dt ∼ 0)が妥当な近似となるような十分に長いイベントを検討する。簡単にλ = λ0 + λcle + λdec + λdepと書くと、定常状態の感染性量子濃度は次のようになる。

イベントの最初に感染性量子がないという仮定の下で、定常状態にほぼ到達するには短すぎるイベントに対して、乗算係数rssを適用して、イベント全体で平均化された量子濃度(cavg)の定常状態での濃度からのずれを補正することができる(詳細はSupp.Info.のSI-1セクションを参照)。

ここでは、アウトブレイクの解析を目的としているため、以下のアウトブレイクの解析に適用できると考えられる、空間内に1人の感染者しか存在しないと仮定する。これにより、1人の感染者が存在することを条件とした感染確率を計算することができる。また、感染者が存在する確率が、ある場所や時間における病気のパンデミックを反映していると仮定すれば、このモデルは絶対的な感染確率を計算するようにも定式化できる(例えば、参考文献(32,38))。
そして、空間に存在する感受性の高い人(Nsus)のそれぞれが吸い込む感染性量子(n)で表される線量は、次のようになる。

ここで、fiはウイルスを運ぶ粒子のマスクやフェイスカバーを介した吸入効率(フェイスカバーを着用している居住者の割合の影響を考慮したもの)Bは感受性の高い人の呼吸量、Dは感受性の高い人全員が同じであると仮定した曝露時間である。代入する。

予想される二次感染の数は、nの増加とともに単調に増加する。個々の感受性の高い人について、感染性量子の定義により、感染の確率は(30)となる。

nの値が小さい場合、指数関数のテイラー展開を用いることで、Pを次のように近似することができる。

そして、予想される二次感染の総数は次のようになる。

このように、二次感染の数は、nの値が小さい場合は線形に、大きい場合は非線形に増加する。ここでは、リスクパラメータの定義と計算を簡略化した形で行っているが、以下の図1bのアウトブレイクの結果を当てはめるために、式6を使用している。
図1文献で報告されているCOVID-19,結核、麻疹のアウトブレイクについて
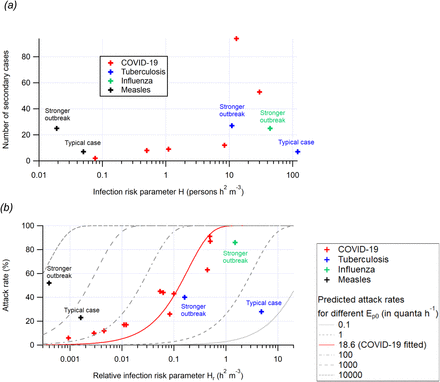
(a)二次感染者数とリスクパラメータH、(b)攻撃率と相対リスクパラメータHrを比較。
2.2. 空気感染のリスクパラメータ
共有空間での空気感染に対するハザードパラメータHを定義する.Hの目的は,与えられた空間でのイベントを定義するパラメータ,特にリスクを低減するために制御可能なパラメータに対するNsiの依存性を捉えることである.制御可能な行為をより良く捉えるために,Ep と B を制御可能な要因と制御不可能な要因に分けた。ここで、Ep0とrEは、それぞれ、感染者が安静にして口呼吸のみ(発声なし)の場合のクアンタ排出率と、ある程度の発声や体力を伴う活動を行った場合のEp0に対する排出率向上係数である(詳細は表SI-2a参照)。BはB0×rBで表される。ここでB0とrBは、41歳から51歳までの座っている感受性の高い人の体積呼吸数(数値的にはすべての年齢層の平均値でもある)と、一定の身体的強度の活動と一定の年齢層の活動に対する相対的な呼吸数増加係数(対B0)である(詳細は表SI-2b参照)。Ep0は不確かなものであり、集団間で大きく変動する可能性が高く、感染期間中は時間とともに変動する(33,37,39-41)。また、COVID-19 B1.1.7 のように伝染力の強い新種のウイルスによって増加する可能性もあり、伝染力の増加がウイルス放出量の増加または感染量の減少(いずれもクアンタ放出率の増加につながる)によるものと仮定している(42,43)。なお、いくつかの変異体は原理的に、ある人の感染可能期間を長くすることで伝染性を高めることもできるが、それだけではある状況下での量子放出率は高まらない。B0は比較的よく知られており,感受性の高い人の年齢,性別,体重に加え,身体活動レベルによっても変化する。rEとrBはEp0に比べて不確実性が低く,特定の身体活動や発声活動の関数である(33, 37, 44)。そのため、特定の制御可能な要因の影響を定量的に把握するのに有効である。ここで検討した要因以外にも、肺炎や喘息などの呼吸障害を持つ患者の呼吸努力など、ウイルス排出量の変動につながる要因があるかもしれない(45)。そのような要因は、将来的にテーブルを更新する際に取り入れることができる。
そして、PとNsiは、Ep0,B0,およびその他の制御可能な要因の積の関数として、次のように表すことができる。

ここで、Hはハザードパラメータである。

λdec ∼ 1.1 h-1 (46) が COVID-19 で報告されている。λdec は温度と相対湿度に依存し(47, 48)、λdep は粒子径、空間の形状と空気の流れに依存する。1~5μmの呼吸器系の粒子径は、会話などの活動による高い放出率(49)と低い沈着率の組み合わせにより、COVID-19のエアロゾル感染に関与すると考えられている。典型的な家具付きの室内空間におけるλdepは、この粒子径範囲で0.2~2h-1に及び、大きな粒子ほど沈着が速い(50)。小売店、レストランやバー、交通機関などの多くのセミパブリックな空間では、換気のデータはほとんどない。 λcleは、そのようなシステムが使用されていない場合の0から、適切なサイズのシステムでは数h-1まで変化する。清潔な外気との換気はほとんどの状況で重要であるが、ウイルスの崩壊と沈着は寄与する可能性が高いが、COVID-19については現在の情報ではより不確実である。特に、感染性ウイルスを含むエアロゾルのサイズ分布は不確かである。
ここでは、沈着と感染性の減衰の割合が換気や空気清浄に比べて小さいため、無視できるという最悪のシナリオを考えている。また,同じリスクパラメータを用いて異なる空気感染症を比較することも可能である.これによって得られるのが

Hは次のように言い換えることができる。

となる。

空間にいるすべての人が感染しやすいと仮定すると、Lは、空間にいる人一人あたりの換気量と空気清浄率に相当する(参考文献(54-56)などのガイドラインでは、通常、リットルs-1人-1で表される)。その場にいる人の何割かが病気に対して免疫を持っている場合、Lは指針の対応する個人換気量よりも大きくなる。換気指針に精通している人にはこのような再表現が有用であるが、空間に入れる人数はこのリスクパラメータで検討できる重要な変数の1つであるため、今後のほとんどの分析では式11の形式を維持する。
もう一つのパラメータを定義する。

というパラメータを定義した。このパラメータは、活動の種類や顔のカバーの選択には依存せず、屋内空間における感受性の高い人々の存在の特徴を捉えるだけで、彼らの行動の特徴は捉えない。
1人の感染者がいる場合の個人の感染リスクについては、条件付感染確率Hrに比例する第3のパラメータである相対リスクパラメータを以下のように定義する。

感染者が存在するかどうかが不明な場合、感染者数(Ni)の期待値は、居住者数(N)と居住者が感染者である確率(地域人口における感染者の有病率(ηI))の積であるため、Hは感染の絶対確率(Pa)の近似的な指標となる。次に

複数の潜在的な感染者が存在する状況(例:病院のCOVID病棟)では、リスクパラメータに感染者数を乗じる必要がある。
3. 応用例
3.1. COVID-19 の文書化されたアウトブレイクに対するリスクパラメータの値
簡略化されたリスクパラメータの重要な利点は、科学文献に記録されているアウトブレイクに対してその値を計算できることである。文書化されたCOVID-19の発生に対する値を表1に示す(rEとrBは、それぞれのケースで考えられる活動の種類(33,37,44)に基づいて推定されており、典型的な値は表SI-2を参照)。また、空気感染することが広く認められている結核や麻疹の文献に記載されているアウトブレイクや、明らかに空気感染によるものと思われるインフルエンザのアウトブレイクの値も掲載した。
表1:文献に記載されている集団発生のパラメータ
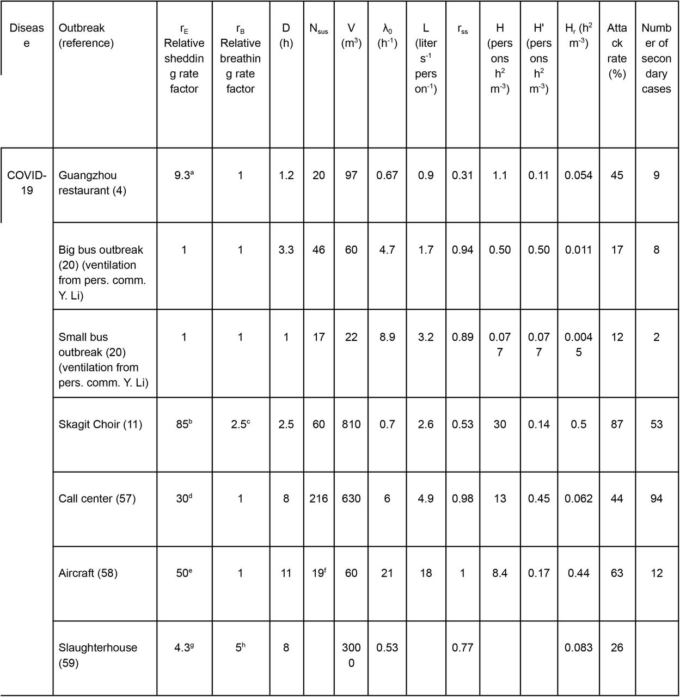
欠落しているパラメータは、文献に記載されている情報からは算出できなかった。
COVID-19による集団発生は、リスクパラメータH〜0.09-30人h2 m-3の約2.5桁の範囲で記録されていることがわかる。また、これらの集団発生の二次感染者数は、一般的にHとともに増加している(Figure 1a)。閾値である0.05人h2 m-3を大きく下回る値を維持することで、発生を抑えることができると考えられる。
Hrは、表1で報告されているアウトブレイクの攻撃率とよく相関している(図1b、HrはHよりも多くの文献のアウトブレイクで計算できる)。COVID-19の発生はHr>0.001h2m-3で観測されるため、パンデミック中は可能な限り屋内活動をこの値以下の条件に制限すべきである。
Box/Wells-Rileyモデルを用いて,攻撃速度対Hrのデータセットにトレンドラインをフィットさせた。フィッティングパラメータはEp0,すなわち基本的なクアンタ排出速度(呼吸のみで発声しない場合)である.フィッティングの結果,Ep0は18.6量子h-1となった(簡単のため,全乗員のB0=0.288m3 h-1と仮定)。この値は,Buonannoらが提案した値(2量子h-1)よりも高いが(33,37),これらの著者が提示した不確かさの範囲内である。このトレンドラインに基づいて推定された攻撃速度は、実際の攻撃速度と高い相関性を示した(r2 = 0.90; Figure SI-2)。
これは、COVID-19の大発生が空中で発生していることを裏付けるものである。もし、この大発生が飛沫感染や大規模飛沫感染の主要な要素を持っていたとしたら、ここでは考慮されていない他のパラメータに依存し、全体的にリスクパラメータとの相関はかなり低くなると予想される。
3.2. 建物のパラメータと人間の活動の影響
各ケースで行われる活動の種類(rEとrBで把握)は、これらのケース間のHの違いに大きく寄与している。人間の活動を考慮に入れない場合、パラメータH’は0.09-0.56という狭い範囲にしか及びません。これはおそらく、多くの公共の屋内空間における一人当たりの換気量が似ていること(数リットルs-1人-1のオーダー(54))と、一般的なイベントの長さ(時間単位)が似ていることによる。
Hと同様に、表1に示した集団発生時のHrの値のばらつきも、rEとrBに大きく起因している。Vとλ0は建物の特性であり、上述のようにDは通常、時間単位であるため、これらを考慮しなければ、すべての発生のHrは0.001〜∼0.01h2 m-3の狭い範囲で変動することになる。このことから、単一の感染者が存在する場合、室内活動の発声や身体的強度のレベルを下げることは、感染しやすい人の感染リスクを下げるために非常に効果的な方法であることがわかる。また、イベントの長さを短くすることも有効であるが、この場合、式(15)で示されるように、占有率を下げることはできない。
最も目に見えるアウトブレイクのいくつかは、他の人よりも高い割合でウイルス粒子を排出するスーパーエミッターの個人に関連している可能性がある(45, 66-68)。もしそうであれば、スーパーエミッターではない個体の存在下での有意な感染に対する実際のHr値は、ここで決定した値よりも高い可能性がある。しかし、スーパーエミッターが重要であれば、全体の拡散に対する貢献度も高くなるため、そのような事象が発生する確率を下げるために、リスクの低減を図るべきである。
3.3. 他の空気感染症の発生に対するリスクパラメータの値
表1と図1には、空気感染の大きい他の3つの病気、すなわち、結核、インフルエンザ、麻疹の屋内での発生がいくつか報告されている。アウトブレイクが同程度の二次感染者数または発病率を持つためには、HまたはHrがCOVID-19よりも結核とインフルエンザでは高く、麻疹では低くなる必要がある(図1)。なお、麻疹の集団感染では多くの子どもがワクチンを接種していたが、感受性の高い子どもの数を考慮することで、リスクパラメータの枠組みを適用することができる。この違いは、主にEp0の違いによるものである(結核とインフルエンザでは低く、麻疹では高い;図1b)。麻疹のEp0が高いということは、呼気中に浮遊する麻疹ウイルスの量が多いか、麻疹ウイルスの用量反応曲線がSARS-CoV-2よりも急峻であるか、あるいはその両方が考えられる。麻疹のような伝染性の高い新種の病気は、室内のほとんどの状況でスーパースプレッディングが起こりやすい。一方で、結核やインフルエンザは感染力が弱い。結核の感染は、未治療の感染者が何年も感染力を維持することで助かる(69)。インフルエンザの集団発生は、指標となる患者が常に咳をしている状態で、換気設備のない飛行機の中で発生したもので、この病気の極端な例である(64)。ほとんどのインフルエンザ患者が排出するウイルス量はかなり少ない(70)。
麻疹と結核の病原体はどちらも空気感染すると広く認められていることを考えると、図1bのCOVID-19の中間的なリスクプロファイルは、よく言われる議論に反して、空気感染と矛盾するものではない(71, 72)。病気の伝染性は必ずしも感染経路を示すものではない(73)。空気感染する病気は、排出されるウイルスの量、空気中のウイルスの生存率、感染の用量反応関係などのパラメータによって伝染力が変化する。唯一の基本的な要件は、感染が病気として存続するのに十分である必要があるということであり、COVID-19はこれまでのところ問題を抱えていない。
3.4. 異なる状況下での相対的リスクのグラフ表示
屋内イベントで感染者が存在するかどうかがわからない場合、すべての居住者を感染者の可能性として考慮する必要がある。ここでは、居住者が感染者である確率は、地域の人口における感染者の割合(ηI)と同じであると仮定する。Hはアウトブレイクのリスクを示している。その結果、リスクは、発声レベル、イベントの継続時間、換気、マスク着用のほか、居住性にも依存する。Jonesら(27)は、これらの要因に対する感染リスクの依存性を表2のように表形式で推定している。しかし、彼らはそれを定性的にしか行っていない。今回、Hをリスクパラメータとして導入したことで、さまざまな条件でのHの値をもとに、より定量的にリスクを評価することができるようになった(表2)。実際のリスクはηIにも依存し、高リスクの閾値(表2の赤セル)の選択は主観的なものであるが、表2のリスクパラメータ(H値)は、文献(27)の対応する表よりも小さな範囲で変化しているようである。また、屋外(屋内よりもはるかに換気が良い)にいることは、Jonesらが推定したよりも大きな期待利益をもたらすことを示している。
表2:参考文献(27)の図3と同じフォーマットで、異なる条件での共有空間における空気感染リスクパラメータの値(H、単位:人h2 m-3)
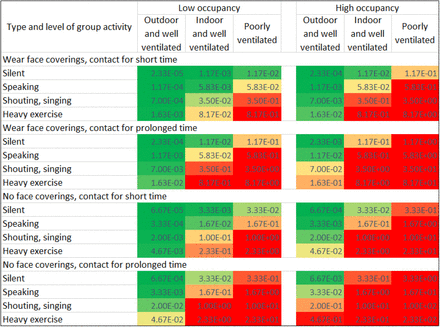
活動の種類(「激しい運動」)を追加している。セルの色は H の値に応じて、緑(0 人 h2 m-3)黄(0.05 人 h2 m-3)赤(≧0.5 人 h2 m-3)と変化する。
占有率は、感染者が存在する場合には攻撃率に影響しないが、感染者の存在が不明な場合には、占有率は2つの意味でリスクに影響することに注意が必要である。したがって、占有率を下げることは二重のメリットがある。
3.5. プレパンデミックおよび緩和シナリオによる屋内空間のリスク評価
プレパンデミックの状況下でのいくつかの典型的な公共空間のリスクパラメータHの値を図2に示し、表SI-4に集計した。すべてのプレパンデミック環境における H は 0.05 人 h2 m-3 またはそれ以上のオーダーであり、パンデミック中に発生する大きなリスクを示唆している。換気量は、故障やメンテナンス不足、省エネのために公式の指針よりも低くなっていることが多い。標準以下の換気では、パンデミック発生のリスクが大幅に高まる。しかし、パンデミック前のすべての空間は、緩和策に非常に敏感な状態にあると言える。したがって、同様の環境で感染リスクを低減するためには、換気や空気清浄の強化、会話時の声の大きさの低減、占有率の低減、占有時間の短縮、マスクの着用などの緩和策が必要である。緩和策を実施すれば、これらの環境でのHは0.01人h2 m-3のオーダーまで下げることができ、大規模なパンデミックを避けるのに十分な低さとなる。
図2:
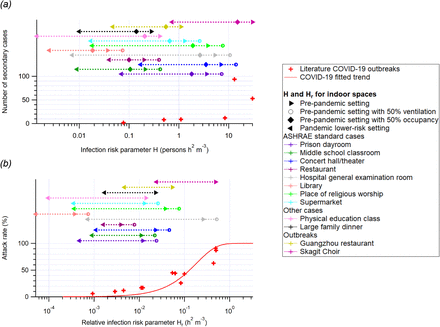
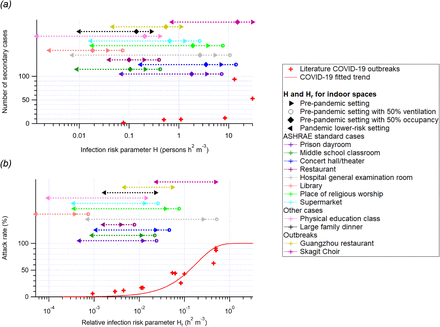
図1と同じフォーマットだが、COVID-19のみを対象としている。また、表SI-4に記載されているいくつかの一般的な室内状況のH値とHr値を示する。低い稼働率を除いてプレパンデミックの設定をした場合のH値と、低い換気量を除いてプレパンデミックの設定をしたASHRAE標準ケース(54)のH値とHr値を比較のために示した。
3.6. 特定の状況におけるリスクパラメータの算出
特定の状況におけるH、H’、Hrの計算は、オンラインで自由に利用できるCOVID-19エアロゾル伝播推定装置に実装されている(32)。この推定器は、文献(11)および本稿で述べたエアロゾル伝染モデルを実装した一連のスプレッドシートである。ユーザーは、オンラインのGoogleスプレッドシートにコピーしたり、Microsoft Excelファイルとしてしたりして、それぞれのユーザーが関心を持つ状況に適応させることができる。このモデルは、特定の状況におけるリスクを推定したり、さまざまな対策(換気量の増加、マスキングなど)による感染の減少を検討したり、より複雑なモデルに組み込むためのエアロゾル感染モデルを理解したりするために使用できる。また,このモデルでは,室内リスクの追加指標として,活動中の平均CO2濃度を推定することができ,感染リスクとCO2濃度の関係の調査を容易にしている(38,74)。図SI-1に推定装置のスクリーンショットを示す。
さらに、本論文の表2を、ここで使用したものとは異なるパラメータセット(表SI-2に示す)で再計算できるシートも用意した。
4. 結論と提言
Box/Wells-Rileyモデルを用いて、室内空間を共有する際の空気感染の伝達と空間のパラメータとの関係を調査した。二次感染数の式を導き出し、この式の制御可能な項を2つの空気感染リスクパラメータ、HとHrに分離した。
その結果、既知のCOVID-19のアウトブレイクでは、Hrの値が大きくなるにつれて攻撃率が上昇するという一貫した関係が見られた。このことから、これらの大パンデミックでは空気感染が重要であり、ここで使用したモデルは空気感染に重要なプロセスを捉えているという確信を得ることができた。
Hrが0.001 h2 m-3以上のオーダーになると、個々の居住者のCOVID-19感染リスクが大きくなり始める。文献に報告されている室内環境におけるCOVID-19の主なアウトブレイクの最低Hは約0.1人h2 m-3である。ほとんどの参加者が感染した超拡散イベント(例:Skagit Choir(11))では、Hは桁違いに高くなる可能性がある。しかし、人間の活動に依存する要因を考慮しなければ、本稿で取り上げたすべてのアウトブレイクのH’は、∼0.1-0.5 person h2 m-3である。公共の屋内空間のH’値は通常、この範囲に収まっているか、それに近い値となっているが、これはおそらく、一人当たりの換気量と公共のイベントの継続時間が似ているためである。標準以下の換気では、集団発生のリスクが大幅に増加する。しかし、分析したパンデミック前の例では、すべての空間が緩和策に非常に敏感な状態にあった。
COVID-19の感染の相対リスクは、空気感染する2つの有名な病気、伝達性の高い麻疹と伝達性の低い結核の中間に位置している。これは、COVID-19の感染力が麻疹よりも低いからといって、空気感染を否定するものではないことを示している。これらのリスクパラメータは、この枠組みでいくつかのアウトブレイクが特徴づけられれば、他の空気感染する病気にも適用できる。このアプローチは、建築システムの設計や改修にも役立つだろう。麻疹のように伝達性の高い新しい病気の場合、屋内での活動を安全に行うことは非常に困難である。
結論として、我々の分析では、COVID-19が地域社会で広がっている場合、ほとんどの屋内空間でのエアロゾル感染リスクを抑えるために、緩和策が必要であることが示された。効果的な対策としては、発声を抑える、激しい運動を避ける、時間を短くする、占有率を下げる、よくフィットした高品質のマスクを着用する、換気を良くする、ウイルス除去対策を追加する(HEPAフィルターの使用など)などが挙げられる。多くの状況では、複数の「保護層」の使用が必要であるが、単一の対策(例:マスク)では、リスクを低いレベルまで低減できない場合がある。私たちは、これらの対策の一部または全部を組み合わせることで、Hを0.01人h2 m-3近くまで下げることができることを示した。これにより、感染者がいても、予想される二次感染者の数が1よりも大幅に少なくなり、大規模なパンデミックを回避できる可能性がある。
表&図
原文参照