コンテンツ
The Problem With The TOGETHER Trial
https://doyourownresearch.substack.com/p/the-problem-with-the-together-trial?s=w
Alexandros Marinos
2022年4月14日

TOGETHER試験は、方法論的には驚異であり、イベルメクチンがCOVID-19に効くはずがないことを証明するものとして歓迎されてきた。
しかし、私は、この試験のデザインが洗練されているにもかかわらず、その実施には欠陥があり、その結論は幻想に過ぎないと考えるようになった。この記事では、試験責任者自身が発表した資料を用いて、その理由を明らかにする。
だからといって、イベルメクチンが効くとは限らないが、特定の分子に対する見解にかかわらず、公正な考えを持つ読者なら、試験責任者が発表し、ここで分析した証拠を見直すだけで、この結果を額面通りには受け取れないということに同意してもらえるものと信じている。
TOGETHER試験はAdaptive Platform試験であり、昨年来、多くの論文を発表している。最近の論文は、様々な文書や所見から研究の文脈を再構築し、試験の成果から生じた多くの疑問に答えることを目的とした、幅広い専門分野にわたるオンライン上の取り組みに火をつけた。一連の出来事について、真実を示す唯一の権威ある情報源は存在しないため、我々は以下の文書を含む断片からハンプティ・ダンプティを再構築することを余儀なくされている。
- Hydroxychloroquine and Lopinavir/Ritonavir の論文(JAMA)
- 2021年8月6日のグランドラウンドプレゼンテーション
- フルボキサミン プレプリント(Medrxiv)
- フルボキサミン 論文(Lancet)
- イベルメクチン 論文発表(NEJM)
- 2022年3月18日発表
- TOGETHER試験のプロトコル、計画、承認について
- Clinicaltrials.govの登録状況
オンラインコミュニティが特定の人工物に注目したときに起こりがちなことだが、多くの懸念が提起されており、その中にはより妥当なものもある。しかし、TOGETHER試験に関しては、はっきりとした懸念の信号が発せられている。この裁判を理解するためのオンライン努力を目録化したあるサイトによると、この裁判に関して提起された懸念は現在43件あり、そのほとんどは本当に妥当なものであるとのことだ。

この問題の数々を「ギッシュギャロップ」と片付けるのは簡単だ。そして実際、43以上の異なる問題が1つの原稿に存在することはあり得ないことだ。そのため、ノイズとして片付けてしまう人もいるかもしれない。この記事では、リストアップされた問題のほとんどが、実際には別個のものではなく、TOGETHER試験のプロトコルの中心的な失敗に深く関連していることを実証する。
アルゴリズムの物語
しかし、そこに到達するためには、鳥瞰図から始めて、ズームアウトする必要がある。TOGETHER試験には、多くの医薬品の試験が含まれており、異なるアームが異なる時期に開始され、終了した。この分析で特に関心のある2021年1月から8月までの期間、試験の主要なアーム(メトホルミン、低用量イベルメクチン、高用量イベルメクチン、フルボキサミン、プラセボ)をまとめると、大まかに次のような時系列になる。
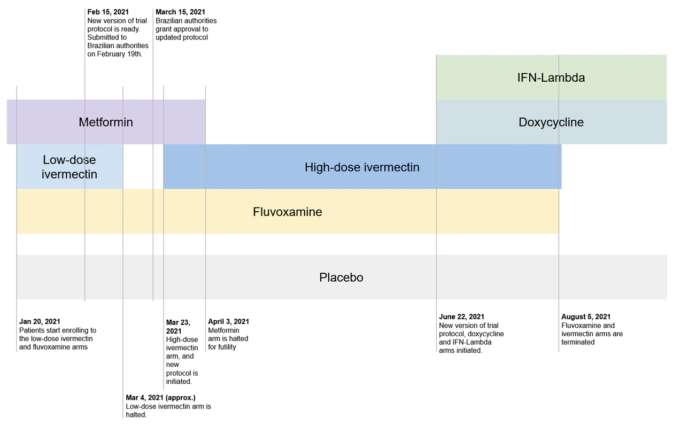
何が悪かったのかを説明するには、患者の無作為化と割り付けを担当したアルゴリズムの立場から、この試験の主な出来事を振り返るのが一番だ。生物学に関しては、私は口が過ぎるという人もいるが、アルゴリズムは実際、私の専門分野の一つだ。
2021年8月6日に治験責任医師が共有した登録グラフを参考に、ナビゲートしていく。
Together 2021年8月6日時点の経時的な試験募集状況(出典)
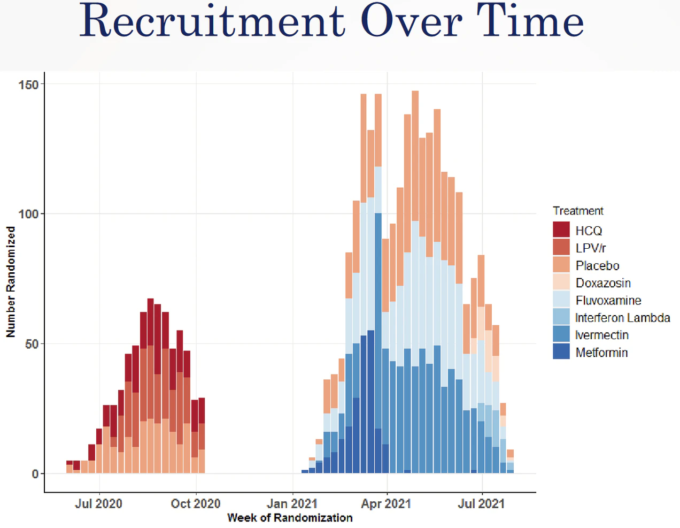
データを抽出するのはかなり難しそうだが、グリッドを適用することで、週ごとの各アームの登録者数を推測することができる。登録者数は、TOGETHER試験の発表論文によって裏付けられており、かなりの物語を物語っている。
2021年の実験の割り付けは 2021年1月15日に開始される。患者が続々と集まり、最初の患者はメトホルミンに割り振られる。その後数週間、登録のペースは上がっていく。フルボキサミン、イベルメクチン(低用量)メトホルミン、プラセボの4つの群に患者を割り当てることができる。アルゴリズムの仕事は、全体の患者数から見て各群の相対的なバランスを維持しながら、患者を異なる群に配置することだ。また、このアルゴリズムは、試験に参加する多くの施設が、各群にほぼ同数の患者を配置できるようにすることも試みている。専門用語では、この方法はブロック無作為化、施設ごとの層別化、可変患者セットサイズと呼ばれている。これは、アルゴリズムが各施設から患者のブロックを作成し、各ブロックに十分な数の患者がいることを確認し、任意の時点で登録可能なすべての群に均等に、しかしランダムに割り当てることができるようにすることを意味する。例えば、1ブロックに8人の患者を含み、2人の患者を4つの群に割り当てることができる。ブロックの大きさは可変で、最小ブロックサイズの倍数以内であれば、ある種の偏りを防ぐことができる。
試験開始からやっと4週間が経過した2月15日までに、試験プロトコルの新しい改訂版が作成された。その時点で、19人の患者がイベルメクチン群に割り当てられていた。新しいプロトコルでは、試験のやり方が大きく変わったことが書かれていた。
- 低用量イベルメクチン群は中止され、代わりに3倍以上の高用量イベルメクチン群が投与されることになった。
- 投与方法は根本的に異なる。プラセボ群、非群のすべての患者が1日2回の治療を10日間受けるのではなく、それぞれの治療が独自のスケジュール(3日間、10日間など)に従って行われるのである。一方、プラセボ群の患者は内部的に小さなグループに分類され、それぞれ活性群を模倣したプラセボスケジュール(3日間プラセボ、10日間プラセボなど)に従いる。
- SARS-CoV-2ワクチン接種が、試験実施基準のひとつから除外基準に変更される。
- 新たに2施設が加わり、3施設から5施設となる。
- 主要評価項目は、小児科入院期間12時間以上から小児科入院期間6時間以上に変更された。
最初の変更が圧倒的にインパクトがあり、この変更の説明として、NEJMのイベルメクチン論文にはこう書かれている。
擁護団体からのフィードバックに基づき、我々はプロトコルを修正し、イベルメクチンの3日間投与を明記した。
この研究の著者にはCraig Rayner博士が含まれており、彼は、試験管内試験の結果にあるように、イベルメクチンが処方される一般的な用量以上では、COVIDに影響を与えるような血漿濃度レベルに到達できないことを強力に主張していることに注目すべきだ。この議論が誇張されているか無効であるかにかかわらず、もしTOGETHERチームが血漿濃度について理解していたならば、なぜ当時のコンセンサス勧告よりも大幅に低い用量で試験を開始し、有効性を裏付けるものが全く存在しなかったのか不明である。
TOGETHERのイベルメクチン試験の当初の投与量は、400mcg/kgの1回投与と報告されているが、実際には60kgで投与量の増減を停止していることに留意する必要がある。BMI中央値が30の試験で、ブラジル人男性の平均身長を考えると、男性の平均体重は90kgにはるかに近いと予想され、男性の有効量は267mcg/kgに近くなると思われる。そして、体重が多いほど(つまりCOVID-19によるリスクが高いほど)患者が蘇生した1kgあたりの投与量は少なくなる。体重の重い患者の総投与量を制限する正当な理由を研究文献で見つけることができなかった。これはTOGETHER試験の工夫のようだ。
だから、投与量を増やすのは間違いなく正しく、この修正したプロトコルを2021年2月19日にブラジルの倫理委員会であるCONEPに提出し、承認されたのだ。
適応試験においては、データ・安全性モニタリング委員会(DSMC)などと名付けられた委員会が、このような大きな変更を決定する役割を担っている。この委員会がデータやその他のフィードバックを検討し、低用量イベルメクチン群を中止し、新しいプロトコルを決定して地元当局に提出するものと思われる。実際の一連の出来事は、この予想と一致しないようだ。CONEPが新しいプロトコルを検討している間、患者は引き続き低用量イベルメクチン群に割り振られ、依然として1日治療プロトコルが適用された。1つは、治験責任医師が低用量では効果がないと判断して投与量を変更した場合、さらに患者を割り当てるのは倫理基準違反と思われることだ。第二に、CONEPに申請したように、この試験は中止されることになっているので、収集されたデータはあまり意味がない。このことは、DSMCが試験参加者の信頼に背く決定を下して、非難されるべき試験群に参加させ続けたのか、それとも治験責任医師がDSMCを完全にバイパスして、自らプロトコルを修正する決定を下したのか、という不快なジレンマを我々に残すものである。
理由は定かではないが、3週間後、59人の患者が生まれた3月4日、低用量イベルメクチン群は中止され、CONEPの決定はまだ保留されたままだった。その時点で、このアルゴリズムは運用のパラメーターを変更しなければならなくなった。3つの治療とプラセボ群をカバーできるブロックを作る代わりに、残りの2つの治療(フルボキサミンとメトホルミン)とプラセボ群に対して同じことをしなければならなくなったのである。次の2週間と変化については、現在半減している低用量イベルメクチン群に割り当てる患者がいなかったため、これら3群への割り付けが増加した。
CONEPによると、新しいプロトコルを実施するための認可は3月15日に下りたという。イベルメクチンの論文の著者は、見たところ誤って3月21日に承認されたと報告している。ともかく、新しいプロトコルは3月21日にclinicaltrials.govに登録され、3月23日から高用量イベルメクチン群に患者が割り付けられ始める。
今後数週間は、この国のパンデミック、特にすべての活動拠点があるベロオリゾンテで最悪の事態が起こるだろう。
イベルメクチン大量投与群が始まると、アルゴリズムは患者を積極的にその群に割り当て、プラセボ群やフルボキサミン群、メトホルミン群には予想以上に少ない人数を割り当てる。3月22日の週には、57%(83/146)の患者がイベルメクチン群に割り付けられた。翌週は41%(37/90)の患者だ。
この試験で最も重要な10週間を、治験責任医師が公開したデータから、パーセンテージで以下に示す。各群が週ごとにほぼ均衡していることが予想されるが、その代わりに乱高下していることがわかる。
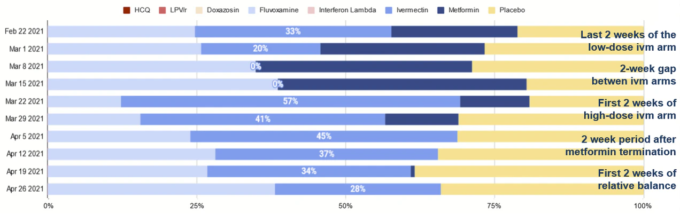
この図は、5つの異なる週の組として読むことができ、そこでは配分が変わり続けている。
- 1-2行目:イベルメクチン低用量群の最後の2週間
- 3-4行目:イベルメクチン低用量群の2週間の間隔
- 5-6行目:高用量イベルメクチン群の最初の2週間
- 7-8行目:メトホルミン投与終了後の2週間
- 9-10行目:バランスが回復する最初の2週間
1:1:1:1:1の無作為化スキームでは、割り付けは25%(3群しかない場合は33%)程度になると予想されるのに、なぜアルゴリズムはこんなに見事に誤作動したのだろうか?
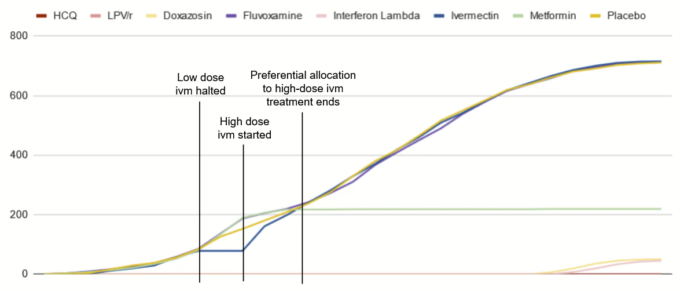
この不連続性と最終的なキャッチアップは 2021年の異なるarmへの募集を累積して見ると明らかになる。
私の仮説は、割り付けアルゴリズムが、元のイベルメクチン群を終了させ、新たに高用量群を作るのではなく、「再活性化」させるように設定されたことだ。イベルメクチン群が再びアクティブになったことで、アルゴリズムは、3群試験に対応するために前の週に作られたブロックが本質的に不完全であるかのように動作したのだ。そのため、適切な患者が来ると、イベルメクチン群に偏って割り当てられ、3群ブロックが埋め戻され、4群ブロックになった。新しいプロトコルで追加された2つの施設は影響を受けず、新しいブロックがゼロから作られた。プロトコルの実施に伴い、新しい施設が追加されたことは、その週のイベルメクチン治療群への割り付けが実際には100%ではなく、57%であったことを説明するのに役立つ。
波及効果
アルゴリズムの観点からは、臨床試験のデータモデルの状態とのアンバランスを修正したことになる。しかし、現実の世界では、これは盲検化、無作為化、コントロールの面で大きな問題を引き起こした。医学研究のゴールドスタンダードと言われるDB RCT試験のポイントは、二重盲検化、無作為化、プラセボ対照であることだ。あるプロトコルで採用されたプラセボ患者と、別のプロトコルで採用された治療患者をマッチングさせるというアルゴリズムの誤作動は、これらの重要な特性をそれぞれ損なっている。では、その問題点を詳しく見ていこう。
盲検化
特定の週の患者が特定の薬の治療群に偏っていることが分かっていると、DB RCTがコントロールするはずの多くのバイアスを引き起こす機会を与えてしまう。この盲検化の失敗は、新しいプロトコルが対照群を異なる投与量のサブグループに分割することを決定したときに導入された問題をさらに悪化させるものだ。ある患者が3回投与されるのを見た人は、その患者がイベルメクチンを投与される確率がランダムより高いことを知ることになる。この2つの問題の組み合わせにより、試験の主催者は、特に最初の数週間は、3剤投与レジメンの患者がイベルメクチン治療の患者であることを高い信頼性(75%以上)で伝えることができるだろう。さらに、3剤投与患者はプラセボか治療薬かによって異なる文字グループに割り当てられるので、最初の数週間は通常よりもさらに偏った文字グループの相対頻度を観察すれば、誰がイベルメクチン治療を受けているか、誰がイベルメクチン様3日プラセボを受けているか、誰が異なる群に割り当てられたかを正確に把握できるように、名目上盲目のスタッフがなるのである。
無作為化
言うまでもなく、1:1:1:1:1の無作為化方式(ブロックと層別化を使用した場合でも)は、以下の「時間経過による採用」の図で肉眼で見える割付異常が発生してはならない。無作為化アルゴリズムの特性上、多少の変動が生じるはずで、それが回復するようにコード化された理由だろうが、はっきり言って、これは起こるはずのないことなのだ。
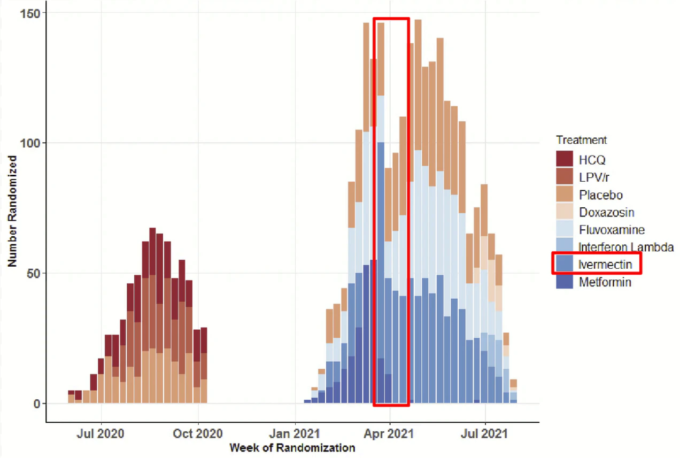
同じデータを積み重ねずに見ると、さらにわかりやすい。2021年の3月と4月頃の週が突出しているね。
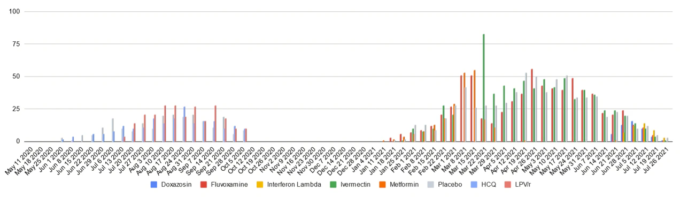
コントロール このグループが発表した論文から明らかになったことは、ブロックバックフィリング仮説と一致することだが、高用量のイベルメクチンを新たに投与された患者は、3月23日以前の週に治療を受けたプラセボ患者とマッチングし、別のプロトコルで選択されたことだ。著者らは論文の中でこれを明確に否定しているが、彼らがこれまでに発表したデータを整合させる方法は他にない。RCTの基本原則に反するという明白な問題の他に、我々が確認できる2つの巨大な交絡要因がある。
まず、プロトコルの変更である。当初のプロトコルは、SARS-CoV-2のワクチン接種を参加基準として扱い、これらの患者を高リスクと分類していた。3月21日に制定されたプロトコルは、SARS-CoV-2のワクチン接種を除外基準としており、ワクチン接種を受けた患者は、他の要因にかかわらず、試験への参加から除外されることを意味している。ワクチン接種の可能性のあるプラセボ患者とワクチン接種のない治療患者を比較することは、誰も思いつかないプラセボ対照試験である。
さらに、ガンマ変角波は第1期で増加し、第2期で絶対的なピークに達しており、2つの患者集団が互いに大きく異なるもう一つの理由を示している。
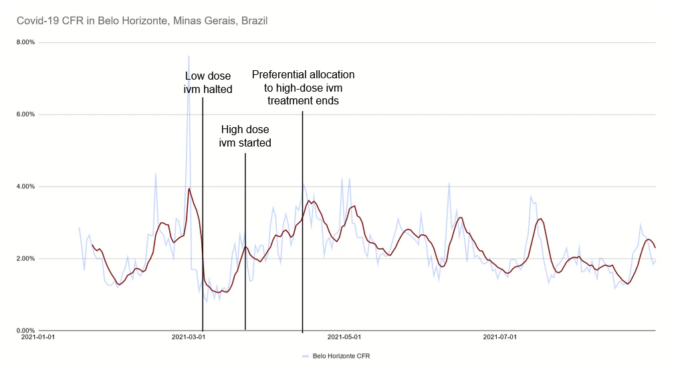
出典 ブラジル保健省 / covid.saude.gov.br
ベロオリゾンテ市(割付中止時に活動していたすべての試験施設を含む)の現地データを使用すると、プラセボ群が優先的に割付された期間の予想CFRは、高用量イベルメクチン群に過剰に割付された直後の期間の予想CFRの半分となる可能性が十分にあることが分かる。この試験では、高リスクの患者が明確に選択されたため、患者間のCFRは大幅に高くなり、その差はより大きな影響を与えることが予想される。実際、メトホルミン、フルボキサミン、イベルメクチンの論文で報告されているプラセボ群の結果を組み合わせると、イベルメクチン高用量プラセボ群開始からメトホルミンプラセボ群終了までの間の死亡率を推測することができる。実際、死亡率は2.6%から5.6%へと劇的に上昇し、その後3.1%に落ち着いているようである。下の図では、イベルメクチン高用量プラセボ群の開始日を意図的に未定義にしてある。これは、私とTOGETHER試験の著者との間で本質的に論争になっていることだからである。しかし、開始日を定めなくても、関心のある期間のベースラインが劇的に変化していることがわかる。
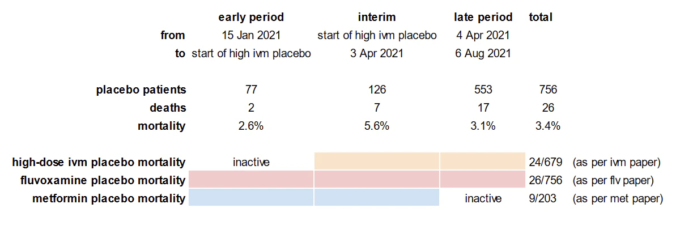
著者らが主張するように、中間期が3月23日に始まったとすると、その前の2.5ヶ月で77人しか集められなかったプラセボ患者を、2週間で126人集めなければならないことに注意してほしい。高用量イベルメクチン試験の登録が3月23日に開始されたという主張が信憑性に欠ける理由がもう一つある。死亡率に話を戻すと、発表された結果では、高用量イベルメクチン治療を受けた患者の死亡が21人であったのに対し、プラセボ治療を受けた患者の死亡は25人であったとされている。もし、CFRとワクチン接種の有無の違いによって、さらに2-4人の死亡、あるいはプラセボに対してイベルメクチン治療が50-100%有利になることが曖昧になっているとしたら、最終結果は大きく異なるだろう。これは死亡率に関するものだが、本試験の主要評価項目である入院やERでの長期観察においても、同様の、あるいはさらに顕著な差が反映されると予想される。プラセボの相殺に関する詳細は、このトピックに関する私の前回のエッセイのパート1を見てほしい。
もし、我々が見たアーチファクトがアルゴリズムの誤設定の結果であり、研究者が誠実に活動していたと仮定しても、この問題に気づいたらすぐにオープンにしておく義務があったはずだ。しかし、その後の彼らの行動とコミュニケーションは、問題を曖昧にし、否定することに終始している。その結果、当初の意図(あるいは不注意)とは関係なく、情報開示の欠如と、その後の研究結果を決定的かつ最終的なものとして宣伝するキャンペーンによって、誠意の完全な仮定が成り立たなくなってしまった。
謎のS.A.P.
さらに混乱させるのは 2021年3月21日に制定されたプロトコルで、統計解析計画(SAP)に言及しているが、その最初の文書は3月27日の日付に見えることだ。6日間というのはそれほど大きな遅れではないかもしれないが、この文書の最後の2つの署名は4月8日までに行われたようである。この文書は3月27日に発効したのだろうか?それとも、ミルズ博士とライズ博士が署名した3月29日なのだろうか?それとも、計画実行の責任者であるCytel社を代表して、Harari博士とRuton博士がサインをした4月8日なのだろうか?
なぜ、正確な日付が重要なのかと思われるかもしれない。それは、このSAPが、3月21日に発効したプロトコルで定義されたものとは異なる無作為化アルゴリズムを定義していることが判明したからだ。重要なのは、この部分だ。
適格な参加者は、等配置比で実験的介入またはプラセボに無作為に割り付けられる。無作為化は、臨床部位、年齢(50歳未満 vs. 50歳以上)発症からの時間(120時間未満 vs. 120時間以上)で層別化される。
これにより、2つの層別化因子(年齢と発症からの時間)が追加され、可変サイズの患者群に関する言及が削除された。これは重要な変更だろうか?不明であるが、問題がまさにこのアルゴリズムに集中している場合、そのパラメータに重大な変更を加えると、その実装の詳細、基礎データ、移行に使用されるアプローチによって、結果がさらに変化する可能性がある。はっきりしているのは、6月22日にアルゴリズムが再び変更され、プロトコルバージョン3.0に戻り、次のように単純化されることだ。
無作為化は、臨床部位別、年齢別(50歳未満と50歳以上)に層別化される予定だ。
フルボキサミンとイベルメクチンの論文に記載されているのはこの最後の無作為化アルゴリズムで、最終的に試験のごく一部でしか有効ではなかったにもかかわらずだ。さらに不思議なことに、このプロトコルと全く重ならない時期の結果を記述した論文であるメトホルミン論文に記述されているアルゴリズムである。
ショーは続かなければならない
アルゴリズムの話に戻るが、4月3日までにDSMCの決定により、メトホルミン群は無益であるとして中止される。それにもかかわらず、4月5日からの週には、イベルメクチン治療への不均衡な割り付けが続いている。43/96人の患者のうち44%がイベルメクチン投与群に割り付けられたが、これは我々が期待する33%とは異なっていた。しかし、この格差は減少しており、今後数週間は均衡が保たれるであろう。4月12日には、平衡が戻ってきた。フルボキサミン群の患者数は242名、プラセボ群は238名である。興味深いことに、中止された低用量イベルメクチン群の患者数と、新たに高用量イベルメクチン群の患者数を加えると、合計241人になる。アルゴリズムが2つのバラバラのイベルメクチン群を1つの連続した実体として扱っているという仮説は、まさにこの状態を予測するものであり、どのような代替仮説がこれらの観察にうまく適合するのかは不明である。
7月5日までに、フルボキサミン群は683人の患者に到達した。治験責任医師から、計画された試験の規模について矛盾した報告がなされているが、TOGETHERチームは、常に681人の患者を達成することが目標であったと主張している。不明確な理由により、フルボキサミン群は8月5日のDSMCの会合まで終了されなかった。その会議では、イベルメクチン高用量投与試験が計画された規模に達したと判断された。後者はその時点で患者数が742人に達しており、9%のオーバーシュートであった。というのも、試験終了点を任意に決めると、意図的であろうとなかろうと、偽陽性の結果が出る可能性が非常に高くなるからである。
8月6日には、「フルボキサミンは効く、イベルメクチンは効かない」というスライドが発表され、世界中に波紋を広げた。多くの主要紙の見出しは決定的なものであり、引用も厳しいものであった。ミルズ博士は、LAタイムズの記事を引用して、次のように述べている。
1,500人の患者の中で、イベルメクチンは試験の結果目標である救急室での長期観察が必要か、入院が必要かに対して「何の効果もない」と彼は言うのであった。
「この試験では、「多くの支持者が期待するような治療効果は得られなかった」と同氏は述べた。
ここから、フルボキサミンとイベルメクチンの話は分かれる。8月23日にフルボキサミンの論文のプレプリントが公開され 2021年10月27日にLancetに最終形が掲載される。結果は爆弾発言で、特に死亡率について、フルボキサミンは死亡リスクを32%減少させたようで、プロトコル単位の解析(治療を80%以上継続した患者のみに着目)では、91%という驚異的な死亡防止効果があったようだ。フルボキサミンはそれ以来、大いに勢いを増している。しかし、不思議なことに、フルボキサミンの他の研究結果が良好であるにもかかわらず、WHOやNIHの方針が大きく変わることはないのである。
誰がモニターをモニタリングしているのか?
一方、Gates Open Researchポータルでは、TOGETHERプロトコルが公開査読を受けていた。デンマークから招聘された2人の査読者は、プロトコルにいくつかの問題点を指摘していたが、その中でも際立っていたのは以下の点である。
データモニタリング・安全委員会。
なぜこの委員会は独立していないのだろうか?Thorlund教授は開発業務受託機関(CRO、すなわちCYTEL)の副社長であり、CROの社員であり、スポンサーである大学の教授であり、TOGETHERプロトコルの著者であり、試験のためのDMSCのメンバーである。Haggstrom博士もCROと関係があるのだろうか?そして、なぜこの委員会は盲検化されていないのだろうか?
この問題に対して、Mills博士はこのように回答している。
DSMCのメンバーを訂正し、Thorlund教授がDSMCの議決権のない委員長を務めていることを明確にした。
DSMCの対立する両メンバーが解任されていないことは、査読者にとっては不都合なことだった。彼らは次のようなコメントを残して、プロトコルの完全な承認を保留した。
Kristian Thorlundは、まだ “いくつかの帽子をかぶって “いるが、データ安全性モニタリング委員会の議決権を失っただけで、まだ委員会の議長に任命されているようである。我々は、この措置が我々や他の部外者が抱く懸念を払拭するのに十分であるとは思わない。
しかし、この懸念は氷山の一角に過ぎないことが判明した。ミルズとソーランドは、共に100以上の論文を発表している。彼らはMTEK Sciences社の共同設立者であり、TOGETHERのランディングページの初期バージョンでは、MillsとThorlundを共同リーダーとして、この試験自体の手柄を立てた新興企業である。MTEKは2019年にCytelに買収され、この試験の分析を行っている会社である。同じく元MTEK、その後Cytelの社員であるHaggstrom博士も、DSMCのメンバーである。DSMCのさらに2人のメンバーは、本試験の治験責任医師であるミルズ博士と広範な共有出版履歴がある。DSMCの問題点とその独立性の欠如については、具体的な証拠も含めて、私の前回のエッセイの「パート3」を参照してほしい。
DSMCが、ある時期にある兵器を停止する(あるいはしない)決定を含め、試験の実施に極めて重要な役割を果たしたことを考えると、その独立性の欠如は、反対の主張にもかかわらず、試験の結果全体に真の疑問符を付けるものである。
明らかになったこと
イベルメクチンの研究は後になってから登場する。ずっと後だ。2022年3月18日、予備的な結果が発表されてから半年以上経った頃、Wall Street Journalに “独占記事 “が掲載された。
ミルズ博士は、同紙に次のような引用文を寄せた。
イベルメクチンが臨床的に有用であることを示すものはなかった。
まだ論文もプレプリントもなかったが、WSJが伝えたこのまだ根拠のないプレビューは、息を呑むような報道の第二ラウンドの引き金となった。騒動が収まるやいなや 2022年3月30日、ついに論文がNEJMに掲載され、3回目の見出しのトリガーとなった。NY Timesの記事はこうだ。

イベルメクチンはコビト入院のリスクを減少させないことが大規模研究で判明
「ある時点で、将来性のないアプローチを研究し続けることは、資源の無駄遣いになってしまうでしょう」と、ある元患者は述べている。
この論文の著者の一人であるDavid Boulware博士は、「本当に何の利益もない」と述べている。このような断定的な表現がある以上、私は疑問に対する答えを得るべく、発表された論文に手を伸ばした。
潜入
まず第一に、この論文にはこう書かれている。
ここで報告された評価は 2021年3月23日から2021年8月6日の間に、イベルメクチンまたはプラセボのいずれかを投与するよう無作為に割り付けられた患者を対象としたものである。
これは、プラセボ投与患者が2021年3月23日より前に募集されたことについて、我々が上記で結論づけたことと矛盾する重要な主張である。イベルメクチン、フルボキサミン(プレプリント)フルボキサミン(ファイナル)メトホルミンの論文で発表されたデータ、および8月6日に発表された登録表は、すべてこの引用が偽である場合にのみ意味をなする。
逆に言えば、この引用文が真実であれば、著者が他の資料で発表したいくつかの事柄は虚偽でなければならない。私は、この2つを両立させる方法を知らない。
イベルメクチン試験の論文によると、イベルメクチン高用量群の最終的な患者数は679人であり、中止された低用量群の患者数は77人であった。この2つの数字を足すと756人となる。フルボキサミン試験は 2021年1月20日から8月5日までの期間を対象としており、低用量イベルメクチン群が開始された時点から、高用量イベルメクチン群が終了する1日前までが終了している。756人のプラセボ患者が報告されている。つまり、2週間のずれがあるにもかかわらず、フルボキサミン試験に使用されたすべてのプラセボ患者は、イベルメクチン試験にも使用されたことになる。このうち77人のプラセボ患者が77人の低用量イベルメクチン患者と同じように割り付けられたと仮定すると、3月23日以前に登録された75人のプラセボ患者がまだ割り付けられないまま残っていることになる。もし、イベルメクチン群間の2週間の休薬期間にフルボキサミンに割り付けられたプラセボ患者が、高用量イベルメクチン患者と一致しなかったとしたら、フルボキサミン群にさらに75人のプラセボ患者がいたはずで、彼らはどこにもいないことになる。
排他的治療
この試験の問題は、プラセボ患者のオフセットだけではない。論文の考察の部分で、著者らはこう述べている。
我々は、この問題について参加候補者を広範囲にスクリーニングすることにより、試験参加者がCOVID-19の治療のためにイベルメクチンを使用した履歴を持たないことを確認した」。
これは非常に不思議な文章である。まず、イベルメクチン使用の除外は、プロトコルのどれにも、事前登録にも、この論文以前の議論にも存在しない。第二に、「COVID-19の治療のため」という修飾語は、他の理由でイベルメクチンを使用することは除外の理由にはならないことを意味している。各患者に記入されたアンケートにはイベルメクチン使用に関する専用の質問がないことから、併用薬のセクションから情報を得たと考えるしかない。この項目には、その薬を使用した「適応症」を記入する欄がある。だから、問診票の併用薬にイベルメクチンがあり、適応症がCOVID-19であった場合、おそらくその時点か事後に、その患者は除外されたのだろう。しかし、この試験では、年齢や症状発現からの時間といった基本的なデータ収集に問題があったことを考えると、特に明確な除外基準として呼び出されていない場合、すべての患者について本当に併用薬と特定の適応症が正しく記入されていたとは考えにくい。
この問題についての質問に対するMills博士の回答には、さらなる懸念材料がある。
我々が調査を行った当時、ミナス・ジェライス州ではIVMが特に普及していなかった。たとえ一部の患者がIVMにアクセスしたとしても、IVMが盲検化されているという事実はバランスを保つべきだろう。
第一に、この議論は証明しすぎだ。もし盲検化によってこのことが問題にならないのであれば、なぜ除外基準を設ける必要があるのだろうか。第二に、彼はIVMが特に人気がなかったと述べているが、当時の地元マスコミの報道は正反対である。
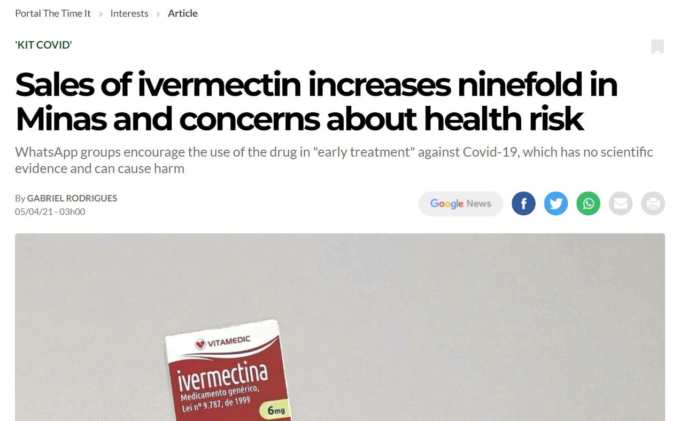
この矛盾を考えると、研究者が研究参加者に適用したフィルターが何であれ、この出版物が報告するような使用量を示していなかったと考えることができ、何らかの説明が必要である。
高用量はいつから高用量でなくなるのか?
もうひとつ注目すべきは、試験の著者が反対を主張しているにもかかわらず、更新された投与量は、当時イベルメクチン支持者が推奨していたレベル、特に最もリスクの高い人々にはまだ達していなかったということだ。イベルメクチン論文の著者の一人であるDavid Boulware博士は、TOGETHERの投与量は試験が計画された当時のFLCCCのプロトコルと互換性があると述べている。
https://twitter.com/boulware_dr/status/1511391313979228160?s=20&t=Munc329WbOWN0FpRnIejvg
デヴィッド・ブールウェア、MD MPH @Boulware_dr
ValLegler @GidMK 試験がデザインされ、開始された時点ではFLCCCのプロトコルだった。
論旨は、21年8月にTogtherTrialの結果が公表された後、FCCCは、21年2月におい、なぜ21年10月に我々が今再現しているこの新しい投与量を使わないんだ、という批判を受けてプロトコルを変更した、ということだ。
2022年4月5日
2021年2月のFLCCC I-MASK+外来プロトコルはバージョン9だった。この2つのプロトコルの累積投与量は、低重量では確かにかなり近い。
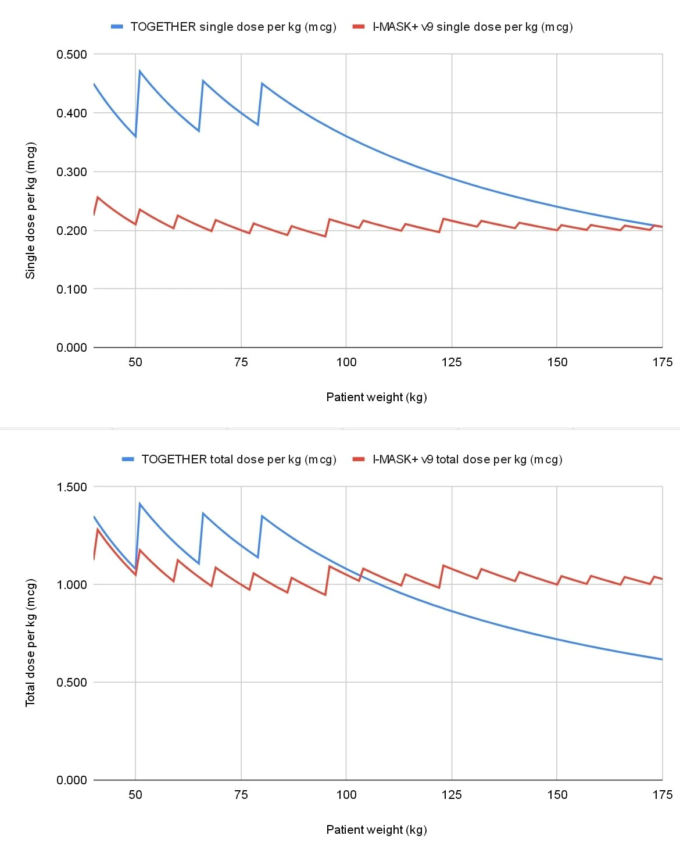
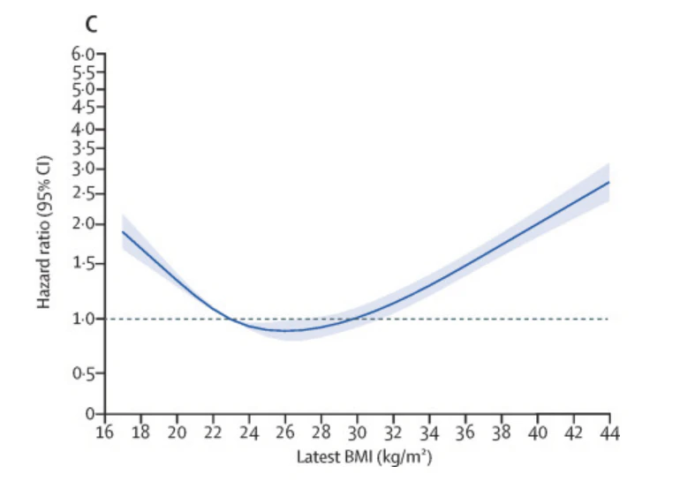
しかし、投与量のスケーリングに恣意的な90kgの制限があるため、TOGETHERイベルメクチンプロトコルは、実際にはBMIの高い患者には著しく不足する。実際、試験に参加した患者の約半数がBMI30以上であり、ブラジル人男性の平均身長を考慮すると、ほぼ半数が、また最大で3分の1の女性が、投与量不足であった可能性が高いのである。また、COVID-19では高BMIが主要な併存疾患であることを考えると、最もリスクの高い人に過小投与するのはかなり大きな見落としだ。これは、イベルメクチンからの利益をさらに曖昧にすることに貢献した可能性がある。
これらの分析では、FLCCCが食事と一緒に、あるいは食後すぐに服用するよう患者に指示したのに対し、TOGETHERは空腹時に服用するよう指示したという事実さえ考慮されていない。情報は異なるが、TOGETHERチームはイベルメクチンに関する論文の補足付録(表S4)で、食事と一緒にイベルメクチンを服用すると、血漿中濃度が18%から157%上昇する可能性があることを報告している。
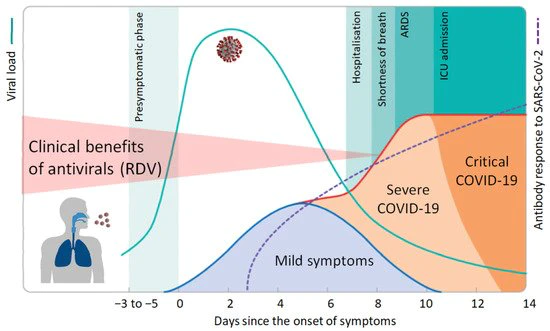
また、症状が現れてから中央値で5日、さらに治療の初回投与が1日遅れた患者集団では、モルヌピラビルやパックスロビドなどの他の抗ウイルス剤の試験に参加する資格さえなかったであろうことも考慮されていない。レムデシビルの早期投与について論じた論文には、早期投与の重要性を直感的に説明する、非常に有用な図が掲載されている。
結論は不可解
にもかかわらず、付録を見ると、他のTOGETHERの論文が本文で取り上げているような図がある。
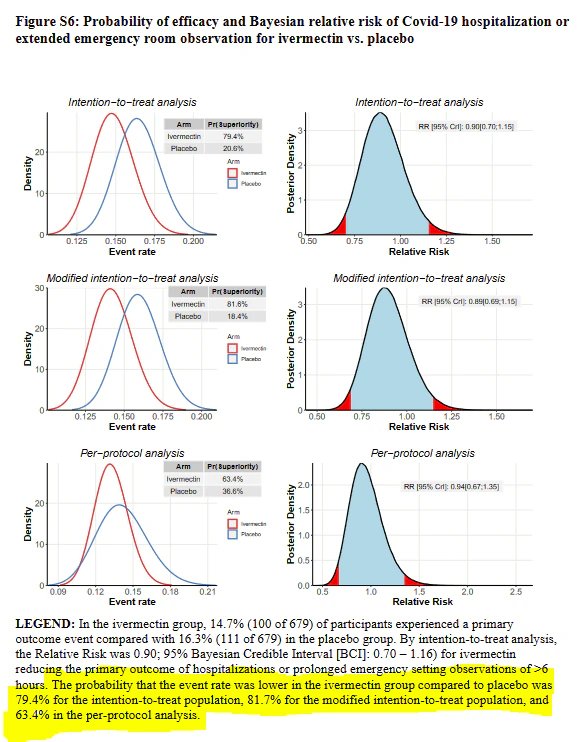
著者らは、intention-to-treatおよびmodified intention-to-treat集団において、イベント発生率はイベルメクチン群でプラセボ群より低く、それぞれ79.4%および81.4%の確率で発生したと明確に示している。ベイズの確率と間隔の解釈は、人々の直感的な解釈とよく一致し、頻度論に相当するものが陥る「統計的有意性」の考慮から自由であることを覚えておくとよいだろう。
注目すべきは、プロトコルごとの解析でイベルメクチンの優越確率が63.4%と低くなっていることだ。これは、イベルメクチン集団の成績が悪いからではなく、なぜか3日間のプロトコルごとのプラセボ群が他のすべてのプラセボ群より有意に優れており、潜在的な交絡因子についての疑問を提起しているためである。
にもかかわらず、この論文の結論、特にそのカテゴリカルな性質は、その結果を示すのに用いたベイズ統計学と相反するものであった。
イベルメクチンによる治療は、COVID-19の進行による入院や、COVID-19と早期に診断された外来患者における救急外来の観察期間の延長の発生率を低下させるものではなかったのである。
そして、息を呑むような見出しが続き、様々な著者の辛辣な言葉が引用されたが、研究責任者はベイズ分析の側であり、自身の論文の結論や報道機関への発言には反対であることを示した。例えば、起業家のSteve Kirschを含む電子メールの連鎖の中で、Mills博士はこう書いている。
特に、入院が17%減少しており、もし、さらに患者を増やせば、大きな効果が得られるだろう。私は、この研究を否定的に捉えていないし、その中で、私が以前否定的だった発言を撤回しているのも聞いていただけると思う。もし、あと数百人の患者を無作為に割り付け続けていたら、おそらく有意な結果が得られたと思う。
フルボキサミンが9%のオーバーランを許されたのに対し、イベルメクチンの試験はあらかじめ決められた限界の2人前で中止されたことを考えると、このコメントは特にショッキングだ。この論文をどう解釈したらよいのだろうか?この論文は、われわれに並行した現実を提示しているように思える。誰もが、自分が信じたいことを信じるのに十分な手がかりを持っている。もちろん、その答えは、このエッセイで提示されたような仮説を確認したり、反論したりするために、基礎となるデータにアクセスすることであろう。様々な原稿に多くの重大な誤りが忍び込み、プラセボ群が相殺されたような印象を与えているかもしれないが、データを見ればその印象が誤りであることが分かるだろう。それを知る方法はただ一つである。
データの輪
最初のプロトコルとその後の全てのバージョンでは、プロトコルが終了した時点で、興味を持った研究者が要求すれば、個々の患者のデータを入手することができるとされている。10月に発表されたfluvoxamineの論文には、次のような記述がある。
TOGETHER試験のデータは、TOGETHER試験責任医師(EJMとGR)による認定と承認後、この原稿の出版後に国際COVID-19データアライアンスを通じて関心のある研究者に提供される予定である。
数日前の時点では、まだデータは提供されていない。Mills主任研究員は、グループの統計学者が多忙であることを示唆しているが、おそらく近いうちに、応募者が “解析を提案 “できるようにデータを公開することになるだろう。
7) 我々はすべてのデータセットを ICODA に提供している。申請者はその後、ICODAに分析を提案し、承認されれば、データにアクセスできるようになる。CDISCのデータセットを準備するのは小さな問題ではないし、我々はラムダに関するFDAのEUA申請書の作成に追われていて、統計学者がそのことで手一杯になっているのだ。データセットはすぐに利用できるようになる。
これは、当初の「要請があれば」からかなり離れており、10月の「この原稿の出版後」からはかなり遅れているようだ。さらに、ICODAはTOGETHER試験と資金源を共有しているため、本当の意味で独立した試験とは言えない。このような不正を踏まえ、これが何らかの誤解であると仮定すれば、治験責任医師が約束していたように、第三者による試験結果の監査を許可することで、事態を収拾することができるだろう。この記事を書いた時点では、私の仮説は十分明確になっているので、仮に調査団が漁夫の利を得ることを懸念したとしても、一連の懸念事項を詳細に否定することで、後の批判をある程度は免れるはずである。
長い話を短くすると
全体として、この試験で何かがひどく間違っていたようだ。高用量イベルメクチン試験に使用されたプラセボ群のかなりの部分は、別の対象・除外基準(除外ではなく、ワクチン接種の対象になるなど)で選ばれた、以前の期間の患者で占められているようである。その結果、ブラジルでのパンデミックの最も致命的な時期に、フルボキサミンとメトホルミン群に多くの患者が割り振られなかったため、データに乱れが生じ、これらの報告結果にも疑問が生じることになった。特にfluvoxamineの場合、予定された患者数に達した後、なぜ試験が1ヶ月延長されたのかも不明である。
この試験の周りには説明のつかない不幸な出来事があり、著者と治験責任医師は 2021年8月にオリジナルのインフォグラフィックが公開されて以来、多くの人が提起した問題に取り組む必要があるのだ。簡単に言えば、以下は人々が懸念していることの一部を抽出したものである。
- 最初のプロトコルで採用されたプラセボ患者を、後のプロトコルで採用された患者と比較するために再配置したように見えることは、試験が無作為化、盲検、プラセボ対照であるという主張に対して問題を引き起こす。一つを妥協すれば問題だが、三つすべてを妥協すれば失格となるはずである。
- DSMCの独立性の欠如、試験の成功に利害関係のある人々で構成されていること、Mills博士との深い過去があることなどである。
- イベルメクチンの投与量を変更するという当初の決定について、十分な説明や文書化がなされていないこと。また、その試験から得られた知見が、たとえ短いものであっても公表されていないことも、問題をさらに複雑にしている。
- ブラジル倫理委員会が報告した承認日3月15日と、著者らが主張した3月21日との間に不連続性があること。
- 3月21日のプロトコルで、SARS-CoV-2ワクチン接種を含める基準から除外基準に変更したこと。
- 無作為化アルゴリズムの2つの変更と、その変更がいつ有効になったかが明確でなかったこと。
- フルボキサミン投与群が予定より拡大されたこと。
- 除外基準にイベルメクチンが含まれていないことが問題であると認識されておらず、この問題を改善するために何が行われたのかについての詳細が共有されていないこと。
- 試験全般、特にイベルメクチン治療群への過剰な割り当てに対するガンマ変形の影響についての認識不足。
これらの問題はそれぞれ、試験結果の質について正当な懸念を抱かせるものであるが、まとめてみると 2021年3月頃の本当に破滅的なスケジュールの異常と、試験結果に対するその影響を許容範囲をはるかに超えて増幅させた多くの要因という絵が描かれる。実は、このエッセイの長さを考えると、この試験に関する他のいくつかの重要な問題には触れていない。そのほとんどは、たまたまイベルメクチンの有効性の最終的な発見に否定的な影響を与えるものだ。
この異常の意味を理解しようとすると、これは能力の欠如の結果なのか、それともその存在なのかというジレンマに直面せざるを得なくなる。TOGETHER論文の著者の多くがadaptive platform trialの概念の進化に深く関わっており、大手製薬会社の臨床試験をデザインした経験が豊富であることを考えると、どちらの結論も重大な意味を持たないと言えるだろう。
医薬品の医学的使用は、その語源であるpharmakonが示すように、治療の方法に関する知識を意味すると同時に、毒殺の方法に関する知識をも意味する。結局のところ、違いは用量なのだ。同様に、TOGETHER裁判に参加した専門家についても、我々は、我々が見た結果が、専門知識を明白でない目的に適用したケースなのか、あるいは、猛威を振るうパンデミックの中で、正直な間違いがあったのかを知らなければならない。
両者の仮説を区別するカミソリは、この分析結果や他の分析結果の発表に対するTOGETHERチームの反応である。私は、彼らがより透明性を持ち、第三者によるデータ分析にオープンであり、期待通りにいかなかったことを進んで認めるような対応をしてくれることを切に願っている。それに対して、倍返しで回答を得ることをさらに難しくすることは、どんな間違いであれ、実際には誠実ではなかったと考える人たちに有利に働くだろう。
この記事に関する意見・感想、プレスの方からのお問い合わせ、その他のご要望は、TwitterのDMで受け付けている(@alexandrosm)。
Michelle Paquette, Mary Re, Isyah Deranukul, Eva Tallaksen, Phil Harper, Bonnie Hawthorne, Bret Swanson, Travis Smith, Tom Beakbaneに、フィードバックと貢献を感謝したい。このエッセイは、私がここで名前を挙げることができないほど、あるいは名前すら知らないほど多くの人々の協力によって生まれたものである。
