Contents
Circadian disturbances, sleep difficulties and the COVID-19 pandemic
www.ncbi.nlm.nih.gov/pmc/articles/PMC8277544/
2021年7月14日
Mohammad Ali Salehinejad,a,∗ Anita Azarkolah,b Elham Ghanavati,a and Michael A. Nitschea,c
概要
COVID-19のパンデミックは、我々のライフスタイルに異常で予測不可能な変化をもたらした。その結果、行動、感情、認知、社会的相互作用など、ウェルビーイングの中核となる部分に悪影響を及ぼしている。生理学、行動、感情、認知に大きな影響を与える睡眠と概日リズムも影響を受けている。今回、COVID-19パンデミックがサーカディアンリズムと睡眠に与える影響について、発表された研究結果(n = 48)に基づき、3つのセクションに分けて最新の概要を紹介した。まず、一般集団(シフトワーカー、医療スタッフ、学生を含む)とCOVID-19患者におけるパンデミックによる概日リズムのずれに焦点を当て、概日リズムのずれに最も決定的に影響を与える要因をまとめた。次に、パンデミック期間中の睡眠障害と睡眠の質の低下について、その要因、割合、有病率、一般人とCOVID-19患者の両方に対する影響を取り上げる。最後に、パンデミック時に一般人口とCOVID-19患者の両方において、概日リズムを合わせ、睡眠の質を改善するために現在適用されている/推奨されている介入方法をまとめる。簡潔に言えば、概日リズムのずれと睡眠障害は、一般集団(高齢者、学生、子供、健康、夜勤者がリスクグループ)とCOVID-19患者におけるパンデミックの一般的な結果である。家に閉じこもることと、その生理的、概日的、心理的な要因が、これらの困難の中心となっている。COVID-19患者の症状の重症度、治療経過、回復期間、さらには診断も、概日リズムや睡眠障害に大きく影響される。概日リズムと睡眠障害の要因を正常化するための行動的介入が有用である。
キーワード COVID-19,睡眠、概日リズムの乱れ、自宅隔離、脳、認知
1. はじめに
100年に一度の」パンデミック[1]として知られる新型重症急性呼吸器症候群新型コロナウイルス(SARS-CoV-2)は,2019年12月に中国・武漢で初めて確認され,COVID-19感染症を引き起こした。それ以来、この病気は世界中で急速に広がり、現在までに全世界で175,000,000人以上の確定症例と3,770,000人以上の確定死亡者を苦しめている(WHO:2021年6月12日現在、https://www.who.int/emergencies/diseases/novel-coronavirus-2019)。しかし,この異常なパンデミックの影響は,病気特有の呼吸器症状だけにとどまりなかった[2]。根本的なメカニズムや、初期および後期の副作用については、まだ完全には解明されていない。現在のパンデミックでは、感染者や回復者だけでなく、一般の人々にも深刻な影響が及んでいる。生活習慣やメンタルヘルスの乱れ[3]、精神神経系の障害[4]、社会的孤立[5]、情緒障害[6]、行動上の問題[7,8]、認知障害[9,10]などがパンデミックの結果として挙げられ、人間としての生活の主要な側面(すなわち、精神的、社会的、情緒的、行動的、認知的)に影響を及ぼしている。
COVID-19危機の主な結果として、パンデミックによるライフスタイルの変化による睡眠覚醒サイクルへの影響が挙げられる[3,11]。睡眠は、我々の基本的な生理的プロセス(代謝、免疫系など)行動、認知、感情などに大きな影響を与える、どこにでもある生理的現象である。したがって、睡眠覚醒サイクルの乱れは、急性期だけでなく、暴露された期間に応じて長期的な影響を及ぼすことになる。本章では、セミシステマティックレビューとして、COVID-19のパンデミックにより、感染者や生活習慣が予想外に変化した一般の人々の睡眠と概日リズムという、相互に影響し合いながらも独立した要素がどのように影響を受けるかに焦点を当てている。我々は、検証された信頼できる研究論文によって報告された知見に基づいて、概日リズムと睡眠の質に対するCOVID-19の影響について最新の概要を提供することを目的としている。これは、パンデミックに関連して報告された知見・視点の方法論的な質と妥当性に対する懸念があったため、考慮すべき重要なポイントである[12,13]。
COVID-19の概日リズムのずれや睡眠への影響について説明する前に、ヒトの脳機能、および認知(成功した行動や日常生活のパフォーマンスの基礎となる)一般的な健康、精神疾患における広汎な役割について簡単に説明する。これにより、COVID-19パンデミックによる概日リズムや睡眠の乱れが、どのようにしてそれらの悪影響につながるのかをより深く理解することができるだろう。
2. 睡眠と概日リズムが脳と認知、健康と精神病に与える影響
2.1. 脳の生理機能と認知機能
概日リズムと睡眠覚醒サイクルは、密接に相互作用する2つの生理現象である。概日リズム(プロセスC)と睡眠覚醒サイクル(プロセスS)の相互作用を説明するモデルとしては,「睡眠調節の2プロセスモデル」がよく知られている[14]。このモデルによると,睡眠覚醒サイクル(プロセスS)は,覚醒時に増加し,睡眠時に減少し,これが概日ペースメーカー(プロセスC)によって昼と夜に同調される[15]。この2つのプロセスは,脳の生理機能や認知機能に大きな影響を与え[16,17],適応的な行動には欠かせない。中枢神経系のシナプス可塑性[18],海馬の長期増強(LTP)[19],構造的シナプス可塑性[20]が概日リズムに依存することは,これまでの動物実験で明らかにされている。ヒトにおいても、最近の研究で、脳の皮質の興奮性や神経可塑性がサーカディアンリズムや睡眠に依存していることが明らかになっている[16,17,21,22]。このように、睡眠障害が人間の認知機能に及ぼす悪影響は、よく知られている[[23], [24], [25]]。睡眠覚醒サイクルや概日リズムの乱れは、学習、記憶、注意などの認知能力に影響を与え[16,26]、これらは、仕事や学業の成績を含む日常の正常な機能にとって重要である[27,28]。
2.2. 健康と精神神経系疾患
サーカディアンリズムは、体内時計だけでなく、社会的刺激、聴覚的刺激、運動、毎日のスケジュールや社会的リズムなどの外的要因によっても同調したり、位相がずれたりする。これらの誘因は、社会的なツァイトジーバー(生体リズムを同調させる機能を持つ外部からの合図)を乱し、ひいては生体リズムを狂わせることになる[29]。一般集団および臨床集団(身体的、精神的)における疾病の危険因子であることに加えて [30] 、概日リズムからのわずかなずれは、健康な集団における行動レベルおよび認知レベルでの最適な機能を欠くことと関連しており、我々の日常生活全体のパフォーマンスに影響を及ぼす [31] 。概日リズムのずれは、うつ病、双極性障害、統合失調症、注意欠陥多動性障害などのいくつかの臨床症状を説明するためにも提案されている[29,30,32]。例えば、双極スペクトラム障害では、社会的な代弁者を混乱させるような人生の出来事が、概日リズムを乱すため、双極性障害の症状を引き起こす可能性がある。このような観点から、ロックダウンは、生物学的リズムの乱れを通じて、双極性障害の患者を鬱病の再発にさらす可能性があることが示されている[33]。ロックダウンによる社会的ツァイトヘーバーの変化により概日リズムの関連した変調因子であるCOVID-19パンデミックに関しては、多数の参加者を対象とした研究により、発生当初から一般集団および臨床集団において、睡眠関連障害だけでなく、心理学的および精神神経学的障害の有病率が増加していることが示されている[34,35]。
3. 方法
3.1. 適格基準,情報源,検索戦略
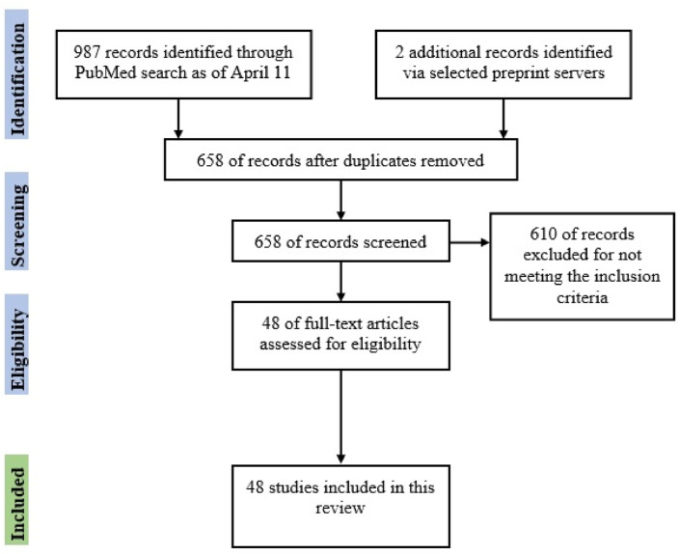
COVID-19が概日リズムや睡眠障害に与える影響について、発表された文献を包括的に概観することを目的としている。対象としたのは,(1)PubMedデータベース(3)で英語で発表された(2)COVID-19パンデミック(5)におけるヒト(4)の睡眠および/または概日リズムの変化/障害を調査した査読付きの研究である。検索はPubMedデータベースを使用して行われ,最終検索は2021年4月11日に更新された。検索用語には,”COVID-19″ OR “COVID-19 pandemic” AND “Circadian rhythms” OR “Circadian Misalignment” OR “Circadian Disorders” OR “Sleep Problems” OR “Sleep difficulties” OR “Sleep Quality “が含まれてた。検索対象は 2020年1月から 2021年4月までに発表された英語で書かれたジャーナル論文に限定した。検索語から合計987件の研究(88+5+83+103+261+447)が得られた。2人の査読者(MASとAA)が、最初の検索で得られたタイトルをスクリーニングし、重複を削除し、続いてアブストラクトをスクリーニングして、潜在的な論文を特定した。最初のタイトルと要旨のスクリーニングの後、重複したものを削除し、48件の研究をこのレビューに含めた。さらに,medRxivとLancetのプレプリントサーバをチェックし,関連する可能性のある論文を探した。組み入れ手順を図1に示す.また,対象とした研究で適用または提案されている介入についても検索した。
図1 COVID-19パンデミックが概日リズムの乱れや睡眠問題に与える影響を調査した対象研究のフロー図

3.2. アウトカム変数
睡眠の質的要因(睡眠時間、起床時間、就寝時間、起床時間など)と質的要因に関する変数を主なアウトカム変数とした(Pittsburgh Sleep Quality Indexを使用)。また、睡眠障害(不眠症、睡眠時無呼吸症候群、ナルコレプシー、レストレスレッグス症候群、悪夢など)サーカディアンリズムの乱れ、メンタルヘルス関連因子などもアウトカム変数に含まれてた。
4. COVID-19とサーカディアンリズムの乱れ
概日リズムは、脳の機能だけでなく、自然免疫や適応免疫の機能を含む日々の生理的プロセスを調整する上で中心的な役割を担っており、そのため人間の健康に大きな影響を与えている[36]。COVID-19パンデミックの主な結果の1つは、自宅での隔離/隔離であり、これにより日中の活動レベルが劇的に変化した。これは、概日リズムの主要なペースメーカーである光への曝露にも影響する。その結果、概日リズムが最適なパターンから逸脱してしまうことがあり、これを「概日ずれ」と呼ぶ。COVID-19パンデミックによる概日リズムのずれの主な要因を、対象となる研究の結果に基づいて図2に示する。
図2 COVID-19に関連する概日リズムの乱れの原因
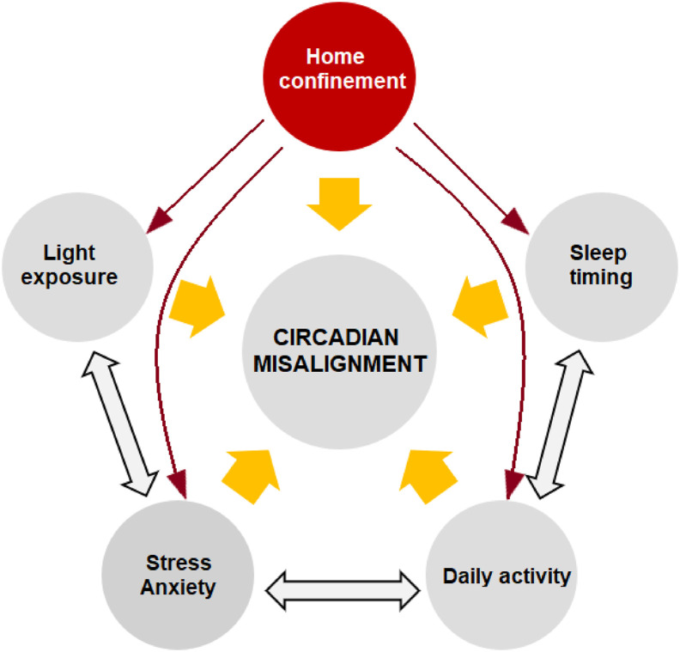
COVID-19による自宅隔離や隔離は、他の要因にも影響を及ぼす中心的な要因である。
これらの要因には、睡眠のタイミングや日々の活動の変化、光への露出の制限、クロノタイプの遅れ(睡眠・覚醒サイクルの遅れ)などがあり、主に自宅での隔離が原因となっている[[37], [38], [39]]ほか、現在のパンデミックに対するストレスや不安が増大していることもある。パンデミック期間中に平均65日間自宅待機していた3787人を調査したところ、約67%の人が自宅待機中に行動レベルでイブニングネス(夜型人間)にシフトしており[40]、これはサーカディアン・ミスアライメントを示している。ここで問題となるのは、サーカディアン・ミスアライメントが、健康の一般的な側面だけでなく、日中のパフォーマンスを成功させるために必要な脳機能や認知にも悪影響を及ぼすことである。以下では、サーカディアン・ミスアライメントの健康関連および睡眠関連の側面に限定して議論する。
4.1. 概日リズムのズレと健康
多くの免疫パラメータは一日の時間に合わせてリズミカルに振動するため、概日時計は病原体や有害な刺激などの免疫関連のコストを削減するための重要なゲートキーパーである[41,42]。これらの免疫系関連の振動は、概日リズムの短く一過性のシフトによっても変化しうる[43]。内在的または外在的な要因(例えば、現在のパンデミックの状況)によって概日リズム、ひいては免疫サイクルが乱れると、概日機能の障害および/または覚醒適応行動の制御の変化が生じる可能性がある[44]。このような広範な影響により、概日のずれは、ホルモン、神経、認知、行動の経路に悪影響を及ぼし、その結果、健康のさまざまな側面に影響を及ぼす可能性がある[30]。
さらに、概日リズムのずれは、COVID-19感染症をはじめとするウイルス性疾患の特定の危険因子でもある。高齢、夜勤、時差ぼけ、不規則な睡眠や食事の習慣などが原因で概日時計が乱れている人は、免疫力が低下し、その結果、ウイルス性呼吸器疾患にかかりやすくなることを示唆する新たな証拠がある[36,45]。これに関連して、最近発表された研究では、COVID-19感染の検査を受けたUK Biobankの参加者のデータに基づいて、シフトワーカー、特にサーカディアン・ミスアライメントに悩まされる夜勤者は、職業に関係なくCOVID-19感染のリスクが高いことが示されている[46]。さらに、免疫系の機能は1日のリズムパターンに従っているため、人間は1日のうちの特定の時間帯に感染しやすくなる[41]。ウイルス性疾患であるCOVID-19の疾患も、このように同様の影響を受ける。COVID-19感染症の感染症の重症度は、概日時計によって制御されていると主張されている[36]。生理学的なレベルでは、感染から病理まで、病気のプロセスのさまざまな側面が概日リズムと関連している。つまり、概日時計がずれていると、病気の期間や回復過程が強まったり長引いたりする一方で、概日時計が乱れていないと、病気の発現やCOVID-19の臨床経過が緩和されるということである[47]。
感染した患者に加えて、一般の人々も概日リズムのずれの結果に苦しむことになる。11,787人の大学生を対象とした全国規模の学校ベースの調査によると、自宅隔離による概日リズムの異常は、参加者の最大28%に影響を与え、重要なことに、概日リズムの異常がある人では、うつ病と不安の有病率が有意に高かったという結果が出ている[48]。さらに、概日リズム異常の重症度と心理的問題との間には、用量反応関係が見られた。また、40カ国の成人11,431人を対象に行われた別の国際調査では、COVID-19による社会的制限が、睡眠覚醒サイクルと概日リズムの整合性を有意に変化させることが示された[49]。サーカディアン・ミスアライメントによる健康関連の影響は、特定のグループで深刻になる可能性がある。夜勤者[46,50]、高齢者[51]、学校や大学の学生[48]、子ども[52]は、概日リズムのずれの高リスクグループであると考えられるが、一般人口にも同様のリスクが当てはまる[11,49]。このことから、一般人口に対する家庭での介入、および感染者に対する病院での概日リズム再調整のための介入の必要性が強調されているが、これらについては最後のセクションで詳しく説明する。一般人口および患者に対する概日リズムのずれの影響と、潜在的な治療アプローチの概要を表1に示する。
表1 COVID-19パンデミックによる概日リズムのズレや睡眠障害が一般住民やCOVID感染患者に与える影響と、提案されている介入方法
| リスクグループ | 影響
|
介入
|
|||
|---|---|---|---|---|---|
| COVID-19人の患者 | 一般人口 | COVID-19人の患者 | 一般人口 | ||
| 概日リズムのずれ | 高齢者[ 53 ] | 症状の重症度[ 36 ] | 睡眠タイミングの問題[ 38 ] | メラトニン投与[ 47 ] | 定期的な睡眠のタイミングを保つ[ 37 ] |
| 夜勤の労働者[ 46、50 ] | 免疫成分の振動[ 47 ] | 睡眠習慣の変化[ 40 ] | クロノファーマコロジー[ 47 ] | 自然光に曝露[ 37、38 ] | |
| 学生/若者[ 39、48 ] | 薬効[ 36 ] | できれば日中の定期的な運動[ 37 ] | |||
| 医療従事者[ 54 ] | 期間延長[ 36、47 ] | 学校の生徒の睡眠時間を遅らせる[ 55 ] | |||
| 睡眠障害 | COVID-19人の患者[ 36 ] | 期間延長[ 36、47 ] | 睡眠障害の発生率が高い[ [56]、[57]、[58]、[59] ] | 漸進的筋弛緩[ 60 ] | CBT-Iの行動に関する推奨事項[ 37 ] |
| 医療従事者[ 54、61 ] | 遅延回復[ 47、62 ] | 不安や抑うつ[ 4、63、64 ] | 患者の内部時計に基づく治療時間[ 47 ] | 定期的な昼寝[ 65 ] | |
| 子供/幼児[ 52 ] | 抑うつ気分の割合が高い[ 66 ] | 学習と作業の有効性[ 65 ] | 養育者のためのマインドフルネステクニック[ 52 ] | ||
| 学生[ 67、68 ] | 診断[ 62 ] | 認知機能低下[ 10、53 ] | |||
4.2. サーカディアン・ミスアライメントと睡眠
サーカディアン・ミスアライメントによって双方向的に影響を受ける特定の領域の1つが睡眠であり、その理由は、睡眠-覚醒サイクルのタイミングにおいてサーカディアン・リズムが重要な役割を果たしているからである[69]。したがって、睡眠の必要性、睡眠時間、および睡眠時間は、概日リズムと密接に関連している。概日リズムがずれている場合、睡眠の開始・終了時刻とその持続時間は、正常なサイクルからずれている。このラインでは、ロックダウンの間、概日リズムとクロノタイプ(すなわち、睡眠開始/開始時刻の早い/遅いの好み)が遅れ、睡眠時間も減少したことが示された[39]。イタリアで実施された別の調査では、ロックダウン中に睡眠タイミング(就寝・起床時間)が有意に長くなっており[70]、これは概日リズムのズレの兆候である。別の研究では、自宅隔離中に睡眠時間が長くなったことが報告されており、重要なことに、これは早起き(つまり朝型)と遅寝(夕方型)の人に当てはまっていた[11]。同様に、ルックダウンによる自宅でのLong-hauler(65日以上)は、クロノタイプを夕方型にシフトさせ、就寝時間が遅くなり、起床時間が遅くなる傾向があった[40]。これは、睡眠リズムのズレを示す睡眠習慣の変化と関連していた。
COVID-19に関連するストレスや不安に加えて、サーカディアン・ミスアライメントによるパンデミック中の睡眠障害の増加には、少なくとも2つの主要な要因がある。それは、日常生活の変化と、眠気を誘発する上で重要な役割を果たすホルモンであるメラトニンの放出レベルにも影響を与える毎日の光への曝露である[38]。決まった時間に起床したり、出勤したり、食事をしたり、運動したり、社会活動やレジャーに参加したりといった日常生活の変化は、我々の睡眠覚醒サイクルの重要なタイムキーパーであり、昼(明)と夜(暗)のサイクルと同期している。次の章では、COVID-19危機による睡眠障害に焦点を当て、より詳細に説明する。
5. COVID-19と睡眠障害
これまでに、COVID-19パンデミックがどのようにしてサーカディアン・ミスアライメントを引き起こし、それが健康関連の結果や睡眠障害につながるのかを説明してきた。このセクションでは、特に睡眠の質と、パンデミック時にその質がどのような影響を受けるかに焦点を当てる。前節で取り上げた睡眠障害には、概日リズムのずれに関連する量的要因(睡眠の開始/終了時刻、継続時間)が含まれていた。睡眠の質は、睡眠のタイミングと時間に影響されるが、睡眠効率、主観的な睡眠の質、睡眠不足による日常生活の支障など、他の要因も含まれる。全体として、COVID-19パンデミックは、感染者と一般人の両方において、睡眠の質に強い悪影響を及ぼすことが研究で報告されている。このレビューに含まれている研究によると、COVID-19パンデミックに関連するさまざまな側面が、睡眠の質の低下の原因であることが示唆されている。これらの要因を図3にまとめた。また、COVID-19パンデミックが睡眠に与える影響を表1にまとめた。以下では、一般人とCOVID-19患者で報告されている睡眠問題について、現在入手可能な知見をまとめている。
図3 睡眠不足の原因となるCOVID-19関連因子
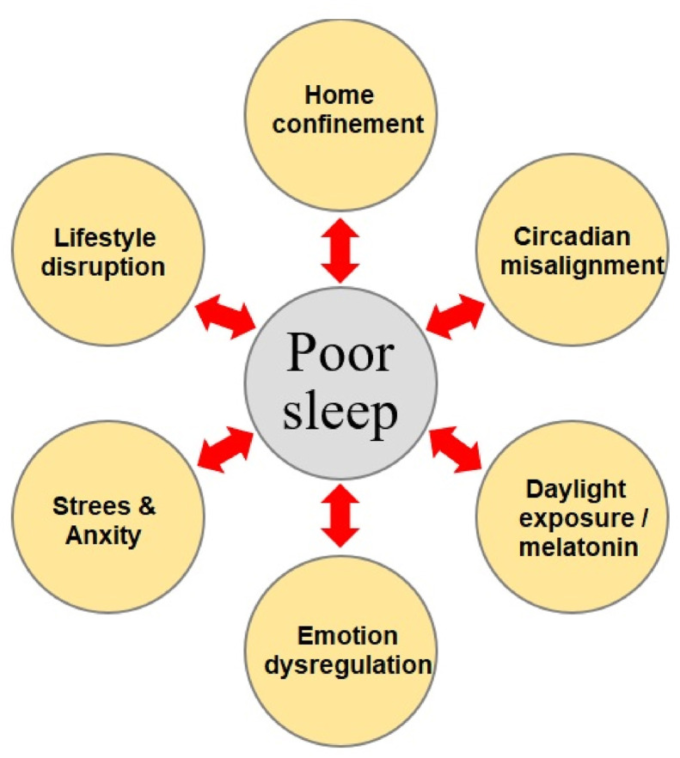
報告されている研究によると、睡眠不足に双方向的に関連する少なくとも6つの主要な要因がある:自宅での隔離・隔離[11,37]、生活習慣の乱れ[3,38]、日光への露出とメラトニンレベル[37,38]、概日リズムのずれとクロノタイプの遅れ[11,39]、感情の調節障害[37,63,64]、病気の脆弱性そのものだけでなく、COVID-19危機による経済的、職業的、社会的な影響に関して、ストレスや不安のレベルが高まること[71,72]である。注:睡眠の質を低下させる要因は、ここで挙げたものに限定されない。
5.1. COVID-19パンデミック時の睡眠困難率
発表された研究の最近のレビューとメタ分析によると、パンデミックにおける一般人口の睡眠問題の有病率は35.7%で、COVID-19患者は最も影響を受けたグループであり、プールされた率は74.8%であった[73]。このレビューによると、医療従事者と一般住民の睡眠問題の発生率は同程度で、それぞれ36.0%と32.3%であった。同様に、最近のシステマティックレビューでは、医療従事者における睡眠問題のプールされた有病率は440%であった[61]。主にヨーロッパ諸国で行われた別の調査に基づく研究では、睡眠問題は子供や乳児にも影響することが示されており [52]、実際、これらのグループは高リスクグループとして考慮されるべきである。ここでは、養育者のストレスレベルが子どもと乳児の睡眠の質を決定する要因であった。睡眠障害の詳細な概要を表1に示す。
5.2. COVID-19患者における睡眠障害
COVID-19に感染した患者では、一般人口と比較して約2倍の割合で睡眠問題が報告されている[73]。さらに重要なことは、患者の睡眠問題は、診断、病理、期間、さらに回復期間など、疾患の様々な側面と関連していることである。COVID-19陽性者とCOVID-19陰性者を対象とした研究では、自己申告に基づく睡眠データと睡眠ポリグラフによる睡眠データがCOVID-19の診断を有意に予測できることが示された[62]。この結果は、COVID-19の病態において睡眠が重要な役割を果たしていることを示しているだけでなく、これらの患者の病気の経過が睡眠関連パラメータによって予測できることを示唆している。このような観点から、入院中のCOVID-10患者を対象とした最近の研究では、睡眠の質が悪い(PSQIスコア5以上)グループでは、入院期間とうつ病の発症率が有意に高いことがわかった[74]。また、31の研究と5153人のCOVID-19患者を対象とした別のメタアナリシスでは、睡眠障害の有病率が34%とプールされていた[66]。重要なことは、これらの患者におけるうつ病と不安の有病率が、それぞれ45%と57%であることと関連していたことである。睡眠の問題は、患者の回復後にも続く。COVID-19感染症から回復した125人の患者を対象とした調査では、回復後の不眠率が26.45%であった[75]。睡眠時無呼吸症候群を含む睡眠障害呼吸も、疾患の呼吸器系の性質のため、COVID-19患者ではより頻繁に報告されている[56,76]。
5.3. 一般集団における睡眠障害
最近の研究では、睡眠の質が高いと学習・作業効率や運動レベルが正に予測される一方で、睡眠の質が低いと電子機器の使用やネガティブな感情が負に予測されることが示されている[65]。このことは、健康な睡眠が適応機能に重要な役割を果たしていることを示している。現在のパンデミックが一般人口の睡眠の質に及ぼす全体的な悪影響のほかに、特定の集団が睡眠の質の低下に直面する可能性がある。医療従事者[54]、子ども[52]、学生(特にストレスのかかる出来事があったとき)[67]、高齢者[53]などがこれらの集団に含まれるが、医療従事者と他の職業の労働者との間で睡眠障害の有病率に差がないという研究もある[77]。興味深いことに、感染症検査が陰性の医療従事者においても、睡眠障害がCOVID様症状の経験につながってた[78]。しかし、パンデミックは、すべての人の睡眠の質に同じような影響を与えるわけではなく、これはリスクの高い人をスクリーニングする上で重要だ。最近の研究では、COVID -19が睡眠の質に及ぼす影響は、参加者によって異なり、パンデミック前の睡眠の質にも依存することが示された。パンデミック前の良好な睡眠者は、ロックダウン中に睡眠の悪化を経験することが多かった[79]。一方、人口統計学的および環境的要因の中には、パンデミックに関連した睡眠障害を予測するものがあるようだ。これには、人種、社会経済的地位、配偶者の有無、不安症状、抑うつ症状、身体的身体化、社会的孤独感が含まれるが、年齢、性別、教育は含まれない。全体的な睡眠の質の低下に加えて、COVID-19のパンデミック時には、不眠症[56,57,63]、悪夢[58]、睡眠時無呼吸症候群[59]、レストレスレッグス症候群[82]など、特定の睡眠障害が増強されることも報告されている。以上のように、一般人口における睡眠不足の相関関係を報告する研究の間には部分的に不一致があるものの、一般人口およびCOVID-19患者においては、より高い睡眠困難と睡眠障害が十分に証明されている。
6. 想定される介入方法
6.1. 概日リズム調整のための介入
最近の生理学的研究では、COVID-19患者の早期かつ効率的な回復のために、健康的な睡眠と概日リズムの調整が保護効果を発揮する可能性が示された[47]。これに関連して、家庭で実現可能で、概日リズムを整えるのに役立つ行動上の推奨事項がある。規則的な就寝・起床時間を守り、日中は自然光を浴び、日中は身体を動かすように心がけることで、サーカディアンリズムを整えることができる[37]。現状では,サーカディアン・リズムのずれを補うために,柔軟な仕事や学校生活のスケジュールが必要である。思春期の生徒を対象とした最近の研究では、高校の始業時間を遅らせることが、睡眠時間の延長、睡眠の質の改善、日中の眠気の軽減、学校生活における思春期のストレスの軽減に有効であることが示されている[55](表1)。
6.2. 健康的な睡眠のためのインターベンション
ある研究では、睡眠の質は日常的に影響を受けており、パンデミック中の睡眠の質の夜間の変化は、家に閉じこもることによって引き起こされる日々の課題に個人がどのように対処するかを予測することがわかっている[72]。したがって,夜の睡眠が相対的に悪いと,翌日の反芻,精神病様体験,身体的不定愁訴の増加が予測される。このことは、パンデミック時の睡眠障害の治療および予防のための早期介入の重要性を示している。不眠症のためのCognitive-Behavioral Therapy(CBT)Academyは、最近、パンデミック中の睡眠衛生を高めるのに役立つ、実現可能な実践的推奨事項のリストを発表した[37]。これらの推奨事項は、パンデミックに関するストレスフルなニュースに過度に注意を払うことを避けること、友人やソーシャルメディアでストレスや不安を表現すること、定期的な運動をすること、自然な日差しを浴びること、夜勤や起床時間を規則的に保つことなどを提案している。さらに、パンデミック前に受けた不眠症治療のためのデジタルCBTは、不眠症の既往歴があり、軽度から中等度のメンタルヘルス症状が継続している成人において、実際のCOVID-19パンデミック時の健康回復力を高めた[83]。別の研究では、ビデオ会議を介したオンラインのマインドフルネス・トレーニングは、従来の対面式のトレーニングが実施できない時期に、ストレス軽減のための有用な介入となる可能性があるが、睡眠の改善にはならないことが示された[84]。最後に、最近のメタアナリシスでは、非薬理学的介入(例えば、筋弛緩、呼吸筋関連のリハビリ、オンライン心理療法)がCOVID-19患者の睡眠状態を改善できることが示された[85]。
COVID-19患者に対しては、潜在的な介入として、特に入院期間中のクロノファーマコロジーが提案されている。このアプローチには2つの主要な側面があり、最大の効果を保証するために1日の最適な時間帯に一般的な疾患および症状関連の介入(例えば、投薬)を行うことと、コルチコステロイドやメラトニンなどの概日リズムの調節因子を投与することである[47,86]。また、集中治療室に入院しているCOVID-19患者は、光などの環境因子に触れる機会を増やすことで、回復プロセスを促進し、症状の重症度を軽減することが示唆されている[47]。本研究では、患者のサーカディアンプロファイル(リズミック/ノンリズミックの振幅と位相)を決定し、合併症のリスクが最大となる個人の時間と、最適な投薬スケジュールを評価することも提案している(表1)。
7. 結論
COVID-19パンデミックが一般集団およびCOVID-19患者のサーカディアンリズムと睡眠に与える影響について、最新の概要を紹介した。自宅隔離は、概日リズムのズレだけでなく、睡眠の質の低下を促す中心的な要因であると思われる。一方で、睡眠障害と概日リズムの乱れは、COVID-19患者の診断、病態、病気の長期化、回復に重要な役割を果たしている。このように広汎な役割を担っているにもかかわらず、一般人や感染者の健康関連行動に関して、睡眠問題の役割は過小評価されている。概日リズムのずれや睡眠の質の低下を引き起こす要因のバランスをとるための行動的介入が可能であり、医療従事者や政策立案者が考慮すべきである。