The Japan-Multimodal Intervention Trial for Prevention of Dementia (J-MINT): The Study Protocol for an 18-Month, Multicenter, Randomized, Controlled Trial
www.ncbi.nlm.nih.gov/pmc/articles/PMC8187136/
2021 Jun
T. 杉本1,2 桜井隆、原著者1,3,20 赤津博之、4 土居丈朗、5 藤原由起子、6 平川敦子、7 木下文雄、8 葛谷正明、9 S. Lee、5 K. Matsuo、10 M. M. Michikawa、11 S. Ogawa 道川、11 小川、6 大塚、12 佐藤、13 島田、14 鈴木、15 武智、16 武田、17 梅垣、9 若山、18 荒井、19 J-MINT研究員
要旨
背景・目的
J-MINT(Japan-multimodal intervention trial for dementia)試験は、認知症リスクの高い高齢者を対象に、認知症関連バイオマーカーの評価、オミックス解析、脳画像解析を実施することで、多領域にわたる介入の有効性を検証し、認知機能の改善・悪化のメカニズムを明らかにすることを目的としている。さらに、J-MINT試験では、パートナーである民間企業と協力して、関連する介入策を実施する。本原稿では、その研究プロトコルを紹介する。
デザイン/設定
18カ月間の多施設共同無作為化対照試験。
参加者
65~85歳の軽度認知障害を有する高齢者500名を募集する予定である。被験者は、年齢、性別、認知機能によって層別化され、動的割付法を用いて、介入群と対照群に1対1の割付比率で中央無作為に割り付けられる。
介入
マルチドメインの介入プログラムは以下を含む。(1)血管危険因子の管理、(2)グループベースの身体運動と身体活動のセルフモニタリング、(3)栄養カウンセリング、(4)認知機能訓練。対照群には、2カ月ごとに健康関連情報を提供する。
測定方法
主要評価項目と副次評価項目は、ベースライン時、6カ月後、12カ月後、18カ月後に評価される。主要評価項目は、いくつかの神経心理学的領域を組み合わせたグローバル複合スコアのベースラインから 18か月後までの変化である。副次的アウトカムは、各神経心理学的テストにおける認知機能の変化、認知症の発症、血中および認知症関連バイオマーカーの変化、日常生活動作、虚弱状態、神経画像を含む老年医学的評価の変化、服用している薬の数などである。
結論
民間企業の協力を得た本試験は、認知症予防のための新たなサービスの創出につながるとともに、認知症予防のためのマルチドメインの介入の有効性を検証するものである。
電子
本論文のは,10.14283/jpad.2021.29に掲載されており,許可されたユーザーのみアクセス可能である。
キーワード 認知機能低下、マルチドメイン介入、身体運動、栄養、認知機能訓練
はじめに
認知症患者数は2015年に世界で4,680万人と推定されており、2050年には1億3,150万人に増加すると予測されている(1)。近年、欧米諸国では認知症の発症率が低下しているとの報告がいくつかあるが(2-4)、日本ではそのような傾向は見られない(5)。アルツハイマー型認知症(AD)では、特に疾患修飾薬の開発失敗率が高いことから(6)、認知症を予防するための非薬物療法の開発が急務となっている。
現在までに、いくつかの大規模なマルチドメイン予防試験により、高齢者、特に認知症のリスクが高まっている高齢者を対象に、認知症の修正可能な複数の危険因子を同時に標的とした介入を行うことで、認知機能の低下を遅らせ、認知症の発症を抑制できることが示されている(7-9)。FINGER(Finnish Geriatric Intervention Study to Prevent Cognitive Impairment and Disability)は、効果の大きさ(対照群と介入群の差)は非常に小さかったものの(Cohen’s d = 0.13)マルチドメインの生活習慣介入(食事カウンセリング、身体運動、認知トレーニング、血管・代謝リスクモニタリング)により、認知症発症リスクの高い高齢者の認知機能低下を改善できることを実証した最初の大規模ランダム化比較試験(RCT)である(7)。他の2つのRCT、PreDIVA(Prevention of Dementia by Intensive Vascular Care)(8)とMEPT(Multidomain Alzheimer Preventive Trial)(9)のサブグループ解析でも、主要アウトカムは統計的に有意ではなかったものの、認知症のリスクが高まっている高齢者に対するマルチドメイン介入の有効性が示された。これらの研究は、方法論的に重要な教訓を与えている。すなわち、リスクのある人の選択、実施する介入の適切な時期と強度、認知の変化を検出するための適切な感度の高いツールの選択である(10, 11)。しかし、さまざまな環境や集団におけるマルチドメイン介入の優れた有効性を検証するには、さらなる研究が必要である(10, 11)。さらに、このような介入の有効性のメカニズムについても、さらに検討する必要がある。このような背景から、ロンドンで開催された2017年のアルツハイマー病協会国際会議(AAIC)において、World-Wide FINGERS(WW-FINGERS)ネットワークが発足した(12)。このネットワークは、FINGERマルチドメインライフスタイルモデルをさまざまな集団や環境で使用するために、テスト、適応、最適化することを目的としている。さらに、データの共有もこのネットワークの重要な使命であり、世界の約30カ国が参加している(12)。
日本では 2019年にJapan-Multimodal Intervention Trial for Prevention of Dementia(J-MINT)が開始され、WW-FINGERSネットワークに組み込まれた(12)。J-MINT試験の目的は、血管危険因子の管理、グループベースの身体運動と身体活動のセルフモニタリング、栄養カウンセリング、認知トレーニングからなるマルチドメイン介入が、軽度認知障害を持つ高齢者の認知機能低下の進行を予防できるかどうかを検証することである。具体的には、血中バイオマーカーの評価、オミックス解析、神経画像解析などがJ-MINT試験の中核であり、認知機能の改善・低下のメカニズムを解明することを目的としている。また、J-MINT試験では、パートナーである民間企業と協力して、関連する介入策を実施している。本論文では,Standard Protocol Items for Interventional Trialsに基づいて作成されたJ-MINT試験のプロトコルを紹介する。SPIRIT(Standard Protocol Items: Recommendations for Interventional Trials)2013」に準拠して作成されたJ-MINT試験のプロトコルを記載したものである(付録1参照)。
方法
試験デザイン
J-MINT試験は、軽度認知障害のある高齢者を対象に、認知症の修正可能な危険因子を標的としたマルチドメインの介入を行う、18カ月間の非盲検無作為化対照多施設試験としてデザインされている。本試験は、国立長寿医療研究センター(NCGG)の中央調整センターを中心に、以下の国内4施設が参加して実施される。本研究には、名古屋大学、名古屋市立大学、藤田保健衛生大学、東京都老人総合研究所の4施設が参加している。これらの施設で募集された合計500名の被験者は、試験期間中、介入群と対照群に無作為に割り振られる。介入は、血管危険因子(糖尿病、高血圧、脂質異常症)の管理、グループでの運動と身体活動量の増加、栄養指導、「Brain HQ」(ポジティブ・サイエンス株式会社)を用いた認知機能訓練の4つの領域について、提携する民間企業が実施する。対照群には、血管危険因子の管理に関する指導と、健康に関する情報を書面で提供する。両群とも、ベースライン時、6ヵ月後、12ヵ月後、18ヵ月後に、主要および副次的アウトカムを評価する。試験の流れ図を図11に示す。
図1 認知症予防のための日本マルチドメイン介入試験(J-MINT)の研究フロー
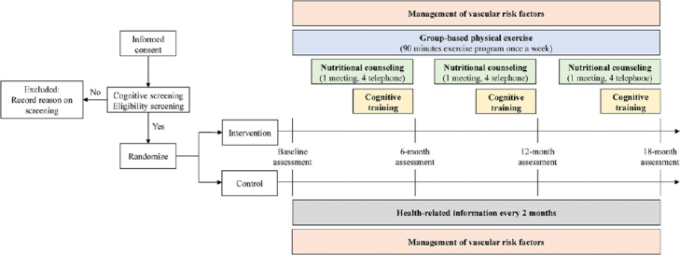
倫理委員会の審査と承認
すべての試験手順は、各試験実施施設のInstitutional Review Board(IRB)で審査・承認されており、本試験は大学病院医療情報ネットワーク臨床試験登録簿(UMIN-CTR)にUMIN000038671番として登録されている。試験参加の目的、性質、潜在的なリスクについて参加者に十分に説明し、すべての参加者は試験参加前に書面によるインフォームドコンセントを行う。
適格性基準(包含・除外基準
表11にJ-MINT試験の対象者基準と除外基準を示す。認知症のリスクが高まっている人に焦点を当てるため、本試験の対象者は軽度認知障害のある高齢者とした。認知症リスクの高い高齢者を対象としたスクリーニングツールとして確立されているNCGG-FAT(National Center for Geriatrics and Gerontology Functional Assessment Tool)を用いて、軽度認知障害の有無を評価する(13,14)。J-MINT試験への参加資格は、(1)登録時に65~85歳であること、(2)NCGG-FATで測定した記憶、注意、実行機能、処理速度の4つの認知領域のうち、1つ以上の領域で年齢・教育調整後の認知機能低下が基準値から標準偏差(SD)で1.0以上であること、(3)自分で書面によるインフォームド・コンセントを提供できること、とされている(表(表11))。
表1. J-MINT研究の対象者および除外基準
除外基準
以下に該当する被験者
- 試験登録時の年齢が65~85歳である。
- NCGG-FATで測定されたいずれかの認知領域において、年齢および教育を調整した認知機能の低下(基準値から少なくともSD1.0の低下)がある者、および
- 書面によるインフォームド・コンセントを得ていること。
除外基準
以下に該当する被験者
- 骨・関節疾患、腎不全、虚血性心疾患、心肺疾患などの機能低下により、運動や食事を制限する必要がある。
- 認知症と診断されたことのある方。
- MMSEスコアが24未満である。
- 長期療養のための介護認定を受けている。
- 日本語での会話ができない方
- 認知機能テストを行うことができない。
- 各施設の責任医師または共同研究者が試験参加に不適格と判断した場合。
注 略語の説明 J-MINT(Japan-multimodal intervention trial for prevention of dementia)MMSE(Mini-mental state examination)NCGG-FAT(National Center for Geriatrics and Gerontology-Functional Assessment Tool)SD(standard deviation)。
参加者は除外されることになっている。(1)重度の骨・関節疾患、腎不全、不安定な虚血性心疾患や心肺機能障害などの機能低下により、運動や食事の制限が必要な場合、(2)認知症と診断された場合、(3)ミニメンタルステート検査(MMSE)のスコアが24(15)未満の場合。(4)介護保険施設の介護認定を受けている場合、(5)日本語を話すことができない場合、(6)認知機能検査を受けることができない場合、(7)各試験地の責任医師または共同研究者が登録に不適格と判断した場合(表(表11))。
登録・評価方法
募集方法
NCGGと他の4施設は、それぞれの病院および/または地域に根ざしたコホートから参加者を募集する。いくつかのコホートでは、参加時に得られる認知機能テストの結果をもとに、選択基準を満たす可能性の高い参加者を選択し、基準を満たした人には招待状を直接郵送することになっている。また、参加希望者(患者や地域住民)には、ポスター、新聞広告、広報紙などで本研究の募集を告知することとする。研究スタッフは、本試験に参加する前に、本試験への参加の目的、性質、潜在的なリスクについて、参加希望者に十分に説明する。その後、書面によるインフォームド・コンセントを得た参加者には、認知機能の評価(NCGG-FAT(13,14)およびMMSE(15))を行う。参加者の最終的な適格性については、研究スタッフと臨床医が、本試験の包含・除外基準に従って評価する。参加者の募集は2019年11月に開始し 2020年12月に完了した。
評価について
図22は、J-MINT試験において、SPIRITガイドラインに沿って予定されている評価のタイムラインを示している。すべての参加者は、ベースライン時、6か月後、12か月後、18か月後のフォローアップ時に神経心理学的検査を行い、ベースライン時、6か月後、18か月後のフォローアップ時に包括的老年学的評価(CGA)を受けることになっている。さらに、ベースライン時と18ヵ月後に、血液検査、認知症関連バイオマーカー検査、脳磁気共鳴画像(MRI)またはコンピュータ断層撮影(CT)による評価を行う。介入プロトコルの遵守状況と満足度を評価し、試験中に参加者が経験したすべての有害事象を記録すること。
図2 J-MINT試験で予定されている評価のタイムライン

*: Non-mandatory; †: 認知症関連バイオマーカー検査および全ゲノム配列解析は、国立長寿医療研究センターで募集した被験者のみを対象に実施する。略語の説明 CT(Computed Tomography)J-MINT(Japan-multidomain intervention trial for prevention of dementia)MRI(Magnetic Resonance Imaging)NfL(Neurofilament light chain)SPECT(Single Photon Emission Computed Tomography)。
主要評価項目:18ヵ月後のフォローアップにおける認知機能の変化(コンポジットスコア
主要評価項目は、いくつかの神経心理学的検査を用いたグローバル・コンポジット・スコアのベースラインからの18ヵ月後の変化である。この神経心理学的検査には、グローバル認知機能検査(MMSE(15))記憶検査(Wechsler Memory Scale-Revised(WMS-R)の論理的記憶IおよびIIサブセット(16)およびFree and Cued Selective Reminding Test(FCSRT)(17))が含まれる。注意力(ウェクスラー成人知能評価尺度(WAIS)-IIIのDigit Span(18));実行機能/処理速度(トレイル・メイキング・テスト(TMT)(19)WAIS-IIIのDigit Symbol Substitution Test(DSST)サブセット(18)文字語流暢性テスト(19))。
神経心理学的検査は、NCGGで開催されたトレーニングセッションに参加して神経心理学的検査の実施と採点に関するトレーニングを受けた、訓練を受けた学会認定の心理学者、作業療法士、言語療法士が各施設で実施することになっている。さらに、WMS-Rの論理的記憶IおよびIIサブセットは、採点のばらつきを最小限にするために、NCGGの2人の心理学者が採点することとした。そして、各神経心理学的検査のZスコアを、全解析セット集団の各検査のベースライン平均と標準偏差(SD)で標準化したものを平均することで、複合スコアを算出することにした。例えば、Zスコアが-1であれば、ベースラインの平均値よりも1SD低いスコアを表する。コンポジットスコアが1ポイント低下すると、神経心理学的テスト全体で平均1SDの低下を示す。
副次評価項目
認知機能の変化に関する副次的な評価指標は、グローバルコンポジットスコアのベースラインから6ヵ月後および12ヵ月後までの変化、6ヵ月後、12ヵ月後、18ヵ月後の各神経心理学的テストのスコアのベースラインからの変化、および認知症の発症である。6ヵ月ごとのフォローアップにおいて、参加者は、一次医療を受けるか、さらなる評価(神経心理学的検査、血液検査、脳のMRI、CT、単一光子放射型コンピュータ断層撮影(SPECT)など)のためにメモリークリニックを受診するよう助言される。(1)認知機能低下の訴えがある場合、(2)MMSEスコアが24未満の場合、(3)MMSEスコアがベースラインから3ポイント以上低下している場合。また、米国国立老化研究所-アルツハイマー病協会(NIA/AA)のワークグループの基準(20)に基づき、2名以上の医師のコンセンサスにより、必要に応じてJ-MINT試験のエンドポイント(インシデント認知症)委員会に諮り、インシデント認知症の診断が確認された者とする(添付資料2参照)。
その他の副次的評価項目は、日常生活動作(ADL)や虚弱状態を含むCGAの各要素の変化、血液マーカー、認知症関連血中バイオマーカー、MRIまたはCTを用いて評価した神経画像、服用している薬の数などである。
a) 包括的老年医学評価
CGAには、以下のような自己記入式の質問票と、身体的および認知的パフォーマンスが含まれる。
- ADL:参加者は、基本的なADLと道具的なADLを評価されるべきである。基本的ADLは、Barthel index(21)を用いて評価する。Barthel indexは、摂食、ベッドから椅子への移乗、入浴、排便、膀胱のコントロールなどの基本的なセルフケア能力を評価するもので、スコアは0(完全な依存)から 100(完全な自立)の範囲である。器械的ADLは、電話の使用、買い物、薬の取り扱いなど8項目からなるLawton指数(22)を用いて評価し、スコアは0(低機能)から8(高機能)の範囲とする。
- 虚弱状態。参加者は、FriedらがCardiovascular Health Study(23)で提唱したフレイル表現型に基づいて、身体的なフレイル状態を評価される。虚弱表現型の構成要素としては、縮み、弱さ、遅さ、自己申告による疲労、身体活動の低下などが挙げられる。社会的フレイルについては、「一人暮らし」「外出頻度が昨年より少ない」「友人をあまり訪問しない」「友人や家族を助けたいと思わない」「毎日誰とも会話しない」の5項目で評価する(24)。また、口腔虚弱度については、口腔虚弱度指標-8(25)を用いて評価する。この指標は、主観的に硬いものが食べられない、お茶やスープを詰まらせる、義歯を使用している、口渇のケアをしている、外出している、たくあんやイカの細切り干しなどの硬いものを噛んでいる、1日2回以上歯を磨いている、定期的に歯科医院に通っている、という8項目で構成されている。
- 食生活の多様性 11項目の食品多様性スコア京都(26)を修正し、過去1週間の14食品(穀類、魚介類、肉類、卵、牛乳、乳製品、豆類、海藻類、芋類、果物、ナッツ類、油脂類)の摂取頻度を尋ねることで、各参加者の食生活の多様性を評価した。
- 栄養状態。参加者は、6つの質問からなるMini-Nutritional Assessment Short-Form(MNA-SF)(27)を用いて栄養状態を評価し、スコアは0~14の範囲で、スコアが高いほど栄養状態が良好であることを示す。
- 食欲。参加者は、Council on Nutritional Appetite Questionnaire(28)を用いて食欲を評価する。合計スコアは8~40の範囲で、スコアが高いほど食欲があることを示す。
- 抑うつ症状。参加者は、自己評価式の15項目のGeriatric Depression Scale(29)を用いて抑うつ症状を評価される。この尺度は0~15の範囲で、スコアが高いほど抑うつ症状のレベルが高いことを示す。
- 転倒歴および転倒リスク。転倒リスクは、身体機能(8項目)老年症候群(8項目)環境ハザード(5項目)の3つのサブカテゴリーを含む、転倒リスクを検出するための21の質問で構成される転倒リスク指数(30)を用いて評価される。各項目は1点(リスクあり)または0点(リスクなし)で評価され、各カテゴリーの合計が高いほど、転倒のリスクが高いことを示している。
- ソーシャルネットワーク。社会的ネットワーク:Lubben Social Network Scale 6(31)を用いて、参加者の社会的ネットワークを評価する。スコアは0~30の範囲で、スコアが高いほど社会的ネットワークが良好であることを示している。
- 健康関連のQOL(生活の質)。参加者は、5つの次元(移動性、セルフケア、痛み・不快感、通常の活動、不安・抑うつ)で構成されるEQ-5D(32)の健康指標を用いて、健康関連のQOLを評価される。これら5つの次元のスコアを組み合わせることで、最大3,125通りの健康状態が得られ、そこから 1つの指標(効用)スコアが算出される。
- 睡眠の質 この指標は、主観的な睡眠の質、睡眠潜時、睡眠時間、睡眠効率、睡眠障害、睡眠薬の使用、および日中の機能障害を評価することを目的としている。PSQIは、主観的な睡眠の質、睡眠潜時、睡眠時間、睡眠効率、睡眠障害、睡眠薬の使用、昼間の機能障害などを評価するための指標で、スコアは0~21で、スコアが高いほど睡眠の質が低いことを示する。
- 社会参加。参加者は、8種類のグループ(34)への社会参加に関するアンケートを用いて、社会参加について評価される。(1)町内会・老人クラブ・消防団(Local Community)(2)趣味のグループ(Hobby)(3)スポーツのグループやクラブ(Sports)(4)政治的な組織やグループ(Politics)(5)産業や業界の団体(Industry)(6)宗教的な組織やグループ(Religion)(7)ボランティアのグループ(Volunteer)(8)その他。
- 聴覚障害によるハンディキャップ HHIE(Hearing Handicap Inventory for the Elderly)(35)を用いて、難聴によるハンディキャップを評価する。HHIEは25の質問から構成されており、そのうち13の質問は聴覚に関連した情緒的側面を評価し、残りの12の質問は高齢者の社会的ハレーションに関連したQOLを評価する。総得点は0~100点で、総得点が高いほど主観的な聴覚障害が重いことを示している。
- 人体測定。参加者は、身長、体重、ふくらはぎの周囲長などの身体測定を受ける。体格指数は、体重(キログラム)÷身長(平方メートル)(kg/m2)で算出される。さらに、オプションとして、サルコペニア(36)の有無を評価するために、生体電気インピーダンス分析(BIA)で虫垂状の筋肉量(AMM)を測定し、AMMを身長で割った値(kg/m2)で骨格筋量指数を算出する。
- 身体能力。加速ゾーンと減速ゾーンがそれぞれ1mずつある歩道の中央部で,2.4mの距離を通常の歩行速度で評価し,歩行速度を2回測定して平均値を算出する(37)。右手と左手の握力は,標準的なデジタルハンドグリップダイナモメーター(武井科学器械株式会社,日本)を用いて,肩を内転・中立回転させ,肘を完全に伸ばした立位の状態で測定する(38)。参加者は,腕を胸の上で交差させ,背中を椅子につけて座った最初の状態から,できるだけ早く5回連続して椅子立ちを行うのに必要な時間(秒)を測定するFive-Times-Sit-to-Standテスト(39)により,下肢の筋力を評価する。
- 視覚機能および視覚に関連するQOL(オプション)。参加者は、視力(裸眼視力および最高矯正視力)視覚的屈折、眼圧を評価する。スリットランプ検査と眼底検査を実施する。光干渉断層計(RS-3000型、日本電産)による網膜および乳頭周囲の神経線維層の厚さを、瞳孔散大なしで測定する。さらに、25項目の米国国立眼病研究所視覚機能質問票(NEI-VFQ-25)(40)を用いて、視覚に特化した健康関連のQOLを評価することとする。
- 認知機能(オプション)。CogEvo(Total Brain Care, Kobe, Japan)(41)および日本語版Montreal Cognitive Assessment(MoCA-J)(42)を用いて、参加者の認知機能を評価する。CogEvoは、コンピュータ支援型の認知機能検査バッテリーで、方向性、注意、記憶、実行機能、空間認知などの認知機能を評価することができる。MoCA-Jは、注意力、集中力、実行機能、記憶、言語、視覚構成能力、概念的思考、計算、方向性など9つの認知領域を評価することで、軽度認知障害のある高齢者を発見するための簡易認知スクリーニングツールである。
b) 血液検査および尿検査
ベースライン時および18か月後の追跡調査時に、全参加者を対象に、グルコース、インスリン、ヘモグロビンA1c、グリコアルブミン、総タンパク質、アルブミン(Alb)アスパラギン酸アミノトランスフェラーゼ、アラニンアミノトランスフェラーゼ、γ-グルタミルトランスペプチダーゼ、総コレステロール、高密度リポタンパク質-コレステロール、トリグリセリド、クレアチニンを測定する。トリグリセリド、クレアチニン(Cr)推定糸球体濾過量、血中尿素窒素、ナトリウム、カリウム、塩化物、カルシウム、リン、遊離トリヨードサイロニン、遊離サイロキシン、甲状腺刺激ホルモン、迅速血漿凝固因子、トリポネーマ・パリッドヘマグルティネーション、ビタミンB1,ビタミンB12,葉酸、C反応性タンパク質。さらに、すべての参加者は、ベースラインでアポリポタンパクE(APOE)の表現型を評価する。
オプションとして、脳性ナトリウム利尿ペプチド、インターロイキン-6,25-ヒドロキシビタミンD、グレリン、グルカゴン様ペプチド-1,血中ケトン体、カルニチン、総胆汁酸、浸透圧、カテコールアミン、脂肪酸、レプチン、クレアチン、クレアチンキナーゼ、ニコチンアミドホスホリボシルトランスフェラーゼ、マイクロRNAなどを測定する予定である。また、尿糖、尿蛋白、潜血、尿中のAlb/Cr(u-Alb/Cr)8-Hydroxy-deoxyguanosineなども任意に評価する。
c) 血液中の認知症関連バイオマーカー
NCGGで募集した参加者は、認知症関連のバイオマーカーを評価する。ADの最も初期の病理学的特徴である脳内のアミロイドβ(Aβ)沈着を評価するために、血漿中のAβ関連ペプチドであるAPP669-711/Aβ1-42,Aβ1-40/Aβ1-42およびそれらの複合体の比率を、免疫沈降法-質量分析法を用いて測定する(43)。さらに、血漿中のスレオニン181でリン酸化されたタウ(p-tau181)およびニューロフィラメント軽鎖(NfL)の濃度を、単一分子アレイ(SimoaTM)プラットフォームを用いて測定する(44, 45)。
d) 全ゲノム配列解析
NCGGから募集した参加者の血液サンプルに全ゲノムシークエンスを適用し、認知症に関連することが知られている遺伝子内の変異を包括的に検索し、新規の病原遺伝子を特定するために使用する。
e)脳のMRIおよびCT
認知機能に大きな影響を及ぼす可能性のある脳梗塞などの局所病変を検出するために、ベースラインおよび18カ月後のフォローアップ時に、各施設で利用可能なスキャナーを用いて脳MRIまたはCTを実施する。NCGGでは、Siemens Magnetom Skyra 3T MRIスキャナー(Siemens Medical Solutions, Erlangen Germany)を用いて、3次元(3D)T1強調画像、T2強調画像、T2*強調画像、3D FLAIR(Fluid Attenuation Inversion Recovery)画像、拡散強調画像、拡散尖塔画像を取得する。また、介入期間中の認知機能の改善・低下のメカニズムを解明するために、萎縮、脳小血管疾患、白質・灰白質の微細構造変化などの脳構造変化を解析する予定である。
有害事象および重篤な有害事象
介入の安全性を評価するために、試験期間中にすべての有害事象(AE)および重篤なAEをモニタリングすること。AE に関して収集すべき情報は,発症日,重症度,関連する治療法,結果,および因果関係である。重篤な AE は,直ちに治験責任医師,IRB,共同研究者に報告すること。
介入の手順
介入群
介入群は、以下を含む複数領域の介入プログラムを受ける。介入群は、(1)血管危険因子の管理、(2)グループベースの身体運動と身体活動のセルフモニタリング、(3)栄養カウンセリング、(4)Brain HQを用いた認知トレーニングを含むマルチドメイン介入プログラムを受ける。図33は、J-MINT試験のネットワークを示したもので、NCGGをはじめとする4施設は、日本のケアマネジメント会社である株式会社損保ジャパンホールディングスや株式会社損保ジャパン・ケアと連携しながら、血管リスク因子の管理やマルチドメイン介入の実施を統括する。また、コナミスポーツ株式会社、株式会社損保ジャパン・ヘルス・サポート、ポジティブ・サイエンス株式会社が、グループベースの運動プログラム、栄養カウンセリング、認知機能訓練を提供する。
図3. 認知症予防のための日本マルチドメイン介入試験のネットワーク
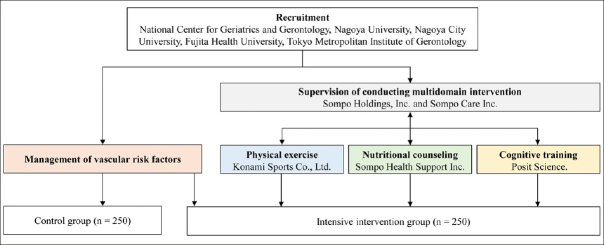
血管危険因子の管理
対象者の糖尿病、高血圧、脂質異常症は、日本の関連する臨床診療ガイドラインに従って治療され、糖尿病は、日本糖尿病学会(JDS)/日本老年医学会(JGS)合同委員会による「高齢者糖尿病治療ガイドライン2017」に基づいて管理される(46)。高血圧は「日本高血圧学会 高血圧管理ガイドライン(JSH2019)」に基づいて管理(47)脂質異常症は「日本動脈硬化学会(JAS) 動脈硬化性心血管病予防ガイドライン2017」に基づいて管理(48)。血液検査や脳のMRIまたはCTの結果は、介入群と対照群のすべての参加者に郵送され、必要に応じてプライマリ・ヘルス・ケアへの連絡を推奨する手紙も一緒に送られる。
グループベースの身体運動と身体活動の自己モニタリング
参加者は、各施設で週に1回、90分間のグループベースの身体運動セッションに参加し、合計78回のセッションを受ける。トレーニングを受けたインストラクターが、グループベースの運動セッションを提供する。各セッションには、筋肉のストレッチ、筋力トレーニング、有酸素運動、運動と認知タスクを組み合わせたデュアルタスクトレーニングである「コグニサイズ」(認知の「コグニ」+運動の「サイズ」)行動変容を促すためのグループミーティングが含まれ、過去の試験(49)と同様に実施される。認知運動と身体運動を組み合わせた介入は、軽度認知障害のある高齢者の認知能力と身体能力を向上させることが示された(49)。
2種類の運動セッションが提供される予定である。(1)筋力トレーニングを含むセッション(筋力ストレッチ10分、筋力トレーニング15~20分、休息5分、有酸素運動20~30分、休息5分、デュアルタスクトレーニング20~30分)(2)グループミーティングを含むセッション(筋力ストレッチ10分、有酸素運動20~30分、休息5分、デュアルタスクトレーニング20~30分、休息5分、グループミーティング15~20分)である。筋力トレーニングとグループミーティングは、ベースラインから6ヶ月までは1:1,6ヶ月から 18ヶ月までは3:1の割合で、それぞれ月に1回実施する。有酸素運動は、中程度の強度に設定し、試験期間中、最大心拍数(HR)の40%から80%まで段階的に強化する。最大心拍数は,年齢予測最大心拍数の式(207-0.7×年齢)を用いて推定する。有酸素運動中のHRは、手首に装着したデバイス(Fitbit® Inspire HR activity monitor)を使用してモニターすること。また、指導者は、参加者のFitbit® Inspire HR活動量計と同期したiPad Airタブレットコンピュータを使用して、HRと運動強度をモニターする。これらの機器は、介入群の参加者全員に配布される予定である。
グループミーティングでは、健康行動を促進するために、認知症、フレイル、膝・腰痛、栄養不良、睡眠障害、転倒・転落関連骨折の予防、社会参加と身体活動の有益な効果などの健康関連情報が提供される。さらに、参加者は、介入開始時、6ヵ月後、12ヵ月後、18ヵ月後に、それぞれ、Global Physical Activity Questionnaire(50)Exercise Benefits/Barriers Scale(51)Client Satisfaction Questionnaire(52)を用いて、主観的な身体活動、運動に対する利益と障壁の認識、介入プログラムに対する満足度を評価している。
参加者は、週に3回以上、家庭での筋力強化運動、有酸素運動、デュアルタスクトレーニングを促進するために、iPad Airタブレットコンピュータを使って、複数のエクササイズビデオやメッセージを毎週受け取ることになっている。さらに、タブレット型iPad AirとFitbit® Inspire HRを連動させて、歩数、心拍数、睡眠をモニターするように指導した。
栄養カウンセリング
栄養カウンセリングは、資格を持ったヘルスコンサルタント(登録栄養士、看護師、保健師)が個別に行うことになっている。参加者は、6カ月間に対面式カウンセリング(1回60分)を1回、電話カウンセリングを4回受け、18カ月の介入期間中に対面式カウンセリングを3回、電話カウンセリングを12回受けることになっている。対面カウンセリングでは、ヘルスコンサルタントが参加者の現在の状況や問題点を把握し、対処法を提案し、参加者と一緒に個別の目標を設定する。電話カウンセリングでは、ヘルスコンサルタントがライフスタイルの変化を評価し、目標の達成度を確認する。参加者には、提供された冊子を使って、毎日、体重をモニターし、目標達成度を確認してもらうことにした。
最初の6カ月間は、体内の概日リズムに基づいた生活習慣(睡眠・起床時間)と食事行動(食事のタイミング、頻度、規則性)の改善に焦点を当てた栄養カウンセリングを実施(クロノニュートリション)。次の7~18カ月間は、虚弱体質やサルコペニアなどの認知・身体状態の改善に必要な食事摂取量の指導、咀嚼・嚥下機能や口腔ケア(口腔虚弱度の評価(25)歯磨き、歯科医院への定期的な受診)などの栄養指導を行う。適切な食事摂取量は、「日本人の食事摂取基準(2020年版)」(53)に基づいて決定される。この基準は、65~74歳および75歳以上の高齢者について、それぞれタンパク質、脂肪、炭水化物、ビタミン、ミネラルの基準摂取量と、エネルギーを供給する栄養バランスに関するガイダンスを示している。さらに、日本人高齢者の地域生活者において、身体能力や認知能力の向上に関連することが報告されている(54,55)バランスのとれた食事を摂り、食事の多様性を高めるように指導する。また、参加者は、研究で提供された小冊子を使って、毎日、食事の多様性をモニターするよう求められている。さらに、これまでのコホート研究や臨床試験(56-60)で得られたエビデンスに基づき、エイコサペンタエン酸やドコサヘキサエン酸を含む魚介類、牛乳や乳製品、果物、野菜、緑茶などの摂取も推奨されている。
認知機能トレーニング
脳内HQ(日本語版)がインストールされたiPad Airを用いて、個別に認知トレーニングを行っていただく。脳内HQ(日本語版)は、J-MINT試験用にカスタマイズされたもので、注意力、処理速度、記憶力、精神的柔軟性、視空間能力など、特定の認知能力に焦点を当てた13の視覚的なエクササイズで構成されている。エクササイズの難易度は、個人の認知能力に応じて調整され、注意力とモチベーションを確実に維持することができる。ブレインHQエクササイズは、高齢者を対象としたRCTにおいて、処理速度や記憶を含む複数の認知領域に有効であることが報告されている(61)。
18か月の介入期間のうち、4~6か月、10~12か月、16~18か月(集中トレーニング期間)には、参加者は1日30分以上の集中トレーニングを週4日以上行うように指導される。参加者は、各集中トレーニング期間および18ヵ月間の介入期間中、アドヒアランスをモニターされる。認知トレーニングでは、タブレット端末を使用するため操作が難しく、アドヒアランスの低下が予想される。そのため、プログラム開始時のタブレット端末の操作方法の説明だけでなく、介入期間中に無料の相談窓口を設置するなど、継続的なサポートを行うことにした。
コロナウイルス19型(COVID-19)パンデミック時の介入実施について
日本政府がCOVID-19パンデミックによる緊急事態宣言を出したことにより、旅行制限、社会的距離、「3C」(閉鎖空間、混雑した場所、親密な接触環境、特にその組み合わせ)の回避が予想され、J-MINTの介入の一部、特にグループでの運動や対面での栄養カウンセリングが制限される可能性がある。このような場合、J-MINT試験では、運動や栄養相談の介入プログラムをオンラインで提供することになる。
価格感受性測定
介入プログラムが終了した時点で、将来的に実社会で実施することを考慮して、各介入プログラムの適切な価格を検討するために、価格感受性測定の手法を用いる。
対照群
対照群は、認知症、フレイル、腰痛、栄養不良、健康関連疾患、睡眠障害、転倒・転落関連骨折の予防・管理方法、社会参加と身体活動の有益な効果、血管危険因子の管理方法について、現在の臨床診療ガイドラインに沿った健康関連情報を2カ月ごとに書面で受け取る。
統計上の検討事項
サンプルサイズ
現在までに、複数の神経心理学的テストからなるグローバル複合スコアの変化を検出したマルチドメイン介入試験はないため、サンプルサイズの計算は、年齢調整後の認知機能低下(NCGG-FAT(49)を用いて決定された認知領域のいずれかにおいて基準閾値からSDが1.5以上)が認められた308名の軽度認知障害の高齢者を対象に、身体的タスクと認知的タスクを組み合わせた運動プログラムの効果を評価した前回の無作為化比較試験に基づいている。本試験では、介入群は対照群に比べてMMSEのスコア変化が有意に大きかった(介入群 vs. 対照群, 0.0 ± 2.48 vs. -0.8 ± 2.48)。-40週間の試験後、-0.8±2.48。この試験に基づき、本試験でも介入群と対照群の間に認知機能の変化の差が検出される可能性が高いとの仮説を立てた。両側有意水準を5%、統計的検出力を80%とすると、t検定で必要な総サンプル数は302と算出された。また、最終フォローアップ時の脱落率は、各試験実施施設で40%と推定される。このため、本試験では合計500名の患者を登録する必要があると想定された。
無作為化と盲検化
本試験では、以下の変数で層別し、動的割付法を用いて、介入群と対照群に1対1の割付比率で中央無作為化する予定である。
- 登録時の年齢(65~74歳 vs. 75~85歳)。
- 性別(女性 vs. 男性)。
- MMSE(24-27 vs. 28-30
- NCGG-FATで決定された記憶障害の有無(amnestic vs. nonamnestic
参加者は、試験統計担当者(F. K.)と共同研究者(A. H.)によって構築されたウェブベースのシステムを介して電子的に無作為化される予定である。試験参加者および各施設の治験責任医師や臨床医を含む研究スタッフは、電子的割り付けと動的割り付けアルゴリズムを用いて、次の割り付けについて盲検化される。
データ収集フォームおよびデータモニタリング
すべての変数は、各施設の訓練された研究スタッフによって測定され、測定された結果データのほとんどはハードコピーフォームの形で収集されることになっている。また、これらのデータは、評価者が電子データ収集(EDC)システムを用いて入力することにより収集される。すべてのハードコピーフォームは、各サイトで必要に応じてバックアップとして保持されることになっている。
患者の権利が保護されていること、報告されたデータが正確であること、試験の実施が現在承認されているプロトコルに準拠していることを確認するために、各施設でオンサイトモニタリングが実施されることになっている。モニターは、(1)試験に参加する前にすべての参加者から書面によるインフォームドコンセントが得られていること、(2)EDCで報告される主要な結果データが完全かつ正確であること、(3)すべてのAEおよび重篤なAEが適切に報告されていることを確認する。
データ解析
本試験では,以下の4つの解析セットを定義した。(1)intention-to-treat(ITT)解析セット(介入プログラム/健康関連情報を受け取ったかどうかにかかわらず、無作為化されたすべての被験者を含む)(2)完全解析セット(FAS)(介入プログラム/健康関連情報を少なくとも1回受け取り、ベースライン後の神経心理学的テストの評価を少なくとも1回受けた被験者を含む)。(3) 介入プログラム/健康関連情報の提供を18ヶ月以上受けた被験者を含むプロトコルごとのセット(PPS)(4) 介入プログラム/健康関連情報の提供を少なくとも1回受けた被験者を含む安全性解析セット(SAF)。有効性の一次解析は FAS を用いて行い、有効性の二次解析は ITT と PPS を用いて行う。
データは、連続変数および順序変数については平均値、中央値、標準偏差、範囲および四分位範囲、カテゴリカル変数については数 値およびパーセントで表示する。介入群と対照群の間のベースライン臨床特性の違いは、連続変数についてはt検定またはMann-Whitney U検定を、カテゴリー変数についてはカイ二乗検定またはFisher’s exact検定を用いて、適宜、有意性を検討する。
介入群と対照群の18ヵ月後の認知機能の変化におけるベースラインからの差を評価するために、非構造化共分散構造の反復測定のための混合効果モデル(MMRM)を使用し、群、受診時刻、群と時刻の交互作用、無作為化時の年齢、性別、無作為化時の記憶障害の有無(amnestic or non-amnestic)ベースラインの複合認知スコアを共変量とする。副次的な連続変数についても、MMRMを用いて同様の解析を行う。副次的なカテゴリー変数については、適宜、ロジスティック回帰分析またはカイ二乗検定を使用する。重篤な AE の頻度は、介入群と対照群でまとめられることになっている。
すべての統計解析は,SAS(SAS Institute, Inc.,Cary, NC, USA)を用いて行う。P値<0.05は統計的に有意であるとみなす。
考察
J-MINT試験は、複数領域への介入の有効性を示すだけでなく、認知症関連バイオマーカーの評価、オミックス解析、脳画像解析により、認知機能の改善・悪化のメカニズムを明らかにした初めての試験となる。また、認知症予防のためのエビデンス創出とともに、パートナー企業との共同研究により、新たなサービスや理想的なサービスを提案するためのマニュアルの作成が期待されている。J-MINT試験では、強度の高い介入プログラムではアドヒアランスが不十分となり、有益な効果がほとんど得られないことが懸念される。この問題に対処するために、FINGER試験やMAPT試験の有望な結果を受けて、グループベースの運動療法や栄養カウンセリングは、アドヒアランスを高める可能性のある対面式を含むようにデザインされている(62)。さらに、認知機能の低下を防ぐために許容できる、あるいは十分なレベルの持続的なアドヒアランスについては、まだコンセンサスが得られていない。J-MINT試験では、介入期間中、すべての参加者の介入プログラムに対するアドヒアランスをモニターすることになっているので、認知症のリスクが高い高齢者において、それぞれの介入プログラムがどの程度のアドヒアランスを維持できるか、あるいは十分なアドヒアランスを維持できるかについての知見が得られるかもしれない。
最後に、J-MINT Prime試験は、Japan-multimodal Intervention Trial for Prevention of Dementia in Kanagawa(UMIN000041887)とJapan-multimodal Intervention Trial for Prevention of Dementia PRIME Tamba Study(UMIN000041938)という2つのRCTを組み込んだ試験で、日本の異なる環境や集団におけるマルチドメイン介入の有効性を明らかにするために日本で開始された。J-MINT試験とJ-MINT Prime試験は、いずれも認知機能などのアウトカム評価を目的としており、それらを組み合わせたデータ解析が計画されている。これらの成果は、持続可能な認知症予防サービスを必要としている人々に広く提供するためのメカニズムの開発に貢献することが期待される。
