Contents
The estimated cost of dementia in Japan, the most aged society in the world
www.ncbi.nlm.nih.gov/pmc/articles/PMC6231619/
要旨
目的
認知症は世界的に重要な問題となっている。2015年の認知症の世界的なコストは8,180億ドルと推定されている。世界で最も高齢化が進んでいる日本の状況は危機的なはずである。しかし、日本における認知症の社会的コストはまだ推計されていない。本研究では、認知症の社会的コストを社会的視点から推計することを目的とした。
研究内容
有病率に基づいたアプローチにより、社会的な視点からコストを推計した。
設定、参加者、対策
費用を推定するためのパラメータの主なデータソースは、医療利用に関する全国代表的な個人レベルのデータベースである「全国データベース」、フォーマル介護利用に関する個人レベルの二次データに基づく全国調査である「介護給付費調査」、インフォーマル介護費用に関する「インフォーマル介護時間調査」の結果である。得られたパラメータを用いて「確率論的モデル化」による分析を行い、認知症の費用を推計した。また、将来のコストを予測した。
結果
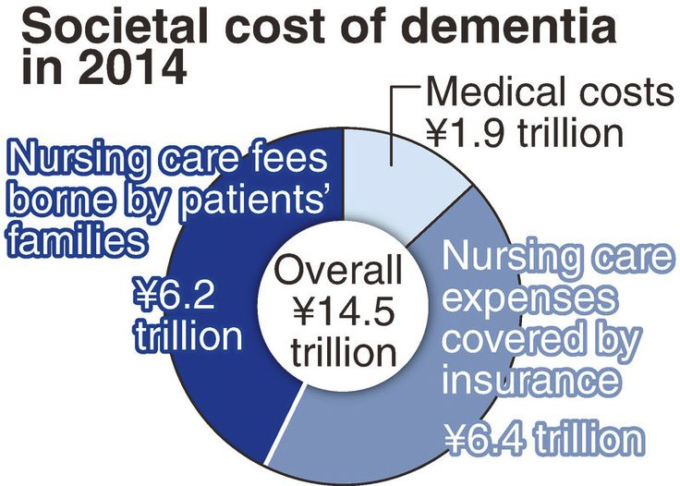
2014年の日本における認知症の社会的コストは、14.5兆円(660億SE)と推計されている。このうち、
- 医療費は1.91兆円(se 49.1億)
- 介護費は6.44兆円(se 632億)
- インフォーマルケア費は6.16兆円(se 125億)
となっている。
認知症の人一人当たりの費用は595万円(se 2万7千)である。
2060年には総費用は24.3兆円に達し 2014年の1.6倍になる。
結論
日本における認知症の社会的コストは相当なものであると思われる。この影響を緩和するための介入が検討されるべきである。
背景
認知症は世界的に重要な問題となっており、その状況はほぼ「アンダーパンデミック」とも言える。世界の認知症患者数は 2015年には4,680万人と推定され、2050年には世界全体で1億3,150万人に増加すると予測されている[1]。
この疾患による障害は、「複数の認知障害によって特徴づけられる」[2]が、一般的な知能、学習・記憶、言語、問題解決、志向性、知覚、注意力・集中力、判断力、社会的能力など、広範囲にわたっている[3]。このような臨床的特徴を考えると、認知症の影響は家族やより広い社会にまで及んでいる。
認知症患者数の急激な増加とその臨床的特徴は、社会的負担の増大に寄与している。認知症の世界的なコストは2015年には8,180億ドルで、2030年には2兆ドルに達すると推定されている[1]。
認知症がもたらすコストの大きさは、先進国を中心に大きな注目を集めている。米国における認知症の社会的コストは 2008年の国連の分類によると 2010年には米国で1,570億~2,150億ドル[4] 2013年には英国で260億ポンド[5]、欧州全体では1,770億ユーロと推定されている[6]。これらの推計は、国や地域レベルでの認知症政策の策定に影響を与えている[7][8][9]。
日本の状況はさらに危機的である。日本は世界で最も高齢化が進んでいる国であり[10]、すでに460万人以上の認知症の人が暮らしているからである[11]。
公表されているデータをもとに著者らが計算したところ、世界の一人当たりの認知症有病率は2015年には約0.6%で、2050年には1.4%になると予測されている。英国などの他の先進国では 2013年にはすでに1.5%となっており、2050年には3%程度の有病率にとどまっている。対照的に、日本では2015年には有病率はすでに3%を超えており、2050年には人口の9%近くに達すると予測されている[5][12][13]。
これらの数字は、日本における認知症の影響を物語っている。この問題に対処するために、日本政府は2012年に認知症国家計画を策定し[14] 2015年に更新した[15]。しかし、この計画では認知症の社会的コストは考慮されておらず、認知症の影響を評価する際に有用な情報をもたらし、資源配分の問題に対処するのに役立つであろう。そこで、本研究では、日本における認知症の社会的コストを推計し、認知症の管理に関するエビデンスに基づいた情報を提供し、政策立案者が認知症のために資源を配分する際に役立つようにすることを目的とした。
研究方法
デザイン
認知症の費用の重要な部分を占めるインフォーマルな(主に家族の)介護の費用を考慮して、社会的な観点から年間の費用を推計した[16][17]。本研究は慶應義塾大学医学部倫理委員会の承認を得た。
推計のプロセス
まず、医療費、介護費用、インフォーマルケアの各費用を推計するための計算式を作成した(表 1)。各構成要素の推定式は、先行研究[1, 18-21]で採用された方法論と、日本の状況下で入手可能なデータを考慮して作成した。次に、個人レベルおよび国レベルのデータをもとに、上記の式のパラメータに関す るデータを取得した。次に、個人・国レベルのデータをもとに、上記式のパラメータに関するデータを入手し、表 1 の式にパラメータの値を転記することでコストの推定を行った。しかし、各パラメータの平均値は不確かなものであった。そこで、入力パラメータの不確実性を反映させるために、 確率論的モデルを用いてコスト推定の分析を行った[22] 。確率論的モデル化では、各パラメータの値は平均値とその分布パターンに応じてランダムに決定される。詳細は教科書を参照されたい[22]。最後に、人口動態データの予測に基づいて費用の将来予測を評価した。認知症の人は全員が 40 歳以上であると仮定した。
表 1 コストの各構成要素を見積もるための数式
| 医療費 | TC HC = HCで + HCアウト HCi n (o u t)=∑j = 110Nde m − i n (o u t) − j× MCde m − i n (o u t) − j× 12 |
| 介護(介護費用)費用* 1 、* 2 | TCl t c=∑s = 12∑m = 112∑i = 17Ns − m − i××Rde m − s − m − i××Cl t c − s − m − i××RRde m − s |
| インフォーマルケア費用* 1 | TCi c c=∑i = 17Nl t c − i××Rde m − o u t − i× (Ti c − a dl − i× UCa dl+ ×Ti c − i a dl − i× UC私はdl)× 52TCi c c=∑i = 17Nl t c − i××Rde m − o u t − i× (Ti c − a dl − i× UCa dl+ ×Ti c − i a dl − i× UC私はdl)× 52 |
略語
<医療費>
TChc =総医療費、HCin =入院費、HCout =外来費、Ndem-in(out)-j = jの性別および年齢帯で認知症の入院患者(外来患者)の月間数
MCdem-in(out)-j = jの性別および年齢帯での入院患者(外来患者)の月平均費用
<介護費用コスト>
TCltc =認知症の介護費用総費用、Ns-mi = sの介護費用サービスを受けているmの月にレベルiを必要とする介護者の数
Rdem-smi = sの介護費用サービスを受けているmの月にレベルiを必要とするすべてのユーザーの中で認知症の人の割合
Cltc-smi = mの月に認知症のない人の注意が必要なレベルiのsの介護費用サービスの平均コスト
RRdem-s =認知症のある人と認知症のない人のsの介護費用サービスの平均コストの相対比率。
<インフォーマルケア費用>
TCicc =総インフォーマルケア費用、Nltc-i =在宅ケアサービスを使用してレベルiのケアが必要な人の数
Rdem-out-i =ケアが必要なレベルiの在宅ケアサービスのすべてのユーザーにおける認知症の人々の割合
Tic-adl-i =在宅ケアサービスを使用したレベルiのケアが必要な認知症の人々のADLの非公式ケア時間(時間/週)
UCadl = ADLのインフォーマルケアの単価(円/時間)
Tic-iadl-i =在宅ケアサービスを使用したレベルiのケアが必要な認知症の人々のIADLの非公式ケア時間(時間/週)
UCiadl = IADLのインフォーマルケアの単価(円/時間)
* 1 1から7までのケアが必要なレベルは、サポートが必要なレベル1から介護レベル5までを表します。
* 2 介護費用スキーマの在宅介護サービスには、3つの異なるサービス(在宅サービス、在宅サポート、小規模ローカルサービス)が含まれます。
データパラメータを取得するための式と処理
医療費
医療費を推計するための計算式を表1に示す。表1の医療費の項の上式に示されているように、認知症による医療費は入院費と外来費の合計であるとした。同項の下式では、性別と年齢帯でソートした入院費または外来費を統合して推計していることが示されている。年齢帯は、40~49 歳、50~59 歳、60~69 歳、70~79 歳、80~の 5 つの年齢帯とした。そして、性別と年齢帯でソートされた入院・外来医療費の10セグメント(男女2名×5年齢帯)を集計した(下式の変数「j」は「セグメント」を表す)。各セグメントの入院医療費または外来医療費は、月別の入院患者数または外来患者数に月平均の入院医療費または外来医療費を乗じて算出した。計算式のパラメータ(月別患者数、性別・年齢帯別月平均費用)のデータを得るために、国民健康保険の全レセプトのデータベースであるNDB(National Data Base)から抽出したサンプリングデータセット(SDS)を利用した。SDSは厚生労働省が作成・提供しているデータセットであり 2011年10月の1ヶ月間にNDBから無作為に抽出された外来1%、入院10%のレセプトから構成されている。
まず、認知症の臨床診断を受けた患者数を性・年齢帯別に層別化して月別に集計した。患者数は2011年から 2014年までの人口変化を反映するように調整した。次に、SDSを用いた多変量回帰分析を行い、外来費と入院費をそれぞれ推計した。医療費を独立変数とし、性別、年齢、各診断、医療サービスの総利用日数を従属変数としてモデルに入力した。認知症を含む診断は、Charlson comorbidity index [23]を用いて17のサブグループに分類し、二項変数としてモデルに入力した。モデルと結果をS1とS2ファイルに示す。
モデルを構築した後、各認知症患者の性別、年齢、診断、医療サービスの総利用日数をモデルに入力して、患者1人当たりの認知症に起因する医療費を予測した。併存疾患に関連する医療費を除外し、認知症に特化した医療費をできるだけ正確に推計するために、Charlson 併存疾患指数[23]で分類された診断の二項対立変数にゼロを入力することで、認知症以外のすべての診断が存在しないと仮定した。
認知症の人ごとの認知症に起因する予測費用を年齢・性別に集計することで、性別・年齢別に層別化した月々の医療費の平均値と標準誤差(SE)を求めた。
長期療養費の推移
日本では、介護費用 サービスは 介護費用 保険スキーマの下で提供されている。介護費用費用は、表1の計算式に示すように、基本的には、介護費用サービスを受けている人の数、介護費用サービスを受けている利用者のうち認知症の人がいる確率、認知症の人がいない人の介護費用サービスの平均費用、認知症の人の介護費用サービスの平均費用と認知症の人がいない人の介護費用サービスの平均費用の相対的な比率を掛け合わせて算出している。また、要介護度(式中 i で表される)を「要支援」2+「要介護」5の7つの区分に分け、介護費用 保険スキーマで提供されるサービスを「居宅サービス」と「施設サービス」(式中 s で表される)に分類した。さらに、「介護給付費調査」では、計算式に示されたパラメータに関連する各月のデータを提供している。そのため、168 区分(要介護度 7×12 ヶ月×2 種類のサービス)の 介護費用 費用を集計し、総 介護費用 費用を推計した。
表 1 の式のパラメータのデータを得るために、まず、全国調査である「介護給付費調査」[24][25] の個人レベルの二次データを利用して、要介護度ごとに、利用者数、全利用者中の認知症の人の割合、平均 介護費用 費用を変数として取得した。本調査[24][25]で報告された平均介護費用費用は、認知症のある人とない人の両方を含む包括的な平均費用である。認知症に特化した平均費用を推定するために、市町村の 介護費用 保険のサービス提供に係る個別レセプト(n=2,245)を用いて回帰分析を行い、各要介護度内での認知症のある人とない人の相対的な費用の割合を推定した。相対比率」の推計過程については、S1 ファイルを参照のこと。相対比率」を重み付けすることで、要介護度別に認知症の人の平均的な介護費用費用を推計した。医療費と 介護費用 の個別レセプトは別々に管理されているため、個々のレベルでの病状(診断)と 介護費用 のサービス提供のデータを組み合わせることは不可能であった。そのため、介護費用費用については、併存疾患の影響を除外することができなかった。
インフォーマルケア費用
前述したように、認知症は、記憶力、判断力、抽象的思考力などの認知・知的能力の進行性の低下と関連している。重度の認知障害を持つ人は、日常生活のほぼすべての場面で介助を必要とする[26]。そのため、主に家族から発生する未払いの介護費用(インフォーマルケア費用)を推定することが重要である。
表 1 の式に示されているように、インフォーマルケア費用の推計の基本的な戦略は、要介護度に応じてソートされたインフォーマルケア費用(式中では i で表される)を統合することであった。そして、要介護度ごとのインフォーマルケア費用は、要介護度ごとの在宅サービス利用者数(式中では Nltc-i × Rdem-out-i で表される)と、認知症の人一人当たりのインフォーマルケア費用(’Tic-adl-i×UCadl + ×Tic-iadl-i×UCiadl’)52 週間を掛け合わせて算出した。式中のパラメータのデータは、以下の工程で得た。
認知症の人のインフォーマルケアの提供時間に関するデータがないため、調査を実施した。47 都道府県のうち 38 都道府県の病院、診療所、介護施設、介護支援機関を通じて介護者にアンケート用紙を配布した。参加者は、1 週間のインフォーマルケアの提供に費やした時間を記録した。サンプルの詳細はS2ファイルにまとめた。
調査データを用いて回帰分析を行い、インフォーマルケアに費やした時間を予測するモデルを開発した。独立変数はすべて強制入力法でモデルに入力した。モデルの従属変数であるインフォーマルケアの時間には、日常生活動作(日常生活動作)と器物的日常生活動作(手段的日常生活動作(I日常生活動作))の支援に費やされた時間のみが含まれていた。
本調査のサンプルは無作為抽出ではないため、年齢、性別、同居人の有無、介護の総提供時間、併存疾患、認知症の行動・心理症状(BPSD)などの特徴が代表的ではない可能性がある。そこで、日本におけるインフォーマルケア提供時間の平均と SE を推定するために、各パラメータの平均と分布に応じて、年齢、性別、一人暮らしかどうかに関連する全国の代表的なデータをモデルに外挿し、「確率的再サンプリング」を 10,000 回実施した。回帰分析と確率的再サンプリングの詳細は、S1とS2ファイルに示されている。
インフォーマルケア時間に経済的コストをどのように適用するかについては、明確なコンセンサスが得られていない[27]。本研究では、日常生活動作型ケアの提供に費やされた時間には代替コスト・アプローチを適用し、手段的日常生活動作(I日常生活動作)型ケアには機会コスト・アプローチを適用した。置換費用アプローチでは、介護費用 サービスにおける「身体介護」の料金を単価とした。機会費用アプローチでは、全国平均賃金調査[28]と性・年齢別労働参加率[29]に基づいて算出したサンプル間の期待平均逸失賃金を用いた。感度分析も以下のように行った。
- ケース 1:機会費用アプローチを 日常生活動作 と 手段的日常生活動作(I日常生活動作) の両方に適用した。
- ケース2:日常生活動作 と 手段的日常生活動作(I日常生活動作) の両方に再調達コストを適用した。
- ケース3:日常生活動作 に代替コストを適用し、手段的日常生活動作(I日常生活動作) と監督時間(SV)に機会費用を適用した。
データの都合上、推計範囲は在宅で生活し、介護費用サービスを利用している認知症の人のインフォーマルケア費用とした。
認知症のトータルコストの推計
すべてのコストパラメータを得た後、上記の式の各パラメータの平均値とseを基に、1000回の「確率論的再サンプリング計算」を行い、医療サービス、長期フォーマルケア、インフォーマルケア、認知症のトータルコストを推計した。
将来の予測
また、認知症の社会的コストが将来どのように変化するかを推計した。性別や年齢による人口の変化以外の要因(認知症の発症率、医療サービスへの関与、フォーマルケアサービスの利用、インフォーマルケアの時間、各ケアの単価など)は一定であると仮定している。割引率は 3%と仮定した。コストの変化は、絶対コストと労働者一人当たりのコストの変化として推計した。性別・年齢別の人口予測数のデータは、「日本の人口推計:2011-2060 年」[30]から入手した。
解析は STATA ver. 13 および Excel 2011 を用いて分析を行った。原稿には登場していない処理の詳細と推計結果は、S1,S2ファイルに示す。米ドルでのコストは 2014 年の平均購買力平価(1 米ドルは 128.82 円に相当)に基づいている[31]。
結果
パラメータ
医療費に関連するパラメータを表 2 に示す。介護費用 とインフォーマルケアの費用に関連するものは表 3 である。介護費用 サービス利用者が認知症になる確率は、要介護度に応じて 0.193 から 0.974 の間である。インフォーマルケア時間については、配布した 4,236 件のうち 1,685 件のアンケートが返送された(回答率 40%)。このうち、1,482 名が正しく記入され、分析に含まれていた。回帰分析と全国の代表的なデータをモデルに外挿した結果、インフォーマルケア時間(時間/週)の平均値(平均値(SE))は 24.97(0.057)であったが、要介護度によって 10.19(0.050)から 38.16(0.062)の間で変動していた。インフォーマルケア時間の内訳は表 3 の通りである。
表 2 医療費の見積もりに関連するパラメータ
| 年齢 | 男性 | 女性 | |||||||||
|---|---|---|---|---|---|---|---|---|---|---|---|
| 番号。認知症患者の割合(月額)* | 患者一人当たりの平均費用(月額円) | 番号。認知症患者の割合(月額)* | 患者一人当たりの平均費用(月額円) | ||||||||
| n | 分布 | 平均 | se | 分布 | n | 分布 | 平均 | se | 分布 | ||
| 入院患者 | 40〜49 | 299 | determinisitic | 378,267 | 17,891 | ガンマ | 159 | determinisitic | 345,103 | 24,938 | ガンマ |
| 50〜59 | 1,123 | determinisitic | 382,665 | 9,702 | ガンマ | 734 | determinisitic | 355,825 | 9,929 | ガンマ | |
| 60〜69 | 6,633 | determinisitic | 397,253 | 4,393 | ガンマ | 5,112 | determinisitic | 363,544 | 4,451 | ガンマ | |
| 70〜79 | 24,484 | determinisitic | 383,375 | 3,185 | ガンマ | 27,882 | determinisitic | 351,120 | 2,618 | ガンマ | |
| 80- | 50,568 | determinisitic | 350,563 | 2,347 | ガンマ | 118,197 | determinisitic | 326,581 | 1,289 | ガンマ | |
| 外来 | 40〜49 | 1,067 | determinisitic | 41,277 | 5,283 | ガンマ | 638 | determinisitic | 35,066 | 4,967 | ガンマ |
| 50〜59 | 3,001 | determinisitic | 43,647 | 4,040 | ガンマ | 3,284 | determinisitic | 40,837 | 4,898 | ガンマ | |
| 60〜69 | 27,866 | determinisitic | 39,471 | 1,113 | ガンマ | 32,516 | determinisitic | 40,872 | 1,456 | ガンマ | |
| 70〜79 | 187,141 | determinisitic | 43,620 | 609 | ガンマ | 289,829 | determinisitic | 41,652 | 479 | ガンマ | |
| 80- | 395,435 | determinisitic | 40,222 | 348 | ガンマ | 1,041,396 | determinisitic | 37,960 | 216 | ガンマ | |
表3 介護費用コストとインフォーマルケアコストの推計に関連するパラメータ
| 在宅介護サービス* 1 | ケアが必要なレベル | 介護サービス(在宅介護)利用者の月間数(千人) | 認知症の人の確率* 2 | 認知症の月間利用者数(千人) | 平均費用(千円) | 認知症のない場合と認知症のある場合の介護費用コストの相対比(RR)(ln(RR))* 3 | インフォーマルケア時間(時間/週)* 4 | |||||||||||||
| 在宅サービス | ホームベースのサポート | 小規模なローカルサービス | ADL | IADL | ADL + IADL | SV | ||||||||||||||
| 平均 | se | ln(RR) | se | ln(RR) | se | ln(RR) | se | 平均 | se | 平均 | se | 平均 | se | 平均 | se | |||||
| 1 | 480 | 0.193 | 0.004 | 93 | 30 | 0.339 | 0.046 | 0.331 | 0.017 | 0.031 | 0.162 | 2.39 | 0.032 | 7.80 | 0.023 | 10.19 | 0.050 | 13.50 | 0.066 | |
| 2 | 584 | 0.153 | 0.002 | 90 | 50 | 0.339 | 0.046 | 0.331 | 0.017 | 0.031 | 0.162 | 11.11 | 0.035 | 10.70 | 0.025 | 21.81 | 0.056 | 25.37 | 0.068 | |
| 3 | 840 | 0.459 | 0.002 | 386 | 103 | 0.339 | 0.046 | 0.331 | 0.017 | 0.031 | 0.162 | 6.55 | 0.033 | 12.37 | 0.024 | 18.92 | 0.053 | 22.96 | 0.068 | |
| 4 | 799 | 0.444 | 0.002 | 355 | 136 | 0.339 | 0.046 | 0.331 | 0.017 | 0.031 | 0.162 | 9.71 | 0.036 | 12.63 | 0.025 | 22.34 | 0.056 | 27.63 | 0.070 | |
| 5 | 494 | 0.554 | 0.002 | 273 | 206 | 0.339 | 0.046 | 0.331 | 0.017 | 0.031 | 0.162 | 14.37 | 0.038 | 12.45 | 0.026 | 26.82 | 0.059 | 28.19 | 0.073 | |
| 6 | 351 | 0.638 | 0.002 | 224 | 242 | 0.339 | 0.046 | 0.331 | 0.017 | 0.031 | 0.162 | 19.19 | 0.038 | 14.17 | 0.027 | 33.35 | 0.060 | 31.56 | 0.072 | |
| 7 | 240 | 0.799 | 0.002 | 192 | 287 | 0.339 | 0.046 | 0.331 | 0.017 | 0.031 | 0.162 | 23.66 | 0.039 | 14.51 | 0.027 | 38.16 | 0.062 | 31.35 | 0.071 | |
| 合計 | 3,788 | 0.425 | 0.001 | 1,612 | 131 | 12.38 | 0.036 | 12.59 | 0.026 | 24.97 | 0.057 | 26.66 | 0.070 | |||||||
| 施設介護サービス※5 | ケアが必要なレベル | 介護サービス(施設介護)利用者の月間数(千人) | 認知症の人の確率* 2 | 認知症の月間利用者数(千人) | 平均費用(千円) | 認知症のない場合と認知症のある場合の介護費用コストの相対比(RR)(ln(RR))* 3 | ||||||||||||||
| インスティテューショナルケア | ||||||||||||||||||||
| 平均 | se | ln(RR) | se | |||||||||||||||||
| 1 | 該当なし | 該当なし | 該当なし | 該当なし | 該当なし | 該当なし | 該当なし | |||||||||||||
| 2 | 該当なし | 該当なし | 該当なし | 該当なし | 該当なし | 該当なし | 該当なし | |||||||||||||
| 3 | 52 | 0.731 | 0.002 | 38 | 245 | 0.016 | 0.075 | |||||||||||||
| 4 | 108 | 0.798 | 0.001 | 86 | 261 | 0.016 | 0.075 | |||||||||||||
| 5 | 194 | 0.892 | 0.001 | 173 | 279 | 0.016 | 0.075 | |||||||||||||
| 6 | 280 | 0.937 | 0.000 | 263 | 301 | 0.016 | 0.075 | |||||||||||||
| 7 | 274 | 0.974 | 0.000 | 267 | 325 | 0.016 | 0.075 | |||||||||||||
| 合計 | 908 | 0.910 | 0.000 | 826 | 296 | |||||||||||||||
*1 在宅介護サービスには、在宅サービス、居宅支援、小規模地域サービスが含まれる。
*2 ベータ分布を想定
*3 対数正規分布を想定している。
*4 ガンマ分布を想定している。
*5 施設介護サービスは、要介護度(要介護度3以上)の方のみご利用いただけます。
略語: n/a:該当しない
認知症の費用
認知症の医療費総額(平均(SE))は1兆9,100億円(49億1,000万円)(148億ドル(3,800万円))と推計された。このうち、入院費は9,700億円(27.9億円)(75億ドル(2,200万ドル))外来費は9,410億円(39.6億円)(73億ドル(3,100万ドル))となっている。
介護費用費用は6兆44400億円(632億円)(5000億円(4億91000万ドル))となっている。在宅ケアは 3 兆 5,300 億円(602 億円)(274 億円)施設ケアは 2 兆 9,200 億円(174 億円)(226 億円)となっている。インフォーマルケア費用の総額は 6 兆 1,600 億円(125 億円)(478 億円(97 百万ドル))と推計された。
感応度分析では、ケース1,ケース2,ケース3のインフォーマルケア費用はそれぞれ2兆2020億円(40億円) (157億円(3100万ドル))7兆6300億円(152億円)(592億円(11800万ドル))8兆3200億円(164億円)(646億円(12700万ドル))となっている。
すべてのコスト構成要素の推計値を合計すると 2014年の日本における認知症の社会的コストは14.5兆円(660億円)(1,127億ドル(5億1,300万円))と推計された。その詳細を表4に示す。
表4 平成26年度の認知症の人一人当たりの総費用と経費
| 総費用 | 認知症の人1人あたりの費用** | |||||||||
|---|---|---|---|---|---|---|---|---|---|---|
| 円(百万円) | 米ドル(百万)* | 円(千) | USD(千)* | |||||||
| 平均 | se | 平均 | se | 平均 | se | 平均 | se | |||
| 医療費 | ||||||||||
| 合計 | 1,911,459 | 4,905 | 14,838 | 38 | 784 | 2 | 6.1 | 0.02 | ||
| 外来 | 970,261 | 2,793 | 7,532 | 22 | 398 | 1 | 3.1 | 0.01 | ||
| 入院患者 | 941,198 | 3,962 | 7,306 | 31 | 386 | 2 | 3.0 | 0.01 | ||
| 介護費用コスト | ||||||||||
| 合計 | 6,443,243 | 63,234 | 50,017 | 491 | 2,643 | 26 | 20.5 | 0.20 | ||
| 在宅介護サービス | 3,528,022 | 60,176 | 27,387 | 467 | 2,189 | $ | 37 | 17.0 | $ | 0.19 |
| 制度的サービス | 2,915,221 | 17,390 | 22,630 | 135 | 3,528 | $$ | 21 | 27.4 | $$ | 0.06 |
| インフォーマルケア費用 | ||||||||||
| 規範事例 | 6,159,280 | 12,538 | 47,813 | 97 | 3,822 | $ | 8 | 29.7 | $ | 0.04 |
| 感度分析1 | 2,019,419 | 3,985 | 15,676 | 31 | 1,253 | $ | 2 | 9.7 | $ | 0.01 |
| 感度分析2 | 7,631,149 | 15,162 | 59,239 | 118 | 4,735 | $ | 9 | 36.8 | $ | 0.05 |
| 感度分析3 | 8,315,353 | 16,416 | 64,550 | 127 | 5,160 | $ | 10 | 40.1 | $ | 0.05 |
| 認知症の総費用 | 14,513,981 | 66,031 | 112,669 | 513 | 5,954 | 27 | 46.2 | 0.21 | ||
*1米ドルは2014年6月時点の購買力平価に基づく128.82円に相当する(http://www.iima.or.jp/research/ppp/index.html)
** 認知症の人の数は、$、$を除いて合計で2,437千人と仮定している。
認知症の人の数は在宅の人を想定している(例:1,611千人)。
認知症の人の数は、施設(すなわち826千)にあるものと仮定されている。
日本の認知症の人一人当たりの費用
日本の認知症患者数を、認知症の介護費用サービス利用者数の推計値(240万人)と同数とすると、認知症患者1人当たりの費用(平均(SE))は595万円(27千円)となる。このうち、一人当たりの年間平均医療費は784千円、介護費用費用は2,643千円、インフォーマルケア費用は3,822千円となる。
将来の予測
認知症の社会的コストは2060年には24.3兆円に達し 2014年の1.6倍になる。労働者一人当たりのコストを計算すると、現在の2.8倍になるようである(表5)。
表5 認知症の費用の将来予測
| 年 | 2015年 | 2020 | 2025年 | 2030年 | 2035年 | 2040 | 2045 | 2050 | 2055 | 2060 |
|---|---|---|---|---|---|---|---|---|---|---|
| 総費用 (10億円/年) |
15,008 | 17,419 | 19,444 | 21,381 | 22,923 | 22,937 | 22,546 | 22,768 | 23,604 | 24,262 |
| インデックス* 1 | 1.00 | 1.16 | 1.30 | 1.42 | 1.53 | 1.53 | 1.50 | 1.52 | 1.57 | 1.62 |
| 労働力当たりのコスト (千円/年) |
195 | 237 | 274 | 316 | 361 | 396 | 421 | 455 | 502 | 549 |
| インデックス* 1 | 1.00 | 1.21 | 1.40 | 1.62 | 1.85 | 2.03 | 2.16 | 2.33 | 2.57 | 2.81 |
| 労働人口 (15〜64歳) (千人)* 2 |
76,818 | 73,408 | 70,845 | 67,730 | 63,430 | 57,866 | 53,531 | 50,013 | 47,063 | 44,183 |
議論
日本では認知症の有病率が急速に上昇しているにもかかわらず、認知症の社会的コストを推計した初めての研究である。
総コストの主な構成要素
日本の認知症による社会的コストは14.5兆円(1,120億ドル)であることがわかった。このうち9割近くがフォーマルケアとインフォーマルケアに起因するものである。この結果は、認知症はフォーマル、インフォーマルを問わず、介護する側に大きな負担をもたらすという先行研究の結果と一致している[4,5]。
特に、インフォーマルな介護費用がフォーマルな介護費用費用とほぼ同等であることは驚くべきことである。インフォーマルケアの平均時間は週 25.0 時間、費用は 382 万円であるが、要介護度 5 の高い人では週 38.2 時間、年額 682 万円であり、わが国の平均年収を上回っている[28]。
もう一つの重要な事実は、本研究ではインフォーマルケアのコストを見積もる際にスーパービジョン(専門スキルの学習)が考慮されていないことである。もし含まれていれば、インフォーマルケアの平均時間は 50 時間/週以上増加し、介護度 5 の場合は 70 時間/週近くになる。このように介護者に心理的苦痛をもたらす大きな負担がある中で、認知症の人だけでなく介護者を支援する社会的施策の開発は喫緊の課題となっている。
認知症の費用は今後も大幅に増加すると予想されている。認知症の総費用は、2060年には24.3兆円(188億ドル)になると試算した。つまり、2060年の総コストは現時点の約1.6倍になる。しかし、労働力人口の規模が大幅に減少する(すなわち 2015年の7,680万人から 2060年には4,420万人になる[30])ため、2060年の労働者1人当たりの総コストは2014年の2.8倍になると予想されている。この結果は、予想される介護ニーズの増加を緩和するための早急な介入が重要であることを示している。
限界
我々の推計では、共存疾患に起因する 介護費用 の費用を除外することができなかったため、介護費用 の費用は過大に見積もられている可能性がある。また、保険給付を受けるための記録には正確な診断データが含まれていないため、共存疾患に起因する費用を区別することは困難であった。
インフォーマルケア時間の推定については、本調査では認知症の診断については自己申告(または代理人の報告)に頼らざるを得なかった。しかし、アンケートは認知症の医師や認知症の介護者支援を目的とした団体が実施しているため、認知症のない人が含まれるリスクは相対的に低い。また、インフォーマルケア時間の推計にも限界があり、リコールバイアスがある可能性がある。
本研究の結果を解釈する際には、これらの点に注意が必要である。