Contents
The COVID-19 Pandemic and the Need for an Integrated and Equitable Approach: An International Expert Consensus Paper
www.ncbi.nlm.nih.gov/pmc/articles/PMC8322591/
オンラインで2021年6月24日に公開
Grigoris T. Gerotziafas,1,2 Mariella Catalano,3 Yiannis Theodorou,4 Patrick Van Dreden,1 Vincent Marechal,1 Alex C. Spyropoulos,5,6 Charles Carter,7 Nusrat Jabeen,8 Job Harenberg,9,10 Ismail Elalamy,1,2,6 Anna Falanga,11,12 Jawed Fareed,13,14 Petros Agathaggelou,15 Darko Antic,16 Pier Luigi Antignani,17 Manuel Monreal Bosch,18 Benjamin Brenner, 19,20 Vladimir Chekhonin,21 Mary-Paula Colgan,22 Meletios-Athanasios Dimopoulos,23 Jim Douketis,24,25 Essam Abo Elnazar,26 Katalin Farkas,27 Bahare Fazeli,28 Gerry Fowkes,29 Yongquan Gu,30 Joseph Gligorov,1,31 Mark A. Ligocki,13,14 Tishya Indran,32 Meganathan Kannan,33 Bulent Kantarcioglu,34 Abdoul Aziz Kasse,35 Kostantinos Konstantinidis,36 Fabio Leivano,14 Joseph Lewis,37 Alexander Makatsariya,6 P Massamba Mbaye,38 Isabelle Mahé,39 Irina Panovska-Stavridis,40 Dan-Mircea Olinic,41 Chryssa Papageorgiou,42 Zsolt Pecsvarady, 43 セルジオ・ピロン、44 エドゥアルド・ラマッチョッティ、45,46 ヒクマット・アブデル・ラゼック、47 ミケーレ・サッバ、1 ムーナ・サッシ、48 ゲリット・シェルンタナー、49 ファキハ・シディキ、50 塩村仁 51 Anny Slama-Schwok,1 Jean Claude Wautrecht,52 Alfonso Tafur,53 Ali Taher,54 Peter Klein-Wegel,55 Zenguo Zhai,56,57 Tazi Mezalek Zoubida,58 and Scientific Reviewer Committee
概要
背景
世界保健機関(WHO)によるコロナウイルス感染症2019(COVID-19)のパンデミック宣言から1年が経過し、強制的な物理的障壁や社会的な距離の取り方が実施されたにもかかわらず、人類は長期的かつ壊滅的な公衆衛生上の危機に直面している。
マネジメント
非薬理学的介入(NPI)は、効率的な緩和戦略である。これらのNPIが成功するかどうかは、住民の承認とコミットメントにかかっている。2020年12月下旬、多くの国でmRNAワクチン、アデノウイルスベースのワクチン、不活化ウイルスワクチンの大量接種プログラムが開始されたことで、パンデミック終息への期待が高まっている。
現在の課題
病原性ウイルスの新種が続々と出現し、ワクチンの感染・伝播防止能力が低下していることから、重症急性呼吸器症候群新型コロナウイルス型(SARS-CoV-2)とその変異株に対する地域社会の免疫を獲得しようとする際に、重要な懸念が生じている。第2世代、さらには第3世代のワクチンの必要性は、すでにWHOや各国政府も認めている。
展望
COVID-19の発生を管理するためには、3つの軸で構成されたバランスのとれた統合戦略が重要かつ緊急に必要である。(1)SARS-CoV-2感染の予防、(2)病気が悪化する危険性のある患者の発見と早期診断、(3)医療の先取り(PDA)の3つの軸で構成されたCOVID-19アウトブレイク管理のためのバランスのとれた統合戦略が非常に重要である。
結論
医療システムの支援と拡大、デジタル組織(遠隔医療、e-Health、人工知能、機械学習技術など)の導入を目的とした国家政策に組み込まれた「PDA戦略」は、世界の市民の健康と生命を守るために大きな意味を持つ。
キーワード
COVID-19,SARS-CoV-2,パンデミック、血栓症、健康管理システム
はじめに
重症急性呼吸器症候群新型コロナウイルス型(SARS-CoV-2)が世界保健機関(WHO)によってパンデミック感染症と宣言されてから1年が経過し,ほとんどの国で物理的な障壁や社会的な距離の取り方が実施されている。それにもかかわらず、人類は長期にわたる壊滅的な公衆衛生上の危機に直面しており、2021年6月12日の時点で、すでに3,800,900人以上の命が失われ、少なくとも176,052,575人の患者が発生している。2021年6月12日現在、少なくとも1億7,650万2,575人が亡くなっている。4回目のパンデミックの波が来る可能性は非常に高いと思われるが、人々の耐性や経済の抵抗力が限界に達しつつあるため、ロックダウン政策が必要である。1
2020年春、世界は新たなコロナウイルスパンデミックに直面したが、SARS-CoV-2とそれに伴うコロナウイルス感染症2019(COVID-19)についての知識は乏しく、有効な診断ツールや治療戦略が広く普及しているわけでもなく、医療システムも整っていなかった。そのため,ほとんどの国では,ウイルスの伝播を抑制し,人命を救い,医療システムを崩壊から守るためには,強制的な国家封鎖が唯一の戦略であった。それ以来、非薬理学的介入(NPI)特に夜間外出禁止令とロックダウン、そしてワクチン接種がパンデミックの波を抑えるための主要な戦略となっている。さらに、地域や国レベルでの疫学的サーベイランスのために、大規模な集団検査が採用されている。
SARS-CoV-2の分子進化もまた、公衆衛生上の脅威となっている。というのも、最近確認されたいくつかの変異株は、病原性が様々で、自然免疫やワクチン誘発免疫に対する耐性が高い可能性があるため、感染率が上昇していると考えられるからである。来るべきパンデミックの波の管理は、公衆衛生、世界経済、さらには社会の結束や民主主義にとっても大きな問題となるであろう。SARS-CoV-2の生物学的特徴、COVID-19の病態生理と自然史、診断ツールと治療戦略に関するかなりの知識が得られ、重症または重篤なCOVID-19患者の臨床転帰が大幅に改善された。
本論文では、パンデミックの管理に関する現在の方針の限界を検討し、COVID-19患者の管理を想定したものも含め、統合的でバランスのとれた戦略を提案している。
「ストップ&ゴー」戦略の限界
単純な物理的障壁(マスク、手洗い、距離を置くなど)混雑を避け社会的接触を減らすための抜本的な対策(レストラン、バー、商業店舗の閉鎖、外出禁止令など)強制的な全国的ロックダウンと、RT-PCR(逆転写ポリメラーゼ連鎖反応)による集団のSARS-COV-2検査、接触例の綿密な追跡を組み合わせたNPIは、パンデミックの緩和とウイルス再生産数(R0)の減少に有効である。5 6
Stop and Go “戦略は、1 日あたりの新規感染者数を減らし、接触者の追跡を容易にし、入院を要する重度の COVID-19 を減少させることを主な目的とした一時的な措置である。7 8 9 SARS-CoV2感染の制御と予防には、公衆衛生当局が提供する一連の行動勧告を個人が遵守することが重要な役割を果たす。このような厳しいNPIを成功させるには、住民の賛同とコミットメントが必要である。社会文化的要因、心理社会的要因、社会認知的要因は、健康予防行動の個人差の決定要因となる。10 11
従来の病棟や集中治療室(ICU)で利用可能な病院のベッド数や医療従事者の数は、パンデミックの強さと相まって、NPIの強さと期間を決定する主要な要因である。それにもかかわらず、これらは社会経済活動に中長期的に壊滅的な影響を与え、人間の憲法上の権利を制限し、社会的不平等を増大させる可能性がある。12 13
補完的な緩和戦略は、主に疫学的サーベイランス、接触者の追跡、感染者の隔離に集中的に投資することであり、WHOが推奨するように1日あたりの新規感染者数を制限し、局所的なロックダウンを行うことで、より容易に達成することができる。14 15 したがって、少なくともヨーロッパの国々では、COVID-19患者の管理は病院に集中しており、プライマリ・ヘルス・ケアの構造はあまり関与しておらず、地域での治療介入のための組織的キャンペーンもまだ限定的である。16
長期的な戦略は、実際には、ワクチンの迅速な開発と承認の促進というコンセプトに基づいている。実際、これはSARS-CoV-2に対する住民の免疫力を高めるための効率的な方法である。さらに、高いワクチン接種率は、その後のワクチン未接種者の感染率の低下と関連している17。17 したがって、国際的に大規模なワクチン接種プログラムを適用すれば、パンデミックを抑制し、R0を減少させることができる。実際、欧州連合(EU)諸国では、2021年夏までに成人人口全体の70~80%にワクチンを接種することが主な計画となっている18。18 しかし、十分な量のワクチンが入手できないため、ワクチン接種の短期的な成功には大きな疑問がある。さらに、ワクチン接種の受け入れ状況は国によって大きく異なり、国のパンデミック対策に対する政策に対する国民の信頼度や、大規模なソーシャルメディアで拡散する誤った情報の影響に大きく左右される。19 20 21
ワクチン接種プログラムの実現性を高めるための検討事項
臨床試験で試されるワクチンには、全ウイルス、タンパク質サブユニット、ウイルスベクター、核酸(RNAとDNA)の4つのカテゴリーがある。現在までに185種類のワクチンが実験室での実験や動物を使って検討され、97種類が第1相から第3相までの段階にある。表1は、これまでに第3相試験が行われ、その結果が各社のプレスリリースで発表または伝達されているワクチンをまとめたものである。現在、一般市民に提供されている15種類のワクチンのうち、核酸ベースのものが2種類、タンパク質ベースのものが2種類、ウイルスベクターベースのものが4種類、そして全ウイルスベースのものが7種類ある22。22 その中で、COVID-19を予防するための集団予防接種プログラムで最も広く使われているのは、SARS-CoV-2のスパイクタンパク抗原をコードするmRNAベースのワクチン(BNT162b2-BioNTech/Pfizer、mRNA1273-Moderna)とアデノウイルスベクターベースのワクチン(Gamaleya、AstraZeneca、CanSino、Johnson & Johnson)である。さらに、3種類の不活化ウイルスワクチン(Sinovac、Sinopharm、Bharat Biotech)も一部の国で使用されている。2020年12月にワクチン接種プログラムが開始されたことで、来るべきパンデミックの終息への期待が生まれた。それにもかかわらず、ワクチンの中期的な有効性や、世界レベルでの迅速な大規模ワクチン接種プログラムの実現可能性の限界について、現実的な懸念が浮上し、非常に稀な血栓性合併症による懸念も浮上した。いくつかの重要な制限事項を紹介する。
表1 第3相試験が実施され、その結果が企業のプレスリリースで発表または伝達されたワクチンの概要(2021年6月現在)
| ワクチン | デベロッパー | ワクチン組成 | ワクチン 生産者の国 |
ワクチンプラットフォーム | 投与回数と スケジュール |
投与経路 | 保管条件 | 臨床評価の現状 | 有効性 | 臨床試験における安全性 |
|---|---|---|---|---|---|---|---|---|---|---|
| mRNA-BNT162b2-Comirnaty | ファイザー/ BioNTech + Fosun Pharma | S1タンパク質のRBDをコードするmRNAワクチン。ワクチンには、1-メチルプソイドウリジンの単一ヌクレオシド取り込みが含まれている。RBD抗原には、T4フィブリチン由来のフォールドオン三量体化ドメインが含まれている。LNP内にカプセル化 | 米国-ドイツ | mRNA | 2 日0+ 21 |
私 | −70℃で 保存-25〜-15℃で2週間 保存2〜8℃で5日間保存 |
フェーズ4 | 95% | フェーズ3の結果は安全性を示した(公開) |
| mRNA-1273 | モデルナ+国立アレルギー感染症研究所 | 膜貫通アンカーと無傷のS1–S2切断部位を含むS抗原の増殖型をコードするmRNAワクチン。LNP内にカプセル化 | アメリカ | mRNA | 2 日0+ 28 |
私 | −20℃で 保存2〜8℃で30日間保存 |
フェーズ4 | 94.1% | フェーズ3の結果は安全性を示した(公開) |
| ChAdOx1-S-AZD1222 | アストラゼネカ+オックスフォード大学 | 組織プラスミノーゲン活性化因子シグナルペプチドを有する完全長Sタンパク質をコードする、E1およびE3欠失を有するチンパンジーに由来するアデノウイルス | 英国–スウェーデン | 非複製ウイルスベクター | 1–20 日目+28 |
私 | 冷蔵保存 | フェーズ4 | 79% | フェーズ3の結果は安全性を示した(公開) |
| スプートニクV | ガマレヤ研究所+ロシア連邦保健省 | Ad5とAd26の2つのアデノウイルスを組み合わせたアデノウイルスベースのワクチン | ロシア | 非複製ウイルスベクター | 2 日0+ 21 |
私 | ワクチンは、凍結および凍結乾燥の2つの製剤として製造された。 | フェーズ3 | 91.6% | フェーズ3の結果は安全性を示した(公開) |
| Ad26.COV2.S-JNJ-78436735 | ジョンソン&ジョンソン+ヤンセンファーマ | 完全長で安定化されたSARS-CoV-2スパイク(S)タンパク質をコードする組換え複製不能アデノウイルス血清型26(Ad26)ベクターワクチンは武漢株の最初の臨床分離株に由来した | 米国-ドイツ | 非複製ウイルスベクター | 1–20 日目+56 |
私 | −20°Cで2年間 保管2–8°Cで3ヶ月間保管 |
フェーズ3 | 72% | フェーズ3の結果は安全性を示した(未発表) |
| Convidecia | CanSino Biological Inc. +北京バイオテクノロジー研究所 | 全長Sタンパク質をコードするE1およびE3欠失を伴うAd5。遺伝子はSARS-CoV2の武漢-Hu-1配列に由来し、組織プラスミノーゲン活性化因子シグナルペプチドを含んでいる | 中国 | 不活化 | 1 日0 |
私 | 冷蔵保存 | フェーズ3 | 65.28% | フェーズ3の結果は安全性を示した(未発表) |
| BBIBP-CorV | Sinopharm + China National Biotec Group Co. | SARS-CoV-2のβ-プロピオノラクトン不活化ワクチン | 中国 | 不活化 | 2 日0+ 21 |
私 | 冷蔵保存 | フェーズ3 | 80.6% | フェーズ3の結果は安全性を示した(未発表) |
| CoronaVac | Sinovac Research and Development Co.、Ltd | ホルマリン不活化全ウイルス粒子 | 中国 | 不活化 | 2 日0+ 14 |
私 | 冷蔵保存 | フェーズ4 | 50.38〜83.5% | フェーズ3の結果は安全性を示した(未発表) |
| BBV152–コヴァクシン | バーラトバイオテックインターナショナルリミテッド | BBV152は、ミョウバン(Algel-IMDG)またはミョウバン(Algel)に吸着したトール様受容体7/8アゴニスト分子を配合した全ビリオン不活化SARS-CoV-2ワクチンである。 | インド | 不活化 | 2 日0+ 14 |
私 | 冷蔵保存 室温で1週間安定 |
フェーズ3 | 80.6% | フェーズ3の結果は安全性を示した(未発表) |
| NVX-CoV2373 | Novavax | サポニンベースのアジュバントであるMatrix-Mを使用して、VLPナノ粒子技術から作られた安定した豊富な全長Sタンパク質 | アメリカ | サブユニット | 2 日0+ 21 |
私 | 冷蔵保存 | フェーズ3 | 96% | フェーズ3の結果は安全性を示した(未発表) |
| EpiVacCorona | 連邦予算研究機関国立ウイルス学およびバイオテクノロジー研究センター「ベクター」 | ワクチンには、ペプチドとして知られるウイルスタンパク質のごく一部が含まれている | ロシア | サブユニット | 2 日0+ 21 |
私 | 2〜8°Cで2年間保管 | フェーズ3 | 未知の | フェーズ3の結果は安全性を示した(未発表) |
- ワクチンの第3相臨床試験では,(1)最も重篤なCOVID-19からの保護,(2)COVID-19による入院の減少,(3)SARS-CoV-2の感染および/または伝播の防止など,さまざまなエンドポイントが設定されている。また、軽症のCOVID-19に対する防御についての知識も必要である。無作為化臨床試験のデザインは、実際の環境と比較して、ワクチンの防御レベルを過大評価する可能性がある。23
ワクチンの有効性と防御免疫の持続時間、ウイルスの拡散防止、さらには研究に含まれていない一部の市民グループ(例:多臓器不全患者、子供)の防御についても、具体的に検証する必要がある。24 25 26
- ワクチン(特にmRNA技術に基づくもの)のコストは、特に発展途上国や低所得国において、多くの人々にワクチンを接種する際の大きな障害となっている。27 生産工場やサプライチェーンの限界は、大幅な遅延を引き起こし、ワクチン接種の実施や人々の信頼を損なう。実際、mRNA ワクチンの安定性、保管、流通には非常に低温のチェーンロジスティックが必要であり、特に低開発国では限界がある。世界的なワクチン接種プログラムの適用性は、特に人的・財政的リソースが限られている低・中所得国では疑問視されている。
- 世界人口のわずか13%を占める富裕国は、約束されたCOVID-19の主要ワクチンの接種量の51%をすでに占めている。28 2021年4月までに世界で7億回以上のワクチン接種が行われているが、富裕国では87%以上、低所得国ではわずか0.2%しか接種されていない。29 サハラ以南のアフリカ地域、アジア、南米のほとんどの国では、ワクチンは基本的に存在しない。29 サハラ以南のアフリカ地域、アジア、南米のほとんどの国ではワクチンが存在せず、先進国でも接種率には8%から98%まで大きな差がある。30 チリは、国民のワクチン接種率に関しては特筆すべき例外である(6月12日現在、国民の47%が完全に接種済み)。驚くべきことに、これでは実際に国内を襲った集中的な第3次パンデミックの波を防ぐことはできず、地域社会の免疫の閾値よりも低い高いワクチン接種率であっても、パンデミックの波を防ぐには十分ではないことが明らかになった。これらのデータは、ワクチンを製造する製薬会社やコンソーシアムの生産能力と、世界人口への迅速な大量ワクチン接種の必要性との間に重要なギャップがあることを明らかにしている。このギャップと一部の製薬会社の商業戦略は、深刻な倫理的問題を提起し、公衆衛生に重大な悪影響を及ぼすワクチン接種を世界中で行うことに難点をもたらしている。31 32
WHOが述べているように、ワクチンのナショナリズムは、パンデミックの効果的なコントロールを損ない、SARS-CoV-2の突然変異やウイルスの耐性変異株の出現のリスクを高める可能性がある。33 さらに、各国のワクチン接種率に大きな差があることから、国際レベルでの地政学的な一致が見られない。これらの要因から 2021年末までに、WHOがパンデミック制圧の前提条件として設定している集団免疫力70~80%の達成には重大な懸念がある。
- ワクチン接種率の低さは、国や世界の経済に多大な影響を及す。世界銀行によると、世界経済の国内総生産は 2020年にはおそらく4.3%縮小すると言われている(つまり、3兆9400億ドル)。34 国際商工会議所研究財団が委託した調査によると、各国政府が発展途上国にCOVID-19ワクチンへのアクセスを確保できなかった場合、世界経済は9.2兆ドルもの損失を被ることになる。この金額の半分は先進国が被ることになる。35
この問題に対処するために、GAVI(ワクチン同盟)Coalition for Epidemic Preparedness Innovations、WHOが共同で主導するCOVAX(COVID-19 Vaccines Global Access Facility)は、世界のすべての国にCOVID-19ワクチンへの公平なアクセスを保証することを目的としている。さらにWHOは、COVID-19ワクチンの世界的な生産を促進するために、潜在的な能力を持つ低・中所得国への技術移転を促進することを求めている。36
- SARS-CoV-2の急速な進化と感染は、地域によっていくつかの特殊な変異を生み出した。SARS-CoV-2の新種や、自然免疫やワクチン免疫から長期的に逃れる可能性のある株が継続的に出現していることから、集団免疫を獲得するために必要なワクチン接種集団の閾値や、SARS-CoV-2の新種に対するワクチンの有効性について、重要な懸念が生じている。16 37 38 ワクチンや薬剤開発の最適なターゲットと考えられているS-proteinは、高度にグリコシル化された多形性を持ち、ウイルスの突然変異過程に対して比較的耐性がある。実際、S-proteinの変異は、ウイルスが宿主に適応し、免疫反応からの逃避、感染力、新種への移入などの新たな機能を獲得するための中心的な手段である。39 いくつかのSARS-CoV-2の「懸念される変異株」が報告されており、特に注意が必要である。39 SARS-CoV-2 の「懸念される変異株」として、イギリス(UK)の変異株(B.1.1.7)南アフリカの変異株(B.1.351)ブラジルの変異株(P.1およびP.2)カリフォルニアの変異株(B.1.429/CAL.20CおよびB.1.427/CAL.20C)インドの変異株(B.1.617)などが挙げられる。40 41 これらの変異株は、一部の地域で人から人への感染が強まっていることが報告されたことから、主に「懸念」とされていたが、その後、世界の数カ国で検出されている。42 43 44 クレード19Bに由来する新たなSARS-CoV-2変異株(HMN.19B変異株またはHenri Mondor変異株)が最近確認され、実際にフランスで流通している。45 HMN.19Bが、自然免疫反応、治療免疫反応、あるいはワクチン誘発免疫反応による保護の影響を受けにくいかどうかは、まだ決定されていない。SARS-CoV-2の中には、デンマークの46型のように急速に消滅するものもあれば、インドの最新型のように、感染率の高さから真の脅威となるものもある。そのため、効果的なワクチンや広範な防御活性を持つモノクローナル抗体を継続的に開発することが大きな課題となっている。47 48 49
今日では、インド変異株(δ変異株とも呼ばれる)が主流となっており、来るべき第4次パンデミックの原因となっていると考えられる。いくつかのワクチンに対して様々な耐性を持つSARS-CoV-2の変異株が出現したことは、驚くべきことではなく、むしろ気になるところである。50 51 新しい変異株の耐性を克服する第2世代、さらには第3世代のワクチンの必要性は、すでに科学界で認識されている。52 臨床試験のデザイン、検証のための手順、新しいワクチンや混合ワクチンの製造に関する議論はすでに始まっている。53 これは、新しい株に対するワクチンの継続的な開発が将来のルールであるインフルエンザワクチンのパラダイムに従ったものと思われる。
このように、限られた国でワクチンを接種しても、まだワクチンを接種していない多数の国や地域で新たに発生する変異株に対して実際には保護されていないというブーメランのようなパンデミックの結果を可能な限り抑えるためには、すべての国でグローバルかつ広範なワクチン戦略が必須となる。このプログラムの有効性は、WHOのホスピスの下でワクチンシールドを迅速かつ世界規模で展開することにある。
- COVID-19ワクチンを製造するための主要プロジェクトは、知的財産権の法的枠組により、世界で10社以下の製薬会社や企業に限定されており、ワクチンはより高価でいまだに希少なものとなっている。ワクチンの闇市場が出現するリスクを無視することはできない。驚くべきことに、EUやアジア、アフリカ、ラテンアメリカの国々の製薬業界のインフラや生産能力は、ほとんど活用されていない。知的財産権保護の現状が維持されれば、人々の健康や各国の社会的・経済的安定性が、製薬会社のビジネスプランと決定的に結びつくことになる。これは、少なくとも非生産的なリエゾンである。
このような例外的な世界情勢においては、人類の一般的・共通的な利益のために、個人の知的財産の伝統的な管理とは真の意味で決別することが必要である。フランスでは、”licence d’office “と呼ばれる法的手続きが存在し、現在のように衛生上の緊急事態が発生した場合には、特許を感染したワクチンを大量に生産することができる。
- アストラゼネカ社のワクチン54 55やジョンソン・エンド・ジョンソン社のワクチン56 57を接種した国民に、異常な重度の血栓現象(脳静脈洞血栓症や脾静脈血栓症など)や中程度から重度の血小板減少症、Dダイマーの強い上昇、播種性血管内凝固症候群などがまれに報告され、国民や医療界に大きな不安を与えている。この種のワクチン誘発性免疫性血栓性血小板減少症(VITT)は、血小板減少症候群を伴う血栓症とも呼ばれ、ヘパリン誘発性血小板減少症(HIT)や壊滅的な抗リン脂質症候群を模倣した免疫反応を意味する。58 VITTの発生率は、100,000回の投与につき約1回と推定されている。59 VITT患者では、高レベルのヘパリン-血小板-因子4(PF4)抗体が確認されている。これらの抗体は、血小板単球および多形核白血球を活性化し、HITと同様のメカニズムで血小板減少症および血栓症を誘発する。55 60 PF4/ポリアニオン酵素免疫測定法は、mRNAおよびアデノウイルスベクターを用いたSARS-CoV-2ワクチン接種後に陽性となることがあるが、これらの抗体の大部分は、臨床的な関連性は(あったとしても)ほとんどないと思われる。60 科学学会や血栓症の専門家は、重篤なCOVID-19から市民を守り、特に変異株のウイルスの循環を遅らせるために、ワクチン接種プログラムを継続することの価値を強調している。今日利用可能な診断および治療アルゴリズムは、VITTの重篤な合併症や致命的な結果の可能性を減少させる。61 62 mRNAベースのワクチンを接種した市民には、まれに古典的な静脈血栓塞栓症(VTE)が観察されている。63 したがって、ワクチン接種の有益性は、いかなるリスクよりも明らかに高いと言える。COVID-19で入院した患者が従来の病棟やICUで体系的な薬理学的血栓予防を行っているにもかかわらず、血栓症の発生率はそれぞれ7~8%から25~30%となっている。64 65 66 欧米諸国では、ICU に入院した COVID-19 患者の実際の死亡率は最大 30%であるが、長期にわたる COVID-19 合併症の罹患率は無視できないものとなっている。67 68 とはいえ、このような状況は、ワクチン接種プログラムに対する住民の心理的アドヒアランスに悪影響を及ぼす可能性があり、ファーマコビジランスの強化につながるいくつかの懸念が生じる。ワクチンをためらう気持ちは、大規模なワクチン接種プログラムで得られた進歩を逆行させる恐れがある。
- ワクチン接種の効果を高めるために、1種類のワクチンではなく、2種類のワクチンを用いた複合ワクチン接種が現在検討されている。このようなアプローチにより、COVID-19の変異株に対してより幅広いスペクトルの防御効果が得られる可能性がある。さらに、1種類のワクチンと比較して、長期的な安全性の向上も期待できる。現在、併用療法の効果を実証するためにいくつかの小規模な臨床試験が行われているが、有効性と安全性の結果とともに、ウイルス感染の制御に関わるメカニズムを理解するための前臨床試験が必要である。69
地球規模で考え、地域で行動する
世界の多くの地域が集団免疫を獲得しても、中期的には世界的にSARS-CoV-2がパンデミックし続ける可能性があるという専門家のコンセンサスが高まっている。70 さらに、「Stop and Go」戦略の限界、パンデミックの長期化、公衆衛生(COVID-19に関連しない罹患率や死亡率を含む)社会的支持、世界経済の縮小に伴う壊滅的な影響により、パンデミック管理のためのバランスのとれた統合的な戦略の策定が求められている。この新戦略には、SARS-CoV-2感染やCOVID-19患者の重症化を防ぐことを目的とした、COVID-19感染症状悪化のリスクが高い患者への迅速な在宅医療を目的とした、緩和策、集団免疫、標的医療介入が含まれている。さらにこの戦略は、パンデミックの波の中で病院にかかる負担を軽減することも期待されている。
感染リスクのある人々のプロファイル
感染者の大部分は無症候性であるか、軽症および中等症の非特異型のCOVID-19を発症する。感染者の約15%が従来の病棟での入院を必要とする重症のCOVID-19を発症し、5%の患者が重症化してICUへの入院を必要とする。71 COVID-19 患者の臨床的悪化は、炎症反応の悪化、血液の凝固性亢進、内皮細胞の活性化に関連するサイトカインストームによって引き起こされることがよく知られており、発症後 5 日目以降に始まる。72 73 肺やその他の臓器における微小血管血栓症と肺塞栓症(肺塞栓症)は、重症または重篤な COVID-19 患者の罹患率と死亡率の主な原因となっている。74 血栓症は COVID-19 患者の主要な死亡原因である。実際、COVID-19 患者で 静脈血栓塞栓症 を呈している場合、静脈血栓塞栓症 を呈していない場合と比較して、死亡率は 2 倍以上になる。64 75 注目すべきは、自宅で死亡した COVID-19 患者の約 38%が 静脈血栓塞栓症 であり、12%が 肺塞栓症 が死因であったことから、血栓症のリスクは主に SARS-CoV-2 感染と COVID-19 の重症度によって決まることが示されている。76 77 COVID-19 患者 40,000 人以上を対象としたメタアナリシスでは、推奨される薬理学的な血栓予防を日常的に実施しても、症状があり客観的に記録される 静脈血栓塞栓症 の発生率は、通常の病棟に入院した患者では 7%、ICU に入院した患者では 28%であった。64 75
したがって、悪化のリスクが高いCOVID-19患者を早期に発見し、抗血栓療法を含む医療を迅速に提供することを目的とした合理的な戦略は、臨床転帰の改善に貢献し、病院の混雑を減少させることが期待されている。しかし、この方法では、ウイルスの拡散を抑制するために、少なくとも10日間の迅速な隔離と接触者の追跡を行う必要がある。この方法は、公衆衛生上の明らかなメリットがあるだけでなく、病院の負担を軽減することにもつながる。
重症または重篤なCOVID-19のリスクがある患者のプロフィールについては、よく知られている。男性であることは、病気が悪化するリスクと関連している。このリスクは、高齢者に見られる血管系の併存疾患によってさらに高まる。ICUに入院している重症COVID-19患者の約65%、通常の病棟に入院している重症COVID-19患者の約40%は、既往の血管疾患(個人的に動脈症や動脈血栓症の既往がある。虚血性脳卒中、頸動脈疾患、冠動脈疾患または急性心筋梗塞、末梢動脈疾患、またはまれな局在の動脈血栓症の既往歴のある患者、深部静脈血栓症、肺塞栓症、またはまれな局在の静脈血栓症の既往歴のある患者[i. e., 深部静脈血栓症、肺塞栓症、希少部位の静脈血栓症(脳静脈血栓症、脾静脈血栓症、上肢血栓症)の既往がある患者、または心血管危険因子(高血圧、糖尿病、肥満)を有する患者)。COVID-19や認知症、うっ血性心不全、心房細動や慢性閉塞性肺疾患、肝臓や腎臓の疾患、何らかの免疫抑制のある患者は、疾患の悪化や死亡のリスクが高い。IMPROVE-DD 静脈血栓塞栓症モデルなどの静脈血栓塞栓症リスク評価モデルは、入院中のCOVID-19患者を対象とした広範な外部検証が行われており、高リスク患者を特定するための良好な識別性が示されている。78 癌患者、特に COVID-19 を持つ転移性固形癌患者は、約 2 倍の高い死亡率を示する。79 80 81 82 83 84 一方、動脈性高血圧や2型糖尿病の患者では、血圧や血糖値がそれぞれ良好に管理されていることが、COVID-19による入院中にこれらのパラメータの管理が不十分な人と比較して、死亡率が著しく低いことと関連している。85 COVID-19のリスクと転帰には多くの格差がある。高齢、男性、都市部を中心とした貧困地域に居住、黒人、アジア人、少数民族などの不平等が多く、併存疾患があると死亡率が高くなる。86
COVID-19 疾患の悪化に関する臨床的・生物学的リスク評価モデルは、まだ完全ではないものの、継続的に改善されている。さらに、電子医療(e-Health)技術と人工知能/機械学習ツールは、COVID-19 患者の早期診断、精度の向上、個別化された治療アプローチに役立つであろう。87 88
市民の日常生活に「モバイルアプリ」を導入することで、COVID-19症状の早期認識に関する教育を向上させ、SARS-CoV-2感染の迅速な診断を容易にし、一次医療センターや治療を担当する医師とのつながりを保証することで、より安全で効果的な患者のフォローアップや、疾患悪化のリスクが高い患者の早期発見が可能になる。e-ヘルス技術は、経済的な理由や地理的な理由でこれまでアクセスが制限されていた人々に、高品質のヘルスケアを提供することを可能にする。89 90 人工知能・機械学習に基づくリスク評価モデルは、精度と臨床性能が向上する。疾患の悪化や治療効果などの適切なバイオマーカーを導入することで、個別化・最適化された治療戦略(COVID-19のフェーズや重症度に応じて抗血栓療法の用量や期間を適応することなど)が可能になる。89 91 92 これらの技術的なツールは、ユーザー自身と医療従事者や政策立案者の両方にとって貴重なデータの収集に貢献し、これらのデータをより集約されたレベルで使用して、地域や地方の健康状態や医療制度への(予想される)圧力を評価することができる。93 94 95
SARS-CoV-2 パンデミックの空間的・社会的側面と COVID-19 悪化のリスク
COVID-19は、他のパンデミックと同様に、管理しなければならない空間的側面を持っている。COVID-19危機の負担は、国だけでなく、地域や都市の集積地内の自治体によっても大きく異なる。人口密度が高く、環境悪化、大気汚染、貧困、社会的不平等のある地域は、パンデミックの影響を強く受けている。96 97 98 99 最適な温度と湿度も、ウイルスの拡散を促進する可能性がある。一方、農村部や小さな島では、大都市に比べて病院のベッド数や医療従事者の数が少なく、設備が整っていない傾向がある。一般的には、ウイルスはまず都市部でパンデミックしたが、ここ数ヶ月の間に、健康被害が低密度の地域にまで広がった国もある。例えば、米国では 2020年10月に発生した死亡者数の増加率が最も高かったのは、大都市圏に隣接していない農村部の郡であった。最も被害の大きい地域のクラスターを特定し、少数民族や低所得者層などの脆弱性の状況的要因との関連性を認識するためには、空間分析が必要である。100 空間モデルは、公衆衛生や政府の政策対応に役立つ疫学的ツールキットの重要な要素となっており、場所を比較した地図や図表は、パンデミックに対する理解を深めるための重要なメディアとなっている。101 このような脆弱なグループに関する情報を充実させ、健康状態が最も悪い人口の部分をより正確に把握することが重要だ。より多くの人が注目することで、リスクの層別化に適した選択が可能になり、今回の大パンデミックの影響をより適切に抑えることができるかもしれない。このようなアプローチは、公立病院だけではなく、すべての医療機関と連携して、地域に密着した予防策を講じることを可能にする。
予防、発見、予測
各国政府とEU委員会は、国民の生命と健康を守るという困難な任務を果たすために、あらゆる可能なアイデアと戦略を検討することが必須である。COVID-19の発生を管理するためには、以下の3つの軸、すなわちPrevention(予防)、Detection(検知)、Anticipation(予測)で構成された、バランスのとれた新しい統合戦略が緊急に必要である。
- SARS-CoV-2感染の予防。
- SARS-CoV-2感染の予防、病気が悪化する危険性のある患者の発見と早期診断。
- 医療の先取り。
PDAは、グローバル戦略として、個々の「バリアー対策」を補完するものであり、患者の自宅療養を改善し、病院の混雑を減少させ、新たな深刻なロックダウンを防止することを目的としている。PDA戦略の原則は、生活の質を向上させ、すべてのパンデミックの副作用を抑えるための均衡のとれた方法を提供するためのものである。
PDA戦略は、以下のように構成されている。
予防:SARS-CoV-2の感染を予防し、ウイルスの拡散を抑え、集団的な免疫力を高めるための世界レベルでのマスタープラン(WHOと各国政府が早急に立ち上げ、実施する必要がある:図1)
図1

SARS-CoV-2感染の予防は、世界規模での大規模なワクチン接種、疫学的なモニタリング、マスク、距離の取り方、衛生状態の改善、プライマリ・ヘルス・ケア体制の構築など、パンデミックの緩和と制御のための重要な要素である。PDA(Prevention, Detection, and anticipation)。
- 大規模なワクチン接種の促進、疫学的なモニタリング、接触者の追跡は、パンデミックを効果的かつ長期的に抑制し、より毒性の強いウイルス株が出現する可能性を低減するための必須条件である。102 実際、すべての国が手頃な費用で利用できるワクチンや検査は、倫理的にも実用的にも非常に重要だ。今日、公衆衛生システムの機能と社会的・経済的安定性は、ワクチンに関する利益ベースの決定に結びついており、診断方法や治療法は、10社以下の製薬会社と少数の国家のビジネスプランに依存している。中国、ロシア、インド、欧米諸国は、パンデミックの管理における主要な国家プレーヤーとして、パンデミックの疫学とその管理を真に理解するという点で全面的に協力する必要がある。COVID-19のワクチン、診断テスト、治療法の開発に重要な役割を果たしている製薬会社やコンソーシアムは、パンデミックの制御に必要なツールを大量に生産するために協力し、技術的なノウハウを広める必要がある。WHOや世界貿易機関によれば、「世界的な連帯と、技術やノウハウの妨げられない世界的な共有」が緊急に必要とされている。世界貿易機関の知的財産権の貿易関連の側面に関する理事会の最近の勧告は、特に壊滅的なパンデミックの観点から、知的財産権の貿易関連の側面に関する協定の盲目的な制限なしに、105考慮されるべきである。無条件の技術移転は、ワクチンや検査を含むCOVID-19医療品の生産と供給を促進し、それらへの世界的なアクセスを可能にするために緩和されるべきである。また、特許の制約を受けない第二世代のワクチンを開発・製造するためには、WHOを中心とした大規模な産業活動計画を策定する必要がある。
- COVID-19に特化した衛生環境の改善とプライマリー・ヘルス・ケア体制の構築、特に環境的・社会的に影響を受けやすい都市部や、医療サービスへのアクセスが困難な地域での対策。SARS-CoV-2のパンデミック期のデータを分析することで、ウイルスの拡散を促進したり、COVID-19が深刻化したりする危険因子が蓄積している地域を特定することができる。この情報は、COVID-19患者専用の一次医療施設の合理的な地域分布を可能にする。SARS-CoV-2に感染した場合、ウイルス感染のリスクが高い、あるいは病気が悪化するリスクが高い市民をコミュニティレベルで登録することで、パンデミックの抑制に向けた標的行動の効果を高めることができる。現地での患者管理と個別のケアのために、より緊密で適応した戦略を提供するために、特定されたすべての医療関係者と中継者による現地での患者の経路が必要である。このパンデミックに直面している患者の虚弱性のすべての側面(身体的、心理的、社会的、職業的、文化的、経済的)を考慮した、グローバルで個別化された戦略(COVID-19 GPSネットワーク)を設定する時期に来ている。
- 意識ギャップの調和 : COVID-19のパンデミックは、世界的に公衆衛生と経済に壊滅的な影響を与えているが、公共部門には意識ギャップが残っていたり、若年層に顕著なこの病気の深刻な性質を否定したり受け入れなかったりしている。そのため、このパンデミックを抑制するためには、世代間のギャップをなくし、ガイドラインやワクチン接種の緊急性を一律に受け入れることが重要だ。そのためには、TwitterやInstagramなどのソーシャルメディアを活用したデジタル化のアプローチが有効であると考えられる。特に若年層を中心とした世代間の格差については、これらのグループの代表者を中心とした、意見に影響を与えるアドボカシー・プラットフォームを用意することで計画することができる。政治家、映画スターなどの芸術家、宗教指導者、スポーツ選手など、社会的に影響力のある人物が、意識のギャップを縮め、世界的なガイドラインの策定を促進するためのプログラムに貢献することができる。このような取り組みはすでに実施されており、COVID-19パンデミックの深刻さを認識する上で、認識のギャップを縮める効果を示している。106
ウイルスの循環動態の検出、COVID-19患者の検出、病気が悪化するリスクのある患者の迅速な特定は、効果的な医療を提供するために必要なステップであると認識されている(図2)。
図2

戦略の説明図:COVID-19患者のウイルス循環の動態を検出し、病気が悪化するリスクのある患者を迅速に特定することは、市民の健康と社会の結束力を維持するために必須である。PDA(Prevention, Detection, and anticipation)の略。
- SARS-CoV-2感染の無症候性または初期段階の市民を特定し、ウイルスの拡散を抑えるために、排水を利用した調査網によるモニタリングと疫学調査、ポリメラーゼ連鎖反応、迅速なスクリーニング検査が多くの国で無料で利用できるようになった。
- 職場や学校、地域での感染が発生した場合には、感染と診断された各患者の集中的な追跡調査を展開する必要がある。パンデミックの経過を継続的かつ有効に評価するためには、(まだそれができていない国のために)排水中のウイルスの追跡を含む、地域および国家レベルの疫学的モニタリングネットワークを構築する必要がある。その意味で、SARS-CoV-2の排水調査は、特に大規模な検査ができない状況では、ウイルスの拡散を評価するための不可欠なツールと考えられていることを強調しておきたい。ごく最近、EUは各加盟国に対し、廃水を利用した調査ネットワークを構築するよう勧告した。このような調査は、特に大規模な個別検査ができない発展途上国においても、若干異なる形で実施する必要がある。さらに、新しいSARS-CoV-2株のための適切なバイオバンキング施設と、人口の防御免疫レベルの世界的な観測所は、潜在的な危険な状況を早期に発見するための必須条件である。さらに、継続的な追跡のためには、e-アプリケーションが有効である。重要なのは、追跡調査に加えて、陽性患者を迅速に発見し、患者を早期に隔離する必要があることである。したがって、特に低所得者の検疫条件は、効率的な受け入れの条件となるため、慎重に検討する必要がある。また、デジタルトラッキングの導入と住民のコンプライアンスの問題も、疫学的に興味深い大きな鍵となる。
- (1)COVID-19の悪化リスクが高い危険因子や基礎疾患を持つ市民に対しては、物理的・社会的な距離を置く方法の適用、COVID-19の症状の早期認識、少なくとも遠隔医療による医療スタッフとのコミュニケーションについての教育を目的とし、(2)医師、特に一般開業医や家庭医に対しては、患者リストにおけるCOVID-19の悪化リスクの早期認識、COVID-19の迅速な診断と外来管理に関する推奨事項の実施についての教育を目的とした教育プログラムを作成しなければならない。血管疾患や心血管危険因子を持つ患者、および地域の成人人口の大部分を占める癌患者は、降圧治療(アンジオテンシン変換酵素阻害剤やアンジオテンシン受容体拮抗剤を含む)抗血栓治療(抗血小板剤や抗凝固剤)脂質低下治療(スタチン系薬剤)および抗hypertensive治療のアドヒアランスを向上させるために、定期的な医学的フォローアップを受ける必要がある。スタチン系薬剤)抗血糖薬などを、関連するコンセンサス・ステートメントや学会の推奨に従って投与している。これらの脆弱な患者の破裂や脱落を避けるためには、これらの処方をすべて更新することが重要だ。
COVID-19患者の内科的治療を予期することは、臨床転帰を改善するために不可欠である( 図 3 )。107
図3 PDA戦略の図解
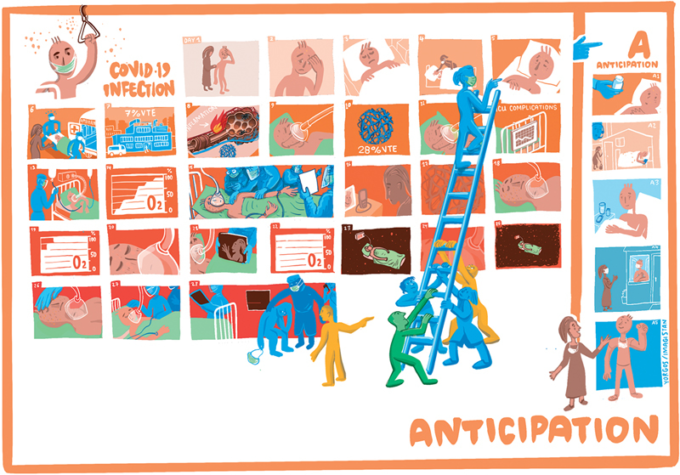
COVID-19患者の先制医療は、臨床転帰の改善に不可欠である。病状悪化のリスクがある患者を早期に発見し、一次医療機関のレベルで推奨される治療を施すことは、臨床転帰の改善と死亡率の低下に関連する。SARS-CoV-2感染後の最初の5~7日間は、病状悪化のリスクがある患者を特定し、個別の治療戦略を必要とする重要な期間である。PDA(prevention, detection, and anticipation)静脈血栓塞栓症(venous thromboembolism)。
- COVID-19の早期診断は、一次医療機関レベルでのシンプルで実行可能な方法であり、迅速な医療処置を行う上で非常に重要である。リスクの高い患者や病気の悪化の兆候が見られる患者を優先的に入院させる地域的な手順は、臨床結果を改善することが期待されるため、医療当局によって検討されるべきである。
- COVID-19の患者の在宅医療。SARS-CoV-2 に感染してから 5~7 日間は、CVOID-19 の症状は主にウイルス量と関係している。その後の臨床経過は、宿主の反応(サイトカインストーム、血液凝固性亢進、内皮細胞の活性化)によって決定され、病状悪化のリスクがある患者ではその傾向が強まる。108 109 病状悪化のリスクがある患者に対する在宅医療では、ウイルス量を標的とした治療薬(現在入手可能で推奨されているもの、および将来入手可能となるもの)の迅速な投与、COVID-19 合併症の予防と治療、基礎疾患の治療、二次感染の予防、および臓器機能のサポートを適時に行うことを目的としている。
- COVID-19の初期段階では、外来受診の在宅医療での早期治療投与が今日では推奨されている(すなわち、SARS-CoV-2に対するモノクローナル抗体、または医療機関で利用可能で承認されているその他の抗ウイルス治療)。また、静脈血栓塞栓症や疾患悪化のリスクが高い患者には、薬理学的な血栓予防が推奨されている。また、強化された支持療法、ビタミンD投与、十分なエネルギー摂取、水・電解質バランスの評価、効果的な酸素療法対策などの一般的・非特異的療法も重要であり、一般開業医や在宅医療スタッフが速やかに実施する必要がある。110 111
疾患が悪化するリスクのある患者に、低分子ヘパリン(LMWH)経口活性化直接型第Xa因子阻害剤(アピキサバン、リバーロキサバン)スルオデキサイドなどの抗血栓剤を早期に投与することで、入院や酸素補助が必要になるリスク、さらには死亡率が低下する。112 113 114 115 116 117 とはいえ、特に LMWH については、最適な投与量を十分に検討する必要がある。118 在宅医療に必要な体制を整えることは、現在研究や臨床開発が進められている抗ウイルス剤を最適に投与するためにも非常に重要である。119
- 個別化された治療戦略と、定期的な患者の臨床的フォローアップ(推奨される血液検査の実施や利用可能なリスク評価ツールの適用など)に基づく優先的な入院が必要な患者の迅速な特定は、臨床転帰の改善に貢献する。120
- 現在、Long-コービッド症候群は、急性疾患から回復した患者に見られる。現在では、COVID-19 患者の 3 分の 1 が、程度の差こそあれ、様々な症状を伴う行動障害や精神障害に苦しんでいることが記録されている。121 122 さらに、一般市民におけるCOVID-19の行動上の影響もよく知られている。これには、専門家の介入を必要とするうつ病、不安症、行動障害が含まれる。123 これらの問題の重症度は幅広く、複雑な症状が現れる。市民のための心理学的プログラムは、これらの問題を管理するために定義されたプログラムや連帯ネットワークを実施するためのもう一つのアプローチである。124 このような虚弱な状況の悪化と長期化は、生活のあらゆる側面をひっくり返したこのパンデミックの間接的な結果として、他の多くの疾患(治療の漏れや診断の遅れ)や家族の崩壊(暴力、離婚、別居)を引き起こしている。また、退院後の静脈血栓塞栓症も考慮し、予防する必要がある。
- 治療プロトコルの均質化:COVID-19 の大パンデミックにより、医療界は、限られた逸話や観察結果、場合によっては 全く根拠のないものに基づいて、医療上の決定や推奨を行うようになった。125 126 個々の医療機関では、おそらく地域の個人の専門知識やコンセンサスに加え、中間的な専門学会や政府の勧告に基づいて、独自の組織的アルゴリズムを作成している。127 COVID-19患者に対する抗血栓薬やその他の治療法に関する現在進行中の臨床試験は、高度なエビデンスに裏付けられたガイドラインを提供するだろう。とはいえ、主に一次医療機関のレベルでの診断・治療プロトコルの調和を図り、迅速に実施する必要がある。
おわりに
SARS-CoV-2パンデミックは、以下のような特徴を持つ新たな段階に入った。
- SARS-CoV-2の変異株の特徴、その病態生理、COVID-19の臨床経過に関する知識。
- SARS-CoV-2検査用の高品質な診断用迅速スクリーニング検査が利用可能になり、正確な疫学的サーベイランスと接触例の追跡が手頃なコストで行えるようになり、パンデミックを効果的に緩和できるようになる。
- ワクチンの入手可能性は、世界的な集団免疫の発展を加速させるための基本的な要素である。
- COVID-19 の感染リスクが高く、重篤な COVID-19 や疾患の悪化につながりやすい集団の説明と特定。
- 有効なリスク評価モデルを開発し、利用可能にすることで、医師が得た臨床経験と合わせて、疾患悪化のリスクがある患者を早期に特定することができる。この方法論は今後、最適化され、より体系的に適用されることが期待される。
- 抗ウイルス剤(モノクローナル抗体など)抗血栓剤、抗炎症剤、ビタミン剤などの治療戦略および治療指導の開発。これらの薬剤は、症状が出て病気が診断された後、できるだけ早期に投与することでCOVID-19患者の臨床経過を改善することができる。
- e-ヘルスツールと人工知能を用いた方法論の開発は、重度のNPIによる財政的・社会的コストを削減することで緩和政策の効果を高め、COVID-19患者に迅速で個別化された医療を提供することができる。
- 医学界、市民、政策立案者によるパンデミック管理の経験を積み重ねることで、地域の慣習や住民の文化的特性に応じて戦略を適応させることができる。
PDA戦略は、国民の健康と社会的結束を維持するために、パンデミックの次の段階の管理のための具体的な統合的かつ公平なプログラムを迅速に作成する可能性を政策立案者に提供する。
この文書は以下の団体によって承認されている。
- VAS-European Independent Foundation in Angiology/Vascular Medicine(ヨーロッパ独立財団)
- 国際血管学連合(International Union of Angiology
- Lebanese Society of Hematology and Blood Transfusion (LSHBT)
- 血栓症に対するレバノン共同連合(LJCAT
- セルビアリンパ腫グループ(Serbian Lymphoma Group
- グローバル・トロンボシス・フォーラム(GTF)
- バルカン・トロンボシス・フォーラム
- European Venous Forum(欧州静脈フォーラム
- スペイン血管医学研究協会(ASEMEVE)
- ロシア科学アカデミー(Russian Academy of Sciences)
- キプロス医療協会
- 中国医学科学院
- モロッコ血管病学会

