Contents
Small, dense LDL: an update
レビューの目的
本レビューでは、他のバイオマーカーとの関連性も含めて、微小高密度LDL(sd-LDL)のアテローム性粒子に関する最新の知見をまとめた。
最近の知見
sd-LDLレベルの上昇は、糖尿病、肥満、メタボリックシンドロームなどのさまざまな代謝障害だけでなく、リウマチや乾癬性関節炎、甲状腺機能低下症の患者においても報告されている。広範囲の脂質低下剤や、新規の抗糖尿病薬や栄養補助食品を含む他の薬物クラスは、これらのアテローム性粒子に好ましい効果を発揮する。sd-LDLの評価のための「ゴールドスタンダード」な方法論はまだ確立されていない。しかし、sd-LDLといくつかのバイオマーカーとの関連性は、sd-LDLの評価を容易にする可能性がある。
要約
日常臨床でのsd-LDLの推定は、心血管リスクの高い患者の特定に役立ち、そのようなリスクを予防・減少させるための具体的な介入の方向性を示すことにも貢献すると考えられる。
キーワード
心血管リスク、脂質低下療法、小粒で密度の高いLDL
序論
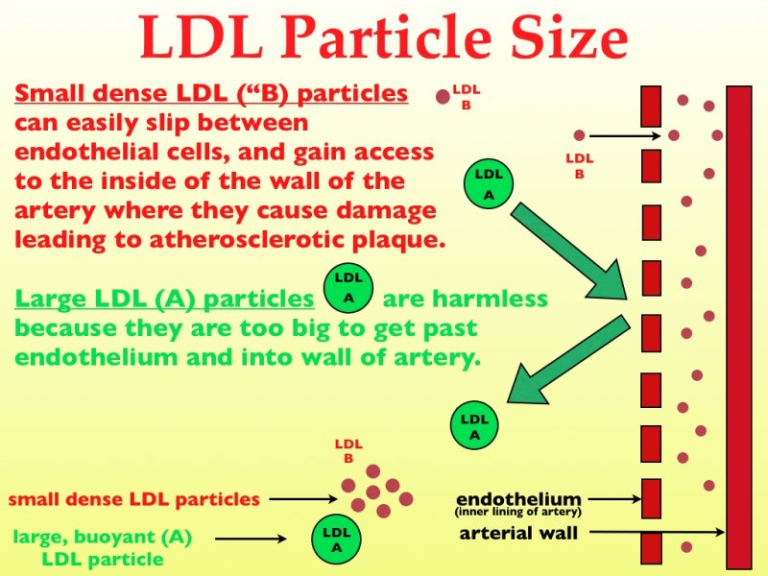
小粒で密度の高いLDL(sd-LDL)粒子は心血管系リスクの増加と関連している[1]が、これは糖質異常症[2]、肥満[3]、または異なる民族[4]の患者における従来のリスクマーカーを超えて、個々のリスク評価をさらに拡大している。
LDL粒子は脂質を輸送するだけでなく、炎症や血栓症に関与するタンパク質を運搬しており、糖尿病患者のsd-LDLプロテオームは、より大きなLDLのプロテオームとは大きく異なる[5]。さらに、sd-LDLが高い脂質プロファイルは、糖尿病女性の心臓自律神経障害と関連している[6]。
また、慢性腎臓病患者ではsd-LDL-コレステロール-テロール(sd-LDL-C)濃度が上昇しているとの報告もある[7]。このように、sd-LDLは他の臨床パラメータと合わせて、スクリーニングにおいて予測的な役割を果たすだけでなく、脂質管理や心血管系への新たなアプローチを提供する可能性があり[8]、新たな治療標的となる可能性がある。
本レビューでは、他のバイオマーカーとの関連を含め、これらのアテローム性粒子に関する最新の知見を要約する。
キーポイント
- sd-LDLは、広範な代謝性疾患における様々な従来のリスクマーカーと関連したアテローム性動脈硬化の決定因子である。
- これらのアテローム性粒子に対しては、様々な脂質低下薬や他の薬物クラスが好ましい効果を示すことが証明されている。
- また、sd-LDLは、心血管予防のための特定の介入を行い、標準的な脂質低下薬および/または新規の脂質低下薬の使用後に残存する心血管リスクを減少させることで、脂質管理における新たなアプローチを提供する可能性がある。
スモールデンスLDLの予測的役割
sd-LDLとさまざまな心血管系リスクマーカーとの関連については、十分に調査されていない。プレ)糖尿病患者39人を対象としたプロスペクティブ縦断コホート研究では、2年間の追跡調査でsd-LDL粒子の割合とその変化が頸動脈内膜厚(cIMT)とインスリン抵抗性の変化の予測因子であることが示された。また、他の有害な代謝状態の決定因子との関連性も示された(例えば、血清レジスチン濃度はsd-LDLの増加に伴って上昇したが、血清アディポネクチンはsd-LDLが変化していない患者でのみ上昇した)[2]。一方、血流を介した拡張の変化はLDL-Cレベルによって予測されていた[2]。このように、sd-LDL-Cは、日本人および中国人集団を含む頸動脈内膜厚(cIMT)の変化を評価する際に有用なリスクマーカーである可能性がある[9,10]だけでなく、乾癬性関節炎患者の動脈硬化性疾患のリスク評価にも有用である[11]。末梢動脈疾患に関する研究では、血管形成術の早期転帰を予測できることが示されたsd-LDLの予測値を拡張した[12]。
メタボリックシンドローム(MetS)患者の脂質代謝状態を評価するためのマーカーとして、LDL3-LDL6/LDL1比が提案されている[13]。異なるMetS成分のうち、トリグリセリド値の上昇のみが、MetSの有無にかかわらず、男女ともにsd-LDL-C濃度とsd-LDL-C/LDL-C比の差別化因子となっていた[14]。しかし、この傾向は、最近発症した2型糖尿病(2型糖尿病M)の若者では、意外にも見られなかった(TODAY試験)[15]。
単純なステアトーシスと比較して、非アルコール性ステアトーシス肝炎(NASH)患者はsd-LDLのレベルが上昇しており、これが少なくとも部分的には、これらの患者におけるアテローム性動脈硬化症や心血管系疾患のリスクの増加を説明している可能性がある[16&]。これに関連して、sd-LDLの指標であるLDL遊走指数は、NASH患者では非アルコール性脂肪性肝疾患患者と比較して高かった[17]。
sd-LDLは閉経後女性におけるアテローム性動脈硬化症の重要な相関関係であり、LDLおよびHDLの酸化的修飾を防ぐHDL関連酵素であるパラオキソナーゼ1(PON1)の抗酸化能の低下が、これらの女性におけるsd-LDL-Cの増加と関連していることが示されている[18]。一方、LDLピーク径の低下とsd-LDLの優位性が2型糖尿病Mと関連していることは明らかであるが、それらが妊娠糖尿病(GDM)の危険因子であるかどうかは不明である[19]。アポリポ蛋白E4遺伝子型は、妊娠中の総コレステロール(TC)およびLDL-Cの増加と関連していることが示されており、LDLの可逆的な小粒子へのリモデリングを伴っており、これはさらにアテローム性動脈硬化症への予備的素因を示す可能性がある[20]。妊娠前と妊娠期間の両方でアテローム性脂質プロファイルは、リスクのある女性を識別し、GDMを予防するのに役立つかもしれない[21,22]。
異なる薬物クラスのスモールデンスLDLへの影響
高用量スタチン療法は、低用量スタチン療法と比較して、有害事象を伴わずに、動脈硬化性リポ蛋白質の酸化LDL(oxLDL)とレムナント様粒子Cとしてのsd-LDLとマロンジアルデヒド修飾LDL-Cの同成分を有意に減少させた(The Standard versus high-dose therApy with Rosuvastatin for lipiD lowering trial)[23&]。患者に合わせたアトルバスタチン療法は、2型糖尿病M患者の血糖コントロールに望ましくない影響を与えることなく目標のLDL-Cレベルを達成することに加えて、アテローム性LDL粒子径と炎症を改善した[24]。また、日本人の高コレステロール血症糖尿病患者において、アトルバスタチン(10mg)からロスバスタチン(5mg)への切り替えは、sd-LDL-C値を低下させるための有用な治療選択肢となる可能性がある[25]。最近では、異なるLDLサブフラクションを標的とすることで、スタチンを服用している患者に見られる残存リスクが減少する可能性が示唆されている[26]。
冠動脈性心疾患(CHD)やスタチン治療などの状態では、LDLサブフラクションに対するチョーレステロールエステル転移タンパク質(CETP)の変異の影響が変化する可能性があることが報告されている。これは、CETP rs708272一塩基多型がスタチン療法と併用すると、CHD患者では抗動脈硬化性のLDL-1および大LDLサブフラクションに好ましい効果を示し、健康な患者では大LDLサブフラクションにアテローム性の効果を示す可能性があるという知見[27]に基づいたものである。
LDLサブフラクションに対するエゼチミブの有効性については議論の余地がある[28]が、いくつかの研究では、エゼチミブ単独およびスタチンとの併用により、2型糖尿病Mおよび耐糖能不耐症患者およびインスリン抵抗性を有する患者において、アテローム性sd-LDLを減少させたと報告されている[29]。スタチンの追加療法として、エゼチミベは冠動脈疾患患者において、補助的なエイコサペン-タエン酸(EPA)の吸収に影響を与えることなく、心血管系疾患のsd-LDL-C関連の残存リスクを減少させた[30]。エゼチミブとシンバスタチンの併用療法は、IMProved Reduction of Outcomesの肯定的な結果に基づき、ハイリスク患者における脂質異常症治療のための忍容性と有効性の高い選択肢となる。Vytorin Efficacy International Trial [31] の良好な結果に基づいている。
ホスホジエステラーゼ3型の選択的阻害剤であるシロスタゾールは、末梢動脈疾患または2型糖尿病M患者のプロトヘテロ性脂質プロファイルを改善する[32]。しかし、このような治療法が高リスク患者において臨床的に関連する効果を発揮するかどうかは、今後の研究で明らかにされなければならない。
sd-LDLとLDL代謝の新規調節因子であるプロ蛋白質変換酵素サブチリシンケキシン9型(PCSK9)との関連はまだ明らかになっていない。冠動脈造影を受けている患者では、血漿中のsd-LDL-CがPCSK9と正の関係にあることが実証されており、CHDにおけるsd-LDL-CとPCSK9の相互作用が示唆されている[33&]。
関節リウマチの治療薬であるバリシチニブは、LDL-Cを増加させ、sd-LDL粒子を減少させることで平均的なLDL-Cの増加をもたらした[34]。
ジペプチジルペプチダーゼ-4(DPP-4)阻害剤に加えてグリメピリドを投与した場合、LDL-Cとsd-LDLが減少したのに対し、ミチグリニド/ボグリボース合剤を投与した場合、LDL-Cは変化しなかったが、sd-LDLとsdDL/LDL-Cは減少し、LDL-C/apoBは有意に増加した。このような2剤に加えてDPP-4阻害剤による治療後の違いは、血糖値の変動に関連していることが示唆されている[35]。
最近では、ナトリウム/グルコースコトランスポーター2阻害剤であるダパグリフロジンが、アテローム性sd-LDL-Cを減少させ、HDL2-Cを増加させることが報告されている[36&]。LDL-Cレベルはダパグリフロジンによって上昇した;しかしながら、これはアテローム性の低いlb LDL-Cの濃度が上昇したためである。そのような所見は、DPP-4阻害剤、シタグリプチン[36&]で治療した後に見られなかった。
スモールデンスLDLに対する栄養補助食品の影響
Bedardら[37]は、男性のみがLDLサブクラスの好ましい再分布を経験したのに対し、女性では逆の傾向が観察されたため、LDLの粒子径分布と酸化に対する地中海食(MedDiet)の消費の心血管への利点における性別を考慮することの重要性を強調した。同様に、男性のみがsd-LDLのコレステロール濃度の低下を経験したのに対し、oxLDLは性差なしで低下した[37]。
α-リノレン酸を豊富に含む亜麻仁油を12週間摂取すると、sd-LDL-C濃度が低下することが報告されている[38]。多様な潜在的な心保護機能を持つポリフェノール化合物であるクルクミノイドを4週間摂取してもsd-LDL濃度の変化とは無関係であったが[39]、LDLサブクラスに対するキトサンの有益な効果が認められ、LDL-2粒子の有意な増加とアテローム性sd-LDLの減少(有意ではないが)が認められた[40]。
アボカドは、LDL-Cを低下させるために食事で飽和FAを置き換えるために使用することができる一価不飽和脂肪酸(FA)の栄養豊富なソースとして知られている。中等度の脂肪、コレステロールを低下させる食事の一部として1日1個のアボカドを含めることは、心健康的なFAプロファイル、特にsd-LDLのために拡張心代謝リスク因子に有益な効果を持っている[41]。さらに、家族性複合高脂血症患者における標準的な食事とアルモリピッドプラス;MEDA-Rottapharm S.p.A.(イタリア・モンツァ)治療(紅麹米エキス、ベルベリン、ポリコサノール、葉酸、コエンザイムQ10およびアスタキサンチンの栄養補助食品の組み合わせ)の組み合わせは、わずか8週間の治療後にLDLスコアを低下させ、LDL粒子径を増加させることができた[42&]。
海洋性n-3多価不飽和FAの食事補給はsd-LDL粒子に有益な効果があると考えられるが、末期腎疾患患者におけるLDL密度やsd-LDLレベルには効果がなかった[43&]。一方、2種類の処方のオメガ3系FA療法[オメガ3酸エチルエステル(EPAとドコサヘキサエン酸)4g/日、その後、イコサペントエチル(高純度EPAエチルエステル)4g/日に切り替えた場合]の脂質効果については、重度の脂質異常症で心血管リスクが高い55歳のスタチン治療・ナイアシン治療女性において、2年間にわたって改善が維持され、良好な忍容性を示したと記載されている[44]。イコサペントエチルに切り替えてから約28カ月後、LDL-C、トリグリセリド、非HDL-C、TCは減少したが、HDL-Cは増加した。重要なことに、総量とsd-LDL粒子濃度はそれぞれ60%と59%減少した[44]。
最近、CHDの高リスク集団において、かなりの減量と集中的な運動トレーニングが脂質アテローム性および低悪性度炎症に及ぼす影響が推定された。低エネルギー食(LED)と12週間の有酸素インターバルトレーニングは、総脂質とLDLリポ蛋白質を減少させた。LEDはアテローム性の低下(密度プロファイルのシフトと粒子径の増加)に優れていたが、低悪性度炎症への効果は限定的であった[45&]。他の研究では、非運動患者のLDL粒子径を減少させることが知られているフルクトースを含む好ましくない食事[46]の状況下でも、運動訓練は大きなLDL粒子の割合を増加させることを示す可能性がある[47]。
他のバイオマーカーは、スモールデンスLDLのレベルを推定するのに役立つだろうか?
脂質代謝異常、自然免疫、およびアテローム性動脈硬化症との間の新たな関連性が示唆されている。また、血漿レジスチンおよび末梢血単核球(PBMCs)レジスチンmRNAは、sd-LDL粒子の割合が50%以上のCHD患者では、sd-LDL粒子の割合が50%未満のグループと比較して有意に高かった。このような所見は、PBMCsにおけるレジスチンの遺伝子発現の増加および血漿中のレジスチンレベルの上昇が、プロトヘザー原性LDL粒子の表現型に関連していることを示している[49]。しかし、重回帰分析では、LDL粒子径がレジスチンmRNAの唯一の独立した予測因子であることが明らかになった。
Yuら[50]は、2型糖尿病M患者におけるβ2糖タンパク質I-LDL(b2-GPI-LDL)およびoxLDLの血清レベルを調査し、これら2つのパラメータと生体内試験および糖尿病性微小血管合併症の存在との関連をさらに評価した。著者らは、血清中のb2-GPI-LDLレベルの上昇は、生体内試験でのLDL酸化亢進の血清学的ホールマークであり、糖尿病性微小血管合併症の存在と密接に関連している可能性があると結論づけた[50]。さらに、リポ蛋白質関連ホスホリパーゼA(2)は、高齢者における破裂を起こしやすいアテローム性動脈硬化性病変の存在を示す新しいバイオマーカーである可能性があるが、糖尿病患者ではsd-LDL粒子レベルの上昇に伴い、そのレベルが上昇する可能性がある[51]。
閉塞性睡眠時無呼吸症候群(OSA)は脂質異常症および心血管リスクの増加と関連しており、最近、OSA患者181人を対象に、LDLおよびHDL粒子径と脂質サブクラスの両方に対するapoE遺伝子型の影響が評価された[52&]。apoE遺伝子型とMetSの両方が、OSA患者のLDLサイズの小ささに独立して関連していた。興味深いことに、LDLサイズはapoE遺伝子型だけでなく、男性性、MetSの有無によっても独立して予測された。
平均血小板量(MPV)と赤血球分布幅(RDW)は、車輌血管リスクの増加との関連性から注目されている。したがって、Kuceraら[53]は、MPV、RDWおよびリポタンパク質サブフラクション間に関連性があるかどうかを決定し、動脈硬化リスクのこれらの新しい可能性のあるバイオマーカーに対するスタチン療法の影響を示すことを目的とした。高コレステロール血症の患者40人が登録され、高脂血症治療歴のない患者にアトルバスタチン(40mg/日、12週間)を投与した。MPVとRDWの値は、sd-LDL-Cの存在に代表される前駆体性リポタンパク質プロファイルを反映しているようである[53]。
過体重の2型糖尿病M患者では、LDL粒子径(小さい、密度が高い)のサロゲートマーカーであるトリアシルグリセロール/HDL比が、甲状腺併存症(遊離チロキシン[T4]を用いて測定)を伴うインスリン抵抗性[HomeOstasis Model Assessment for estimating insulin resistance (HOMA-IR)によって測定される]の信頼性の高いマーカーとして使用できることが示されており、一方、密度の小さいLDL粒子はインスリン抵抗性と甲状腺疾患との関連性を表す可能性があることが示されている[54]。
結論
文献によると、sd-LDLは動脈硬化過程で役割を果たし、異なる心代謝状態で予測的な役割を持ち、いくつかの従来の心血管マーカーと相互作用することが示されている。これらのアテローム性粒子の臨床的な推定は、高心血管リスクを迅速に評価するための基本的なマーカーとなるだけでなく、効果的な治療オプションの設計にも役立つ可能性がある。sd-LDLの減少は、天然サプリメントを含む標準および/または新規の脂質修飾療法の使用後に心血管および/または残留リスクを改善することができるかどうかについては、今後の研究が確立される。