Post-COVID seizure: A new feature of “long-COVID”
www.ncbi.nlm.nih.gov/pmc/articles/PMC8053221/
2021 Apr 18
要旨
新型コロナウイルスSARS-CoV-2は,かつてないほどの医療問題を引き起こしている。神経学的障害はしばしば重要な症状として現れる。現在までに報告されている感染後の神経学的症状は、認知機能障害と末梢神経系の機能障害のみである。ここでは、COVID-19感染後、あるいは「long-COVID」感染後の合併症として、発作も起こりうることを報告する。高血圧、糖尿病、RT-PCRでCOVID-19と診断された71歳の男性が、最初は後循環系の脳卒中様症状を呈し、緊急の血栓溶解療法後に完全に消失したので紹介する。その6日後、患者は発作を起こして戻ってきたが、X線写真と脳波検査でそれが裏付けられた。SARS-CoV-2は陰性で,総合的な検査の結果,他の誘発因子は発見されなかった。我々の知る限り,本症例はCOVID-19感染後に発作した初めての報告であり,COVID-19患者が回復した後も神経症状をモニタリングすることの重要性が示唆された。
キーワード
COVID-19,脳卒中,発作,SARS-CoV-2,Long-COVID,感染後の発作
1. 症例概要
高血圧と糖尿病を有する71歳の男性が,突然発症した斜視,眼瞼下垂,垂直方向の複視,吐き気,嘔吐を目撃し,3時間以内に救急搬送された。コンピューター断層撮影法(CT)による血流撮影では,重度の右椎骨動脈狭窄が認められたが,血流は正常であった(図A)。血栓溶解療法の実施後まもなく,すべての症状が消失した。入院時にSARS-CoV-2のRT-PCR検査が陽性となり,呼吸器症状がないにもかかわらず,胸部X線検査で軽度の間質性肺疾患が認められた。その後、脳卒中検査、心エコー検査、心臓テレメトリーなどの検査を行ったが、特に異常はなかった。患者は神経学的障害もなく自宅に退院した。6日後、患者は家族によって混乱と失禁を発見され、緊急に病院に戻された。再度,CT血管造影を行ったところ,両側の前頭葉に新たな充血が認められ,最近の発作を示唆するものであった(図1A)。脳波検査では、両側の側頭葉、前頭葉に広がる1~3Hzの、側方化した右中枢優位の、輪郭のはっきりしたリズミカルなデルタ波として、数回の発作が認められた(図B 1~4)。この入院では、同じPCRプラットフォームと検査プロトコルを用いたSARS-CoV-2ウイルスの再検査は陰性であった。脳の造影剤を使用した磁気共鳴画像(MRI)では、何の変化も見られなかった(図C)。血清と脳脊髄液から、毒性、代謝、炎症、感染のプロセスを評価する検査を行ったが、患者が知っている軽度の慢性低ナトリウム血症が3年前からの検査で安定していただけで、特に異常はなかった(表1)。この患者の発作は、抗てんかん薬の静脈内投与によって管理された。最終的にはフェニトインとレベチラセタムの両方が必要となったが、抗てんかん薬の濃度が治療レベルに達した後、神経学的なベースラインに戻り、自宅に退院した。
図 1 X線写真と電子写真のデータ
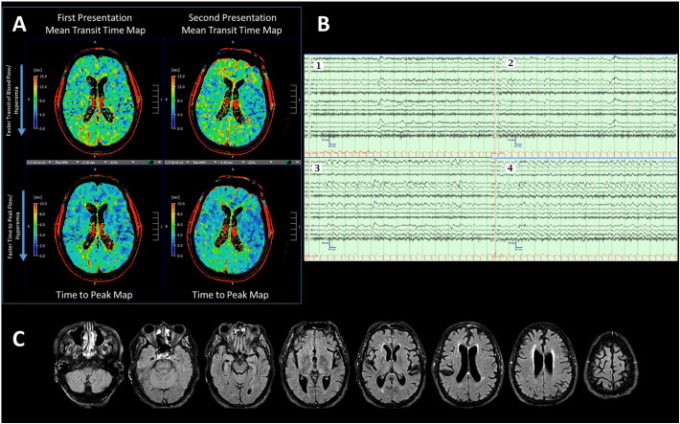
初診時には左の平均血流通過時間とピークまでの時間で示されるような血流障害はなかったが(A),2回目の来院時には,両前頭葉に最近の発作活動を示唆する充血が見られ,右の血流マップでは両前頭葉に青色が多く見られた(青色部分は時間間隔が速いことを示す)(A)。脳波では、1~3Hzのリズミカルなデルタ波が、側頭葉、前頭葉の順に左右に広がっていた(B1~4)。MRI画像では、慢性的な小血管の虚血性変化が確認されたが、脳梗塞や造影剤後の液体減衰回復シークエンスで描かれる異常な増強パターンは見られなかった(C)。
表1 初診時の症状 2回目の症状
| 最初の病院のプレゼンテーション | 2回目のプレゼンテーション |
|---|---|
| SARS-CoV-2RT-PCRテスト結果 | |
| SARS-CoV-2PCRテスト陽性 | SARS-CoV-2PCRテスト陰性 |
| 追加の異常な実験室 | |
| 血清検査室: C反応性タンパク質 -15.7ビタミンD 25–41 ナトリウム-133 |
血清検査室: ナトリウム-135 |
| 通常または負の追加ラボ | |
| 血清ラボ: | 血清ラボ: |
| WBC – 8.8 ヘモグロビン-は15g / dLの 血小板数- 409 INR – 1.0 PT – 12 PTT – 28フィブリノゲン- 365 Dダイマー- 0.43 総コレステロール- 104 HDL – 33 LDL計算- 55 A1c値- 6.3% TSH – 0.269 ビタミンB12 –515 エチルアルコール-10 ホスファチジルエタノール-陰性 |
WBC 9.9 ヘモグロビン11.1 血小板348カウント INR 1.1 のaPTT -28 リウマチ因子- <10 ANCA -負 ACE – <5 のdsDNA -負 SCL 70 -負の リボ蛋白質のIgG -負 スミス-負の SSB -負 SSA陰性 ARBOパネル-負 ANAを-負の ビタミンB1-353 アンモニア-ノーマル シリアルトロポニン-ノーマル 脳脊髄液ラボ: |
2. 考察
我々の知る限り,本症例は,臨床的に重要な呼吸器疾患を伴わず,主に神経学的症状を呈し,COVID-19の回復期に他の同定可能な原因では説明できない発作を再発したCOVID-19患者の初めての報告である。この患者の最初の症状は、臨床的に合理的な疑いがあり、重度の椎骨動脈狭窄があったことから、血栓溶解療法で中止された後循環性の脳卒中または一過性脳虚血発作であったと考えられる。さらに、この患者の障害は血栓溶解療法後に急速に消失し、錯乱や記憶喪失を伴っていなかった。したがって、最初の入院時のこれらの臨床症状は、脳血管性の病因とより一致していた。脳のMRIは陰性であった。しかし、後循環領域の梗塞は、特にサイズが小さい場合、MRIで見逃されることがあることに留意すべきである[1]。この患者の帰りの様子は、主観的にも客観的にも発作と一致していた。再来院時に同じCTスキャナーで同じ撮影プロトコルで撮影したCT灌流画像では,前頭葉への脳血流の増加など,てんかん発作の特徴が見られ,後に脳波のてんかん様活動の領域と相関した。この患者の2つの症状が単一の進行性神経疾患を反映している可能性はあるが、画像診断と臨床症状からはそうではないことが示唆された[2,3]。COVID-19には、脳卒中とてんかん発作の両方が関連している[[3], [4], [5], [6], [7], [8], [9]]。
中国の武漢で行われた最初の研究では、COVID-19を発症した214名の患者のうち、36%が神経学的合併症を発症しており、最も多かったのは虚血性脳卒中であった[7]。COVID-19の神経学的症状には、COVID-19の凝固障害、内皮細胞の機能障害、血栓症など、複数の要因が関与している。しかし、COVID-19に関連した神経学的症状の正確な因果関係は不明である[10,11]。特に脳卒中とCOVID-19との関連は、SARS-CoV-2が引き金となった炎症や血栓症が原因であると考えられている[12]。COVID-19と脳卒中との関連については、他の方が以前にレビューしているので[12]、ここでの症例考察は、COVID-19と発作および「long-COVID」神経学的症状との関連に焦点を当てる。
COVID-19に関連した発作のメカニズムも完全には解明されていない[13,14]。嗅覚神経の軸索輸送を介したSARS-CoV-2ウイルスの直接的な神経侵入や、血液脳関門の破壊を介した血行性拡散など、複数の経路を介した発作とCOVID-19の関連性の可能性を報告する研究が増えている[[15], [16], [17]]。また、COVID-19の発作の原因には、低酸素症、多臓器不全、重篤な疾患に典型的に見られる代謝異常など、他の間接的な要因も寄与している可能性がある[14,18,19]。今回の患者のように、COVID-19に感染した場合、院内死亡率と新たに発症した発作との間に関連性があるのではないかという報告もあり、関心が高まっている[20,21]。
今回の “long-COVID “発作の症例は、総合的に見て非常に興味深い問題を提起している。これは、SARS-CoV-2のmRNAがRT-PCRで検出されなくなる回復期に、COVID-19の症状が現れることを示唆している。これまでの “Long-COVID “の神経学的症状は、主に認知障害と神経筋障害であった[[22], [23], [24]]。今回の症例は、COVID-19感染後の発作が初めて報告された。我々は、COVID-19感染後の神経学的合併症は、中枢神経系内に残存する炎症とアップレギュレートされたサイトカインの結果である可能性が高いと考えている。この症例は、COVID-19の過去の感染歴を調べることが、特にパンデミック時に、他の病因が確認されない新規の神経学的疾患を持つ患者の、発作などの新規発症のワークアップに有用であることを示唆している。
COVID-19の「long-COVID」合併症の診断には、診断上の課題がある。今回の患者のように、過去にCOVID-19と診断された患者は、長期的に追跡することができる。ここで重要なのは、今回の患者には呼吸器症状がなかったため、感染初期に診断されなかったことである。その結果、軽症の患者が「long-COVID」期に神経障害を呈する前にCOVID-19と診断されない可能性がある。SARS-CoV-2 RT-PCR検査が2回目の来院時に陰性だったのは、患者がSARS-CoV-2感染の後期段階にあったため、2回目の来院時には感染が完全に解除されていたからだと考えられている。RT-PCR検査に使用されるmRNA配列は、SARS-CoV-2のユニークな遺伝子配列に基づいた高い特異性を持っている[25]。当院では、RT-PCR検査の方が信頼性が高いため、COVID-19抗体検査はルーチンでは実施していない。しかし、他の診断ツールがない場合には、原因不明の新規発症の神経疾患の診断の一環として、COVID-19の既往症を示唆する抗体検査も行うことが有用であると考えられる[25,26]。
COVID-19の神経学的症状を持つ患者に関する長期的なデータが少ないため、COVID-19の重度の症状がなかったと思われる場合や、SARS-CoV-2が陽性でなくなったと思われる場合でも、患者を注意深く観察する必要がある。今後、軽度のCOVID-19症状と「Long-COVID」の神経学的症状との関係を調査することは有益であろう。
