Contents
Pathophysiological Basis and Rationale for Early Outpatient Treatment of SARS-CoV-2 (COVID-19) Infection
www.ncbi.nlm.nih.gov/pmc/articles/PMC7410805/
オンラインでは2020年8月7日掲載
Peter A. マカロー, MD, MPH,a,b,c,⁎ Ronan J. Kelly, MD,a Gaetano Ruocco, MD,d Edgar Lerma, MD,e James Tumlin, MD,f Kevin R. Wheelan, MD,b,d Edgar Lerma, MD,e James Tumlin, MD,f Kevin R. Wheelan. Wheelan, MD,a,b,c Nevin Katz, MD,g Norman E. Lepor, MD,h Kris Vijay, MD,i Harvey Carter, MD,j Bhupinder Singh, MD,k Sean P. マカロー, BS,l Brijesh K. Bhambi, MD,m Alberto Palazzuoli, MD, PhD,n Gaetano M. De Ferrari, MD, PhD,o Gregory P. Milligan, MD, MPH,a Taimur Safder, MD, MPH,a Kristen M. Tecson, PhD,b Dee Dee Wang, MD,p John E. McKinnon, MD,p William W. O’Neill, MD,p Marcus Zervos, MD,p and Harvey A. リッシュ, MD, PhDq
要旨
重症急性呼吸器症候群Coronavius-2(SARS-CoV-2[COVID-19])が世界中に広まってから約9カ月が経過し、COVID-19による急性期の入院や死亡が広範囲に発生している。SARS-CoV-2の発生が迅速で非常に感染しやすい性質を持っているため、クリニックや病院以外での治療法に関する決定的な無作為化比較試験のデザインと実施が妨げられている。臨床試験の結果が出ていない現在、医師はSARS-CoV-2感染症の病態生理についてこれまでに得られた知見をもとに、入院や死亡を防ぐことを目的とした外来での早期治療を決定しなければならない。この論文では、在宅で治療する初期感染患者に関連する重要な病態生理学的原則を概説している。これらの原則に基づいた治療アプローチとしては,1)再感染の抑制,2)抗ウイルス剤の併用,3)免疫調整,4)抗血小板・抗血栓療法,5)酸素投与,モニタリング,遠隔医療などが挙げられる。今後,ここで述べた原則や薬剤を検証する無作為化試験が行われれば,それぞれの役割がより明確になることは間違いないが,病院の資源消費,罹患率,死亡率が蔓延している現状では,管理指針が早急に必要であることを強調した。
キーワード
外来診療、抗凝固剤、抗炎症剤、抗ウイルス剤、COVID-19,重症患者、疫学、入院、死亡率、SARS-CoV-2
臨床的意義
- COVID-19による入院と死亡は、外来治療で減らすことができる。
- COVID-19の外来治療の原則は以下の通り。COVID-19の外来治療の原則は、1)再感染の抑制、2)抗ウイルス剤の併用、3)免疫調整、4)抗血小板・抗血栓療法、5)酸素の投与、モニタリング、遠隔医療などである。
- 今後の無作為化試験により、外来治療がより洗練され、明確になることは間違いないが、病院での資源消費、罹患率、死亡率が蔓延している現在の危機的状況においては、管理指針が早急に必要であることを強調したい。
重症急性呼吸器症候群Coronavius-2(SARS-CoV-2[COVID-19])のパンデミックは、世界中で急速に拡大しており、各国・地域では、頻度、入院、死亡の面で異なる疫学的パターンを展開している。このパンデミックへの対応としては、感染拡大の抑制と入院患者の死亡率の低下という2つの主要分野に注目が集まっている。これらの取り組みは正当なものではあるが、入院や死亡のリスクがあるCOVID-19の外来患者には対応していない。COVID-19による入院が増加しているという現在の疫学状況は、入院前の数日から数週間の間に治療を試みる強い動機となっている1。COVID-19で救急搬送された患者のほとんどは、当初は高度な医療を必要としない2。したがって、適切な遠隔医療によるモニタリングと酸素や治療薬へのアクセスが可能な在宅医療を行うことで、大部分ではないにせよ、入院を回避できる可能性がある3。
医学のあらゆる分野で言えることであるが、リスクのある適切な患者を対象とした大規模な無作為化プラセボ対照並行群臨床試験で有意な結果が得られれば、治療法を推奨するための理論的な金字塔となる。COVID-19は非常に感染力が強いため、多くの外来診療所では対面で患者を診ることができず、これらの患者は薬局、検査室、画像診断センターで断られることが多いの5。米国ではすでに約100万人の患者と9万人の死亡者が発生した後の2020年5月14日、米国国立衛生研究所(NIH)は、COVID-19の治療にヒドロキシクロロキン( ヒドロキシクロロキン)とアジスロマイシンを使用する外来試験を開始すると発表した6。その1カ月後 2000人の患者のうち20人しか採用されず、登録数が不足していることから試験を終了すると発表した7。この試験は、COVID-19の外来患者を対象とした臨床試験の実施可能性が低いことを示す、現在の最良の実例となっている。また、この結果は、将来の外来患者を対象とした臨床試験の結果が間近に迫っていないこと、あるいは臨床結果に公衆衛生上の重大な影響を与えるほど早く報告される可能性がないことを示す強いシグナルでもある8。
臨床試験が実施不可能な場合、あるいは臨床家や患者にタイムリーな情報を提供できない場合は、薬の有効性と安全性に関連する他の科学的情報を検討する必要がある。この記事では、さまざまな既存の医薬品を対象とした、さまざまなデザインの12以上の研究を紹介している。このように、現在の知識では、結果の重大性と、治療法の相対的な入手可能性、コスト、毒性を考慮して、各医師と患者は、自己検疫での様子見か、入院や死亡を減らす目的での経験的治療か、という選択をしなければならない。COVID-19は、無症候性感染から症候性感染、劇症型成人呼吸窮迫症候群、多臓器不全へと進行する幅広い疾患スペクトラムを示すため、ヒトSARS-CoV-2感染症の病態生理について判明していることに応じて治療法を個別化する必要がある9。提案されているCOVID-19治療法に関する前臨床研究やレトロスペクティブ研究をすべてレビューすることは本稿の範囲外である。したがって、提案されている薬剤は、十分な臨床的裏付けがあり、外来での投与が可能なものである。SARS-CoV-2は、他の多くの感染症と同様に、発症初期には治療に適しているかもしれないが、入院中や終末期の非常に遅い段階では、同じ治療法に反応しない可能性がある10。
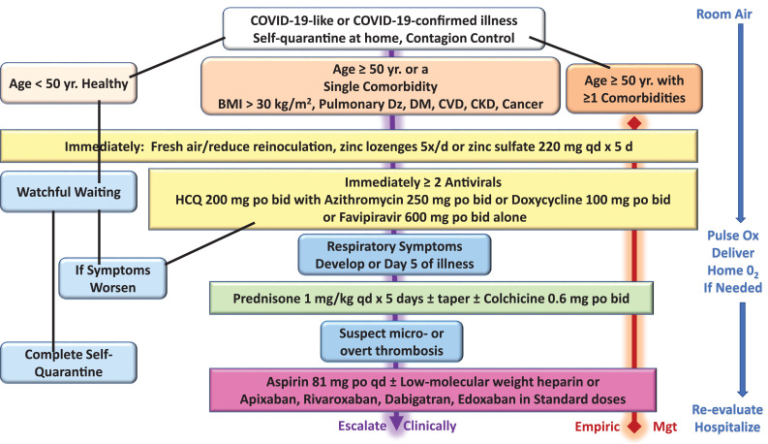
COVID-19の初期症状が認められ、鼻腔内リアルタイム逆転写法や経口抗原検査が待たれる外来患者に対しては、COVID-19に類似した疾患11の臨床症状や感染が確認された場合に応じて、以下の4つの原則を段階的に展開することができる。1)再感染の抑制、2)抗ウイルス剤の併用、3)免疫調整、4)抗血小板・抗血栓剤の投与。検査結果が返ってくるまでには1週間ほどかかるため、結果が判明する前に治療を開始することも可能である。本症候群の主要な特徴(すなわち、発熱、体の痛み、鼻づまり、味覚・嗅覚の喪失など)を有し、検査で偽陰性の疑いがある患者に対しては、COVID-19が確定した患者と同様の治療を行うことができる11。この記事では、拡大するパンデミックへの緊急対応として、これらの原則を図1のように示している。
図1 COVID-19様疾患およびCOVID-19確定疾患の在宅外来患者の自己検疫における治療アルゴリズム
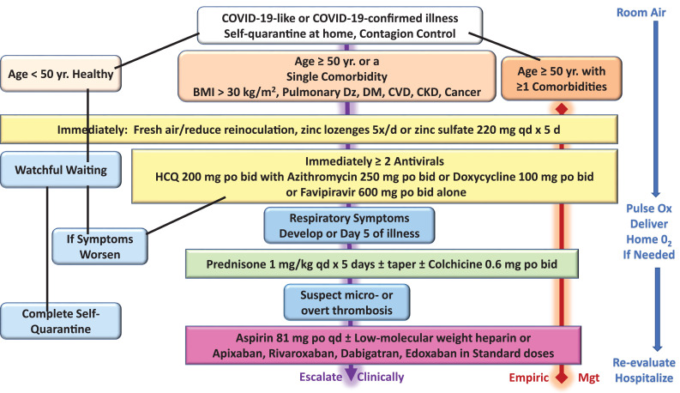
BMI = body mass index、CKD = chronic kidney disease、心血管疾患 = cardiovascular disease、DM = diabetes mellitus、Dz = disease、 ヒドロキシクロロキン = hydroxychloroquine、Mgt = management、O2 = oxygen、Ox = oximetry、Yr = year。
伝染病の制御
12 多くの情報によると、ウイルス感染の主な場所は家庭内であることが示唆されている。13 家庭内のすべての接触者に顔を覆ってもらい、頻繁に手指消毒剤を使用して手を洗うことが必須である。また、カウンターやドアの取っ手、電話機などの表面を殺菌することも推奨される。可能であれば、他の密接な接触者は家を出て、SARS-CoV-2に感染していない人の家に一時的に滞在することができる。複数の研究結果から、SARS-CoV-2の感染拡大防止に関する政策は効果的であり、ウイルス感染の最も頻繁な場所である家庭内への拡大が最も重要であることが示されている14。
自己再感染の低減
COVID-19は、空気中に浮遊する粒子や飛沫のバイオエアゾールとして体外に存在することがよく知られている。感染者の呼気には接種物が含まれていると考えられるため、呼気と吸気のたびに再感染となる15。私たちは、新鮮な空気が再感染を減らし、病気の重症度を下げ、隔離中の家庭内感染を減らす可能性があることを提案する。そのためには、窓を開け、扇風機で風を送り、顔を隠さずに屋外で長時間過ごすことで、ウイルスのバイオエアロゾルを分散させ、再吸入しないようにすることが必要である。
抗ウイルス剤の併用療法
多くの急性ウイルス感染症では、ウイルスの急速な増殖が特徴的である。ウイルス複製の速度、量、または期間を減少させることにより、呼吸器上皮、血管系、および臓器に対するウイルスの直接的な傷害の程度を減少させることができる16。さらに、ウイルスの刺激に依存する炎症細胞、サイトカイン、および凝固の活性化などの二次的なプロセスも、ウイルスの複製を減少させれば減少する可能性がある。SARS-CoV-2の複製を抑制するために特別に設計された市販薬は存在しないため、ここに挙げた非特異的な薬剤を2種類以上使用することができる。ここに挙げた方法はいずれも、メーカーが特定の規制当局から承認された広告表示を行っていないため、すべて「適応外」使用とみなすのが適切だろう17。
亜鉛トローチと硫酸亜鉛
亜鉛は、コロナウイルスの複製を阻害することが知られている。風邪に対する亜鉛飴の臨床試験では、症状の持続時間や重症度がわずかに減少することが確認されている18。19 亜鉛飴は、1日5回、最大5日間投与することができ、症状が続く場合は必要に応じて延長することができる。亜鉛トローチの成分量は、1日220mgの硫酸亜鉛1錠の25%以下である。この量の硫酸亜鉛は、COVID-19のハイリスクな外来患者の早期治療において、抗マラリア薬との併用で効果的に使用されている20。
抗マラリア薬
ヒドロキシクロロキン( ヒドロキシクロロキン)は、抗マラリア薬/抗炎症薬であり、ヒト細胞内でのウイルスのエンドソーム移行を阻害する。また、 ヒドロキシクロロキンは亜鉛イオノフォアで、亜鉛を細胞内に伝え、ウイルス複製の中核酵素であるSARS-CoV-2のRNA依存性RNAポリメラーゼを阻害する21。現在完了しているレトロスペクティブ研究や無作為化試験では、概ね次のような結果が得られている。1)病院での治療開始時期が遅く、治療期間が短い場合、抗マラリア薬は効果がないと思われる。2)病院での治療開始時期が早く、治療期間が徐々に長くなり、外来患者の場合、抗マラリア薬は病気の進行を抑え、入院を予防し、死亡率の低下と関連する可能性がある22。23, 24, 25 COVID-19 で入院した 2541 名の患者を対象としたレトロスペクティブな入院研究では、死亡率の調整済み減少に関連する治療法は、 ヒドロキシクロロキン 単独(ハザード比 [HR] = 0.34, 95% 信頼区間 [CI] 0.25-0.46, P <0.001)および ヒドロキシクロロキン とアジスロマイシンの併用(HR = 0.29, 95% CI 0. 23 ヒドロキシクロロキンは1955年に米国食品医薬品局から承認されて以来、世界中で何億人もの人々に使用され、多くの国で市販されており、安全性プロファイルも十分に確認されているため、過度な心配をする必要はない25 , 26。26 無症候性の QT 延長は ヒドロキシクロロキン の合併症としてよく知られており、頻度も低い(1%未満)が、 急性疾患の場合には症候性の不整脈が発生する可能性がある。データ安全性モニタリング委員会は、これまでに発表されたすべての臨床試験において、安全性に関する懸念を表明していない。QT 延長症候群の個人的または家族的既往歴のある稀な患者、および QT 延長作用のある追加禁忌薬(例:ドフェチリド、ソタロール)を使用している患者は、慎重に対処し、外来で QTc をモニターする計画を立てるべきである。典型的な ヒドロキシクロロキン レジメンは、200mg×2 日間×5 日間で、症状が続く場合は 30 日間まで延長する。過剰な量の ヒドロキシクロロキン はウイルスに対する初期の免疫反応を阻害する可能性があるため、最小限の十分な量を使用すべきである。
アジスロマイシン
アジスロマイシンは、一般的に使用されているマクロライド系抗生物質で、主にウイルスのエンドソーム移行を抑制することに起因する抗ウイルス作用と、確立された抗炎症作用を持っている27。当初、COVID-19試験では、 ヒドロキシクロロキンとの併用により、ウイルス排出期間の短縮、入院回数の減少、死亡率の低下が未治療の場合に比べて顕著に見られたというフランスの報告に基づいて、一般的に使用されていた28, 29。23 ヒドロキシクロロキンとアジスロマイシンの併用療法は、複数の合併症を有する30万人以上の高齢者を対象に、他の文脈で標準治療として使用されている30。この薬剤は忍容性が高く、 ヒドロキシクロロキン と同様に 1%未満の患者で QTc を延長する可能性がある。先に挙げた ヒドロキシクロロキン の安全性に関する注意事項は、 ヒドロキシクロロキン を併用する場合もしない場合も、アジス ロマイシンにも適用できる。アジスロマイシンは、同時感染または二次感染に関与する可能性のある細菌性の上気道病原体をさらにカバーする。31 , 32 ヒドロキシクロロキンの安全対策は、 ヒドロキシクロロキンの有無にかかわらずアジスロマイシンにも適用できる。 ヒドロキシクロロキン とアジスロマイシンはともに QTc 延長のリスクが小さいが、相加的になる可能性があるため、不整脈が既知または疑われる患者、禁忌の薬を服用している患者、またはこれら 2 つの薬剤を併用する前に、より綿密な検査(ベースラインの心電図、画像検査など)を行うべきである。多くの投与方法の一つは、250mgを2日に分けて5日間投与するもので、症状が持続している場合や細菌による超感染の証拠がある場合は、30日間まで延長することができる。
ドキシサイクリン
ドキシサイクリンは、もう一つの一般的な抗生物質で、ウイルスの複製、細胞の損傷、および炎症因子の発現を減少させる複数の細胞内作用を有する。アジスロマイシンと同様に、ドキシサイクリンには、上気道に重なった細菌感染を抗菌的にカバーできるという利点がある。ドキシサイクリンは、Streptococcus pneumoniae、Haemophilus influenzae、Moraxella catarrhalis、Bacteroidesや嫌気性/微好気性連鎖球菌などの嫌気性菌、Legionella、Mycoplasma pneumoniae、Chlamydia pneumoniaeなどの非定型病原体を含む多くの一般的な呼吸器病原体に対して高い活性を有している34。多くの投与方法の中には、200mg(PO)と100mg(PO)を2回に分けて5日間投与する方法があるが、症状が持続する場合や細菌の重感染が認められる場合は、30日間まで延長することができる。ドキシサイクリンは、 ヒドロキシクロロキンとアジスロマイシンの併用が望ましくない患者に対して、 ヒドロキシクロロキンとの併用が有用である。
ファビピラビル(Favipiravir)
ファビピラビルは、RNA依存性RNAポリメラーゼの経口選択的阻害剤であり、ロシア、インド、および米国以外の国でCOVID-19の外来使用が承認されている35。ファビピラビルは、抗マラリア薬や抗生物質と同様に、パンデミックの期間が短いことから、現時点では大規模な無作為化試験は行われていない。投与方法としては、1日目に1600mgを2回に分けて投与し、その後、600mgを2回に分けて14日間投与することが考えられる37。
免疫調整剤
入院を余儀なくされるCOVID-19の症状や、多臓器不全につながる可能性のある症状は、サイトカイン・ストームに起因している。COVID-19で急性期に発症した患者の特徴的なプロファイルは、相対的な好中球減少を伴う白血球増加である。これらの患者の血清中のサイトカイン(TNF-α、IFN-γ、IL-1β、IL-2,IL-4,IL-6,IL-10など)およびC反応性タンパク質の濃度は、対照群に比べて高い。COVID-19の患者の中でも、重症の患者では、血清中のIL-6とIL-10の濃度がさらに上昇しているようである38。他の急性炎症状態と同様に、免疫調整剤による早期治療は、より大きな効果をもたらすと期待される。COVID-19では、最初に鼻づまり、咳、喘ぎなどの呼吸器系の症状が現れる。これらの特徴は、過剰な炎症とサイトカインの活性化によるものである。このような特徴を持つCOVID-19患者に対して、コルチコステロイドを早期に使用することは、急性喘息や反応性気道疾患の場合と同様に、合理的な介入である39 。RECOVERY 試験では、入院中の COVID-19 患者 6425 名を 2:1 の割合で無作為化し、デキサメタゾン 6mg を 1 日 1 回、最大 10 日間静脈内投与し、デキサメタゾンが死亡率を低下させることを明らかにした(HR = 0.65,95% CI 0.51-0.82,P <0.001)。
コルヒチン
コルヒチンは、非ステロイド系の抗分裂薬で、微小管の末端に結合して微小管ポリマーの伸長を阻害することにより、メタフェースを阻害する。本剤は、痛風や特発性再発性心膜炎に有用であることが証明されている。入院中のCOVID-19患者105名を対象としたGRECCO-19無作為化非盲検試験では、コルヒチンがD-ダイマー値の低下と臨床転帰の改善に関連していることが明らかになった42。臨床的な主要評価項目(世界保健機関の ordinal scale における 2 ポイントの変化)は、対照群で 14.0%(50 例中 7 例)コルヒチン群で 1.8%(55 例中 1 例)に発生した(オッズ比,0.11,95% CI,0.01-0.96,P = 0.02)43 短期的な安全性プロファイルは十分に理解されているため、サイトカインストームの影響を軽減する試みとして、コルチコステロイドとともに本剤を検討することは妥当である。1.2mgを1週間投与した後,0.6mgを2回に分けて3週間投与するという投与方法が考えられる。
抗血小板剤および抗血栓剤
複数の研究で、病理学的なマクロ・ミクロ血栓症の発生率が高いことが報告されている。44 , 45 COVID-19の患者は、肺血栓症の可能性を示唆する脱力感に伴う胸の重さを訴えている。46 複数の報告で、COVID-19の急性期患者におけるD-ダイマー値の上昇が報告されており、これは一貫して深部静脈血栓症や肺塞栓症のリスク上昇と関連している。48, 49 剖検調査では、COVID-19 における肺微小血栓症が報告されている。50 これらの観察結果は、内皮の損傷と血栓症が、入院や支持療法の主な理由である酸素欠乏症に関与しているという考えを支持している47。このような病態生理学的根拠に基づき、初期の抗血小板薬および抗炎症薬としてアスピリン81mgを1日1回投与することができる51 , 52。外来患者には、外来での血栓予防と同様の投与方法で、低分子ヘパリンや短時間作用型の新規抗凝固薬を皮下投与することができる。COVID-19の入院患者2773人を対象としたレトロスペクティブ・スタディでは、28%が入院後2日以内に抗凝固剤治療を受けており、より重篤な症例に使用されたにもかかわらず、抗凝固剤の投与は死亡率の低下と関連していた(治療1日あたりのHR = 0.86,95%CI:0.82-0.89,P <0.001)。抗凝固剤の使用が死亡率を低下させることを裏付けるデータは、D-ダイマー値が高く、合併症のスコアが高い入院患者で報告されている53。多くの急性期の外来患者は、COVID-19に該当する静脈血栓塞栓症予防の一般的な適応症も持っている54。
酸素の供給とモニタリング
外来センターや診療所は、COVID-19患者と直接面会することに躊躇しているため、遠隔医療はモニタリングのための合理的なプラットフォームとなる。医師が患者と音声やビデオで面談することで、臨床的な印象を得ることができる。また、バイタルサインや症状などの補足情報は、医師の判断材料として重要となる。安全な外来患者管理の重要な要素は、毎日の遠隔医療による直接監督のもと、室内空気または処方された在宅酸素で動脈血酸素飽和度を維持することであり、必要に応じて補助換気のための入院にエスカレーションすることである。自宅でのモニタリングがうまくいけば、自信のある患者にはセルフプローニングを楽しむこともできる55。
この記事で取り上げた対策の多くは、老人ホームやその他の病院以外の環境にあるCOVID-19治療ユニットにいる高齢者にも適用できる。そうすれば、入院の目的は、点滴や非経口薬の投与、補助的な圧迫や機械的な換気、高度な機械的循環補助などに委ねられることになる。
まとめ
急性COVID-19は、無症状のものから致命的なものまで、臨床上の重症度に大きな幅がある。臨床試験やガイドラインがない中で、入院や死亡率が増加していることから、病態生理に基づいてCOVID-19の治療を展開することが賢明である。我々は、年齢と併存疾患に基づいたアルゴリズムを提案し、入院や死亡のリスクを低減することを目的として、大部分の患者が自宅での自己隔離時にモニタリングと治療を受けることができるようにした。