Contents
covid19criticalcare.com/covid-19-protocols/i-recover-long-covid-treatment/
概要
LHCS(Long Haul COVID Syndrome)-通称 Long-COVID-は、長引く倦怠感、頭痛、全身疲労、睡眠障害、脱毛、嗅覚障害、食欲低下、関節痛、呼吸困難、胸痛および認知機能障害を特徴とする。
COVID-19を発症すると、最大で80%の患者さんが長期間の体調不良を経験する。Long-COVIDはCOVID感染後に見られるだけでなく、ワクチンを接種した人の一部でも観察されている(ワクチン由来のスパイクタンパク質による単球/ミクログリアの活性化が原因と思われる)。COVIDは急性感染後、数ヶ月間持続することがあり、患者のほぼ半数がQOL(生活の質)の低下を訴えている。
患者は、認知の複数の領域を含む神経心理学的症状が長引くことがある。Long-COVIDの不可解な特徴は、初期の重症度によって予測されないことで、呼吸補助や集中治療を必要としなかった軽症から中等症の患者や若年成人に頻繁に発症する。
COVIDの症状は、ほとんどの症例で慢性炎症反応症候群(CIRS)/筋痛性脳脊髄炎/慢性疲労症候群と非常によく似ている。CIRSと異なる重要な点は、COVIDが、ほとんどの症例でゆっくりではあるが、それ自体で改善し続けるという観察結果である。
もうひとつの重要な観察点は、高齢者や合併症を持つ人が発症する重症COVIDと比較して、Long-COVIDには若年者が多く含まれることだ。
Long-COVIDは非常に不均一であり、様々な病因論的メカニズムに起因していると思われる。さらに、症状初期の治療(イベルメクチンなど)が遅れると、高ウイルス量(高スパイクタンパク量)となり、Long-COVIDのリスクと重症度を高める可能性が高い。
I-RECOVERに記載されているアプローチであるLong COVID治療プロトコルは、Mobeen Syed博士(以下、Been博士)Tina Peers博士、FLCCCアライアンスを中心とした共同研究に基づくコンセンサスである。アプローチは、患者の臨床症状に応じて個別に行う必要がある。
すべてのFLCCCプロトコルと同様に、この疾患に関する科学的データと臨床経験の進展に伴い、側面が変更される可能性がある。従って、プロトコルの変更に関する通知を受け取るために、頻繁にチェックすることが重要である。
I-RECOVER Long-COVIDの治療法
バージョン2 2022年1月19日更新
以下に概説するアプローチは、Mobeen Syed博士(以下、Been博士)Tina Peers博士、およびFLCCCアライアンスが主導する共同研究に基づくコンセンサスプロトコルである。Long-haul COVID-19症候群の臨床治療試験が行われていないため、これらの推奨事項は、COVID-19とウイルス感染後の病気の病態生理学的メカニズム、および以下の治療アプローチによって達成された発見的かつ持続的な臨床反応を観察した我々の集合的な経験に基づいている。
このプロトコルは、ワクチン接種後の炎症性症候群の治療にも使用され、同様の成功を収めている。すべてのFLCCC Allianceのプロトコルと同様に、成分、投与量、期間は、より多くの臨床データが蓄積されるにつれて、進化していくだろう。
患者が息切れや低酸素状態を呈している場合。肺の専門医がいれば紹介し、いなければ胸部画像診断(CTが望ましい)を行い、二次性組織性肺炎(OP)を評価する。二次性肺炎と一致する所見が得られた場合、以下のように副腎皮質ステロイド療法を開始する。症状や酸素吸入の必要性が続く場合は、治療を繰り返したり、延長したりする必要がある。
1. 1stライン治療
- イベルメクチン 0.2mg/kg体重。1日1回、1週間投与1
- プレドニゾン(PREDNISONE)。10-15mgを1日1回、3週間。10mgを3日間、次に5mgを3日間漸減し、その後中止する2。
- 低用量ナルトレキソン(LDN) 1日1mgから開始し、必要に応じて4.5mgまで増量する。完全な効果を得るには、2-3ヶ月かかることがある。
- オメガ-3 脂肪酸 Vascepa、LovazaまたはDHA/EPA 4g/日。オメガ-3脂肪酸は、レゾルビン産生を誘導することによって、炎症の解消に重要な役割を果たす
- ビタミンD COVID-19後遺症の人の大部分は、引き続き低ビタミンDである。
ビタミンDの補給については表1または表2を参照。
1-2週間たっても症状が改善しない場合は、ステロイドを継続する。
オメガ3脂肪酸、ナルトレキソン、そして第二選択薬を追加する。
2. 2ndライン治療
- フルボキサミン(低用量) 25mgを1日1回投与する。症状が悪化した場合は中止する。他の抗うつ薬や精神科治療薬との併用に注意する。漸減し、症状が改善されたら中止する。
- アトルバスタチン:20~40mgを1日1回。体位性起立性頻脈症候群(POTS)の患者には注意すること。症状を悪化させることがある。
3. 3rdライン治療
- マラビロク 300mgを1日2回PO。
6~8週間経過しても症状が改善しない場合は、本剤の投与を検討することができる。マラビロクは高価であり、重大な副作用の危険性があることに注意する。
マラビロクは高価であり、重大な副作用や他の薬剤との相互作用の危険性があることに留意してほしい。
4. オプションの併用療法(優先順位順)
- クルクミン 500mg BID(抗炎症作用と免疫調整作用があり、マクロファージを再分極させることが実証されている)
- ニゲラサティバ 40mg/kg/日(小さじ1杯≒3.3g) – クルクミンと同様に抗炎症作用と免疫調節作用がある
- ビタミンC 500 mg BID(ビタミンCはヒスタミンを抑制し、単球を再分極させる)
- メラトニン 夜間に2-8mg(徐放性/徐放性)睡眠衛生に注意する。忍容性に応じて1mgから増量する(高用量では重度の悪夢を引き起こす可能性がある)
- ケフィア、プロバイオティクスヨーグルト、ビフィズス菌プロバイオティクス(例:デイリーボディリストア)プレバイオティクス(例:XOSプレバイオティクス、バイオニュートリションプレバイオティクス)と共に、マイクロバイオームを正常化させること。COVID-19感染後、長期にわたるディスバイオーシスが報告されている
- 行動修正、マインドフルネス療法、心理的サポートは、生存者の全体的な幸福と精神的健康の改善に役立つ可能性がある
- ルテオリン 100~200mg日またはケルセチン250mg日(または混合フラボノイド)。ルテオリンとケルセチンには、幅広い抗炎症作用がある。これらの天然フラボノイドは、マスト細胞を抑制し、神経炎を軽減することが実証されている
- H1受容体遮断薬(マスト細胞活性化症候群のため)。Loratadine 10mg/日、Cetirizine 5-10mg/日、またはFexofenadine 180mg-日
- H2受容体拮抗薬(マスト細胞活性化症候群の場合)。ファモチジン20-40mg、またはニザチジン150mg-1日2回、忍容性を確認しながら使用する
- モンテルカスト 10mg/日(マスト細胞活性化症候群のため)。患者によってはうつ病を引き起こす可能性があるため、注意する
- 抗アンドロゲン療法 スピロノラクトン 50-100 mg 1日2回、デュタステリド 1 mg 1日1回
- 相対的禁忌
- ワルファリン投与中の患者は、綿密なモニタリングと用量調節が必要である
- 妊娠中又は授乳中の女性は、より詳細なリスク/ベネフィット評価を行う必要がある
- 副作用は以下の通りである。食欲増進、気分転換、不眠症、血糖値上昇、消化不良
I-RECOVER Long-haul COVID-19症候群(LHCS)の管理プロトコル
Long-haul COVID-19症候群(「ポストCOVID-19症候群」とも呼ばれる)
Dr. Paul Marik / FLCCC Allianceによる「COVID-19管理の手引き」より抜粋(2022年1月13日より65版)最新版は以下をを参照。
www.flccc.net/flccc-protocols-a-guide-to-the-management-of-covid-19
長引く倦怠感、頭痛、全身疲労、睡眠障害、脱毛、嗅覚障害、食欲低下、関節痛、呼吸困難、胸痛、認知機能障害などを特徴とする長距離型COVID-19症候群(LHCS)である。[500-512]患者の80%までもが、COVID-19の後に病状の長期化を経験する。LHCSはコビッド感染後だけでなく、ワクチンを接種した人の一部でも観察されている(ワクチン由来のスパイク蛋白による単球/ミクログリアの活性化が原因と思われる)。LHCSは急性感染後数ヶ月間持続することがあり、患者のほぼ半数がQOLの低下を訴えている。患者は、認知の複数の領域を含む神経心理学的症状が長引くことがある。[LHCS症候群の不可解な特徴は、初期の重症度によって予測されないことだ。COVID-19後は、呼吸補助や集中治療を必要としない軽症から中等症の患者や若年成人がしばしば罹患する。[511]
LHCSの症状セットは、ほとんどの症例で慢性炎症反応症候群(CIRS)/筋痛性脳脊髄炎/慢性疲労症候群と非常に類似している。[511] CIRSとの重要な違いは、LHCSは、ほとんどの症例で、ゆっくりではあるが、それ自体で改善し続けるという観察である。もう1つの重要な観察点は、高齢者や合併症のある人がかかる重症のCOVIDと比較して、LHCSには若い人が多いということだ。さらに、マスト細胞活性化症候群と LHCS の類似性が認められ、ポスト COVID はマスト細胞活性化症候群の変種であるとする考え方が多い。[514]
LHCS 症候群は非常に異質であり、様々な発症機序に起因している可能性が高い。さらに、発症初期に(イベルメクチンなどによる)治療が遅れると、ウイルス量が多くなり、LHCSのリスクと重症度が高くなる可能性がある。LHCS を説明する理論として、以下のようなものが提唱されている。[511]
- 呼吸器症状(SOB,咳,努力耐性低下)の継続は、未解決の器質化肺炎(活性化した肺マクロファージ)に関連している可能性がある。
- 単球とミクログリアの活性化 単球およびミクログリアにおけるウイルスの残骸(スパイクプロテイン?)の残存は、免疫系が問題のタンパク質およびウイルスRNA断片を除去しようとする炎症反応を継続させる結果となる。
- 神経症状は、重症のCOVID-19疾患によく見られる微小および/または大血管血栓症に関連している可能性がある[515]。感染後3ヶ月の脳MRIでは、患者の55%に微細構造の変化が認められた。[516] また、エン脳症の特徴は、脳炎や自己反応性脳内抗体 [517] に加えて、重度の脳血管収縮が関係している可能性がある。[518] 脳微小血管はACE-2受容体を発現しており、SARS-CoV-2の「偽ウイルス-オン」は微小血管内皮に結合して脳微小血管の炎症と凝固を引き起こすかもしれない[519]。
- マスト細胞活性化症候群(MCAS)の仮面剥奪、またはマスト細胞活性化症候群の引き金となる。マスト細胞は脳、特に視床下部の正中隆起に存在し、コルチコトロピン放出ホルモンに陽性の神経終末に近い血管周囲に位置している。 [520] 刺激の後、マスト細胞は、ヒスタミン、トリプターゼ、ケモカイン、サイトカインなどの炎症性メディエーターを放出し、神経血管の炎症を引き起こすことがある[520] Long-COVIDで報告されている「ブレインフォグ」、認知障害、全身疲労は、マスト細胞関連の神経血管炎症によるものかもしれない。
臨床症状や徴候は、以下のようなクラスターに分類することができる。このように分類する理由は、臓器別の標的療法/個別化療法を可能にするためである。
- 呼吸器系 息切れ、鼻づまり、しつこい咳など。
- 神経・精神 ブレインフォグ、倦怠感、疲労感、頭痛、偏頭痛、うつ、集中力欠如、認知力の変化、不眠、めまい、パニック発作、耳鳴り、無嗅覚、幻臭、その他。
- 筋骨格系 筋肉痛、疲労感、脱力感、関節痛、運動不足、運動後の倦怠感、日常生活動作(ADL)不能など。
- 心血管系 動悸、不整脈、レイノー様症候群、低血圧、労作時の頻脈。
- 自律神経系 自律神経系 体位性頻脈症候群、異常発汗。
- 胃腸障害 食欲不振、下痢、腹部膨満感、嘔吐、ナウシカ等。
- 皮膚科的なもの かゆみ、発疹、皮膚萎縮症など
- 粘膜 鼻水、くしゃみ、目のかゆみ。
治療方法
治療方法は、臨床症状のグループ分けにより、個別に対応する必要がある。しかし、一般に、COVID-19の急性症状期に十分な抗ウイルス治療(イベルメクチンなど)を受けず、抗炎症・マクロファージ再分極療法(副腎皮質ホルモン、スタチン、オメガ3脂肪酸、フルボキサミン、イベルメクチンなど)を適切に行わなかった患者は、ポストCOVID-19症候群になる可能性が非常に高いと思われる。
呼吸器症状が続いている患者さんでは、胸部画像診断(できれば胸部CTスキャン)をお勧めする。未解決の肺炎(ground glass opacificationを伴う組織化肺炎)を有する患者には、コルチコステロイドのコースで治療する必要がある。低用量のプレドニゾロン/メチルプレドニゾロン(10mg/日)を6週間投与することが推奨される。[521] しかし、反応が不十分な患者には投与量の増量が必要な場合があるため、患者の症状およびCRPをよく観察する必要がある。COVID-19組織化肺炎から回復した患者のうち未知数のものが、活動制限を伴う肺線維症を発症する。肺機能検査は、残量およびDLCOの減少を伴う拘束型パターンを示す[506]。これらの患者は、肺線維症に精通した肺専門医に紹介されるべきである。抗線維化療法は、これらの患者に役割を果たすかもしれない [473-476] が、この療法をより一般的に推奨する前に、さらなるデータが必要である。上述のように、セロトニン受容体遮断薬であるシプロヘプタジンは、肺線維症のリスクを低下させる可能性がある。[364]
敗血症性ショックから回復した患者と同様に、 [522] プロおよび抗炎症性サイトカインの上昇を伴う長期(何ヶ月も)の免疫障害が、LHCSに寄与している可能性がある。これは単球活性化症候群の結果であると考えられ、単球再分極療法が適応となる。活性化したミクログリアは LHCS に特徴的な神経症状に関与している可能性がある。サイトカインパネルを用いることで、抗炎症治療の標的を絞ることができる(CCR5 が高値の患者には Maraviroc を投与)。オメガ3脂肪酸と同様に、コルチコステロイドは、Protectin D1 と Resolvin D4 を含む解決促進脂質の発現を増加させることが実証されていることに注意する必要がある。[523]
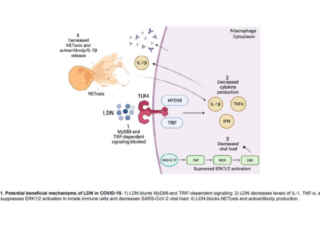
ナルトレキソンは、慢性的なアヘン剤乱用に使用される有名なオピオイド拮抗薬である。ナルトレキソンは、通常、1日量として少なくとも50mgを経口投与される。逆説的ではあるが、1〜5mgの低用量ナルトレキソン(LDN)には、抗炎症、鎮痛、神経調節の作用があることが証明されている。特に、LDNは、一過性のオピオイド受容体遮断による内因性オピオイドシグナルの全身的なアップレギュレーションに加えて、Toll様受容体4シグナルを調節することによってグリアの炎症反応を減少させることが示されている。[315,524] LDNは、通常4.5mgの用量で、線維筋痛症、クローン病、多発性硬化症、複合型慢性疼痛症候群、および多くの慢性疼痛症候群の治療に成功裏に使用されてきた。LDNは、活性化したマクロファージ/単球およびミクログリアを抑制するため、LHCSの治療に特に有用であると考えられる [524,525]。[活性化されたミクログリアは、炎症性因子や興奮性因子を産生し、痛覚過敏、疲労、認知障害、睡眠障害、気分障害、全身倦怠感といったLHCSに典型的な臨床症状を引き起こす。
参考記事