Mildly Symptomatic patients (on floor/ward in hospital)
www.evms.edu/media/evms_public/departments/internal_medicine/EVMS_Critical_Care_COVID19_Protocol.pdf
イースタンバージニア医科大学
医学教授、肺・クリティカルケア医学部長
ポール・マリク、MD、FCP(SA)FRCP(C)FCCP、FCCMによって開発され、アップデートされた。
2020年12月27日
これは、最良の(そして最新の)文献に基づいたCOVID19に対する我々の推奨するアプローチだ。これは非常にダイナミックなテーマであるため、新しい情報が入り次第、ガイドラインを更新していく予定である。
注意
更新情報はEVMSウェブサイトには掲載されない。このプロトコルの最新版はFLCCCアライアンスのウェブサイトで確認してほしい。
EVMS COVIDウェブサイト
www.evms.edu/covid19/medical_information_resources/
Short url: evms.edu/covidcare

免責事項
本書に記載されている情報は、COVID19の予防と治療に関する世界の医師へのガイダンスとして提供されている。私たちのガイダンスは、医療専門家がCOVID19に対するアプローチを策定する際にのみ使用されるべきものだ。患者は治療を開始する前に必ず医師に相談すること。
症状の軽い患者(病棟/病室)
イベルメクチン
0.2mg/kgを1日目と3日目に経口投与する(反応が悪い場合は5日目と7日目に繰り返す)[10,12,14,1720,87-96]。イベルメクチンは、抗ウイルス特性とは別に強力な抗炎症特性を有することに留意すべきである[153-155]。上記の薬物薬物相互作用を参照。
ビタミンC
500-1000mg q 6時間ごと、およびケルセチン250500mg BID(入手可能な場合
亜鉛
75 – 100 mg/日
夜間メラトニン
10mg(至適量は不明)C [75]
ビタミンD3
20,000~60,000 IUの単回経口投与。98] これに続いて、退院まで毎週20,000IUのD3(またはカルシフェジオール0.2mg)を投与すべきである。カルシフェジオールはより効率的に吸収され、25OHビタミンDレベルをより早く達成し、ビタミンD3の3倍の効力を持つ。156,157] しかしながら、急性期におけるビタミンDの最適投与量は不明であることに注意することが重要である[158,159] 非常に高用量は逆説的にビタミンD受容体を遮断する可能性がある。
エノキサパリン
60mg/日 [95,160173] 高DDimer(35×ULN)またはDDimerが増加している患者(下記のXaモニタリングを参照)では、1mg/kg q 12時間ごとに投与量を1mg/kgに増量することを検討する。
ASA(アスピリン) 325mg(禁忌でない場合)
中等度から重度のCOVID感染は、血小板の深遠な活性化をもたらし、血栓の前駆状態に寄与し、炎症反応を増加させる[174-176]。
メチルプレドニゾロン
40mgを12時間ごとに1回;症状が進行してCRPが上昇している患者では80mgに増量し、その後は125mgを12時間ごとに1回投与する。コルチコステロイドがCOVID19の肺期患者、すなわち補助的酸素またはより高度なサポートを必要とする患者の死亡リスクを減少させるという、圧倒的で反論の余地のない証拠が現在存在する。[177-189]
吸入コルチコステロイド(ブデソニド)の役割は不明確であり、むしろ限定的であるように思われる。
ビタミンB群
ファモチジン
40mg BID(腎障害では20~40mg/日)。[103-109]ファモチジンは胃粘膜保護作用、抗ウイルス作用、ヒスタミン遮断作用を有することから有用であると考えられる。
任意ヴァスチャ(エイコサペンタエン酸エチル)1日4gまたはロバザ(EPA/DHA)1日4g;代替DHA/EPA1日4g
オプション レムデシビル
200mgをD1負荷用量で静脈内投与し、その後100mgを1日100mgを9日間静脈内投与する。[190,191] この薬は、低レベルの補助酸素を必要とする患者において、回復までの時間を(順序尺度に基づいて)短縮することが報告されている。[191,192]
最近発表されたSOLIDARITY試験では、治療コホート全体またはどのサブグループにおいても、本剤の死亡率に対する有益性は示されていない[193] 。最近の試験管内試験試験では、レムデシビルとイベルメクチンの著しい相乗効果が示された。[194]
イベルメクチンの広範な抗ウイルス効果と抗炎症効果を考慮すると、この知見は、イベルメクチンをレムデシビル投与中のすべての患者に処方すべきであることを示唆している。
必要に応じてN/C 2L/min
(最大4L/min;ケアのエスカレーションのために早期のICUへの移行を検討)。
ネブライザーや呼吸器治療は避ける
必要に応じて “加圧式定量噴霧式吸入器 “またはMDIとスペーサーを使用する。
ICUでの早期T/f(経管栄養)
呼吸器症状の増加、酸素要求量の増加、動脈性脱飽和度の増加のために、早期にICUへのT/fを行う。
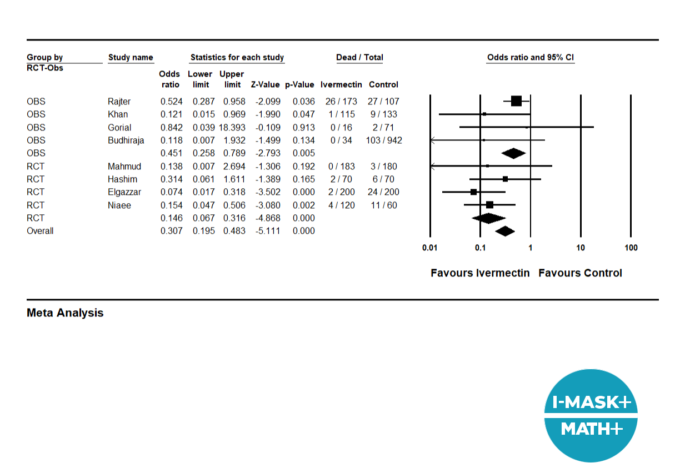
図 10. イベルメクチン臨床試験のメタアナリシス(病院死亡率における)