Contents
Deleterious Outcomes in Long-Hauler COVID-19: The Effects of SARS-CoV-2 on the CNS in Chronic COVID Syndrome
オンラインで公開2020年12月4日
www.ncbi.nlm.nih.gov/pmc/articles/PMC7724755/
アブドゥル・マンナン・バイグ応答執筆者*.
要旨
重症急性呼吸器症候群コロナウイルス2(SARS-CoV-2)や急性期コロナウイルス感染症(COVID-19)の発症機序を理解する中で、COVID-19の長期経過を示す症例に遭遇し、一般的な臓器系や中枢神経系に関連した複雑な臨床所見を有することが明らかになった。
致命的ではないが、より障害のある疾患状態として浮上しているneuro-COVIDの症例の管理を決定するのに役立つ可能性があるため、慢性コービッド症候群の基礎を形成するメカニズムと慢性コービッド症候群の神経学的障害についての詳細な理解が必要とされている。
本視点では、この症候群、関与している可能性のある病原性経路、および慢性コービッド症候群におけるCOVID長患者の管理に役立つ治療アプローチを強調している。
キーワード
SARS-CoV-2,COVID-19,慢性コービッド症候群、長期不調組、COVID-19における神経学的所見
1. はじめに
科学者や医療専門家は、SARS-CoV-2が宿主細胞に及ぼす様々な影響を理解するだけでなく、COVID-19の急性期のSARS-CoV-2感染後に、ウイルスが長期間にわたって臓器に影響を及ぼす能力を理解するというジレンマに直面している。
COVID-19が陽性となり、急性期に罹患した後、通常の日常生活に戻ることができず、症状を呈し続ける患者に関する報告が世界中からなされている1。このグループの患者の症候群像は、Long-haulerと呼ばれている。この用語は、このパンデミックの進行中に生まれたものであり、出版された文献にも拡大していると見られている。
慢性コービッド症候群2のようなより良い医学用語を持つことが提案されており、COVID-19の合併症を予測するためには、COVID-19の病期分類と主要臓器に基づく命名法3が重要であるが、より重要なのは、SARS-CoV-2の影響を受けた患者の長期化の基礎を形成している根本的な病原性機序を解剖することだ。
ここでは慢性コービッド症候群の神経学的側面に焦点を当てているが、急性期以降のCOVID-19患者の病態に関する理論、研究、追跡調査は、多様な臓器関与に関連するメカニズムを解明し、それゆえに慢性コービッド症候群における長引く患者の理解を深めることが期待される。
2. 長期不調組患者の一部のサブセットのみがCOVID-19の慢性期を示すのに対し、他の患者はそうでないのはなぜか?
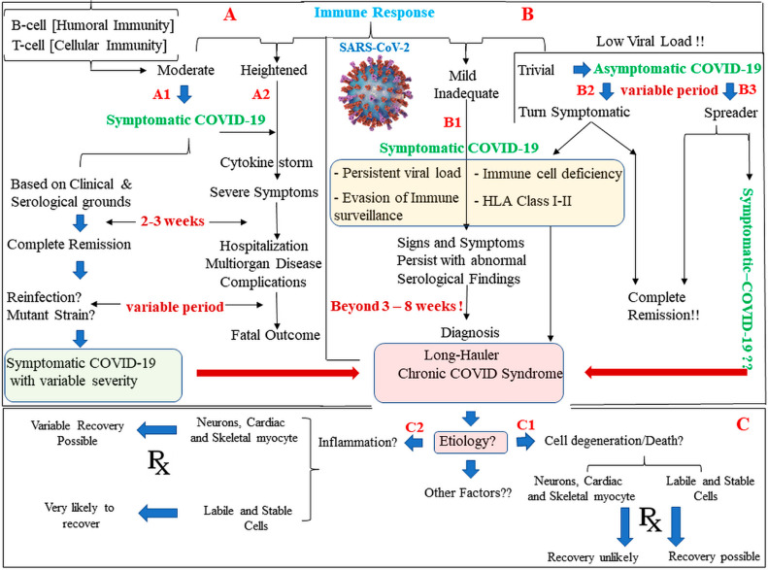
COVID-19を引き起こすSARS-CoV-2との遭遇では、答えよりも疑問の方が多く、それはウイルスの新規性のためである。慢性期の疾患を引き起こす可能性のある他のウイルス伝染病の経験では、COVID-19は、(a)ヒト免疫系を回避して影響を与えること、(b)ACE2受容体の密度に基づいて組織のトロピズムを示すこと、(c)複数の臓器やシステムで暴走する能力の多様性のために困難である(図1 A2)。COVID-19の異なる臨床形態や病期において、ウイルス負荷の変動や免疫応答の差異(図1 )が役割を果たしていると考えられる。
図1 COVID-19における体液性および細胞性免疫応答とその後遺症
SARS-CoV-2の変動するウイルス負荷は、免疫応答の違いと相まって、B細胞およびT細胞介在性の免疫を誘発し、その結果、
- 症候性COVID-19(A1)
- 致死的転帰を伴う劇症症候群COVID-19(A2)
- 慢性コービッド症候群を持つ長期不調組に見られるような長期経過(B1)
- 無症候性/顕在性COVID-19(B3)
をもたらす臨床症状の違いを引き起こす可能性がある。慢性コービッド症候群を引き起こす様々な要因が仮定されていることに注意してほしい(黄色のボックス)。
SARS-CoV-2の組織出芽の結果として根絶されたり、持続したりするウイルス負荷のような因子が、慢性コービッド症候群の長期不調組において主な役割を果たしている可能性があるように思われる(図1 B1)。組織内のACE2密度、血管透過性、凝固、サイトカイン活性化カスケードなどの他の因子は、急性致死的な転帰(図1 A2)または致死性は低いが、より致命的ではない長期化した臨床像(図1 B1および2A)への進行を決定するように思われる(図1 B1および2A)。
私たちの経験から、免疫反応の強さの変化に応じて変化する臨床像(図1 ,上段)は、免疫反応の最良の結果は、感染を完全に根絶し、将来の感染に対する免疫を持つようになることであることが示されている(図1 A1)。
また、多様なウイルス感染症では、免疫応答が質的・量的に不十分な場合には、ウイルスや抗原負荷が残存し、完全に根絶されないまま慢性期を迎えることが知られている。したがって、定性的かつ定量的に適切な宿主免疫応答がキープレイヤーであり、この要素の欠陥、多様性、または欠乏は、COVID-19の急性期がフェードオフした後も数ヶ月間1持続する多様な器官の不満(図2 A)を持つ長期不調組慢性コービッド症候群(図2 )におけるCOVID-19の慢性期を決定することができる。
好奇心から、次の疑問は、COVID-19の慢性期に移行する可能性が高い患者のサブセットをどのようにして知ることができるのであろうか?
ヒト組織適合性抗原(HLA)は、一定量の抗原に対する特定の免疫応答のタイプを決定することが知られている(図1 B1)。したがって、慢性コービッド症候群患者であるロングホーラーをスクリーニングしてHLAサブタイプを調べることで、COVID-19で慢性化しやすい患者とそうでない患者がいるという謎が解決されると期待されている。
同様のアプローチにより、無症候性COVID-19患者を定義することが期待される(図1 B3)。また、長期不調組における慢性コービッド症候群の診断を宣言できる期間についてのコンセンサスも必要である2,3。
図2 長期不調組における慢性コービッド症候群とNeuro-COVID
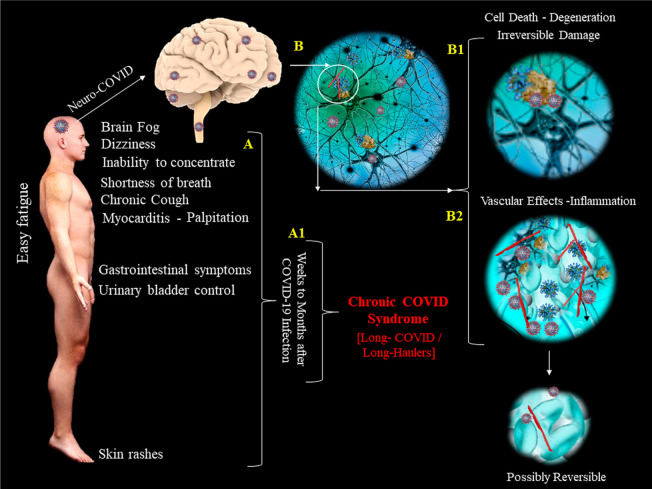
COVID-19の慢性期に入る患者は、多臓器(A)の徴候や症状を示す。長期不調組に見られる神経学的症候群(Aの最初の3つの特徴)では、根底にある変性(B、B1)および/または低悪性度の炎症(B2)Neuro-COVIDのメカニズムであると推測されている。細胞の変性(B1)では予後は悪いようであるが(本文参照)治療(本文参照)では、実質的には細胞損傷(B2)を伴わないneuro-COVIDの炎症性原因(B2)の予後は、症状が正常に戻り、より良いものになる可能性があると考えられる。
3. 慢性神経-COVID-19症候群の病因の仮説
1,3 SARS-CoV-2の脳への様々な感染経路、脳葉の関与、脳脊髄液中のSARS-CoV-2の所見、嗅粘膜および嗅球の異常など、SARS-CoV-2が神経向性ウイルスであることが示唆された後に明らかになった多くの所見のうちのいくつかである。当時はまだ知られていなかったが、COVID-19の急性期に中枢神経系で観察された所見が、慢性コービッド症候群を持つ長期不調組のNeuro-COVIDの長期化した症状期にまで拡大する可能性があることがわかった。
脳霧、振戦、四肢の硬直、錯乱、脳の認知機能に関わる徴候や症状などの所見が、多臓器の不定愁訴を持つ慢性コービッド症候群(図2 A)の長期不調組に見られるようになってきている4。ここでは、慢性Neuro-COVID(図2 B、B1,B2)の症候性臨床像を説明するのに最も適した因子のいくつかを、仮説を構成するさまざまな要素の背景にある理論的根拠とともに提案した。
慢性Neuro-COVIDの概念の中心にあるのは、新たに出芽たウイルス(図2 B2)や、脳の生理機能に重要な神経細胞やグリア細胞の変性(図2 B1)に対する進行中の低悪性度のくすぶり炎症反応ではないかと考えられる。
虚血の原因となる血管閉塞は、慢性的な神経症状ではなく急性期の神経症状に関与していると報告されていることがほとんどであるため、関与する可能性は低いと考えられている。患者にとって極めて重要であり、臨床家を困惑させるような質問としてよく聞かれるのが、Neuro-COVIDでは、近い将来に正常な脳機能への部分的または完全な回復はあるのであろうか?
この質問に対する答えは難しく、慢性的なNeuro-COVID患者を対象とした長期的な研究から収集されたデータにかかっている。この時点で一つの予想ができるのは、もしNeuro-COVIDの徴候や症状の基礎が炎症性であれば(図2 B2)時間の経過とともに改善する可能性があるということだ。
また、神経細胞の再生能力は脳内の限られた部位でしかできないため、感染した神経細胞からのウイルスの出芽による神経細胞の変性(図2 B1)は、慢性コービッド症候群の長期不調組の慢性的なNeuro-COVIDの原因となっているとすれば、不吉な要素となる。
このメカニズムによる神経細胞の喪失は長期的な認知機能の低下につながるため、完全に回復する可能性は低いと考えられる。
4. 慢性COVID-19全般および特にNeuro-COVIDにおける可能性のある治療アプローチ
病態発生は、一般的に任意の疾患状態の治療と管理のためのガイドラインを確立する。慢性コービッド症候群におけるneuro-COVIDの根本的なメカニズムがわかれば、病気の進行に勝つための計画を概説することができる。
COVID-19では、Dダイマー値が高い患者に対する抗凝固療法が一例である。他の例としては、入院中のCOVID-19患者に見られる血液ガスおよび血液-PHの変化の管理が挙げられる。モノクローナル抗体の注入によるSARS-CoV-2の宿主細胞結合Sタンパク質の迅速な中和の試みは、病態を知ることが治療モダリティの決定に役立つ別の例だ。
慢性コービッド症候群の長期不調組は、科学者や医療専門家にとって新しいものであり、この状態の根本的な病因が解決されるまでには時間がかかると予想されている。
一般的な慢性コービッド症候群のCOVID-19長期不調組と慢性Neuro-COVIDで観察される臨床的特徴の基礎を形成している可能性のある、もっともらしい根拠のある分子レベルでの事象の発生という仮説は、関与するメカニズムを解明したり、排除したりするための前向きな方法の一つだ。この方法は、ルールーイン仮説が証明されれば治療が可能となり、ルールーアウトされたものは今後の研究に無駄な時間を費やすことがないというwin-winの状況を提供してくれる。
ここで提案された仮説に基づいて、低悪性度の炎症が優勢な原因であることが判明した場合、安全に(監督下で)長期間投与できる抗炎症薬は、慢性コービッド症候群の長期投与者やneuro-COVID-19の患者に選択されるレジメンとなりうる。
臨床試験で有効であることが判明した場合、非ステロイド性抗炎症薬およびコルチコステロイドは、臨床監督下での慢性コービッド症候群の長時間投与者のための次世代の薬剤となり得る。前者では胃粘膜侵食、後者では免疫抑制や体重増加などの副作用は、患者の経過観察中に用量を調整することで最適な管理が可能である。
もし、細胞変性が、慢性コービッド症候群の症候群性長期不調組の原因であることが判明した場合、心・骨格筋細胞やニューロンのような恒久的な細胞型で構成されている臓器では特に問題となる可能性がある4 。これらの組織を対象とした細胞保護療法の有効性については、心臓や神経細胞の劣化を伴う慢性コービッド症候群を有する長期不調組を対象とした臨床試験が必要であり、まだ確立されていない。
5. 考察と結論
COVID-19を引き起こしているSARS-CoV-2について、過去8~10ヶ月の間に学んだことは、
(a)SARS-CoV-2の感染拡大、臓器障害の原因、ゲノムに発生する突然変異に関連する病態や要因の理解に時間がかかるほど、SARS-CoV-2はダイハードウイルスになってしまっていること。
(b) SARS-CoV-2感染の急性期および慢性期における病態や多臓器関与のカスケードの理解の遅れは、COVID-19に関連する罹患率および死亡率を増加させている。
SARS-CoV-2およびCOVID-19に関する研究が過去10ヵ月間に行われたペースは、どのような基準から見ても記録的なものである。濡れた研究室へのアクセスが限られており、感染の恐れがあるにもかかわらず、科学者や医療従事者は、このウイルスに打ち勝つために、最先端の研究とCOVID-19患者の臨床管理を行ってきた。
私たちは、このウイルスを封じ込め、ワクチンを開発し、感染した患者を管理するための治療計画を策定するためには、SARS-CoV-2の動向を先取りしていなければならない。革新的な思考、理論化、そして自分の考えや考えに疑問を持ち、その根拠を批判的に自己反省することが、このパンデミックと戦うために必要なアプローチだ。
数ヶ月前には、症状のある慢性コービッド症候群の長期不調組の長い列ができ、死亡率の低いこのウイルスが、以前は健康だった体と鋭い心を無力化することが証明されるとは、誰も知らなかった。慢性コービッド症候群の長期不調組は私たちにとっては初めてのことであり、私たちができる最善のことは、長期不調組で一貫して観察されている臨床的特徴に基づいて病因を計算することだ(図2 A)。
ここでは長期不調組の慢性Neuro-COVIDに焦点を当てているが、慢性コービッド症候群で見られる長期不調組に関与する肺、心臓、筋骨格系、消化器、泌尿生殖器などの臓器に関連する病態を理解する必要がある3,4。
一般的な組織については、3週間5,場合によっては3ヶ月という期間が描かれており、疾患を慢性的な実体とみなすための期間とされている。
慢性コービッド症候群の状況は、SARS-CoV-2で記録されている現在の感染拡大率の規模からも明らかなように、時間の経過とともに悪化することが予想される。仮にCOVID-19感染者のうち少数の患者が慢性疾患の犠牲者となったとしても、世界規模で計算すると、今後数ヶ月から数年の間に現れるであろう長期不調組の数は驚くべきものになると予想される。
本視点では、臨床的に、また血清学的検査を用いて長期不調組を精力的に調査する必要があることを強調している。資金援助機関は、科学者がLong-haulerの慢性コービッド症候群の病態を研究できるように、最小限の事務処理(遅延の主な原因)で助成金を利用できるようにする必要がある。神経性コービッド症候群に苦しむ長期不調組は、COVID-19パンデミックに直面している国々に、患者の障害と経済的負担を莫大に増大させることが予想される。
6. 今後の方向性
COVID-19の研究ニッチは、慢性コービッド症候群における長期不調組4からのデータ収集により、本視点で示唆されているように、慢性コービッド症候群における長期不調組の基礎を形成する他の新規経路やメカニズムの解明とともに、慢性化の分子基盤を明らかにすることが期待されている。COVID-19関連の研究については、ほぼすべての科学雑誌からのオープンアクセスのデータと、データの共有に関するWHOの方針は、研究がどのように協調して行われるかの例だ。
すでに上で強調されているが、ここで再び強調されるに値するのは、特にこのニッチな研究のための迅速な資金提供と助成金の提供に必要な簡素化であるが、それは、長期不調組慢性コービッド症候群が間に合わない場合、今から約2年後には、影響を受けた患者の管理に費やされると予想される数十億ドルを節約することになるからだ。