Contents
Covid-19 Hyperinflammation and Post-Covid-19 Illness May Be Rooted in
Mast Cell Activation Syndrome
pubmed.ncbi.nlm.nih.gov/32920235/
ハイライト
- COVID-19 過剰炎症の多くは、マスト細胞主導の炎症と一致している。
- 重度コービッドの有病率は、マスト細胞活性化症候群(マスト細胞活性化症候群)の有病率に近い。
- 肥満細胞(マスト細胞)およびそのメディエーターを阻害する薬剤は、COVID-19において有望である。
- 我々が治療したマスト細胞活性化症候群患者でCOVID-19を発症した患者のうち、重篤な経過や死亡率を示した患者はいなかった。
- マスト細胞活性化症候群の機能不全マスト細胞は、重度の急性および慢性のCOVID-19疾患の根底にあるかもしれない。
要旨
目的
COVID-19患者の5分の1は重篤な症状を呈する高炎症性の経過をたどるが、具体的な原因は明らかにされていない。マスト細胞(MC)はSARS-CoV-2によって活性化される。マスト細胞活性化症候群(MCAS)は、最近になってようやく認知されるようになったが、通常は後天的なマスト細胞のクローン性によるものであり、炎症性とアレルギー性を有する多臓器疾患であり、有病率は17%と推定されている。本研究では、マスト細胞活性化症候群が重度の急性COVID-19感染症や慢性のCOVID-19後疾患の罹患率を増加させる原因となりうることを説明するために、新たな仮説を提示した。
方法
マスト細胞活性化症候群の有無にかかわらず、マスト細胞活性化症候群の有無にかかわらず、COVID-19病の観察を行い、マスト細胞活性化症候群の臨床経験と照らし合わせて検討した。
結果
マスト細胞活性化症候群の有病率は、COVID-19感染者集団における重症症例の有病率と一致していた。COVID-19の炎症亢進の多くは、マスト細胞の活性化が駆動することができる炎症の様式と一致している。マスト細胞またはそのメディエーターに対する活性を有する薬物は、COVID-19患者において有用であることが予備的に観察されている。COVID-19感染に耐えたマスト細胞活性化症候群患者では、死亡率はおろか、重篤な経過をたどった患者はいなかった。
結論
多くの重篤な症状を呈するCvid-19患者における高炎症性サイトカインストームは、正常なマスト細胞による正常な反応ではなく、マスト細胞活性化症候群の機能不全マスト細胞によるSARS-CoV-2に対する異常な反応に根ざしている可能性がある。もしそれが証明されれば、我々の推測は治療や予後に大きな意味を持つ。
キーワード
COVID-19, SARS-CoV-2, マスト細胞活性化症候群, マスト細胞活性化疾患,医学的仮説
パースペクティブ
2019年12月以来、SARS-CoV-2コロナウイルスによるCOVID-19パンデミックは、世界の多くの地域で急速に拡大しており、数百万人の個人的な健康と財政だけでなく、-主に感染症の高い死亡率のために-世界中の医療システムと社会経済福祉に壊滅的な被害をもたらしている。COVID-19に感染した患者の約15~20%が急性感染の重篤な経過をたどる(Bulut and Kato, 2020; Rabec and Gonzalez-Bermejo, 2020; Grasselli er al 2020aいくつかのサブ集団(例えば、心臓損傷を有する患者や継続的な腎再溶出療法を必要とする患者)では、50%またはそれ以上の死亡リスクがあり(Fominskiy et al 2020; Shi et al 2020; Bhatraju et al 2020; Ch n t al., 2020入院を必要とし、しばしば機械的換気を必要とする。COVID-19サイトカインストームは、T細胞、マクロファージ、ナチュラルキラー細胞の急速な増殖および過剰活性化、および免疫細胞または非免疫細胞によって放出される150以上の炎症性サイトカインおよび化学メディエーターの過剰産生によって特徴づけられる(Sun et l., 2020; Mangalmurti and Hunter, 2020)。これらの炎症性細胞のうち、マスト細胞(マスト細胞)が重要な役割を果たしていると考えられる。さらに、T細胞、損傷した上皮細胞、内皮細胞などの他の細胞(向井 et al 2018)あるいはそれ自身(Hermans et al 2019)によって分泌されるいくつかのサイトカインは、マスト細胞の活性化を刺激する。マスト細胞は、樹状細胞、単球/マクロファージ、顆粒球、T細胞、B細胞、NK細胞などの免疫細胞の機能を調節する。また、マスト細胞sは、局所的に血管透過性を高めるケモカインなどのメディエーターを分泌することにより、炎症を起こした組織に免疫細胞をリクルートする(Abraham et al 2010; Krystel-Whittemore et al 2016; St John et al 2011)。コロナウイルス誘発性炎症(Kritas et al 2020; KılıncおよびKılınc、2020; Theoharides、2020; Zhou et al 2020)およびサイトカインストーム(Theoharides、2020)におけるマスト細胞の役割は、最近議論されている。マスト細胞は、多様なメカニズム(例えば、ウイルス二本鎖リボ核酸(RNA)のToll様受容体3の検出、S1P受容体へのウイルススフィンゴシン-1-リン酸(S1P)結合、および未捕捉ウイルスRNAのレチノイン酸-誘導遺伝子I(RIG-I)認識)によってウイルスを認識することができるが(Criado et al 2020)マスト細胞は、アンギオカインストームを発現する(Criado et al 2020)。マスト細胞はまた、現在SARS-CoV-2の主要な受容体として評価されているアンジオテンシン変換酵素2(ACE2)を発現しており、マスト細胞がこのウイルスの宿主になる経路を定義している(Theoharides, 2020)。(Theoharides, 2020) マスト細胞はまた、SARS-CoV-2感染に必要な多くのセリンプロテアーゼ(トリプターゼを含む)を発現する。(Theoharides, 2020) COVID-19感染の重症化のためのいくつかの危険因子(例えば、より大きな年齢、肥満および/または他の慢性的な既往症)が同定されているが、そのような因子がより重症化した感染を可能にする具体的なメカニズムはまだ明らかになっていない。COVID-19に急性感染した後、多くの人はすぐに様々な慢性疾患、しばしば炎症性の多臓器疾患を発症する(Wang er al)。
COVID-19パンデミックのもう一つの謎は、なぜ感染者の大多数では症状が軽度であるか、あるいは無症候性であることさえあるが、かなりの少数派では重度の症状を呈し、しばしば生命を脅かすことさえあるのかということである。言い換えれば、免疫系が突然、大多数のCOVID-19感染者では適切に制御されているにもかかわらず、ある特定のCOVID-19感染者では破滅的に過剰反応を起こす原因は何なのだろうか?もう一つの重要な問題は、慢性的なCOVID-19病後の病気の病因である。根拠となる確かなデータはまだ得られていないが、我々は、肥満細胞活性化疾患、その大部分はパンデミックしているが最近になって認知されたばかりの肥満細胞活性化症候群(マスト細胞活性化症候群)によって構成されていることを示唆するエビデンスをまとめた。
我々は、(1)マスト細胞活性化症候群(炎症±アレルギー型の問題の一般的なマスト細胞媒介者主導のテーマの慢性的な多病性として主に提示される、一般的なマスト細胞媒介者主導の慢性多病性として提示される(Afrin et al 2016a; Afrin et al 2016a. 2016a; Afrin et al 2020および(2)Covid-19炎症性疾患は、ウイルスによる正常マスト細胞の正常な活性化とは対照的に、原発性マスト細胞活性化症候群の基礎となる変異マスト細胞の集団の機能不全部分のSARS-CoV-2 fによる異常な過剰活性化に起因する可能性があるという我々の理論。
一次マスト細胞活性化症候群は、重度のCovid -19感染のためにこれまでに同定された危険因子の多くは、少なくともある程度までは根底にあると考えられている(Afrin et al 2016b)。また、主要なストレス因子の直後に、影響を受けたマスト細胞の機能不全のベースラインレベルを恒久的にエスカレートさせるのは、マスト細胞活性化症候群の自然な歴史である(おそらく、エピジェネティックな遺伝子発現とストレス因子の誘発されたサイトカインストームの間の複雑な相互作用により、突然変異/機能不全マスト細胞が由来する変異した幹細胞による追加の突然変異の獲得による)(Molderings, 2015; Haenisch er al 2014; Molderings, 2016; Altmüller et al 2017; Haenisch et al 2012; Molderings et al 2010; Molderings et al 2007)。) このように、多くのCOVID-19患者に見られる(一般的に炎症性の)COVID-19後の疾患の品揃えは、マスト細胞活性化症候群の自然な経過であろう。実際、COVID-19は、感染後の慢性多系統炎症性疾患が、慢性的に活動的な感染症ではなく、マスト細胞活性化症候群(例えば、エプスタイン-バーウイルス感染症、マダニ媒介感染症)に根ざしていると疑われるようになってきている最初の感染症ではないだろう(Afrin, 2016b, Kempuraj et al 2020)。繰り返しになるが、マスト細胞活性化症候群は慢性の多系統炎症性疾患(間欠的な急性フレアを伴う)であるため、以前はCOVID-19感染を繰り返したと考えられていた患者の少なくとも一部は、実際には最初の感染があっただけで、その後しばらくしてマスト細胞活性化症候群の症状的なフレアがエスカレートした可能性がある(例えば、疲労、筋痛)。
さらに興味深いのは、マスト細胞活性化症候群の有病率(17%、少なくとも世界では(Molderings et al 2013))の推定値は、COVID-19感染の有病率の推定値と密接に一致していることである。マスト細胞は、すべての血管組織に存在するが、環境界面および血管壁に支配的に存在する(Akin and Metcalfe, 2004)COVID-19感染を引き起こすSARS-Cov-2コロナウイルスによって活性化され(Kritas et al 2020; Theoha ides, 2020; Zhou et al 2020)マスト細胞の活性化およびその結果として、マスト細胞の1000以上の強力な多能性メディエーターの様々なサブセットの放出につながる(Ibelgaufts, 2020)(生因性アミン(例えば、ヒスタミンプロテアーゼ(例えば、プロテアーゼ)を含む。ヒスタミンプロテアーゼ(例えば、トリプターゼおよびキマーゼサイトカイン(例えば、インターロイキンおよびTNF-αエイコサノイド(例えば、プロスタグランジンおよびロイコチエエスヘパリン、および成長因子を含む)は、重度のCOVID-19病のハイプ炎症を促進する上で重要な役割を果たすと考えられるようになってきている(Kempuraj et al 2020年;Valent et al 2020)。
COVID-19感染の致死的なコースのかなりの数は、肺塞栓症、血栓塞栓症、敗血症、および多臓器不全などの心血管系合併症によるものである。マスト細胞が血栓性疾患および合併症の促進に重要な役割を果たすことが示されている;マスト細胞を安定化することが致死的な敗血症の予防に役立つことも示されている(Ramos et al 2010)。別の例として、神経精神疾患は、マスト細胞活性化症候群(Afrin et al 2015)およびCOVID-19疾患(Romero-Sánchez et al 2020)の両方において共通に現れ、急性および亜急性神経疾患は、主に炎症誘発性凝固に起因すると考えられているが、慢性の神経精神症状は、よりエスカレートした(および可能性の高い既往の)マスト細胞活性化症候群に起因していると推測される。さらに、COVID-19感染症の重症度を調節するのに有用であることが少なくとも予備的に示されている薬物または薬物群のいくつか(例えば、ファモチジン(Freedberg et al 2020)アスピリン(Viecca et al 2020)は、抗ウイルス作用が極めて低いと思われるが、マスト細胞の活性化を阻害したり、放出されたマスト細胞メディエーターに拮抗したりする作用を有している。マスト細胞またはその放出されたメディエーターに対する活性を有する他の薬剤または薬物クラスもまた、COVID-19感染症に対して提案されているか、または積極的に試験中である[例えば、クロモリン(Sestili and Stocchi, 2020; Sepay t al. 2020; Gigante et al 2020)フラボノイド(Theoharides、2020)ロイコトリエン阻害剤(AlmerieおよびKerrigan、2020)ヤヌスキナーゼ(JAK)阻害剤(GokerおよびBiray、2020; Seif et al 2020)。2020;Luo et al 2020;Spinelli et al 2020;Meyer et al 2020)デキサメタゾン(Meyer et al 2020;RECOVERY Collaborative Group、2020)低用量ナルトレキソン(Sims、2020ケルセチン(Onal、2020;Colunga Biancatelli、2020)およびアスコルビン酸(Colu ga Biancatelli、2020)]。
マスト細胞活性化症候群は、その大きな有病率にもかかわらず、比較的認識されていない実体であり続けており、これはおそらく、その根底にある極端な変異異質性(Afrin et al 2016a; Afrin et al 2017)によって駆動されていたことによる臨床所見の極端な異質性によって「カムフラージュ」されてきたものと思われる(Afrin et al 2016a; Afrin et al 2017)。一部の患者におけるマスト細胞活性化症候群は、純粋に別のプロセス(例えば 自己免疫や癌)では、マスト細胞活性化症候群は明らかに一次疾患であり、臨床検査室でマスト細胞関連のクローン性を示すことが可能な患者は少ない(KIT突然変異解析(現在のところ、コドン816突然変異のポリメラーゼ連鎖反応によるプロービングに大部分が限定されており、ほとんどの場合、肥満細胞症には存在するが、マスト細胞活性化症候群ではまれに発見されるまたはCD25および/またはCD2とともにCD117の細胞表面共発現のフローサイトメトリーによる解析)。しかし、これまでの研究では、マスト細胞活性化症候群患者から分離されたマスト細胞分離株の研究室での配列決定により、ほとんどすべてのマスト細胞活性化症候群患者のマスト細胞は、KIT(コドン816には存在しない)のみならず、他の数十のマスト細胞調節遺伝子にも多様な変異を有することが一貫して示されている(M lderings er al)。 (M lderings et al 2007; Molderings et al 2010; Afrin et al 2016c; Altmüller et al 2017) 前述の極端な臨床的異質性と、この病気の存在を認識しているのは最近のことである(つまり、ほとんどの医師はこの病気に気付いていない)ため、ほとんどのマスト細胞活性化症候群患者は未診断のまま治療を受けておらず、そのためマスト細胞の機能不全は、軽症であろうと重症であろうと制御不能であり、SARS-CoV-2に対して不適切な反応を示す可能性がある(表1)。もう一つの交絡する問題は、何十年も診断されていないマスト細胞活性化症候群患者の多くが、最終的に自分の問題を最小限に抑え、時には自分自身を「健康である」と偽って宣言していることであり、それによって感染症に対して「健康である」と説明されている多くの重症のCOVID-19患者の少なくとも一部に影響を与えている可能性がある。挑発的なことに、私たち自身のマスト細胞活性化症候群患者(すなわち、すでに診断と治療を受けている患者であり、したがって、少なくとも部分的にはマスト細胞活性化症候群をコントロールしている患者である。我々は、彼らの機能不全マスト細胞が急性感染の間、すでに少なくとも部分的にコントロールされていたからこそ、重症化しなかったのではないかと推測しているが、彼らのマスト細胞活性化症候群は依然として感染後の病気を発症するリスクを高めている(図1)。現在の知見に基づくと、COVID-19感染は大多数の患者で軽度から中等度の症状を引き起こす。しかしながら、これらの初期のデータはまた、急性感染の間に症状が「軽度〜中等度」であったとしても、一部の患者では線維性肺障害が発現し、潜在的に患者のサブセットの長期合併症につながることを示唆している(Spagnolo et al 2020年;Leask et al 2020年;Lechowicz et al 2020年;George et al 2020)。過剰に活性化された肥満細胞が、線維性疾患の発生において重要な役割を果たすことはよく知られている。人口の最大17%がマスト細胞活性化に関連した症候群や疾患を発症する遺伝子的素因を持っていることを考えると(Molderings et al 2013)この素因を持つ人々は、急性COVID-19疾患の後に見られるようになってきた慢性呼吸器疾患、神経疾患、またはその他の疾患を発症するリスクが高くなる可能性が考えられる。さらに、COVID-19感染によって誘発されるマスト細胞の活性化は、未診断またはコントロールされていないマスト細胞活性化症候群患者の予後不良のリスクを増加させる可能性がある。COVID-19患者からの肺生検は、健康な対照と比較して活性化されたマスト細胞の数が有意に増加していることを明らかに示しており、COVID-19感染中のマスト細胞の重要な役割を実証している(Zhou et al 2020)。
我々は、COVID-19病の発症を認識または疑った時点で直ちにマスト細胞活性化症候群を標的とした治療(例えば、安価で安全なヒスタミンH1およびH2受容体拮抗薬)を開始することが、病気の重症度を軽減する可能性があると理論的に考えている。入院、罹患率、死亡率の低下に与える影響については、調査が必要である。我々はまた、COVID-19病後の慢性疾患を発症した患者にマスト細胞活性化症候群の評価を行うことを推奨する。
マスト細胞が感染に応答して通常活性化するという事実は、急性COVID-19感染中のマスト細胞活性化症候群(すなわち、トリプターゼ、ヘパリン、ヒスタミンおよびその誘導体、プロスタグランジンD2およびその誘導体(Afrin et al 2020;AfrinおよびMolderings、2014)などのマスト細胞に比較的特異的なメディエーターの血中および尿中の上昇レベルを検査すること)のための診断検査を除外する。しかしながら、我々の推測の潜在的な個人的および社会的な意味合いは、我々はそれにもかかわらず、迅速な正式な調査を推奨することを十分な大きさである。そのような調査には、最低限、COVID-19病が疑われる患者を新たに提示し、慎重な病歴聴取(最初に主張された以前の健康状態にかかわらず)によりマスト細胞活性化症候群の疑いがある慢性炎症性および/またはアレルギー性の問題が明らかになった患者に対して、マスト細胞活性化症候群を標的とした治療を経験的に開始するパイロット臨床試験が含まれるべきである。マスト細胞活性化症候群を標的とした初期の経験的治療としては、少なくともヒスタミンH1およびH2受容体拮抗薬が挙げられる。ほとんどのマスト細胞活性化症候群を標的とした治療法は、経験的に開始するのが妥当なほど十分に安全であることに注意してほしい。
すべての炎症性疾患におけるシグナル伝達ネットワークは非常に複雑であり、マスト細胞s以外の他の炎症性細胞もCOVID-19感染症の高炎症の発生に関与している(例えば。いくつかの症例で見られる極端な高フェリチン血症は、高フェリチン血症が重症のCOVID-19感染患者すべてに見られるわけではないことを考えると、ウイルス主導のマクロファージ活性化というよりも、COVID-19主導のマスト細胞活性化症候群のエスカレーションによって引き起こされたマクロファージ活性化症候群または二次的な血球貪食細胞性リンパ組織球症である可能性が高い(Gómez-Past ra et al 2020年;Ruscitti et al 2020年;Ruan et al 2020年;Mehta et al 2020)。しかしながら、我々は、COVID-19集団においてこれまでに見られた臨床パターンが、マスト細胞活性化症候群(おそらくは既往症であると思われる)が、多くの、おそらくはほとんどの、「重度の」感染症に苦しんでいる人の根本的な問題であることを示唆していると感じている。サイトカインストームがCOVID-19の重症例で果たす役割は、我々の仮説が正しければ、我々が期待するものである。多動性マスト細胞は連続的な活性化ループに入ることができ、サイトカインストームを引き起こし、その結果、重症のCOVID-19患者によく見られる体液の蓄積と肺およびその他の損傷をもたらす。まとめると、ほとんどのマスト細胞活性化症候群患者はCOVID-19様の高炎症を呈していないが、マスト細胞活性化症候群は非常に異質な疾患であり、マスト細胞活性化症候群(おそらく既往症)はこれまでに観察された重症COVID-19感染症のすべての行動とよく適合していると感じている。COVID-19患者におけるマスト細胞メディエーターをブロックすることは、マスト細胞およびサイトカインストームを落ち着かせるのに役立ち、その結果、死亡率の低下を含むより良い転帰をもたらす可能性がある。さらに、抗ヒスタミン薬やクロモリンなどのマスト細胞安定剤の使用は、COVID-19患者のかなりの割合で慢性的なマスト細胞の活性化によって引き起こされている可能性があるCOVID-19患者の後遺症の大幅な増加を防ぐのに役立つ可能性がある。このように、マスト細胞を標的とした治療法の提案は、既存のマスト細胞疾患を有する患者さんだけでなく、すべてのCOVID-19患者さんに関連している可能性がある。
表1. マスト細胞活性化症候群における臓器・系の関与
肥満細胞活性化症候群における臓器とシステムの関与
太字の下線を引いた状態は、コビド感染症や感染後症候群にも見られる。
体質
疲労、発熱、悪寒、体重減少、体重増加
耳、鼻、咽喉
結膜炎、鼻炎、副鼻腔炎、ジソスミア/無神経症、耳鳴り、難聴、味覚障害・味覚障害、喉の痛み
神経性
頭痛、偏頭痛、脳霧、不安、抑うつ、不眠症、発作
心臓血管系
胸痛、動悸、低血圧
肺性
咳嗽、呼吸困難、喘鳴
泌尿器
頻度、緊急性、排尿困難、骨盤の痛み
食道
胸やけ、嚥下障害、グロブス、胸痛
胃
消化不良、吐き気、嘔吐
小腸・大腸
鼓動、食物不耐症、腹痛、下痢、便秘
肝性
トランスアミナーゼ上昇、肝肥大症
唾液腺
腫れ
リンパ
リンパ節腫脹
皮膚
紅潮、そう痒炎、じんま疹、血管腫、結節、発疹、脱毛症
筋骨格
筋痛、関節痛、浮腫
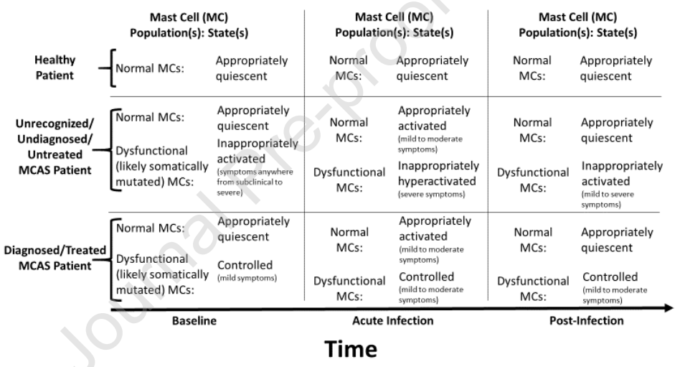
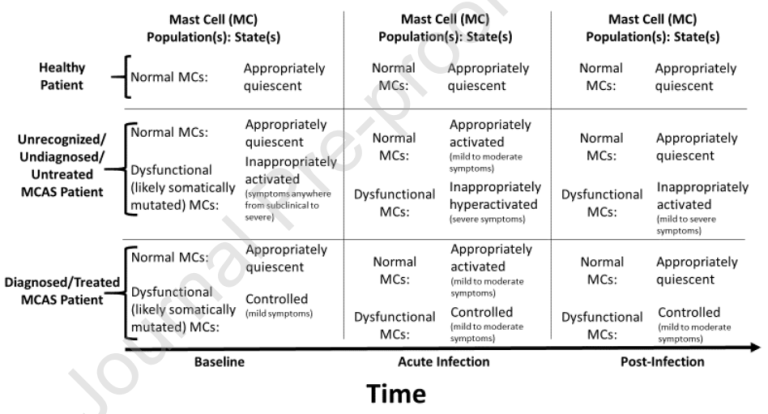
図1. 想定モデルの説明
正常なマスト細胞(マスト細胞)はSARS-CoV-2に対して正常に反応し、炎症性細胞のネットワークを介して軽度から中等度の症状の牽引に参加し、ウイルスが根絶されると静止状態に戻る。マスト細胞活性化症候群(マスト細胞活性化症候群)が存在する場合、マスト細胞の一部に異常/機能不全が生じ、構成性および反応性の亢進を起こしやすくなる。マスト細胞活性化症候群が診断されず、したがって治療されない場合、異常なマスト細胞はSARS-CoV-2に対して不適切に過剰に反応し、そのメディエーターの過剰な放出および他の炎症性細胞の過剰なリクルート(また、その放出されたメディエーターを介して)を介して炎症性亢進状態を引き起こす可能性がある。マスト細胞活性化症候群が診断され、治療されれば、異常なマスト細胞sは比較的コントロールされ、SARS-CoV-2に対する異常な過剰反応性が減少する。主要なストレス因子(例えば、感染症およびハイパー炎症)は、マスト細胞活性化症候群におけるベースラインマスト細胞の機能不全の主要なエスカレーションを誘発し得るので(機能不全マスト細胞の患者集団の根元にある幹細胞および多能性プログニターにおける追加の突然変異の誘導を介して、おそらくマスト細胞活性化症候群は、マスト細胞活性化症候群を診断し、治療すれば、異常マスト細胞は比較的コントロールされる。しかし、この症候群の重症度は、患者のマスト細胞活性化症候群の認識/診断と患者の機能不全マスト細胞の薬理学的コントロールによって緩和される可能性がある。