theconversation.com/herd-immunity-why-the-figure-is-always-a-bit-vague-141839
2020年7月17日午後11時30分AEST
著者 アダム・クラツコフスキー
ストラスクライド大学 数学・統計学教授
約100年前、2人のイギリス人研究者、ウィリアム・トプリーとグレアム・ウィルソンは、マウスの細菌感染を実験していた。彼らは、マウスに何匹ワクチンを接種したかによって個体の生存率が左右されることに気付いた。そのため、個体の免疫の役割は、集団全体の免疫とは区別する必要があった。
一世紀を経て、「集団免疫」という概念は、今では政府のディスパッチや新聞記事でも広く取り上げられるようになった。しかし、実際にはどのような意味があるのであろうか?
COVID-19のような病気が集団に広まると、少なくとも短期的には免疫のない人が出てく。後に感染した人々は、感染しやすい人々ではなく、これらの免疫のある人々との接触が増えていく。その結果、感染のリスクが減り、最終的には病気の蔓延が止まるのである。これは、集団の中にまだ感染しやすい人がいたとしても起こる可能性がある。
ワクチン接種は、感染しやすい人を保護し、それによってパンデミックの衰退を早めることができる。また、そもそもウイルスが広がらないようにすることもできる。
どのように機能するのであろうか?
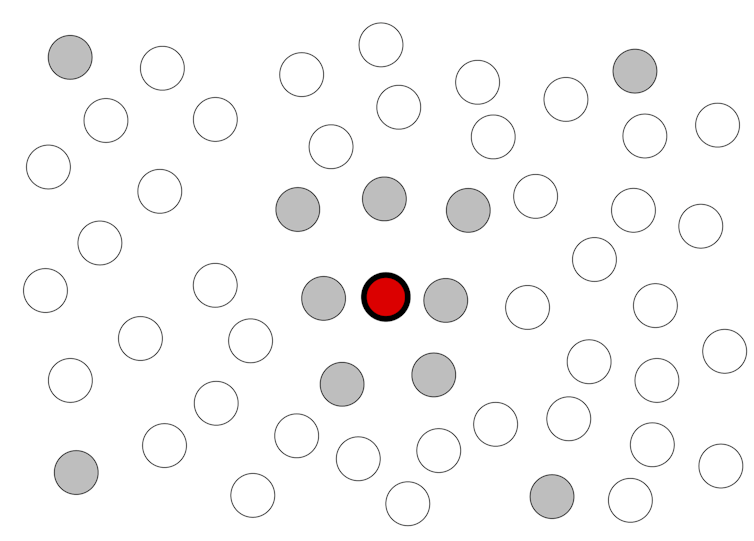
誰もが感染しやすい集団を想像してみてほしい。感染者(下の図の赤い点)が現れ、新しい感染者の数が増え続けると、ウイルスが拡散していく。ほとんどの人がウイルスに感染して免疫がつくか、死ぬまでパンデミックは続く。
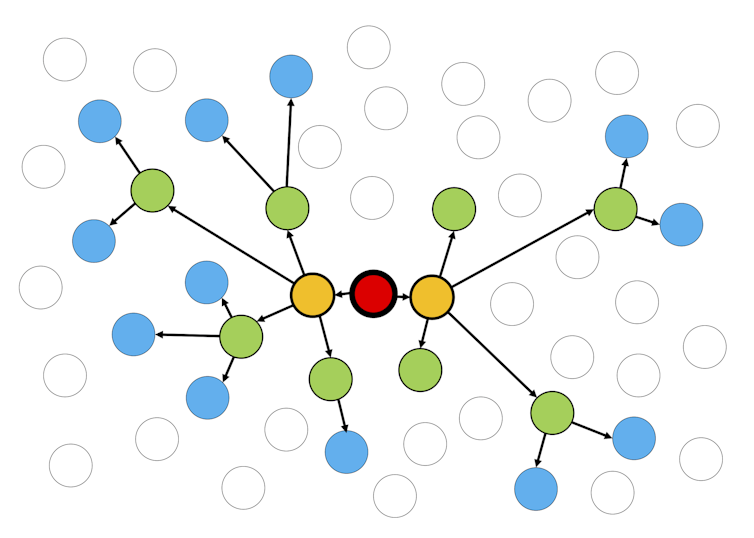
二次感染者のランダムな数と平均R=2でパンデミックが広がっていく様子を示している。空の円は、まだ健康な人を表している。アダム・クレツコウスキー
一部の人々が保護されていれば(例えば、集団予防接種の初期段階で)、病気はよりゆっくりと広がっていく。

少数の人々(灰色の丸印)を保護しても、パンデミックを止めることはできない。アダム・クレツコウスキー
ウイルスを完全に阻止するためには、さらに多くの人を保護する必要があるが、驚くべきことに、それは全人口である必要はない。
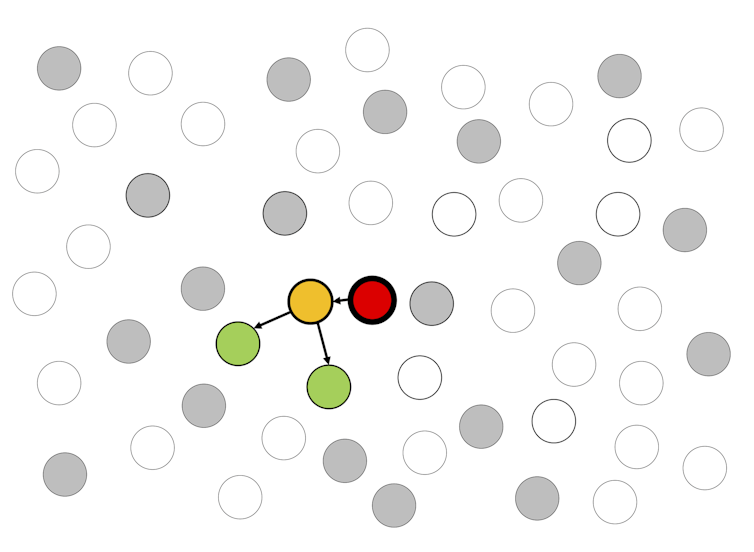
保護が成功すれば、パンデミックのさらなる拡大を防ぐことができるのである。アダム・クレツコウスキー
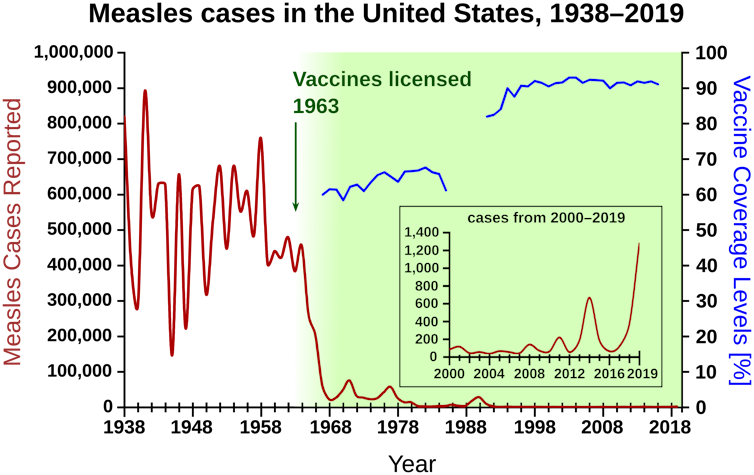
1970年代に数学的疫学者は、この割合は病気の感染力に依存することを、再生産数Rに関連した簡単な式を用いて発見した。麻疹の場合、この臨界率は95%ですが、インフルエンザの場合は35%と低くなる可能性がある。
米国におけるワクチン接種率とはしかの症例。Julius Senegal, CC BY-SA
ワクチン接種や自然回復によって集団免疫に達すると、新たな感染連鎖はすぐに消滅する。このようにして、集団は将来の発生から保護されるが、免疫レベルが維持されている間だけである。
免疫レベルが臨界値を下回ると、病気が再発生する可能性がある。感染しやすい新生児にはワクチン接種が必要であり、時間の経過とともに抵抗力が低下した人にはブースター接種が必要になるかもしれない。
コロナウイルスの集団免疫
COVID-19の現在のRの推定値は約3であるが、おそらく最も低い場合は1.4であり最も高い場合は4である。 対応する集団免疫レベルは60%(50%から75%)である。
この値は、ロックダウンのような医薬品以外の制御手段がない場合の値である。長期的にある程度のレベルの社会的距離を維持することは、集団の安全を維持しながら、望ましい免疫力を低くすることを可能にする。
集団免疫レベルに達した後でも、最終的に病気を根絶するためには長い時間が必要になるかもしれない。したがって、最終的にウイルスが根絶されたときに感染を経験した人の数である伝染病の最終的な大きさは、はるかに高くなり得る。
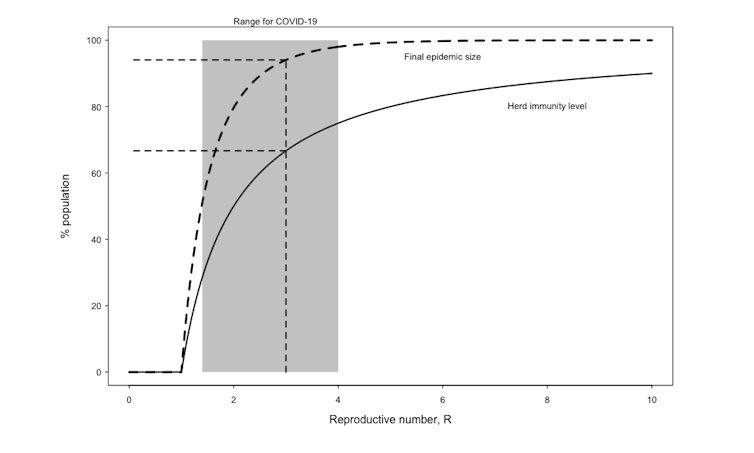
集団免疫を達成するための人口比率の範囲と最終的なパンデミック規模は、生殖数に依存する、R. Adam Kleczkowski、著者提供
もう集団免疫のレベルに近づいているのか?
集団免疫のレベルにどれだけ近づいているのか、あるいはこの段階に到達するかどうかを判断するのは容易ではない。
まず、重要な前提として、コロナウイルスの感染によって、将来の発生に対して永続的かつ均一な抵抗力が得られるということが挙げられる。これは確証には程遠く、風邪のようにSARS-CoV-2ウイルスに複数回感染することが可能だとすれば、集団免疫は喪失してしまうことになる。集団免疫力を推定するための大規模な研究から、現在は5%から25%程度の間であることがわかっている。
第二に、再生産数Rの値は地域によって異なるので、感染を止めるために必要な集団免疫のレベルも異なる。
第三に、研究によると、一部の人々はCOVID-19に対してはるかに高い抵抗性を持っていることが示唆されているが、これはおそらく過去に別の類似した病気にかかったか、他の病気に対してワクチンを接種していたからであろう。
最後に、ウイルスに対する人々の反応には大きなばらつきがあり、感染と戦うための抗体レベルを維持する時間の長さにもばらつきがある。COVID-19に罹患した人の間では、免疫力が均等に分布しているとは限らない。
最も苦しんでいる人は、最もリスクの高い地域から来ているかもしれない。このような多様性は、社会の中で最も必要とされる人々のみを対象と考えることで、病気を食い止めるために必要な集団免疫レベルを著しく低下させる可能性がある。この現象は、天然痘などの病気と闘うために成功した環状予防接種戦略に似ている。
最も必要とされる場所に免疫を集中させることで、集団免疫の閾値をさらに下げることができる。アダム・クレツコウスキー
個人または集団
パンデミックへの対応を計画する上で有用ではあるが、集団免疫という概念は議論がないわけではない。それを達成するためのキャンペーンでは、多くの人々が残りの集団を守るために、個人のリスクが増大することにさらされている。
厳格なロックダウン措置を課さないことや、早すぎる緩和は、人々がCOVID-19に対する免疫を早く持つようになり、より早く集団免疫に到達することにつながるかもしれない。しかし、これはまた、そうでなければ生き延びることができたであろう脆弱な人々の過剰な死を招くことになる。
集団免疫は維持される必要がある。感染を止めるために必要な集団免疫のレベルは、感染の伝播に依存し、それは人間の行動に依存する。潜在的に悲惨な結果に直面したとき、私たちの行動は自然と感染を防ごうとし、それによって集団免疫が成立する要件が低下する。
これに達すると、他の要因(社会的、経済的、ワクチン合併症のリスク)がより重要になり、行動の変化の結果として伝染が増加し、集団免疫が失われる。成功する戦略を考案する際には、政府は人口と個人のリスクと利益の両方を考慮に入れなければならない。

