Contents
pubmed.ncbi.nlm.nih.gov/33660966/
2021年2月28日
ロバート・マルチェック1, ロバート・リキッチ1,2
1ザグレブ大学医学部、ザグレブ、クロアチア
2Unit for Clinical Pharmacology, Department of Internal Medicine, Clinical Hospital Center Zagreb, Zagreb, Croatia robert.likic@mef.hr
はじめに
2019年12月に中国の武漢で新型コロナウイルス感染症(COVID-19)の最初の症例が報告されて以来、SARS-CoV-2は世界的なパンデミックを引き起こし、全世界で7500万人以上の症例と160万人以上の死亡者を出している(1)。国際社会は、安全で効果的なワクチンの開発に莫大な資金を投入し、記録的な速さで登録・承認されている。それにもかかわらず、限られた生産能力とワクチンの躊躇が、特に発展途上国において、世界的なCOVID-19後の回復を妨げる可能性がある。
ほとんどのワクチン候補がヒトへの使用が認可されれば、2021年末までに世界で20億~40億本のワクチンが生産される可能性がある。予測される世界全体の生産量のほぼ50%は、裕福な国々によってすでに予約注文されており、英国では一人当たり5本のワクチンを予約注文しているという驚異的な数字が出ている(2)。豊かな国では、集団の免疫レベルに達し、パンデミック後の回復プロセスを開始するのに十分な量のワクチンが利用できるかもしれないが、ワクチンを躊躇していると、特に米国(3)やヨーロッパの一部では、十分な免疫レベルに達するのに必要な時間が長くなったり、完全に防ぐことができなくなる可能性がある(4)。長期的にはワクチンによってSARS-CoV-2パンデミックが終息することを期待しているが、COVID-19と共存し続けなければならない期間はかなり長いと思われる。この共存ということは、自己隔離、ロックダウン、その他の疫学的対策が必要になることを意味している。これらの対策は必要ではあるが、結果として生じるライフスタイルの変化は、長期的には公衆衛生に深刻な悪影響を及ぼす可能性がある(5)。
このことは、COVID-19のための新しい、または再利用された薬理学的治療オプションの継続的かつ緊急の必要性を強調している。この治療法は、理想的には病期の早期に導入されるべきであり、その目的は予後の改善と臨床症状の悪化を防ぐことにある。このような薬剤を広く使用することで、入院率や死亡率が減少し、COVID-19の完全な外来での管理が可能になる。その結果、COVID-19患者による集中治療室の稼働率の低下は、医療費を削減し、パンデミックの開始以来、継続的な問題となっている医療資源の配分を改善することを可能にする。
(6). 新薬の開発には、それなりの時間と資金が必要である。また、新規化合物が有効性、安全性、ライセンス可能な医薬品になるという保証がないため、失敗のリスクが高いことも否めない。より合理的なアプローチは、すでに研究され承認されている医薬品の新しい適応症を特定することを目的としたプロセスである医薬品のリパーポージングである。このプロセスは、前臨床試験、第1相試験、第2相試験の実施に必要な時間とコストを大幅に削減する。医学の歴史の中で、いくつかの医薬品が成功裏に再利用されていたが、その最たる例がシルデナフィルではないであろうか。シルデナフィルはファイザー社が降圧剤として開発したもので、後に勃起不全の治療薬として有効であることが示された(7)。
COVID-19への薬剤の再利用については、すでにいくつかの薬剤が検討されている。しかし、このプロセスはリスクがないわけではなく、抗マラリア薬のヒドロキシクロロキンや抗ウイルス薬のロピナビルのように、パンデミックの初期に使用された薬剤の例からもわかるように、最終的にはどちらも効果がないことが判明している(8)。レムデシビルは、もともとギリアド・サイエンス社がエボラウイルスに対する使用のために開発したものであるが、重症のCOVID-19患者への使用のために食品医薬品局(FDA)の承認を得てからは、再利用の成功例となっている。しかし、報告されている有効性と使用の正当性は、現在、WHO Solidarity試験の中間結果の発表を受けて精査されている(8)。
これまでのところ、COVID-19治療のための薬物再利用の試みは限られた成功を収めているにもかかわらず、選択的セロトニン再取り込み阻害薬(SSRI)であるフルボキサミンは、最近、症状のあるCOVID-19外来患者の臨床症状の悪化を予防するという、生体内試験での有望な結果を示している。この古く、広く入手可能で安価な抗うつ薬は、将来のCOVID-19患者のケアに広く重要な意味を持つ可能性がある。
COVID-19患者におけるフルボキサミン使用のための緊急エビデンス
Lenzeら(9)は最近、交感神経症のCOVID-19外来患者における臨床的悪化を防ぐためにフルボキサミンとプラセボを比較した二重盲検比較臨床試験をThe Journal of the Ameri-can Medical Association誌に発表した。著者らは、SARS-CoV-2感染が確認されている、または推定される成人1337人を対象に、適格性を評価し、そのうち181人を年齢および性別に無作為化し、152人の患者転帰を最終解析に含めた。介入群では、80人の患者がPCRで確認されたSARS-CoV-2感染後、フルボキサミン100mgを1日3回、15日間投与され、72人の患者にはプラセボが投与された。介入群では,プラセボ群の6例(8.3%)と比較して,臨床症状の悪化(呼吸困難や肺炎の発症や入院,血中酸素飽和度の低下が92%以下と定義される)を経験した患者は1例もいなかった。この結果は8.7%(95%CI、1.8%~16.4%)の絶対的リスク低下を示し、両群間で臨床的悪化の有意差をもたらした(P=0.009)。介入群では重篤な有害事象も減少し、フルボキサミン群では1件の重篤な有害事象が報告されたのに対し、プラセボ群では6件の重篤な有害事象が報告された。Lenzeらによる試験はサンプルサイズが不十分であったという意見もあるかもしれないが、両群間で観察された強い有意差と二重盲検無作為化デザインは、臨床現場での適応外フルボキサミンの使用について高いレベルのエビデンスを示唆している。clinicaltrials.govによると、同じ研究グループは現在、COVID-19患者における初期介入としてのフルボキサミンの有効性を確認することを目的とした、別のかなり大規模な無作為化二重盲検多施設試験を実施している。
Lenzeらによるこの研究は、この研究の発表の1週間後にCOVID-19が発生したゴールデンゲイツ・フィールド競馬場のトラックドクターであるDavid Seftel博士によって読まれた。彼は直ちに感染したトラック作業員にフルボキサミン50mgを1日2回14日間投与し、新たにCOVID-19と診断された外来患者におけるフルボキサミンの安全性と有効性を評価することを目的とした前向きコホート研究を実施した。同氏の研究では、113人の感染したトラックワーカーが登録された。フルボキサミン投与群65人と、フルボキサミン投与を拒否した48人であった。フルボキサミン群では臨床症状の悪化は認められなかったが、無治療群では6人(12.5%)の患者が入院を必要とした(10)。この試験の結果が発表されるまでは、この報告は単なる逸話に過ぎないと考えられる;それにもかかわらず、証拠はCOVID-19患者におけるフルボキサミンの使用を強く支持している。
COVID-19患者におけるフルボキサミンの作用機序の可能性
COVID-19におけるフルボキサミンの保護効果の正確なメカニズムはまだ部分的に不明であり、おそらく多因子性である。提案されている主要なメカニズムを図1に示す。フルボキサミンは、その抗うつ作用および抗不安作用に加えて、抗炎症性および免疫調節作用を有するようである。潜在的なリソソモトロピック剤として、フルボキサミンはまた、エンドリソソームのトラフィッキングに影響を与え、COVID-19の高凝固状態を防ぐことができる可能性がある。
図1 新型コロナウイルス感染症病態生理におけるフルボキサミンの潜在的な作用機序。略語ACE
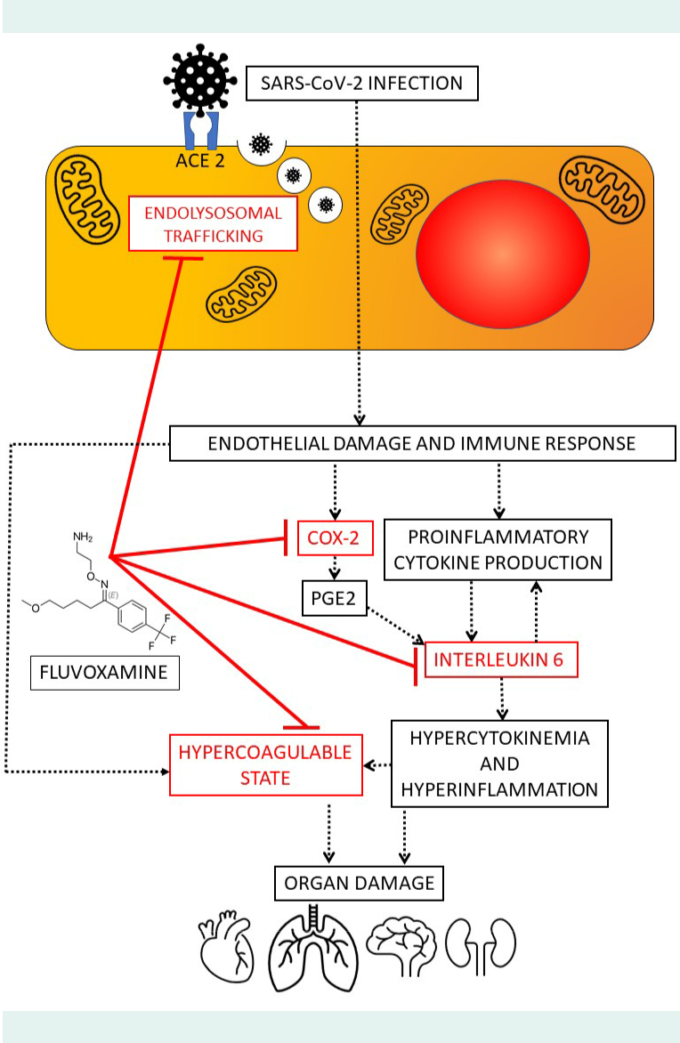
2 – アンジオテンシン変換酵素2; COX-2 – シクロオキシゲナーゼ2; PGE2 – プロスタグランジンE2。
抗炎症作用・免疫調節作用
2019年に発表された研究では、リポ多糖類(LPS)誘発敗血症の動物モデルで、フルボキサミンがシグマ-1受容体(S1R)との相互作用を介して媒介される抗炎症特性を有し、したがって高サイトカイン血症(サイトカインストーム)に対して保護的に作用することが実証された(11)。同じ研究では、フルボックス-アミンが、ヘパリン化したヒト末梢血において、LPSによって誘導されるインターロイキン(IL)-6,IL-1β、IL-12,およびIL-8の産生を有意に減少させることも発見されている。
他の抗うつ薬もS1Rにアゴニストとして結合しており、いくつかは抗SARS-CoV-2薬として薬物の再利用に有望であることが示されている。COVID-19で入院した成人7345人を対象に実施されたフランスの多施設観察レトロスペクティブコホート研究のプレプリントでは、SSRIの使用が挿管または死亡のリスク低下と関連していることが報告されている(12)。すべてのSSRIの中で、フルボキサミンはS1Rに対する最も高い親和性を有しており(13)ポジトロン断層撮影法の研究により、治療用量での高い結合能が実証されている(14)。フルボキサミンはまた、LPS刺激マクロファージにおけるシクロオキシゲナーゼ2の発現を阻害することが知られており(15)、プロスタグランジンE2の産生を減少させることで、炎症誘発性のIL-6発現を減少させることができる(16)。フルボキサミンの免疫調節効果とIL-6抑制効果は、うつ病性障害を有する30名の患者を対象とした臨床試験で示された。その結果、フルボキサミンは治療用量で血漿中のIL-6濃度を有意に低下させ、抗うつ効果と相関があることが明らかになった(17)。最近では、COVID-19から回復した患者は、精神疾患、特に不安や抑うつエピソードを発症するリスクが高いことが明らかにされている(18)。したがって、フルボキサミンはCOVID-19後の回復期の設定でも精神衛生に保護効果を発揮する可能性がある。フルボキサミンは、抗不安作用および抗うつ作用だけでなく、精神疾患の発症に関与する免疫系の調節障害を防ぐことによっても、この効果を発揮する可能性がある。
インターロイキン6は、COVID-19の病態生理に重要な役割を持つ魅力的な標的である(19)。すなわち、SARS-CoV-2に対する宿主免疫応答は、インターフェロン1および3のレベルが低く、炎症性サイトカイン、特にIL-6の過剰産生を伴い、バランスが崩れているように思われる(20)。COVID-19におけるIL-6の役割は、入院したCOVID-19患者におけるIL-6レベルの上昇が呼吸不全および死亡率の増加を予測するという事実によってさらに強調されている(22,23)。IL-6受容体に対するヒト化モノクローナル抗体であるトシリズマブを用いて実施された無作為化比較試験では、入院中のCOVID-19患者における挿管への疾患進行や死亡を予防するという決定的な結果は得られていない(24,25)。COVID-19の治療では、適切なタイミングでの挿管が重要であると思われる。抗IL-6剤としてのトシリズマブに対するフルボキサミンの大きな利点は、早期に外来でフルボキサミンを経口投与できる可能性があることであり、これは後の病気の経過における宿主の免疫バランスの崩れを防ぐことができる。
重症COVID-19患者における免疫介在性終末期臓器障害の仮説をさらに支持するものとして、酸素療法や機械換気を受けているCOVID-19患者にグルココルチコイドデキサメタゾンを使用したところ、死亡率が30%減少したことが挙げられる(26)。疾患の経過の初期に使用された場合、フルボキサミンはデキサメタゾンとの相乗効果を発揮し、患者の状態が悪化した場合には後から追加される可能性がある。早期外来でのフルボキサミンと後期デキサメタゾンの併用は、患者の死亡率をさらに減少させる可能性があり、臨床試験プロトコルに含めるべきである。
高凝固性の予防
フルボキサミンはSSRIクラスの抗うつ薬であり、もともと血小板セロトニン取り込みに対するオフターゲットの末梢効果は、COVID-19の男性管理においても潜在的に役割を果たしている可能性がある。新たな証拠は、COVID-19における高凝固状態の存在と抗凝固管理の重要性を指摘している(27)。フルボキサミンは末梢の3H-5HT取り込みを抑制する効果が知られており、治療用用量でヒト血小板および血漿中のセロトニン濃度を低下させることが示されている。この効果は50mgを1回経口投与しただけで観察できるが、その減少は6週間の治療後に最も顕著であった(-84%)(28)。したがって、フルボキサミンは、血小板セロトニンレベルを減少させることで直接的にも、免疫調節作用を介して間接的にもCOVID-19の高凝固状態に影響を与える可能性がある。
リソゾモトロピー作用を有する可能性のある薬剤
COVID-19におけるフルボキサミンの作用のもう一つのもっともらしいメカニズムは、細胞内のエンドリゾソーム輸送を阻害することによるウイルス複製の阻害である。フルボキサミンは、潜在的なライソゾモトロピック剤として記述されてきたが、これは、フルボキサミンがエンドソーム-AL膜を介して受動的に拡散し、プロトン化され、小胞の酸性pHのミリュウに捕捉され得ることを意味する。このプロセスは、小胞内のpHレベルを変化させ、潜在的にウイルスの融合と拡散を中断させる可能性がある(29)。
安全で広く入手可能で手頃な代替薬?
フルボキサミンは1983年にスイスで初めて登録され、現在でも臨床で使用されている最も古いSSRIの1つである。多くの市販後の研究で、これまでのところ、安全性のプロファイルが良好であることが実証されている。最初の17年間の世界的な市販後調査では、2800万人の患者がフルボキサミンに曝露されていたことから、フルボキサミンがすべての年齢層で安全で忍容性の高い薬剤であることが証明されている(30)。他のSSRIと比較しても、フルボキサミンはQT延長のリスクが低いため、より良好な安全性プロファイルを維持している(31)。他のSSRIとは異なり、フルボキサミンは弱いCYP2D6および強力なCYP1A2阻害薬でもある(32)が、報告されている薬物関連相互作用の発生率は低いままである(33)。
SARS-CoV-2のパンデミックを考慮した場合、フルボキサミンの重要な特徴は、その広範な入手可能性と手頃な価格である。世界で少なくとも15の商品名があり、入手可能性は高い(34)。100mgの経口錠剤1錠の価格は0.74米ドル(35)で、Lenzeらが使用した15日間の治療費は33.3米ドルにすぎない。フルボキサミンは、レムデシビルや特異的抗スパイクSARS-CoV-2モノクローナル抗体など、COVID-19患者の標準治療として使用されている他の薬剤よりも入手しやすく、手頃な価格であるが、同等かそれ以上の治療成績をもたらす可能性がある。
例えば、レムデシビルは、最高でも中央値で5日間のホスピタリゼーション時間を短縮し(36)、WHO連帯試験の中間結果によると、生存率と入院期間に有意な影響を与えないことが示されている(8)。そのため、レムデシビル6本を5日間投与した場合、患者1人当たり2340米ドル(37)となり、外来でフルボキサミンレジメンを1回投与した場合の70倍の費用がかかる。レムデシビルの高額なコストは、患者の早期退院による節約によって正当化されると言われているが、疾患経過の早期にフルボキサミンを広く使用することで、かなりの数の入院を防ぐことができるため、医療費を大幅に削減できるだけでなく、医療資源を解放し、COVID-19関連の死亡率を低下させることができる可能性がある。
さらに、フルボキサミンはまた、COVID-19のための高価で入手しにくい抗スパイクモノクローナル抗体(mAb)治療に代わる手頃な治療法として役立つ可能性がある。FDAは最近、SARS-CoV-2スパイク蛋白質を標的とする2つのモノクローナル抗体治療薬の緊急使用を承認した:Ely Lillyによって開発されたバムラニビマブとRegeneron Pharmaceuticalsによって開発されたカシリビマブとイムデビマブの組み合わせである。これらの単核抗体治療薬は、軽度および中等度のCOVID-19のハイリスク患者への早期介入として承認されており、回復期間の短縮、病気の進行防止、入院率の低下が期待されている(38,39)。米国政府はすでに両社と購入契約を結んでおり、Ely Lilly社とはバムラニビマブ95万本を1本あたり1250米ドルで購入し、約12億米ドルの価値があるとしている(40)。bamlanivimabやcasirivimab/imdevimabと比較すると、フルボキサミンによる治療は同等かそれ以上の結果が得られる可能性があるが、患者1人当たりの治療費はそれぞれ約37~45倍である。最後に、感染力が増大し、スパイク蛋白質の構造に影響を及ぼす変異を有する新しいSARS-CoV-2株がmAbs治療に対して部分的に、あるいは完全に耐性になったとしても、フルボキサミンは有効で安全な治療オプションであり続けるべきである。
結論
私たちはSARS-CoV-2と長い間共存しなければならず、現在の治療法は残念ながら高価で広く利用できないままである。フルボキサミンは、ヒトを対象とした二重盲検無作為化臨床試験において、治療効果と安全性が実証された数少ない薬剤の一つである。さらに、COVID-19におけるフルボキサミンの免疫調節および保護効果の背後にある理論的根拠は、病態生理学的に健全である。フルボキサミン治療の費用を、レムデシビル、バムラニビマブ、および/またはカシリビマブ/イムデビマブなどの現在の治療オプションと比較すると、フルボキサミンによる15日間の完全治療は、患者1人当たり70倍、37倍、または45倍の費用対効果があると考えられる。COVID-19の外来患者に早期に使用されれば、多くの入院を防ぐことができるため、患者の死亡率を減らし、医療資源の配分を改善し、医療費を大幅に削減することができる。医療専門家および決定者は、COVID-19患者に対するフルボキサミンの治療効果を認識すべきである。
