Clinical characteristics and outcomes of critically ill patients with COVID-19 in Kobe, Japan: a single-center, retrospective, observational study
2021年1月23日
pubmed.ncbi.nlm.nih.gov/33484361/

要旨
目的
コロナウイルス疾患2019(COVID-19)は、世界中のクリティカルケアサービスに大きな負担をかけている。重症COVID-19患者および初期COVID-19震源地以外でのクリティカルケアサービスの需要に関するデータは不足している。本研究では、重篤なCOVID-19患者の臨床的特徴と転帰、および日本の神戸市にあるCOVID-19専用集中治療室(ICU)のキャパシティについて検討した。
研究方法
このレトロスペクティブ観察研究は 2020年3月3日から 2020年6月21日までの間に神戸の14床のCOVID-19専用ICUに入院した重症患者を対象とした。臨床データおよび1日のICU稼働率データは、電気カルテから取得した。最終フォローアップ日は2020年6月28日であった。
結果
対象となった32人の患者のうち、病院での追跡調査期間の中央値は27日(中間値範囲19-50)であった。年齢中央値は68歳(57~76歳)で、23人(72%)が男性、25人(78%)が少なくとも1つの併存疾患を有していた。19人(59%)の患者が、中央値で14日(8-27日)の侵襲的機械換気を受けていた。2020年6月5日に全患者がICUから退院するまで、1日のICU占有率の中央値は50%(36~71%)であった。2020年6月28日現在、入院中に6人(19%)が死亡した。生存者26人(81%)のうち、23人(72%)が退院し、3人(9%)が入院中のままであった。
結論
神戸で発生した最初の数ヶ月間、重症患者の多くは60歳以上の男性で、少なくとも1つの併存疾患があり、人工呼吸器を使用していた;ICUのキャパシティは逼迫しておらず、症例死亡率は19%であった。
序論
重症急性呼吸器症候群コロナウイルス2(SARS-CoV-2)によるコロナウイルス感染症2019(COVID-19)が世界的にパンデミックしている。2020年6月21日現在、COVID-19の確認症例は17,864人で、日本では953人が死亡している[1]。人口約150万人の西日本に位置する神戸では、これまでに285人の確定症例と12人の死亡が確認されている[2]。
COVID-19の最初の震源地である中国の武漢での先行研究では、重症患者のサービス需要が大幅に増加し、重症患者の症例死亡率は39~62%であったことが報告されている[3,4,5]。しかし、震源地以外の地域では、COVID-19を有する重症患者の臨床経過や、重症患者の救命能力への負担についてのデータは十分ではない。本研究の目的は、神戸市のCOVID-19患者の臨床的特徴と転帰、および神戸市のCOVID-19専用集中治療室(ICU)の収容能力を、COVID-19発生当初の数ヶ月間に明らかにすることであった。
方法
スタディデザイン
本研究は、神戸市内で年間約35,000人の患者に救急医療を提供している760床の三次紹介病院である神戸市立医療センター総合病院(KCGH)を対象に、単施設、レトロスペクティブ、観察研究を実施したものである。
2020年3月3日に神戸市でCOVID-19の1例目が発生して以来、以下のように市のサージキャパシティ戦略を実施した。COVID-19の重症患者はKCGHに優先的に入院または転院し、COVID-19の非重症患者とCOVID-19以外の患者は神戸市内の周辺病院に入院した。KCGHの既存の医療用ICUと心臓用ICUを統合し、14床のベッドと人工呼吸器を備えたCOVID-19専用ICUを構築し、24時間365日体制の集中治療専門医と集中治療看護師を医療用ICU、心臓用ICU、外科用ICUから配置し、看護師と患者の比率を1:1にした。2020年3月3日以前にICUに入院していた非COVID-19患者は、院内の外科ICUまたはステップダウン病棟への転院が予定されていた。緊急性のない選択手術は、COVID-19患者と非COVID-19患者の両方のICU収容能力を維持するために再スケジュールされた。ICUから退院したCOVID-19患者には、既存の32床のステップダウン病棟が使用された。COVID-19のプロトコルは、世界保健機関(WHO)の暫定ガイダンス[6]および/または重症患者の管理に関する関連エビデンスに基づいて作成された(1:p2)。
研究集団
本研究は 2020年3月3日から 2020年6月21日までの間にKCGHのCOVID-19専用ICUに入院したCOVID-19が実験室で確認された重症患者を対象とした。COVID-19の臨床検査での確認は、米国疾病対策予防センター(Centers for Disease Control and Prevention)のガイドライン[6]に準拠した鼻咽頭スワブ検体の逆転写酵素ポリメラーゼ連鎖反応(RT-PCR)分析によるSARS-CoV-2 RNAの検出に基づいた。研究期間中の神戸市におけるCOVID-19患者数のデータは、神戸市公式COVID-19対照サイトからも入手した[2]。当院の地元の機関審査委員会はこの研究を承認し(承認番号:Zn200518)書面によるインフォームドコンセントの必要性を放棄した。
COVID-19患者のICU入室基準は、(1)即時挿管の必要性、(2)機械的人工呼吸、(3)末梢毛細血管酸素飽和度(SpO2)90%以上を満たすために5L/分以上の補助酸素補給を必要とする呼吸状態の悪化、(4)ショック、(5)急性臓器機能障害、または(6)担当医が判断した綿密なモニタリングの必要性を含んでいた。重症患者はWHOの暫定ガイダンス[7]に従って定義され、急性呼吸窮迫症候群(ARDS)[8,9]または急性臓器機能障害を伴う敗血症[10]の患者が含まれた。
データ収集
電子カルテを用いて、年齢、性別、BMI(body-mass index)喫煙歴、併存疾患、症状の発症、挿管禁止(Do-not-intubate: DNI)命令、症状の呈示、入院経路、臨床検査、画像検査、微生物検査、ICUでの患者管理に関するデータを検討した。胸部CT(Computed Tomography)画像は、約5年の経験を持つ2人の集中治療専門医(JIとDK)が独立してレビューした。肺の横方向性、グランドグラス不透明性(GGO)または圧密性の有無、分布パターン(末梢性、多焦点性、中枢性、びまん性)その他の所見が記録された。コンセンサスで到達した最終決定を報告する。疾患の重症度を評価するために、急性生理学・慢性健康評価II(APACHE II)スコア、逐次臓器不全評価(SOFA)スコア、およびICU滞在中の動脈酸素分圧(PaO2)対触発酸素分率(FiO2)比を算出した [8, 11, 12]。我々は、ICUのキャパシティを評価するために、各日の深夜に利用可能なベッド数のうち、使用されているベッドの割合として1日のICU占有率を算出した [13, 14]。臨床アウトカムには、ICUでの死亡、院内死亡、生存者の処分、ICUおよび入院期間、侵襲的機械換気の期間、ICU滞在中に記録された合併症、症状発症からRT-PCR陰性になるまでの時間が含まれた。最終フォローアップ日は2020年6月28日であった。
統計的解析
研究の性質上、統計的サンプルサイズの計算は事前に行われていない。連続変数は中央値(四分位間距離)で示されている。カテゴリー変数は n(%)で示されている。すべてのデータは、JMP 11(SAS Institute, Cary, NC, USA)を使用して解析した。
結果
2020年3月3日から 2020年6月21日までの間に、神戸でCOVID-19の検査値が確認された患者285人のうち、重症2人を含む189人(66%)が他院で治療を受けていた。KCGHに入院した患者は96例(34%)で、そのうちICUに入院した重症患者32例(11%)が含まれていた(図1)。追跡期間の中央値は27日(19~50日)であった。患者はすべて日本人成人で、年齢中央値は68歳(57~76歳)23人(72%)が男性であった(表1)。23人の患者から得られたBMI中央値は24.8(22.9~27.2)kg/m2であった。25人(78%)の患者は少なくとも1つの併存疾患を有していた:最も多かった併存疾患は高血圧(19[59%])と糖尿病(8[25%])であった。4人(13%)の患者がDNI命令を受けていた。最も一般的な症状は、発熱(29[91%])呼吸困難(20[63%])咳嗽(19[59%])疲労(17[53%])食欲不振(9[28%])であった。症状発症から入院・ICU入院までの期間の中央値は、それぞれ7日(4~9日)8日(5~10日)であった。KCGHの救急科を経由して入院した患者は12例(38%)周辺の病院から転院した患者は18例(56%)COVID-19以外の急性疾患でKCGHに入院中に感染したと考えられる患者は2例(6%)であった。
図1 スタディフロー図
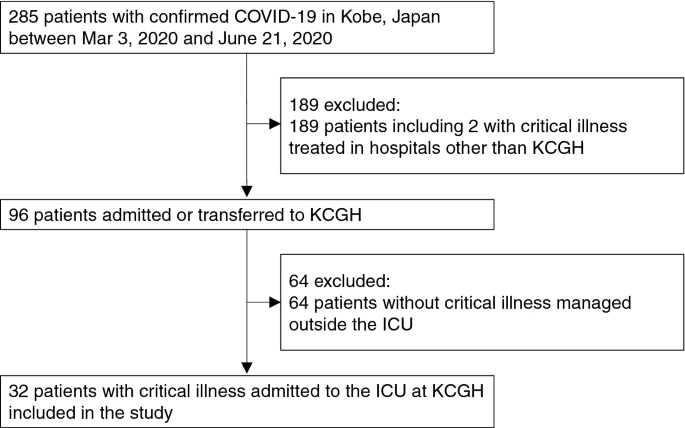
COVID-19コロナウイルス疾患2019,KCGH神戸市立医療センター総合病院ICU集中治療室。研究期間中、神戸市のCOVID-19の重症患者は、優先的にKCGHに入院または転院した
表1 調査対象集団の人口統計学的特徴と呈示症状
| 調査対象集団(n = 32) | |
|---|---|
| 日本人 | 32(100) |
| 年齢、年 | 68(57–76) |
| 30〜39 | 1(3) |
| 40〜49 | 4(13) |
| 50〜59 | 5(16) |
| 60〜69 | 7(22) |
| 70〜79 | 9(28) |
| 80〜89 | 6(19) |
| セックス | |
| 女性 | 9(28) |
| 男性 | 23(72) |
| ボディマス指数、kg / m 2 | 24.8(22.9–27.2) |
| ≤18.4 | 1(3) |
| 18.5〜24.9 | 12(38) |
| 25.0〜29.9 | 8(25) |
| 30.0〜34.9 | 2(6) |
| わからない | 9(28) |
| 現在または以前の喫煙者、番号/合計番号 (%)a | 11/31(42) |
| 併存症 | |
| なし | 7(22) |
| 高血圧 | 19(59) |
| 糖尿病 | 8(25) |
| 心血管疾患b | 6(19) |
| 慢性腎臓病 | 5(16) |
| 血液透析 | 2(6) |
| 慢性肺疾患c | 2(6) |
| 悪性腫瘍 | 1(3) |
| 免疫不全 | 1(3) |
| 慢性肝疾患 | 0 |
| 挿管しない | 4(13) |
| 症状の発症から入院までの期間、日数d | 7(4–9) |
| 症状の発症からICU入室までの期間、日数d | 8(5–10) |
| 症状 | |
| フィーバーe | 29(91) |
| 呼吸困難 | 20(63) |
| 咳 | 19(59) |
| 倦怠感 | 17(53) |
| 食欲不振 | 9(28) |
| 下痢 | 5(16) |
| 筋肉痛 | 2(6) |
| 嗅覚および味覚障害 | 2(6) |
| 関節痛 | 1(3) |
| 喉の痛み | 1(3) |
| 患者の入院経路 | |
| 救急科からの入場 | 12(38) |
| 他の病院から転院 | 18(56) |
| その他f | 2(6) |
すべての患者は呼吸不全を理由にICUに入院し、ICU入院時にARDSと敗血症の両方の基準を満たしていた(表2)。ICU入院後24時間のAPACHE IIおよびSOFAスコアの中央値はそれぞれ17(13-21)および6(3-7)であった。31人の患者から得られたICU入院時のPaO2/FiO2比の中央値は150(115~172)であった。ICU 入院時の最も一般的な臨床検査値はリンパ球減少症とアスパラギン酸アミノトランスフェラーゼとC反応性蛋白質の上昇であった。ICU 入院前の胸部CT画像は29人の患者から取得され、症状発現からCTスキャンまでの期間の中央値は6日(4~8日)であった。両側肺病変は28例(97%)に認められた。GGOと圧迫はそれぞれ29人(100%)と20人(69%)の患者で観察された。一般的な分布パターンは末梢性(25人[86%])と多焦点性(19人[66%])であった。インフルエンザやマイコプラズマとの共感染患者は認められなかった。18人の患者から喀痰検体を採取したが、その中から黄色ブドウ球菌(n = 6)肺炎球菌(n = 1)肺炎球菌(n = 1)肺炎クレブシエラ(n = 1)およびエンテロバクター・クロアカエ複合体(n = 1)を含む微生物が9人の患者で確認された。血液サンプルはすべての患者から採取され、1 人の患者で大腸菌が確認された。ICU 滞在中、13 例(41%)の患者は高流量鼻カニューレと非侵襲的人工呼吸器を使用せずに補助酸素のみを投与された。1 人の患者は、気管内挿管の前に非侵襲的換気を行った。3人の患者はKCGHに転院する前に他の病院で挿管されており、6人は救急部、10人はICUであった。したがって、19人の患者(59%)が侵襲的機械換気を受け、そのうち13人が神経筋遮断を受け、4人が仰臥位に置かれ、静脈外体外膜酸素化を開始するための事前に設定された基準を満たしている患者はいなかった(表3)。侵襲的機械換気の最初の 3 日間の PaO2/FiO2 比が最も低かったのは 119(106~142)であった。
表2 ICU 入院時の研究集団の臨床的特徴
| 特徴 | 調査対象集団(n = 32) |
|---|---|
| ARDS | 32(100) |
| 敗血症 | 32(100) |
| 敗血症性ショック | 1(3) |
| ICU入室後最初の24時間のAPACHEIIスコア | 17(13–21) |
| ICU入室後の最初の24時間のSOFAスコア | 6(3–7) |
| PAOは2 /のFiO 2 ICU入院の上比A | 150(115–172) |
| 最低のPaO 2 /のFiO 2最初の3 ICUの日中比A | 127(74–159) |
| 臨床検査 | |
| 白血球数、×10 9 / L | 6.6(4.9–9.0) |
| リンパ球数、×10 9 / L b | 0.6(0.5–0.9) |
| 血小板、×10 9 / L | 170(145–252) |
| アスパラギン酸アミノトランスフェラーゼ、U / L | 52(36–93) |
| アラニンアミノトランスフェラーゼ、U / L | 27(18–40) |
| クレアチニン、mg / dL | 0.84(0.64–1.16) |
| C反応性タンパク質、mg / dL | 13.1(8.6–18.7) |
| 胸部CT所見、いいえ。正/合計数 (%)c | |
| すりガラスの不透明度 | 29/29(100) |
| 統合 | 20/29(69) |
| 二国間関与 | 28/29(97) |
| 末梢分布 | 25/29(86) |
| 多焦点分布 | 19/29(66) |
| 拡散分布 | 10/29(34) |
| 微生物学検査、いいえ。正/合計数 (%) | |
| インフルエンザA / B | 0/21 |
| マイコプラズマ | 0/19 |
| 喀痰培養d | 9/18(50) |
| 血液培養e | 1/32(3) |
表3 COVID-19患者のICU管理
| 調査対象集団(n = 32) | |
|---|---|
| 呼吸補助 | |
| ハイフロー鼻カニューレ酸素療法 | 0/32 |
| 非侵襲的換気a | 1/32(3) |
| 侵襲的人工呼吸 | 19/32(59) |
| 神経筋遮断 | 13/19(68) |
| 腹臥位 | 4/19(21) |
| 体外式膜型人工肺b | 0/19 |
| 血管収縮剤 | 14/32(44) |
| 変力剤 | 0/32 |
| 降圧剤 | 11/32(34) |
| 利尿薬 | 17/32(53) |
| 腎代替療法 | 7/32(22) |
| 経腸栄養c | 19/32(59) |
| 非経口栄養c | 1/32(3) |
| ストレス性潰瘍の予防 | 24/32(75) |
| 静脈血栓塞栓症の予防 | 32/32(100) |
| 治療的抗凝固療法d | 9/32(28) |
| 心房細動 | 8/9(89) |
| 腎代替療法 | 6/9(67) |
| 静脈血栓塞栓症 | 1/9(11) |
| その他の薬物療法 | |
| 経験的抗生物質 | 30/32(94) |
| ファビピラビル | 27/32(84) |
| シクレソニド | 6/32(19) |
| 糖質コルチコイド | 6/32(19) |
14人(44%)の患者が6時間以上の血管収縮剤を必要とする低血圧を呈し、11人(34%)の高血圧患者が降圧剤で治療された。患者17人(53%)が利尿剤で治療され、7人(22%)が腎代替療法で治療された。19人の機械的人工呼吸患者はすべて経腸栄養を受け、1人は非経口栄養を受けた;残りの13人の非人工呼吸患者は経口栄養のみを受けた。ストレス性潰瘍および静脈血栓塞栓症の予防薬は、それぞれ24例(75%)および32例(100%)に投与された。また,心房細動(n=8),腎代替療法(n=6),静脈血栓塞栓症(n=1)のうち少なくとも1つの適応症に対して,9例(28%)が未分割ヘパリン静注による治療的抗凝固療法を受けていた。薬物療法については、30例(94%)に経験的抗生物質、27例(84%)に同情的使用のファビピラビル、6例(19%)にシクレソニド、6例(19%)に全身性グルココルチコイドが投与された。他の抗ウイルス剤や免疫抑制剤は使用しなかった。
研究に含まれるすべての患者が2020年6月5日にICUから退院するまで、1日のICU占有率の中央値は50%(36~71%)であった(1:図S1)。2020年6月28日時点で、6例(19%)がICU入院からの期間中央値14日(6~23日)で病院内で死亡しており、DNI命令を受けた2例を含む5例(16%)がICU内で死亡し、DNI命令を受けた1例(3%)がICU退院後にステップダウン病棟で死亡していた(表4)。19人の機械換気患者のうち、3人(16%)がICUで死亡した。死因は心不全(n = 3)呼吸不全(n = 2)敗血症性ショック(n = 1)であった。死亡した6例の詳細な特徴と臨床経過を表S1に示す(1)。生き残った患者26人のうち、退院したのは23人、ICUから退院したが病院に残ったのは3人であった。ICUおよび入院期間の中央値は、それぞれ10日(4~19日)および31日(24~55日)であった。機械的人工呼吸の期間の中央値は14日(8~27日)であった。ICU退院時に機械的人工呼吸を行わなかった2例で気管切開術が行われた。ICU滞在中に最も多かった合併症は、院内感染(15例[47%])急性肝障害(14例[44%])意識障害(14例[44%])急性腎障害(慢性血液透析を受けていない30例中13例[43%])であった(1:表S2)。院内感染と診断された患者は、人工呼吸器関連肺炎10例、Clostridioides difficile感染症2例、血流感染症1例、敗血症または敗血症性ショックの疑いで広汎性抗生物質の投与を受けた7例であった。26 人の生存者のうち 25 人について、SARS-CoV-2 RT-PCR 検査を、我々の施設のプロトコルに従って、症状発現後 4 週間後に 24 時間間隔で 2 回実施した。13人(52%)の患者は1回目の検査で陰性であったが、残りの12人は2回連続してRT-PCR検査で陰性となるまでに症状発症から中央値で38日(IQR 32~43)を要した。
表4 ICUに入院したCOVID-19患者の臨床成績
議論
本研究では、神戸市のCOVID-19患者32人の臨床的特徴とアウトカム、および神戸市のアウトブレイクの最初の数ヶ月間のICU占拠状況について報告した。大半の患者は60歳以上の男性で、体重は正常で、少なくとも1つの併存疾患があり、侵襲的機械換気を必要としていた。ICUの稼働率の中央値は50%であり、症例死亡率は19%と低かった。
本研究の強みは、人口150万人の市内のICUに入院したCOVID-19を有する重症患者のほぼすべてを対象とし、少なくともICU退院まで全患者を追跡調査したことである。この研究集団と発生時のICU収容能力に関する詳細な情報は、COVID-19震源地以外の政策立案者が、将来のCOVID-19重症患者の流入に備えてICU収容能力を増強する必要性を判断することを可能にする。
我々のコホートの人口統計学的データは、患者の民族性とBMIを除いて、中国 [3,4,5,15]、米国 [16,17,18,19]、イタリア [20]、カナダ [21]の重症患者の人口統計学的データと概ね一致していた。我々のコホートで得られたBMI中央値は、米国(30-33kg/m2)[17,18,19]およびカナダ(28kg/m2)[21]のデータよりも低かった。
我々のコホートでは、ICU入院時のAPACHE IIスコア、SOFAスコア、PaO2/FiO2比に関する重症度の指標も前述のコホートと同等であった;3つの研究で得られたAPACHE IIスコアの中央値は12であった5-18 [3,16,21]。 5-18 [3, 16, 21];SOFAスコアの中央値は6件の研究で4-11 [3, 4, 15, 18, 19, 21]であり、7件の研究でのICU入院時のPaO2/FiO2の中央値は129-183 [15, 16, 17, 18, 19, 20, 21]であった。
本研究で指摘された患者管理は主に通常のクリティカルケアであったが、前述の研究では使用されなかったファビピラビルやシクレソニドを含むCOVID-19特異的薬物療法も日本のレジストリ研究の一環として投与された[3,4,5,15,16,17,18,19,20,21] [22]。
我々のコホートでICUに入院したCOVID-19の重症患者の症例死亡率は、中国本土、米国、イタリアを含むCOVID-19の最初の震源地での症例死亡率(26-67%)よりも低かった [3,4,5,16,17,18,19,20] [3,4,5,16,17,18,18,19,20]。COVID-19患者の死亡に関連する危険因子である年齢、併存疾患の有病率、重症度などのベースラインの特徴が類似していることを考えると [3,5,20]、症例死亡率に影響を与える他の因子を探るのは妥当である。最近、ニューヨーク市 [23] および英国 [24] のCOVID-19患者を対象とした2件の大規模コホート研究では、肥満が重症度および死亡率と関連していることが報告されている。しかし、ニューヨーク市のCOVID-19を有する重症患者に焦点を当てた別の研究では、肥満と死亡率との関連は観察されなかった [18]。さらに、COVID-19を持たない重症患者において、肥満と生存率の上昇との間には、肥満パラドックスと呼ばれる逆説的な関連が報告されているため、重症と死亡の危険因子は別々に考慮されるべきである[25, 26]。したがって、COVID-19を有する重症患者の死亡率に対するBMIの効果は議論の余地があり、さらなる調査が必要である。現在までのところ、本研究で使用された抗ウイルス薬であるファビピラビルとシクレソニドの有効性に関する予備的データは限られているが、COVID-19を有する重症患者の死亡率に対するそれらの効果はまだ調査中である [22, 27, 28]。
ICUのキャパシティへの負担もCOVID-19患者の死亡率に影響を与える可能性のあるもう一つの要因であり、155のICUに収容された様々な疾患の患者を含む米国での先行研究で示されている[14]。初期の震源地では、ICUのキャパシティ拡大に努めたにもかかわらず、短期的にCOVID-19患者数が急増したため、重症患者をケアするためのICUベッド、人工呼吸器、スタッフが不足していた[3, 29, 30]。本研究では、1日のICU稼働率の中央値は50%と低かったが、これは神戸市の重症患者の発生率が低いことと、人工呼吸器を備えたICUベッドの増設や十分な訓練を受けたICUスタッフの配置、近隣病院との連携など、神戸市が事前に行っていたサージ戦略が背景にある。震源地以外では、香港[15]とバンクーバー[21]の研究でも、COVID-19の重症患者をケアするのに十分なICUのキャパシティを維持していることが報告されており、その症例死亡率はそれぞれ12%と15%であった。COVID-19患者の死亡率に対する地域のICUキャパシティの影響は、死亡率の他の素因因子を調整した全国規模の研究を用いて評価すべきである。
この研究にはいくつかの制限がある。第一に、レトロスペクティブ研究のデザインのため、ベースラインの特徴、臨床検査値の異常、および合併症に関する完全なデータを得ることができなかった。第二に、重篤な患者に焦点を当てていることと、緊急を要する時期であったため、サンプル数が少なかったことである。最後に、フォローアップ期間が短かったため、症例死亡率は過小評価されている可能性が高く、長期転帰に関するデータが不足していた。
結論
ICU に入院した COVID-19 が実験室で確認された重症患者 32 例のうち、大多数は 60 歳以上の男性で、正常な体重と少なくとも 1 つの併存疾患を有し、侵襲的な機械換気を必要とした。発生から数ヶ月の間、ICUの収容力は逼迫しておらず、症例死亡率は19%であった。
