Contents
Characterizing Long COVID in an International Cohort: 7 Months of Symptoms and Their Impact
2020年12月27日に投稿
www.medrxiv.org/content/10.1101/2020.12.24.20248802v2
この論文はプレプリントであり、査読を受けていない。この論文は、まだ評価されていない新しい医学研究を報告しているため、臨床実践の指針とすべきではない。
要旨
目的
Long-COVID患者の症状プロファイルと時間経過を、日常生活、仕事、ベースラインの健康状態への復帰への影響とともに特徴づけること。
デザイン
疾患が 28 日以上持続し 2020 年 6 月以前に発症した COVID-19 の疑い例および確定例を対象とした国際的なウェブベースの調査。
設定
オンラインCOVID-19サポートグループおよびソーシャルメディアを通じた調査の配布
参加者
56 カ国から 3,762 名の回答者が調査を完了した。40~49歳が1166人(33.7%)50~59歳が937人(27.1%)30~39歳が905人(26.1%)であった。女性2961人(78.9%)男性718人(19.1%)非バイナリー63人(1.7%)であった。8.4%が入院していると報告した。27%がCOVID-19の臨床検査で確定診断を受けたと報告した。96%が90日以上の症状を報告した。
結果
このコホートでは、10の臓器系における205の症状の有病率が推定され、66の症状が7ヵ月間にわたって追跡された。回答者は平均9.08(95%信頼区間9.04~9.13)の臓器系で症状を経験した。
6ヵ月目以降に報告された最も頻度の高い症状は、疲労(77.7%、74.9%~80.3%)労作後の倦怠感(72.2%、69.3%~75.0%)認知機能障害(55.4%、52.4%~58.8%)であった。また、この3つの症状は、全体で最も多く報告されていた。90日未満で回復した人では、平均症状数のピークは2週目(11.4,9.4~13.6)90日未満で回復しなかった人では、平均症状数のピークは2ヶ月目(17.2,16.5~17.8)であった。
6ヶ月以上症状があった回答者は、7ヶ月目に平均13.8(12.7~14.9)の症状を経験しており、85.9%(84.8%~87.0%)が再燃を経験しており、運動、身体的・精神的活動、ストレスが主な誘因となっていた。未回復者の86.7%(85.6%~92.5%)が調査時点で倦怠感を経験していたのに対し、回復者では44.7%(38.5%~50.5%)であった。45.2%(42.9%~47.2%)が発病前と比べて勤務スケジュールを減らす必要があると回答し、22.3%(20.5%~24.3%)が健康状態のために調査時に勤務していないと回答した。
結論
Long-COVID患者では、多臓器関与の長期化と著しい障害が報告されている。ほとんどの患者は6ヶ月までに以前の仕事のレベルに戻っていなかった。多くの患者は7ヶ月までには回復せず、症状の負担が大きい状態が続いている。
序論
COVID-19に関する世間の議論は、主に重症または致死的な疾患を持つ患者を中心に行われてきた [1]。予防の取り組みが死亡率の最小化に焦点を当ててきたため、COVID-19の罹患率は過小評価されてきた。最近の研究では、COVID-19の患者の数が増加していることが示されているが、その特徴と時期は依然として不明である。パンデミックの初期には、患者はこの傾向を確認し、自分自身を “Long-Haulers “と呼び、長引く病気を “Long COVID “と呼んでいた[7]。それにもかかわらず、この集団を調査した体系的な研究はほとんど存在しないため、症状の構成や重症度、予想される臨床経過、日常生活機能への影響、そして予想されるベースラインの健康状態への復帰については、相対的にほとんど知られていない[8]。本論文では 2019年12月から 2020年5月までの間に発症した患者におけるLong COVIDの症状を調査したオンライン調査の結果を報告し、平均6ヶ月間の症状の分析を可能にした。
Long COVIDの症例定義はまだ合意されていないが [6,9]、我々はこの疾患をCOVID-19の確定症例または疑い症例の間またはその後に発症し、28日以上継続する症状の集合体と定義している [10]。Long-COVIDに関する数少ない研究では、変動性で予測不可能な症状が一度に複数の臓器系に影響を与えたり、時間の経過とともに変化したりすることが報告されている [3,5,11]。
研究の目的
本研究の目的は、COVID-19病が確認された、または疑われる患者の経験と回復過程を、特にLong COVIDの経験に重点を置いて、よりよく説明することである。この研究のユニークなアプローチは、医学的調査、ケアの改善、Long-COVID患者のアドボカシーのためのエビデンスの基盤を確立するために、患者主導型の研究を利用している。この調査は、オンラインCOVID-19サポートグループ「Body Politic」のメンバーであるCOVID-19患者のチームによって作成された。同グループは2020年4月に最初の調査を実施し 2020年5月にその後の報告書を発表した[5]。患者体験の追加的な側面をよりよく調査するために、2回目の調査が開発され、神経学的および神経精神医学的症状、回復、仕事への影響を含むベースラインへの復帰などを詳細に調査し、経時的な症状の経過と重症度を強調した。この調査で調査されたその他のトピックについては、今後の報告書に記載する予定である。
調査方法
研究メソッド
データは、Qualtricsプラットフォーム上でホストされているオンライン調査を使用して収集された。すべての回答者は、調査開始時にデジタルインフォームドコンセントを行った。回答者から電子メールアドレスを収集し、回答を匿名化するために固有のIDを生成した。
アンケートは257の質問で構成され、回答時間の中央値は69.3分でした。集中力や注意力の持続を妨げる一般的なLong-COVIDの症状である、労作後の倦怠感やブレインフォグを考慮して、回答者にはアンケートの実施中に休憩を取るように促した。調査の進捗状況は最大30日間保存され、回答者が後日調査に戻ることができるようになっている。
アンケートは英語で作成され、8つの言語に翻訳された。スペイン語、フランス語、ポルトガル語、イタリア語、オランダ語、ロシア語、インドネシア語、アラビア語。アンケートへのリンクは、ソーシャルメディアや付録Aに記載されているオンライン患者支援グループで配布された。分析に含まれるデータは 2020年9月6日から 11月25日まで収集された。
この研究は、UCL研究倫理委員会[16159.002]、およびオレゴン健康科学大学(米国オレゴン州ポートランド)により承認され、UCLが一次サイトとなった。Weill Cornell Medical College Institutional Review Board(IRB)の免除を得た。参加者全員がインフォームドコンセントを得た。
包含基準
調査は、SARS-CoV-2の診断検査または抗体検査の陽性の有無を含め、COVID-19と一致する症状を経験した18歳以上の個人を対象とした。長期間にわたるLong-COVIDの症状特性を特徴づけるために、分析は、28日以上継続し、症状の発症が2019年12月から 2020年5月までの間に発生した疾患を有する回答者に限定した。
統計とデータ分析
有病率の推定
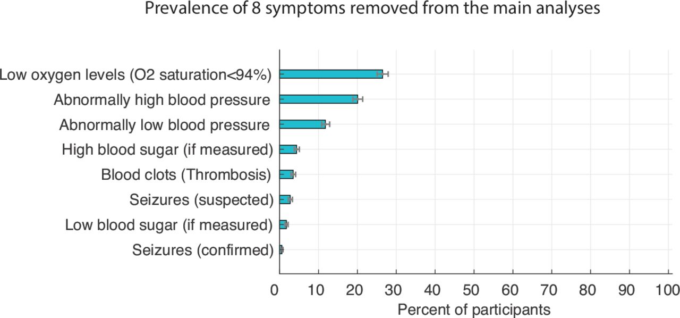
205の症状について、その有無を識別することで調査した。これらの症状のうち74の症状について、回答者は、症状があった場合には、病気のどの時点(1~4週目、2~7ヶ月目)でその症状を経験したかを示した。その他の131の症状については、参加者は病気の期間中のどの時点でその症状を経験したかを示した(図2,3)。有病率の推定値は、ある時点(図4)または病気の期間全体(図2,3)で症状を経験したことが確認された人の数を、その症状が適用された参加者の総数で割ることによって計算された。8つの症状が分析から除外されたが、その測定には、多くの参加者が利用できない特殊な機器や検査を必要としたためである。除外された症状は、高血圧、低血圧、血栓症、発作(確定または疑われる)低酸素濃度、高血糖、低血糖であった。残りの66の症状(74のうち)は、7ヶ月間の疾患進行のタイムラインの分析に含めた(下記、図4参照)。各症状はさらに、10の臓器系の1つに分類され(、付録A)グループとして可視化された。特定の症状(非主要言語症状および生殖・生殖器系症状)の回答者は、その症状が当てはまる可能性のある回答者のサブセット(複数の言語を話す人、シスジェンダーの女性または非バイナリーで月経中の人、シスジェンダーの女性または非バイナリーで40歳以上または40歳未満の人)で構成されていた。そのため、関連するサブサンプル内で症状有病率を算出した。
症状の時間経過の推定
この調査では、回答者に66の症状のサブセットについて、経時的に経験したことを詳しく尋ねた。回答者は、これらの症状が、最初の症状の発症後の一連の時間間隔、すなわち、第1週目(1-7日目)第2週目(8-14日目)第3週目(15-21日目)第4週目(22-30日目)第2月目(31-60日目)第3月目(61-90日目)第4月目(91-120日目)第5月目(121-150日目)第6月目(151-180日目)および第7月目(181-210日目)に発現していたかどうかを示している。
各症状の時間経過は、以下の条件を満たす場合に、各時間間隔でその症状を経験する確率として定義された。各症状の時間経過は、1)区間終了前に回復していなかった、2)症状が該当する(月経関連の症状は月経中の回答者のみに適用された)という条件で、各区間で症状が発生した確率と定義した。各間隔について、上記の2つの基準を満たした回答者のうち、症状を経験した回答者の割合として確率を推定した。各時間間隔における条件を満たした回答者数を表1に示す。
表1 各時間帯の予選回答者数
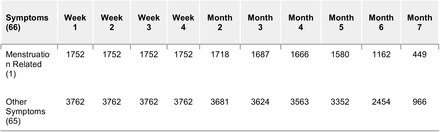
図4のプロットされたタイムコースは、各時間間隔の中心間を直線的に補間したものである。
症状の重症度と回数
各時間間隔(1~4週目、2~7ヶ月目)における全体的な症状の重症度を、リッカート尺度(症状なし、非常に軽度、軽度、中等度、重度、非常に重度)を用いて測定した。各リッカート尺度の選択肢の確率を、その選択肢を選択した適格な参加者の割合として計算した(上述したように、その選択肢を選択した参加者の割合として計算した(図1b)。経験した症状の総数(66人のサブセットから)を、各時間間隔で各適格回答者について測定した。症状数の平均値は、すべての対象となる回答者の平均値を用いて算出した。
症状発症の分析
図5のヒートマップは、各症状の発症時間の確率分布を示している。連続的で断片的に一定の分布が、区間の打ち切りを考慮して、最尤を用いて適合された(各回答者の発症時間は、上記で説明したように、囲まれた時間間隔までしか測定できなかった)。各症状について、時間tにおける推定確率密度は、tを含む区間(いずれかの時点で症状を経験した人の中で)で最初に症状を経験した回答者の割合を区間の持続時間で割ったもので与えられた。平均発症時間は、推定分布の期待値として計算された。
症状のタイムコースのクラスタリング
症状のタイム・コースは、余弦距離に基づくk-meansの変形である球状のk-means [12]を用いてクラスタ化された。各タイムコースは10次元のベクトルで、10個の時間ビン(上記のように)のそれぞれで症状を経験する条件付き確率を表している。余弦距離はベクトル間の角度の単調な関数であり、その大きさには影響を受けない。したがって、全体的な症状の有病率の違いに不変でありながら、時間経過の形状の違い(すなわち、時間経過に伴う相対的な振幅の変化)を測定するのに適している。我々は、球状のk-meansのために設計されたLloydのアルゴリズムの変形を使用し、k-means++アルゴリズムによる初期化と、最適でない局所最小値を避けるために100回のランダムな再起動を行った。クラスターの数(k=3)は、データの構造を捉えることと解析的な説明を得ることの間の合理的なトレードオフを提供するために、手作業で選択された。
症状のタイムコースのソート
図6と図S2のヒートマップは、類似した形状のタイムコースが近くに現れるようにソートされた正規化された症状のタイムコースを示している。ソート順は以下のように計算された。タイムコース間の類似性は、上記のように余弦距離を用いて測定した。次に、古典的多次元スケーリング(MDS)を使用して、埋め込み空間内のペアワイズ距離が与えられた余弦距離に近似するように、タイムコースを一次元ユークリッド空間に埋め込みた。時間経過は、埋め込み空間内での順序に従ってソートされた。
信頼区間
すべての信頼区間と信頼バンドは、10,000回の繰り返しでノンパラメトリック・ブートストラップ・アプローチを用いて推定された。個々の信頼区間と点単位の信頼区間は、バイアス補正された加速型(BCa)ブートストラップを使用した [13]。同時信頼区間は、パーセンタイル・ブートストラップを使用し、パーセンタイルは正しい同時カバレッジ確率を与えるように調整されている。
テキスト分析
この調査では、回答者に、次の分野について自由文で経験を詳しく説明するよう求めた:感覚運動症状のための身体の部位、ブレインフォグや記憶の問題、最も衰弱した症状、病後のその他の診断、および就労状況。演繹的テーマ分析を用いて、仕事への影響に関するテーマをタグ付けして抽出した [14]。認知機能障害などの症状に関する参加者の経験に関するテキスト入力については、経験の多様性についての理解を深めるために、さまざまな引用文が選択された [15]。識別データは匿名化され、長い文章は簡潔さのために切り捨てられた。
どの体のどの部分が影響を受けたかを問うセンサー運動のテキスト入力の質問には、Pythonで自然言語処理が使用された。テキストは小文字に変換され、句読点と余分な空白が取り除かれ、ストップワードが削除された(NLTKライブラリのオリジナルのストップワードリストと一般的な非症状テキスト入力[16]を使用)。テキストはワードトークナイザーを用いて品詞のタグ付けを行い、名詞のみを予約した。名詞は、英語以外のすべての名詞を英語の対応語に変換するために翻訳機能を介して実行され、次にカウントされ、上位4つの身体部位が表に追加された。Most debilitating symptoms”への回答は、品詞タグ付けをせずに、同様のプロセスに従った;類似の記述をグループ化するために別の関数が書かれた(例えば、認知、脳霧、集中困難はすべて「認知機能障害」の下に入る)。
結果
人口動態
本調査では、上記の適格基準に基づき、3,762 名の調査回答者を対象とした。詳細な人口統計を表2に示す。回答者の大多数は女性(78.9%、他の性別より有意に多く、p<0.001,カイ二乗検定)白人(85.3%、p<0.001,カイ二乗検定)30~60歳(40~49歳33.7%、50~59歳27.1%、30~39歳26.1%)であった。サンプルには合計 56 カ国が含まれていた。回答者のほとんどが米国に居住していた(41.2%、p<0.01,TukeyのHSD多重比較検定)。回答者の91.9%が英語で調査を完了した。
表2 アンケート回答者の人口統計
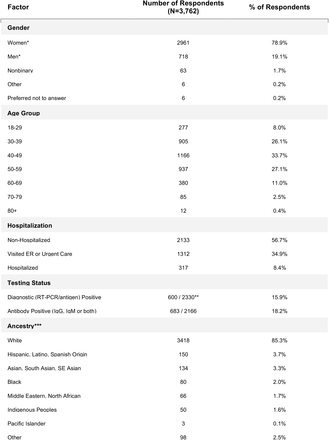
回答者の半数以上(56.7%、p<0.001,カイ二乗検定)は病院でのケアを受けていなかった。34.9%がERまたは緊急ケアクリニックを受診したが、病院には入院しなかった。8.43%が入院していた。回答者の17.8%は医療従事者であった(既往症については、付録Aを参照)。
症状の持続時間
調査終了時に症状がなくなったと回答した人を回復とした。発病28日目で回復したのは257人(6.8%)であり、調査終了時には3,505人(93.2%)に症状が残っていた。
病気の期間を調べるために、症状が何日続いたかを記入してもらった。回復していない回答者については、この数字は症状の最終的な持続期間の下限値を示しているに過ぎなかった。このようなデータの打ち切りを考慮するために、Kaplan-Meier estimator [17]を用いて持続期間の分布を特徴づけた。結果として得られた生存関数(図1a)は、症状が指定された時間を超えて持続する確率を測定する。このLong COVIDコホートでは、症状が35週を超えて持続する確率は91.8%(95%信頼区間89.5%~93.5%)であった。3,762人の回答者のうち、2,454人が少なくとも180日(6ヵ月)にわたって症状を経験した。残りの1,308人のうち233人が回復し、残りの1,075人(n=1,075)は発病6ヶ月に達する前に調査を受けた。
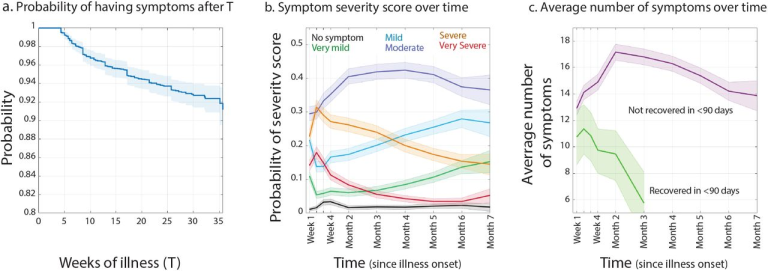
図1
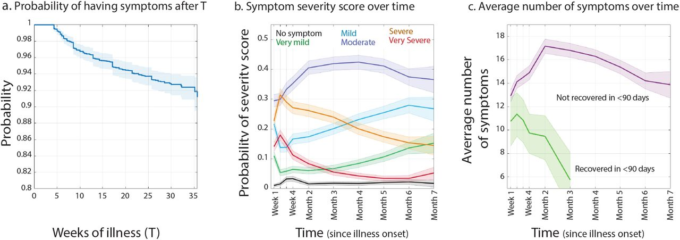
a) 病気の持続時間の分布を特徴づける生存関数(Kaplan-Meier estimator)。Y軸は、症状がX軸で指定された時間よりも長く続く確率を示す。
b) 各症状の重症度スコアの経時的な確率
c) 90日未満で回復した人(n=154)または90日以上症状を経験した人(n=3505)の、経時的に報告された症状の平均数。網掛けの領域は95%同時信頼区間を表す。
Long COVIDの軌跡は、症状の重症度および症状の平均数を経時的に評価することによって記述することができる。重症度スコアのLikertオプションのそれぞれの確率は、時間の関数として図示されており(図1b、方法)病気の経過を通して症状の重症度が変化していることを示している。重度」および「非常に重度」の確率は急性感染時(28日未満)にピークを迎えたが,「中等度」および「軽度」の確率はその後徐々に上昇した。「中等度」の症状は終始「中等度」が大半を占めていた。
90日未満で回復した人では、平均症状数のピークは2週目(平均症状数11.35,95%信頼区間13.58~9.44)90日未満で回復しなかった人では、平均症状数のピークは2ヶ月目(平均症状数17.16,17.78~16.54)であり、経時的な低下は少なかった(図1c)。
6ヶ月以上症状があった回答者は、7ヶ月目に平均13.79件(95%信頼区間12.68~14.88)の症状を経験していた。
いずれかの時点で経験した症状
参加者は205の症状の有無を示すよう求められた。これらの症状のうち74の症状について、参加者は、症状を経験したのが病気のどの時点(1~4週目、2~7ヶ月目)であったかを、もし経験したのであれば、それを示した。8つの症状は主要分析から除外された(方法、補足図S4)。症状は、症状が存在する器官系を表す10のカテゴリーに分類された(付録Aを参照)。131の症状の有病率は、いずれかの時点で各症状を経験した回答者の割合として推定した(非精神神経症状については図2,精神神経症状については図3,方法を参照)。生殖器症状のように、回答者の年齢や性別などの要因により、割合の計算に用いる分母が異なる場合もある(方法参照)。
図2 症状の有病率の推定値(非精神神経症状)
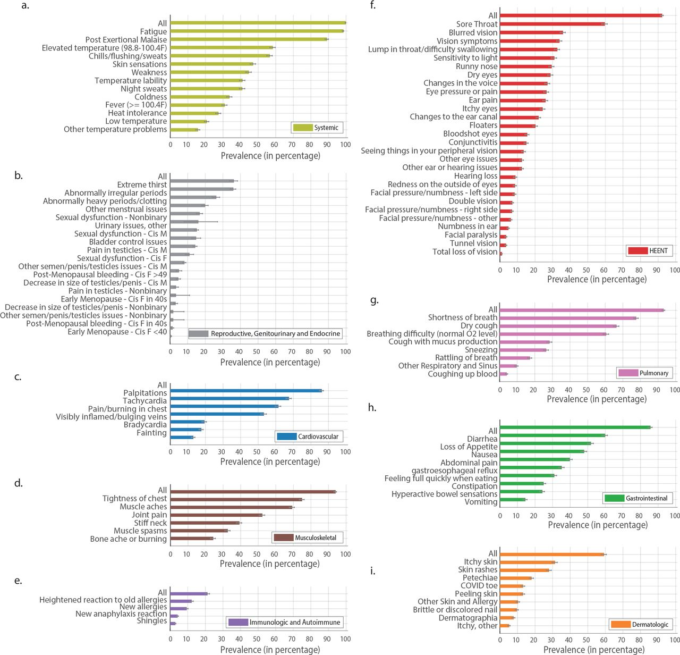
棒グラフは、病気のいずれかの時点で各症状を経験した回答者の割合を示している。症状は、影響を受けた器官系によって分類されている。特定のパネルのすべての行が同じ分母を使用している場合、「すべて」と表示された最初の行は、そのカテゴリーの症状を経験した回答者の割合を示している。エラーバーは95%信頼区間である。
図3 精神神経症状の症状有病率の推定値
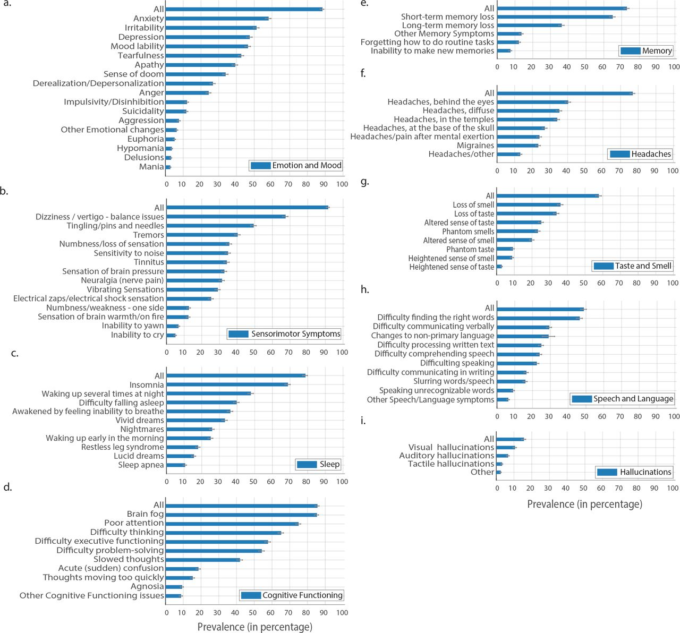
図2と同様に、精神神経症状を9つのサブカテゴリーに分類。各バーは、その症状を経験した回答者の割合を表している。エラーバーはブートストラップ95%信頼区間。
経時的な症状
66の症状の7ヶ月間の進行を特徴づけるために、症状のタイムコース(回復がまだ起きていない場合に、各時点で各症状を経験する確率)を推定した(図4)。また、各症状の発症時間の分布も推定した(図5)。
図4 症状のタイムコース
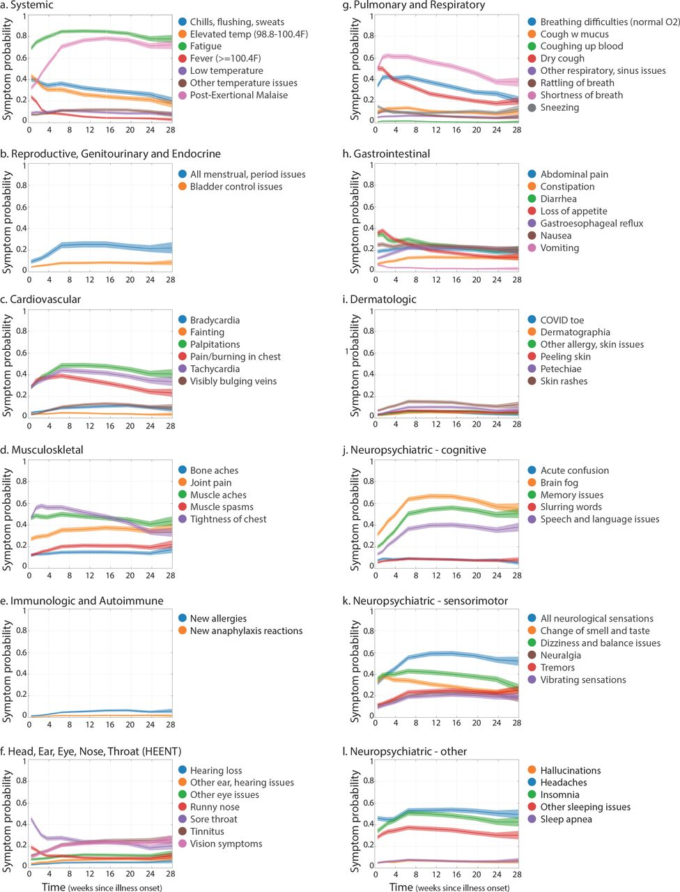
症状がまだ回復していない場合に、各時点で各症状を経験する確率の推定値をプロットしたものである(方法参照)。時間は、初期症状の発症からの相対的なものである。症状は、影響を受けた器官系に応じてグループ化されている。網掛けの領域は、各症状について個別に推定された95%同時信頼区間を示す。
図5 症状の発症時間
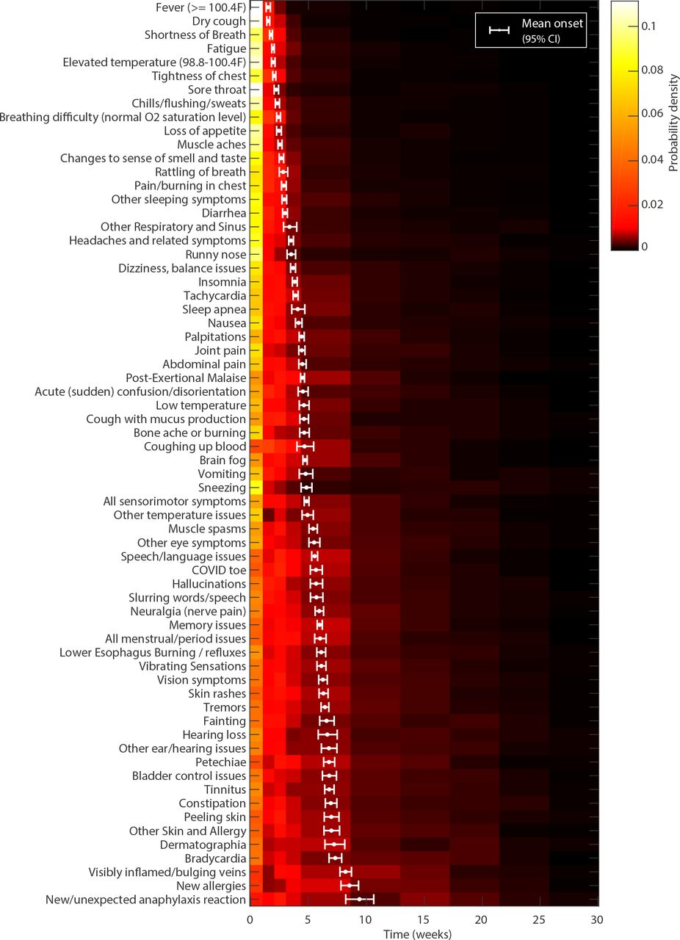
ヒートマップは、各症状の発症時間の推定確率分布を示している。白点とエラーバーは、平均発症時間と95%ポイントワイズ信頼区間を示している。症状は平均発症時間でソートされている。
症状の経時的進行における一般的なパターンを要約するために、我々はクラスタリングアルゴリズム(方法を参照)を使用して、66の症状をタイムコースの形状(すなわち、全体的な有病率を無視した経時的な相対的な振幅の変化)に応じて3つのクラスタにグループ化した。クラスター化された症状は、一般的に似たような形のタイムコースを持っていた(図6)。
クラスター1は、病気の初期に最も出現しやすい症状(最初の2~3週間で高値を示す)で構成され、その後、時間の経過とともに確率が低下する傾向が見られる。
クラスター2は、ゆっくりとした減少、ゆっくりとした増加、または時間の経過とともに確率が変化しない症状で構成されている。平均して、このクラスターの症状は、発病2ヶ月目に出現する確率がわずかに増加していることを示している。
クラスター3は、最初の2ヶ月間に急激に上昇する可能性の高い症状で構成されている。その確率は、プラトー(便秘のような)に達したり、わずかに減少したり(労作後の倦怠感や疲労感のような)あるいは後期にわずかに増加したり(耳鳴り、難聴、筋肉の痙攣、震えのような)することがある。
すべてのクラスターで複数の臓器系の症状が認められ、クラスター3ではすべての臓器系の症状が認められた(肺・呼吸器を除く)。症状の初期から後期への一般的な進行は、形状の類似性によってソートされた正規化されたタイムコースのヒートマップ(図6,S2)にも見ることができる(方法参照)。
図6 時間的類似性に基づく症状クラスター

プロット(上段)は、各クラスター内の症状の時間経過(灰色)とその平均(クラスター1は青色、クラスター2はオレンジ色、クラスター3は緑色)を示している。時間経過は、それらの形状を視覚的に比較するために、各症状について別々に尺度化されている(振幅の二乗平均根によって)。表は、各クラスター内の症状を、影響を受けた器官系によってグループ化したものである。ヒートマップ(下段)は、すべての症状のタイムコースを示しており、類似した形状のタイムコースが隣接するようにソートされている(方法を参照)。列は、視覚的な比較のために最大振幅でスケーリングされている。症状は、表の項目に応じて番号が付けられている。
症状の有病率プロットは、発症時間とクラスター(図2-6)とともに、経験した症状が複数の臓器系に影響を与えていることを示している。各回答者における影響を受けた臓器系の平均数は9.08(95%信頼区間9.04~9.13;症状の詳細を参照)であった。同じ臓器ベースのカテゴリーに属する症状は、必ずしも一緒にクラスタ化されているわけではなく、クラスタをまたいで現れる可能性があった。このことは、同じ臓器系に影響を及ぼす症状が異なる形のタイムコースを持ち、逆に異なる臓器系に影響を及ぼす症状が同様の形のタイムコースを持ち得ることを示している。全身性症状と神経学的/認知的症状は、発症から7ヶ月目まで持続する可能性が最も高かった(症状の詳細を参照)。
検査結果別の症状
発病期間中のいずれかの時点で SARS-CoV-2 の診断検査(RT-PCR または抗原)を受けた回答者のうち、1,730 人が陰性、600 人が陽性であった。最初に症状が現れてから検査を受けるまでの日数の中央値は、陽性者では 6 日間、陰性者では 43 日間であった。2群間の日数の差は、統計学的に有意であった(p値<0.001,2標本のt検定、同様にノンパラメトリックMann-Whitney U-検定に基づくp値<0.001)。205の症状のうち、嗅覚障害と味覚障害のみが両群間で有意に異なっていた(p < 0.001,フィッシャー検定、ボンフェローニ補正)。さらに、683名の参加者がSARS-CoV-2抗体(IgG、IgM、またはその両方)で陽性と判定された。同様に、診断検査時間で層別化した場合、陰性(診断検査および抗体検査)と陽性(診断検査または抗体検査)を比較したときに異なる症状は、嗅覚および味覚の喪失のみであった(p < 0.0001,フィッシャー検定、ボンフェローニ補正)。COVID-19が確認された参加者(n=1020,RT-PCR検査、抗原検査、または抗体検査)の症状確率タイムコースは、”嗅覚/味覚の変化 “を除いて、全集団からの確率推定値と有意に重なった(図7)。
図7 集団全体の症状タイムコースと検査で確認された回答者との比較

集団全体(青)と、診断検査または抗体検査でCOVID陽性が確認された回答者(オレンジ)の症状タイムコース(図4と同様)をプロットで示している。網掛けの領域は、同時95%信頼区間を示す。症状名は患部臓器別に色分けされている。
症状の詳細
神経精神医学
ブレインフォグ/造語機能障害と記憶障害
回答者(3203人)の85.1%(95%信頼区間83.9%~86.2%)がブレインフォグや認知機能障害を経験していると報告した。最も多かった症状は、注意力や集中力の低下74.8%(73.4%~76.2%)思考困難64.9%(63.4%~66.4%)実行機能(計画、整理、行動の順序の把握、抽象化)の困難57.6%(56.0%~59.1%)問題解決や意思決定の困難54.1%(52.4%~55.6%)思考の鈍化(49.1%、40.2%~43.4%)などであった。回答者の31.2%(29.7%~32.7%)では、脳霧/認知機能障害の発症は症状が出てから最初の1週間であった。認知機能障害の報告は最初の3ヵ月間に増加し、66.7%(65.1%~68.2%)でピークを迎え、その後の3ヵ月間にわずかに減少した。7ヵ月目の回答者の55.5%(52.5%~58.8%)が7ヵ月目に認知機能障害を経験した。
全回答者(2739人)の72.8%(71.4%~74.2%)が記憶障害を経験した。そのうち、短期記憶障害を経験したのは64.8%(63.3%~66.4%)長期記憶障害を経験したのは36.12%(34.6%~37.6%)日常的な作業を忘れたのは12.0%(11.0%~13.1%)長期記憶を新たに作ることができなかったのは7.3%(6.5%~8.2%)であった。記憶症状を経験する可能性は、最初の数か月で高くなり、4か月目に55.9%(54.3%→57.5%)が記憶症状を報告し、6か月以上症状があった人の50.5%(47.3%→53.6%)が7か月目に記憶症状を経験していた。
記憶および/または認知機能障害の症状を経験し、脳MRIを受けた人のうち、87%(検査を受けた397人中、n=345人)の脳MRIは異常なしであった。
認知機能障害/記憶が日常生活能力に及ぼす影響および年齢別の影響
回答者全体の88.0%(3310人)が認知機能障害または記憶喪失を経験していた(図8)。報告された最大の影響領域は仕事に関するもので、仕事をしている回答者の86.2%(95%信頼区間84.4~88.0%)が軽度から重度の仕事ができないと感じており、29.1%(26.7%~31.6%)が重度であった。これは、後述の「仕事への影響」の項で説明する回答者の就労状況に反映されている。その他の影響としては、重大な意思決定をすること 85.3%(80.7%~89.8%)考えやニーズを伝えること 74.8%(72.5%~77.1%)他人と会話をすること 68.3%(65.8%~70.8%)服薬スケジュールを維持すること 62.5%(59.8%~65.1%)簡単な指示に従うこと 54.4%(51.6%~57.2%)運転すること 53.2%(50.5%~56.0%)などが挙げられている。全リストは図8dを参照のこと。
図8 記憶障害と認知機能障害
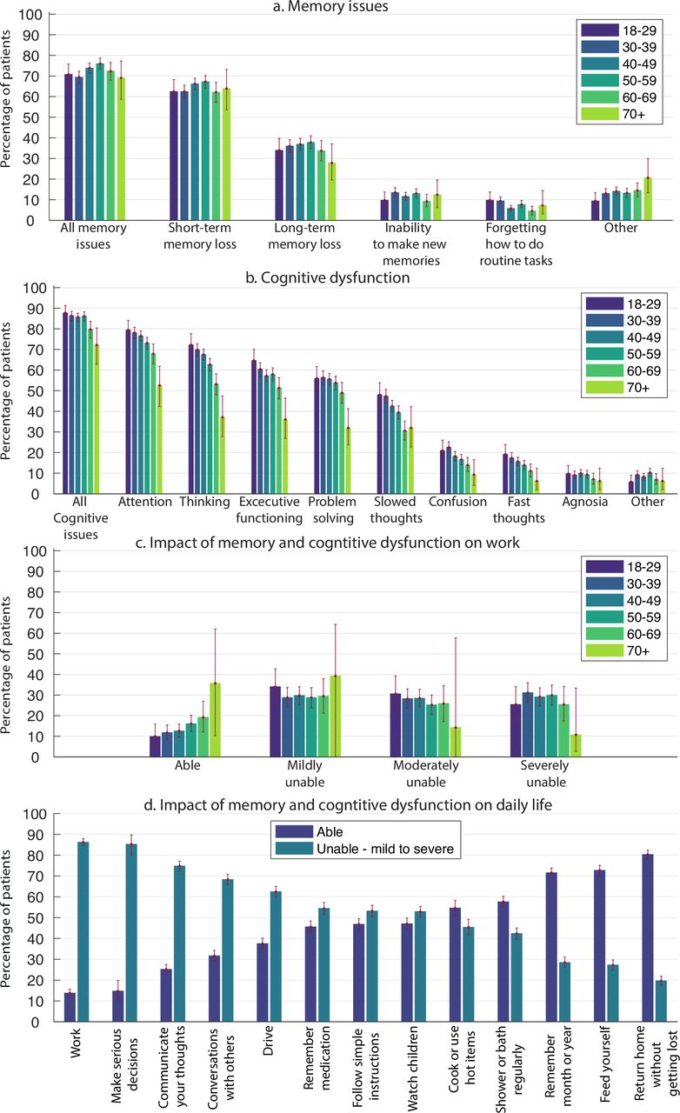
a)異なるタイプの記憶障害を経験した6つの年齢層の回答者の割合
b)認知機能障害については(a)と同じ
c)記憶と認知機能障害の仕事への影響(仕事をしている人)について、異なる年齢層の回答者の割合。
d) 記憶・認知機能障害の日常生活への総合的な影響。質問が当てはまらなかった参加者は除外した。エラーバーは95%信頼区間を示す。
記憶症状、認知機能障害、およびこれらが日常生活に与える影響は、すべての年齢層で同じ頻度で経験された(図8a-c)。記憶喪失またはブレインフォグの具体的な事例を説明した回答者からの抜粋した引用は、付録Bに掲載されている。
スピーチと言語
音声・言語の問題は回答者の48.6%(95%信頼区間47.0%~50.2%)で発生していた。言語・言語の症状で最も多かったのは単語検索で、46.3%(44.8%~47.9%)の回答者が話しているときや書いているときに単語を見つけるのに苦労していた。29.2%(27.8%~30.7%)が口頭でのコミュニケーションが困難、24.8%(23.3%~26.1%)が文章の読解・処理が困難、23.8%(22.5%~25.2%)が他者の処理・理解が困難であった。2つ以上の言語を話す人の28.9%(27.1%~23.6%)には、母国語以外の言語に変化があった。6ヶ月以上症状がある人の38.0%(34.5%~41.0%)が7ヶ月目に言語・言語症状を報告した。
感覚過敏症
感覚運動症状は、しびれ、体の一部の冷たさ、ピリピリとした痛み、「電気ショック」、顔面麻痺、顔面の圧迫感・しびれ、脱力感などの症状の集合体である。これらの症状は、回答者の80.5%(95%信頼区間79.3%~81.8%)が経験しており、1週目の32.0%(30.5%~33.4%)で発生し、4ヶ月目の59%(57.5%~60.7%)に増加していた。チクチク、チクチク、ピンと針のような痛みは49%(47.7%~50.8%)で最も多かった。最も一般的に影響を受けた解剖学的部位については、補足表S3
睡眠
回答者の78.6%(95%信頼区間84.0%~79.9%)が睡眠障害を経験していた。表3は、睡眠症状の各タイプと、その症状を持つ回答者のうち、(COVID-19に感染する前の)既往症としてリストアップした割合を示している。
表3 発病前と発病中の睡眠問題の有病率

頭痛
頭痛は参加者の77.0%(95%信頼区間75.4%~78.0%)が報告し、最も多かった症状は眼球性40.9%(38.6~41.7%)びまん性35.0%(33.6%~36.7%)側頭性34.0%(32.4%~35.5%)であった。思考・精神的労作後の頭痛は24.0%(22.5%~25.2%)片頭痛は23.0%(21.9%~24.6%)が経験したと回答した。片頭痛を経験した人のうち、56.4%は片頭痛を既往症として挙げていなかった。全回答者の46%が1週目に頭痛を報告し、4ヶ月目に症状を経験した回答者の54%が4ヶ月目に頭痛を報告し、7ヶ月目に症状を経験した回答者の50%が7ヶ月目に頭痛を報告した。
感情と気分
感情や気分の変化は88.3%(95%信頼区間87.2%~89.3%)の参加者が報告した。不安が57.9%(56.4%~59.5%)で最も多く報告され、次いで過敏性が51.0%(49.5%~52.7%)であった。うつ病は47.3%(45.7%~48.9%)無気力は39.2%(37.6%~40.7%)であった。気分の落ち込み」と「感情のコントロールの難しさ」で評価される気分の落ち込みは46.3%(37.6%~40.7%)が報告した。自殺は11.6%(10.6%→12.6%)躁病は2.6%(2.1%→3.1%)軽躁病は3.4%(2.8%→4.0%)であった。
不安を報告した人のうち、61.4%はCOVID投与前に不安障害はなかった。うつ病を報告した人のうち、55.0%はCOVID以前にはうつ病性障害を有していなかった。
味覚・嗅覚
味覚と嗅覚の変化は57.6%(95%信頼区間56.0%~59.2%)が報告しており、嗅覚の喪失(35.9%、34.4%~37.5%)と味覚の喪失(33.7%、32.2%~35.2%、p>0.1,カイ二乗検定)では有意差は認められなかった。味覚の変化は25.1%(23.7%~26.4%)幻臭(嗅覚幻覚や幻視)は23.2%(21.9%~24.6%)嗅覚の変化は19.8%(18.5%~21.1%)が経験していた。幻臭には、においの説明を求める記入問題が付されており、その中で最も多かったのは、「煙」、「焦げ」、「たばこ」、「肉」であった。
においや味の変化は、病気の経過の早い時期に起こりやすく、33.2%が1週目に起こっていた。6ヶ月以上症状があった回答者の25.2%(22.5%~28%)が7ヶ月目に味覚と嗅覚の変化を経験していた。
幻覚
報告された幻覚で最も多かったのは、上記の嗅覚幻覚23.2%(21.9%→24.6%)であった。また、視覚幻覚は10.4%(9.5%~11.4%)聴覚幻覚は6.5%(5.7%~7.3%)触覚幻覚は3.1%(2.6%~3.7%)であった。
全身性の
疲労(98.3%、95%信頼区間97.9%~98.7%)および労作後倦怠感(PEM)89.0%(88.0%~90.0%)は、以前に報告されたように、回答者が報告した最も一般的な症状であった(図2a)[18]。それぞれの症状は、発病後2ヵ月間で増加し、その後プラトー化した(図4a)。脱力感は回答者の44.5%(42.9%~46.1%)が経験した。
100.4F以下の高熱(58.2%、56.5%~59.8%)は、100.4F以上の発熱(30.8%、29.3%~32.3%)のほぼ2倍の頻度であった。3.0%(113名)が3ヶ月以上継続的に発熱(100.4F以上)を経験し、15.0%(563名)が3ヶ月以上継続的に高熱を経験した。
発疹を伴わない灼熱感、かゆみ、ヒリヒリ感は 47.8%(45.3%~48.5%)が報告した。
生殖/生殖/生殖器/内分泌
月経周期が活発な回答者のうち、36.1%(95%信頼区間 33.8%~38.3%)が月経・生理の問題を経験していた。これらの問題には、異常に不規則な生理(26.1%、24.0%~28.2%)異常に重い生理/凝固(19.7%、18.0%~21.6%)49 歳以上の女性の閉経後の出血/しみ(4.5%、3.46%~5.85%)40 歳代の女性の早期閉経(3.0%、2.0%~4.3%)が含まれていた。
性機能障害は性別を超えて発生しており、男性では14.6%(12.3%~17.3%)女性では8.0%(7.1%~8.9%)非バイナリーでは15.9%(14.7%~26.9%)が経験していた。
睾丸の痛みを報告したのは、シス男性では10.9%(8.6%~13.2%)非バイナリーでは3.2%(2.1%~4.7%)であった。回答者の35.8%(34.3%~37.3%)が極度の渇きを経験していた。膀胱コントロールの問題は、回答者の14.1%(13.1%~15.3%)が経験している。
循環器系
回答者の86%(95%信頼区間84.9%~87.2%)が心血管系の症状を経験していると報告した(図2c)。最も多く報告された症状は、動悸(67.4%、65.9%~68.8%)頻脈(61.4%、59.8%~62.9%)胸部の痛み・灼熱感(53.1%、51.5%~54.7%)であった。失神は12.9%(11.9%~14%)が経験した。
心血管症状は、最初の2ヶ月間の方が後の2ヶ月間よりも多かった(図4c)。それでも、6ヵ月以上症状があった回答者の40.1%(37.9%~44.1%)が動悸を、33.7%(30.8%~36.8%)が頻脈を、23.7%(20.7%~26.0%)が7ヵ月目に胸部の痛み・灼熱感を経験していた。
体位性頻脈症候群(POTS)
体位性頻脈のスクリーニングのために、参加者に心拍数を測定できるかどうか、姿勢に応じて心拍数が変化するかどうか、立っているだけで30BPM以上の上昇があったかどうかを尋ねた [19]。頻脈を報告した2,308人の患者のうち、72.8%(1680人)が心拍数を測定できると報告した。そのうち、52.4%(570人)が起立時に少なくとも30BPM以上の心拍数増加を報告した。
筋骨格系
筋骨格系の症状は、このコホートでは93.9%(95%信頼度93.0%~94.6%)に見られた(図2d)。胸の締め付け感が最も多く(74.8%、73.4%~76.1%)次いで筋肉痛(69.1%、67.6%~70.6%)関節痛(52.2%、50.5%~53.8%)であった。7ヵ月目では、胸の締め付け感が7ヵ月目回答者の32.9%(29.9%→36.0%)筋肉痛が7ヵ月目回答者の43.7%(40.6%→46.9%)に影響していた(図4d)。
免疫・自己免疫
免疫学的・自己免疫学的症状は、回答者の21.0%(95%信頼区間19.8%~22.4%)が報告した(図2e)。古いアレルギーに対する反応は12.1%(11.0%~13.1%)で最も多く、次いで新しいアレルギーが9.3%(8.4%~10.2%)であった。新規または予期せぬアナフィラキシー反応は4.1%(3.5%~4.7%)で目立った。
20.3%(n=765)が薬に対する感受性の変化を経験したと報告した。
潜在疾患の再活性化と検査結果
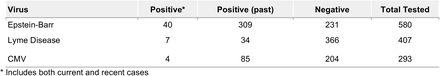
SARS-CoV-2に感染してからは、2.8%(2.3%~3.3%)が帯状疱疹(水痘帯状疱疹再活性化)6.9%がEBV感染の現状・再発、1.7%がライム感染の現状・再発、1.4%がCMV感染の現状・再発を報告していた。詳細な結果を表4に示す。
表4 潜在疾患の検査結果
HEENT(頭、耳、目、鼻、喉)
28 の症状は、頭、耳、目、鼻、喉の症状(HEENT)と定義された(図 2f)。回答者全員が少なくとも1つのHEENT症状を経験していた。
喉の痛みが最も多い症状(59.5%、95%信頼区間57.9%~61.1%)であり、次に多い症状である目のかすみ(35.7%、34.2%~37.3%)のほぼ2倍の頻度で報告されていた。このカテゴリーの中では、視覚に関わる症状は他の臓器と同じくらい多かった。特筆すべきは、参加者の1.0%(0.7%~1.4%)が全盲を報告していたことである(失明の延長と期間に関するデータは収集されていない)。
耳と聴覚の問題(難聴を含む)その他の眼の問題、および耳鳴りは、調査期間中、より一般的になった(図4f)。例えば、耳鳴りは、1週目に報告した全回答者の11.5%(10.5%~12.5%)から、6ヵ月以上症状があった回答者の26.2%(23.5%~29.1%)に増加し、7ヵ月目に報告された。
肺・呼吸器
93.0%(95%信頼区間92.2%~93.8%)の回答者が肺・呼吸器症状を報告した(図2g)。息切れは77.4%(76.1%~78.8%)で、乾いた咳が66.2%(64.7%~67.7%)酸素濃度が正常な状態での呼吸困難が60.4%(58.8%~61.9%)に比べて多かった。息のガタガタは17.0%(15.8%~18.3%)が報告した。
乾性咳嗽は、1週目50.6%(49.0%→52.5%)2週目50.0%(48.4%→51.6%)で半数が報告し、7ヶ月目には6ヶ月以上症状があった回答者の20.1%(17.8%→22.8%)に減少した(図4g)。息切れと正常酸素による呼吸困難は、1週目から 2週目にかけて増加し、2ヶ月目以降は比較的緩やかな減少がみられたが、7ヶ月目も症状のある回答者の37.9%(34.8%~41.0%)に息切れが認められた(図10b)。
胃腸
消化器症状は全体で85.5%(95%信頼区間84.4%~86.6%)であった。消化器症状として最も多く報告されたのは下痢で、59.7%(58.1%~61.3%)が経験し、次いで食欲不振(51.6%、50.0%~53.2%)吐き気(47.8%、46.2%~49.4%)であった。6ヵ月目以降に症状があった回答者のうち、6ヵ月目に下痢が20.5%(18.1%~23.2%)7ヵ月目に食欲不振が13.7%(11.6%~16.0%)であった。
皮膚科
皮膚症状は59.1%(95%信頼区間57.5%~60.6%)に認められた。皮膚のかゆみ(31.2%、29.7%~32.6%)皮膚発疹(27.8%、26.3%~29.2%)が最も多かった。点状疱疹は17.8%(16.6%~19.1%)が報告しており、COVID趾は13.0%(12.0%~14.1%)が報告していた。足指のCOVID,点状疱疹,発疹は2~4ヵ月目に最も多く報告され,その後減少した。
労作後の倦怠感
この調査では、参加者に「COVID-19の回復期に身体的または精神的活動後の症状の悪化または再発」を経験したかどうかを尋ねた [11]。筋痛性脳脊髄炎/慢性疲労症候群(ME/CFS)の用語 [20] を借りて、これは労作後の倦怠感(PEM)と呼ばれている。参加者の89.1%(95%信頼区間88.0%~90.0%)が、身体的または精神的なPEMを経験していると報告した。
身体的労作をきっかけにPEMを経験した回答者のうち、49.6%(48.0%~51.3%)が翌日、42.5%(40.8%~44.2%)が当日、28.7%(28.3%~31.3%)が直後にPEMを経験していた(図9)。精神的労作を契機に PEM を経験した回答者のうち、42.2%(40.5%~43.8%)が当日経験し、31.4%(29.9%~33.0%)が直後に経験している。一部の回答者では、PEMの開始時期にばらつきがあった。PEMの回答者の中には、PEMが数日続いたと回答した人が68.3%(66.4%~69.6%)と高率であった。身体的労作では重症度評価の平均値は7.71,精神的労作では重症度評価の平均値は5.47であった。
図9 身体的または精神的活動後の症状の悪化または再発(労作後の倦怠感)
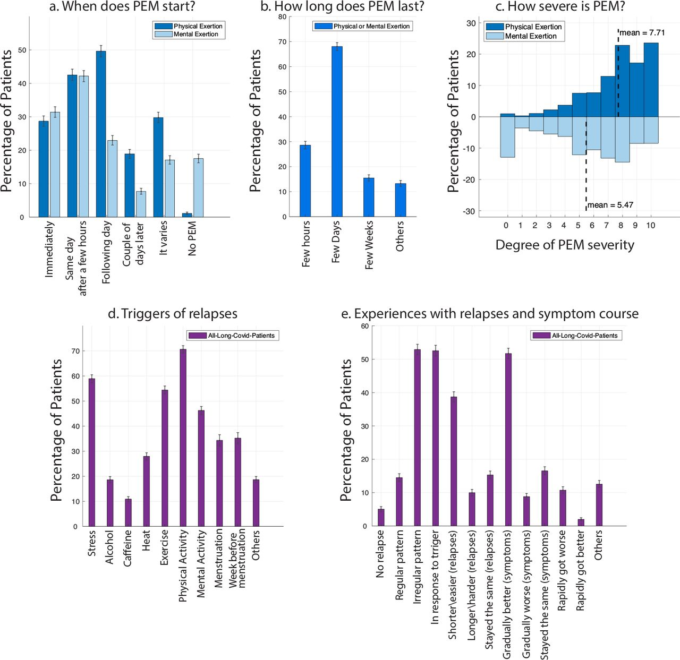
身体的・精神的労作後の症状の悪化・再発。いつから始まるのか(A)、どのくらいの期間続くのか(B)、どのくらいの重症度か(C) (c)(PEMを経験した全患者、n=3350)。再発/症状の悪化の誘因と、時間の経過と再発の経験は?
最も衰弱した3つの症状
参加者には、病気の間に経験した最も衰弱した症状の上位3~5つを挙げてもらった。患者がリストアップした最も衰弱した症状の上位3つは以下の通りであった。1)疲労(n>2652)2)呼吸障害(n>2242)および3)認知機能障害(n>1274)であった。
回復、ベースラインへの復帰
再発:トリガー&経験
Long-COVID患者は、再発性の症状を経験することがある[5]。回答者の最低85.9%(84.8%~87.0%)が再発を経験したと報告した。回答者は、再発は不規則なパターンで起こる(52.8%、95%信頼区間51.2%~54.4%)特定の引き金に反応して起こる(52.4%、50.8%~54.0%)と特徴付けていた。回答者が報告した再発または症状の全般的な悪化の引き金として最も多かったのは、身体活動(70.7%、69.2%~72.1%)ストレス(58.9%、57.3%~60.5%)運動(54.39%、52.8%~56.0%)精神活動(46.2%、44.7%~47.8%)であった。月経中(34.3%、32.0%~36.5%)または月経前(35.2%、33.0%~37.3%)の参加者の3分の1以上が再発を経験していた。その他の再発の誘因としては、熱やアルコールがあった。
回答者が記入した誘因としては、糖分やヒスタミンを多く含む食品(70人が報告)睡眠不足や休息不足(64人)冷たい空気(39人)過労や学業(28人)煙、公害、化学物質の悪臭(24人)などが挙げられた。
約半数(51.7%、50.1%~53.3%)が、時間の経過とともに徐々に症状が改善したと回答し、8.9%(7.9%~9.8%)が徐々に症状が悪化したと回答し、10.8%(9.9%~11.8%)が時間の経過とともに症状が急激に悪化したと回答している。
6ヶ月後の残存症状
3762人中164人(4.4%)のみが一時的な症状の中断を経験した(図S3)。残りの参加者は、症状が解消するまで、または調査を受けるまで継続して症状を報告していた。合計2454人(65.2%)の回答者が、少なくとも6ヶ月間症状を経験していた。この集団では、6ヶ月後に残っている症状の上位は、主に全身症状と神経症状の組み合わせであった(図10)。50%以上が以下の症状を経験していた:疲労(80.0%、95%信頼区間78.5%~81.6%)運動後の倦怠感(73.3%、71.5%~75.1%)認知機能障害(58.4%、56.5%~60.2%)感覚運動症状(55.7%、53.7%~57.6%)頭痛(53.6%、51.5%~55.5%)記憶力の問題(51.0%、49.1%~53.0%)。また、3割から5割の人が6ヶ月後に不眠、動悸、筋肉痛、息切れ、めまい・バランス感覚の問題、睡眠・言語の問題、関節痛、頻脈などの症状を経験していた。
図10. 6ヶ月後の残存症状。
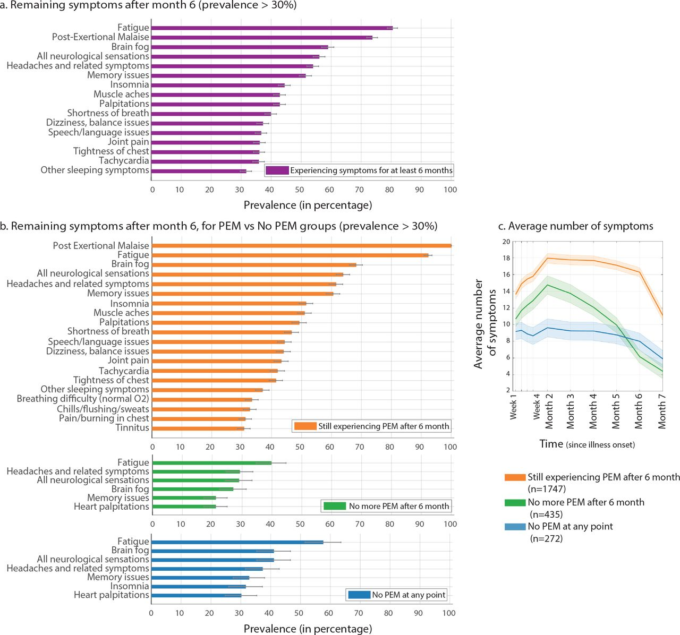
a) 6ヶ月後に残存している症状。 b) 6ヶ月後もPEMを経験している回答者(オレンジ色)6ヶ月後にPEMを経験していない回答者(緑色)PEMを経験したことがない回答者(青色)の6ヶ月後に残存している症状。 c) (b)の各グループの経時的な平均症状数。
回答者には、COVID-19感染急性期後に何らかの症状を発症したことがあるかどうかも尋ねた。回答者のほぼ半数(43.4%)が、少なくとも1つの一般的な診断を回答し、および/またはフリーテキストで診断について詳しく説明した(表S2付録Aを参照)。
疲労評価
参加者は Fatigue Assessment Scale (FAS) 質問紙 [21,22] に回答した。この質問紙には、身体的疲労と精神的疲労の両方を評価する 10の質問が含まれている。FASスコアは、「過去1週間」の参加者の主観的な報告に基づいて算出された。図 11.a は、回復した (青) 参加者と回復していない (オレンジ) 参加者の FAS スコアの分布を示している。その後、スコアは、疲労なし(スコア10~21)疲労(22~34)極度の疲労(≧35)の3つのカテゴリーにまとめられた(図11.b)。
図 11 ベースラインへの復帰と業務への影響
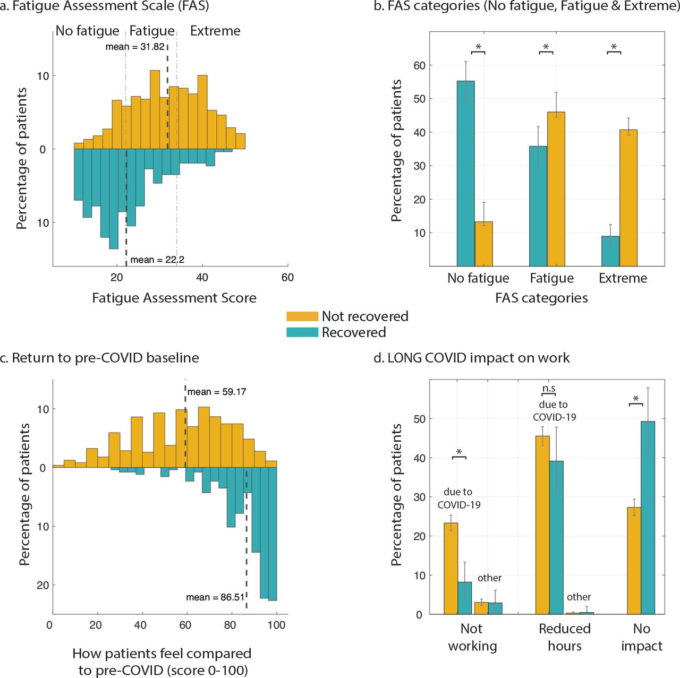
a) 回復した集団(n=257,青)と回復していない集団(n=3505,黄)の疲労評価尺度スコアの分布。縦の破線は、「疲労なし」(10~21)「疲労」(22~34)「極度」(≧35)の範囲を示している。各分布の平均値もマークされている。
b) 3つのカテゴリーのそれぞれにおける参加者の割合。
c) 「COVID以前の健康ベースラインへの復帰」に対するスコアの分布で,0は最悪(ベースラインと最も異なる)100は最高(ベースラインに最も近い)を示す。エラーバーは95%同時信頼区間を示す。
回復していない参加者と回復した参加者のFASスコアを比較した。回復した257人のうち、回答者は平均91日(IQR 49-121)最大250日の間に症状を経験した。回復していない人(n=3505)は、調査時点で平均144日(IQR 176-213)の症状を経験していた。平均して、未回復者の方が未回復者よりも高い FAS スコアを有していた(31.8 vs 22.2,P < 0.001,Mann-Whitney U-test)。回復した参加者の55.3%(95%信頼区間49.4%~61.5%)が疲労なしと分類された。これは、調査時に疲労を経験していない未回復者の13.2%(12.2%~14.4%、P < 0.001,Mann-Whitney U-test)よりも有意に多かった。未回復参加者の 40.7%(39.9%~42.3%)が極端なレベルの疲労を経験していると分類され、このカテゴリーの回復参加者の 8.9%(5.8%~12.8%)よりも有意に高かった(P < 0.001,Mann-Whitney U-test)。回復者の35.8%(30.0%~41.6%)および未回復者の46.0%(44.4%~47.7%)は、非極度の疲労を経験していると分類された(P < 0.001,Mann-Whitney U-test)。COVID-19 で陽性と判定された回答者と陰性(診断検査または抗体検査のいずれか)と判定された回答者の FAS スコアは類似している(P = 0.92,Mann-Whitney U-test、データは示されていない)。
ベースラインに戻る
回答者には、「今日のあなたの気分を0~100%(100%をCOVID前のベースラインとする)で評価してほしい」と尋ねた(図11.c)。回復していない参加者は平均スコア59.2を報告したが、回復した参加者は平均スコア86.5を報告した(p<0.001,Mann-Whitney U-test)。
“ペーシング “は、”有意に役立った “と考えている回答者の割合が最も高い治療法であった(試した1788人中23.1%)。18.8%が「わずかに役立った」と考えていた。
仕事への影響
病気になる前に働いていた未回復者のうち、調査時点で病気になる前と同じ時間働いていたのは 27.3%(95%信頼区間 25.3%~29.4%)であったのに対し、回復者では 49.3%(40.8%~57.9%)であった(図 11d)。未回復者の半数近くの 45.6%(43.2%~48.0%)が調査時に勤務時間を短縮しており、23.3%(21.3%~25.4%)が病気が直接の原因で勤務していないことがわかった。この中には、病気休暇、障害休暇、解雇、辞めた、仕事が見つからないなどの理由が含まれていた。残りの回答者は、退職しているか、ボランティアであるか、または自分の就労状況を判断するのに十分な情報を提供していなかった。全体では、45.2%(42.9%~47.2%)の回答者が、発病前と比べて仕事のスケジュールを減らす必要があると回答している。22.3%(20.5%~24.3%)は、健康状態のために調査時点では働いていないと回答していた。
回答者は自分の状況をフリーテキストで詳しく説明するオプションがあり、これらの回答はLong-COVIDで働くことの不安定さを捉えていた(付録Bの抜粋引用を参照)。テーマ別分析では、いくつかのテーマが浮かび上がった。回答者の少なくとも45%は調査時点でリモートワークをしており、これが回答者の継続的な仕事の能力にとってどれほど重要であるかが指摘されていた。テレワークにより、回答者は必要に応じて休憩を取ることができ、通勤時の体力的な負担を軽減することができた。回答者は、フレックスタイムや、肉体的・精神的負担の少ない仕事への転職など、他の仕事上の便宜を図ることにも言及している。在宅勤務や段階的復帰、その他のアコモデーションを利用しても、フルタイムやパートタイムで働くことは難しいが、そのためには経済的な必要性があると回答者は述べている。
この調査では、ほんの一瞬の時間しか捉えていないことに注意することが重要だ。回答者は、数ヶ月間の休暇を取ってから、フルタイムや短時間勤務に復帰したと回答している。また、数週間職場復帰を試みたが、その後再発したり、満足に仕事ができなかったりしたと回答した人もった。
考察
主な所見
COVID-19病が疑われる、または確認された3,762人を対象としたこの国際的なオンライン調査の結果から、Long-COVIDは異質な感染後の後遺症で構成されており、複数の臓器システムに影響を及ぼすことが多く、機能やQOLへの影響は軽度から重度までの範囲に及ぶことが示唆された。患者主導の独自のアプローチにより、オンラインサポートネットワークでの報告に基づいて可能性のある症状を徹底的に体系的に特定することができた。私たちの知る限りでは、これはこれまでにLong-COVIDの集団で確認された症状の最大のコレクションである。Long-COVIDの症状を調査した例はいくつかあるが [10,23]、私たちのアプローチでは、個人の症状の経時的な軌跡を初めて表現することができた。このコホートは、主に6ヵ月後に症状が継続している人で構成されていた。時間経過データが収集された症状のうち、最も初期の症状である可能性が高いのは、疲労、乾いた咳、息切れ、頭痛、筋肉痛、胸の張り、喉の痛みであった。重要なことは、発熱の有無はスクリーニングの目的で広く用いられているが [24-26]、我々は参加者の30%しか発熱を報告しなかったことであり、これはこれまでの報告 [25] と一致しているが、大多数は軽度の体温上昇(98.6-100.4 F)(37-38℃)発汗、体温低下、および悪寒をいくつか組み合わせて経験した。
このコホートでは、6ヵ月後に持続する可能性の高い症状は、疲労、労作後の倦怠感、認知機能障害(「ブレインフォグ」)神経感覚(神経痛、脱力感、冷感、電気ショック感覚、顔面麻痺/圧迫感/しびれ)頭痛、記憶障害、不眠症、筋肉痛、動悸、息切れ、めまい/バランス障害、および言語障害であった。骨痛、耳鳴り、その他の耳の症状のような一部の症状は、6ヶ月目以降にその可能性が高くなり、症状の長期化は「中等度」(36.6%、95%信頼区間32.2%~40.9%)と報告される可能性が最も高かった。特筆すべきは、6ヵ月目以降に「重度」または「非常に重度」の症状がある確率が21%以上であった(重度:14.5%、11.3%~18.5%、非常に重度:5.2%、3.1%~7.1%)。症状の中で最も衰弱したのは疲労、呼吸障害、認知機能障害であった。3ヵ月以内に回復しなかった人は、1週目に平均13の症状を経験し、2ヵ月目には17の症状に増加した。 6ヵ月後も平均14の症状を経験している。
症状のクラスターを3つのグループに分け、それぞれが時間の経過とともに異なる形態を持つことを提案する。重要なことは、最も長く持続する症状のクラスターには、神経学的/認知的症状と全身的症状の組み合わせが含まれていることである。このことは、Long-COVID集団のワークアップとケアに対する集学的アプローチの必要性を示している。
体位性頻脈症候群(POTS)および筋痛性脳脊髄炎/慢性疲労症候群(ME/CFS)として現れている自律神経失調症は、この集団の診断の可能性が高いと考えられる [27]。回答者が調査を受けた時点で、155人が体位性頻脈症候群の診断を受け、118人がME/CFSの診断を受けていた。報告された症状に基づいて、臨床的に診断された人よりも高い割合の回答者が、これらの診断の基準を満たしている可能性がある。頻脈を報告した回答者の33.9%が、起立後10分以内に30 BPM以上の増加を測定しており、体位性頻脈症候群の診断基準と一致している[28]。これらの知見から、頻脈、めまい、脳霧、疲労などの体位性頻脈症候群の徴候や症状を呈するすべての 患者に体位性頻脈症候群のスクリーニング検査を行うことを提案する [19]。
この集団におけるME/CFSとの重複の可能性を調べるために、 身体的または精神的な労作後に症状の悪化を経験したかどうか を確認するよう参加者に尋ねた。労作後の倦怠感(PEM)は、ME/CFSの診断に必要な3つの 症状の1つであり、爽快感のない睡眠や覚醒前のレベルの 活動能力の低下とともに、必要とされるものである [29]。認知機能障害と同様に、このコホートでもPEMが高率にみられ ることがわかった(発病期間中のいずれかの時点で89.1%、 7ヶ月目で72.2%)。興味深いことに、6ヵ月目にPEMを認めなかった者(n = 707,28.8%)では、疲労が依然として最も一般的な症状であった。このことは、Long-COVIDの一部の集団は、ME/CFSの診断基準を満たしているかもしれな いが、基準を満たしていない有意な疲労を持つ集団が残っていることを示唆している。
また、参加者は、Long-COVID [30,31]についての一般的な議論ではあまり言及され ていない症状を経験しており、さらなる注意が必要であると考えられる。これらの症状には、アナフィラキシーや新規アレル ギー、発作、自殺、薬物に対する感受性の変化、視力低下、難聴、顔面 麻痺などが含まれるが、これらに限定されるものではない。これらの症状のいくつかは、より一般的に報告されているLong COVIDの症状と同様に、マスト細胞活性化症候群(MCAS)の症状と重複しており、おそらくLong COVIDにおけるマスト細胞の役割についてのさらなる調査が必要であろう[32]。
この研究はまた、Long COVID患者が経験する神経学的症状の幅の広さにも注目している。呼吸器症状や一部の心血管症状は広く報告されているが、神経学的症状は不明のままである [33]。先行研究では、COVID-19疾患によって誘発された認知機能障害の証拠が確認されているが、非入院集団での研究はほとんどない[27,34]。85%以上の回答者が経験した記憶および認知機能障害は、このコホートで最も広範で持続性のある神経学的症状であり、すべての年齢に共通しており、仕事に大きな影響を与えていた。頭痛、不眠症、めまい、神経痛、精神神経症状の変化、振戦、騒音や光に対する過敏性、幻覚(嗅覚およびその他)耳鳴り、およびその他の知覚運動症状もすべての回答者に共通しており、中枢神経系と末梢神経系の両方が関与するより大きな神経学的問題を示唆している可能性がある。他の研究では、神経学的症状は入院していない患者でより一般的であり、神経学的症状を有する患者では血清転換が損なわれている可能性があることが明らかにされているので、この領域を研究することは特に重要である [34]。
認知機能障害による作業能力の低下は、他の衰弱症状に加えて、発病前のレベルと比較して、時間、仕事、および作業能力の喪失につながった。未回復者の68.9%がCOVID-19の病気の直接的な結果として労働時間の減少や全く働かないことを報告しており、未回復者グループは平均して発病前のベースラインに戻る率が60%未満であると感じていた。しかし、回復した回答者の半数以上は、COVID以前の時間を働くことができず、平均して86.5%しか発病前のベースラインに戻っていないと報告している。また、疲労評価スコアが「疲労なし」にランク付けされていたのは、回復した回答者の55.3%に過ぎなかった。これは、症状がなくなったと報告した回答者の中には、健康面でも仕事面でも完全に回復していないにもかかわらず、長引く影響は新しいベースラインの一部であると感じている人がいることを示唆している可能性がある。
調査対象となったコホートは比較的社会経済的地位が高いため、結果に偏りが生じている可能性がある – 回答者は平均的なLong-COVID患者よりも、十分な病気休暇のある仕事に就いており、無収入または低収入の期間を維持できるだけの十分な貯蓄があり、および/または便宜を図ることができる仕事に就いている可能性が高い。記入した回答の中には、調査時にはフルタイムまたは短縮勤務で働いていたが、数ヶ月とは言わないまでも数週間仕事を休んだことがある回答者がいることが明らかになった。仕事に復帰した回答者の中には、精神的な労苦と仕事のストレスが引き金となって再発し、しばしば休職に戻る必要があることが報告されていた。このことは、すべての患者が回復のために十分な休職時間を確保し、長期的な支援が必要な場合には障害者給付金の受給資格を得ることができ、在宅勤務、柔軟な時間、段階的な復帰など職場での便宜を図ることが重要であることを強調している。低賃金所得者は、特に障害者に対する法的保護がしっかりしていない地域では、これらの便宜や給付を利用することが特に困難であるが、経済的な安定を確保するためにこれらの保護を最も必要としている [35]。
全体的に、これらの知見は、COVID-19疾患の罹患率が大きく過小評価されてきたことを示唆している。患者は7ヵ月以上にわたって多系統の症状を経験し、その結果、患者の生活や生活に大きな影響を与えることになる。
SARS-CoV-2検査
我々の解析では、嗅覚と味覚の変化を除いて、SARS-CoV-2陽性者と、陰性であっても強く示唆する症状を示す者との間で、症状に有意な差がないことを示した先行研究の結果を確認した [5,36]。プライマー/プローブセットによって診断検査の感度が異なる可能性があるが、その理由は不明である[37,38]。さらに、偽陰性率が20%である症状発症3日目以降は偽陰性の可能性が高くなり、21日目には66%に達する [39]。このことは、SARS-CoV-2 感染が疑われる患者の最大 54%が初期の RT-PCR 偽陰性結果を示す可能性があることを考えると、早期検査の必要性を強調している[40]。早期検査の重要性は、このコホートにも反映されている:最初に症状が現れてから検査を受けるまでの日数の中央値は、陽性者では6日、陰性者では43日であった。また、検体採取場所も検査の精度に重要な役割を果たす。鼻咽頭スワブサンプリングと比較して、喀痰検査では、口咽頭スワブ検査よりも有意に高いSARS-CoV-2 RNA検出率が得られた [41]。同様に、ウイルス粒子は便検体から検出されることがあるが、呼吸器検体は RT-PCR で陰性である [42]。これらの理由から、他のいくつかの研究[36,43-45]と同様に、COVID-19の疑いのある症例を分析に含めた。さらに、これらの所見は、SARS-CoV-2診断検査および抗体検査が陰性であっても、それ以外の症状が示唆される患者においては、Long-COVIDを除外する指標として使用すべきではないことを示している。
限界
この研究にはいくつかの限界がある。第一に、本研究のレトロスペクティブな性質から、リコールバイアスの可能性がある。第二に、調査はオンラインサポートグループで配布されたため、調査発表時にサポートグループに参加し、グループに積極的に参加していたLong-COVID患者へのサンプリングバイアスが存在する。さらに、8つの翻訳と包括的なアウトリーチの努力にもかかわらず、人口統計は英語圏(91.9%)白人(85.3%)高い社会経済的地位に強く偏ってた(図S1を参照)。今後の研究では、サンプリングの偏りに対抗するために、多様な支援グループ、低所得コミュニティ、有色人種のコミュニティとのアウトリーチやパートナーシップをより多く構築することができる。さらに、この研究では、回答者が安定したインターネットと電子メールのアドレスを持っていることが求められていたため、インターネットにアクセスできなかったり、デジタルリテラシーが低い参加者が除外されていた可能性がある。最後に、調査を完了するための努力が、認知機能障害を経験していたり、病気でなくなって参加する動機が十分でなかった回答者の一部を抑止した可能性がある。
これらの限界があるため、ここに示した結果は、この文脈でのみ考慮されることを提案し、Long-COVIDの母集団全体への外挿が有効ではない可能性があることに注意してほしい。
示唆するもの
英国国家統計局の調査によると、SARS-CoV-2に感染した人の21%が5週間後にも症状を経験しており、これは無症状の患者を含む数であり、症状のある患者の方が高い可能性が高いと推定されている[46]。世界で数百万人のCOVID-19の症例があることを考えると、Long-COVIDの有病率は相当なものである可能性が高い。ウイルスの拡散が進むにつれてLong-COVIDは単純増加していく。この研究は、この長期化した病気がいかに拡大し衰弱し、人々の生活や自分自身や愛する人をケアする能力に深刻な影響を与えうるかを示している。この研究は、有効な公衆衛生対策とワクチン接種、患者のための病気休暇、障害手当、職場の保護と柔軟性、介護者のための適切な家族休暇などの強固なセーフティネット、そして病因の特定と治療法の選択肢を見つけるためのLong-COVID、ME/CFS、体位性頻脈症候群、MCAS、および類似の疾患に関する継続的な研究を通じて、COVID-19の蔓延を遅らせることの重要性を実証している。Long COVIDは複数の臓器システムに影響を与え、日常生活機能に多大な障害をもたらすことが多いため、医療専門家が集学的なアプローチで患者の治療とケアを検討することが重要である。
今後の研究
この論文は、患者の視点からのLong COVIDについて、症状、疾患経過、日常生活、仕事、ベースラインの健康状態への復帰への影響などを説明したものである。今後の貴重な研究は、Long COVIDの病態生理学に焦点を当て、以下のような疑問に答えることであろう。Long COVIDの生物学的基盤は何か、どのような治療法が考えられるか?様々な社会経済的背景を考慮して、Long-COVIDは人々の日常生活にどのような影響を与えているのか?治療法が特定されるまでの間、医学的にも政策的にも、Long-COVID患者を支援するためには何ができるのか?
私たちの今後の研究では、Long-COVIDにおけるいくつかの新たなトピック、すなわち、メンタルヘルスのアウトカム、診断と抗体検査、症状のクラスタリング、医療的ケアに対する患者の視点、疾患による社会経済的な影響などを調査することに焦点を当てていきたいと考えている。私たちは、診断データを得るために他の研究チームと協力し、患者中心の研究を通じて、患者コミュニティ、科学者、臨床家の間でさらなる共同研究を推進していきたいと考えている。Long-COVID患者、特に有色人種の患者やコミュニティグループからの分析のお問い合わせをお待ちしている。
データの利用可能性
UCLの倫理承認に基づき、生データを公開することはできない。しかし、匿名化されたデータは、出版後、すべての利害関係者が利用できるようになる。
著者の寄稿
AA、GSA、HED、LM、YR、HW がプロジェクトを構想し、調査を設計した。HED はデータの整理を行った。AA、GSA、HED、RjL、LM は定量データの分析を行った。AA と RJL が統計分析を行った。
HED、LM、HW が定性データの分析を行った。AA と RJL は図表を作成した。HWが表を作成した。JPA と YR は医学的インプットを提供した。AA、GSA、HED、RjL、LM、SR、YR、およびHWが原稿を執筆し、JPAの広範なコメントを得た。共著者は、記載されているすべての著者が著者としての基準を満たしており、基準を満たしている他の 著者が省略されていないことを保証する。AA、GSA、HED、RjL、LM、YR、およびHWは、この作業に等しく貢献した。AAは保証人である。
補足資料
付録A:参加者プロフィール、症状情報
社会経済状況
3084人(82.0%)の参加者が調査時点での収入を報告した。米国、英国、カナダの参加者の大多数は中・上位中所得者層に属しており、米国の参加者の51.0%が年収85,000ドル以上、22.5%が年収150,000ドル以上であった。一方、他国からの調査参加者の25.0%が年収2万ユーロ未満、51.1%が年収4万ユーロ未満と回答している。
図S1. 国別の所得階層
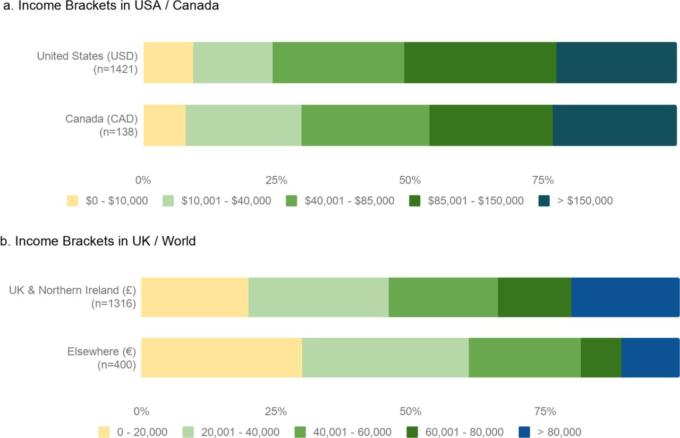
重ね棒グラフは、上位国と世界各国の参加者の所得階層を比較したものである。aとbでは所得ブラケットが異なることに注意
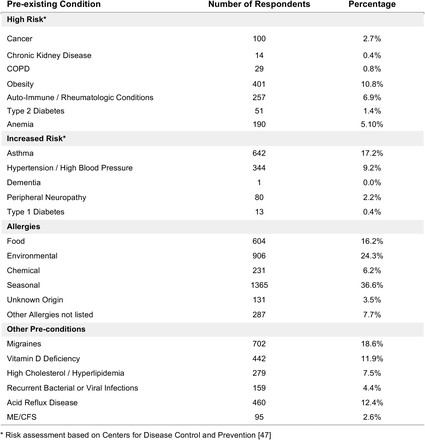
既往症
ほとんどの患者(83%)が少なくとも1つの既往症を報告した。最も多く報告された既往症は、季節性アレルギー(36.3%)環境アレルギー(24.1%)片頭痛(18.7%)喘息(17.1%)であった。その他、注目すべき疾患としては、酸逆流(12.2%)過敏性腸症候群(12.9%)ビタミンD欠乏症(11.8%)肥満(10.7%)高血圧(9.1%)高脂血症(7.4%)筋痛性脳脊髄炎・慢性疲労症候群(2.5%)などが挙げられた。米国では喘息の有病率は7.7%である。このコホートは米国の人口を代表するものではないが、喘息の有病率(17.07%)には注目すべきである。
表S1. 回答者が報告した既往症
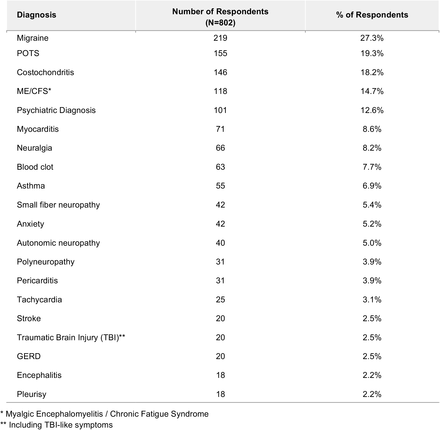
急性期以降の診断
1146 名(30.5%)が発症後に診断を求めた。802 名の回答者が下の表に記載されている以下の診断のいずれかを受けた。さらに、197人の回答者がウイルス後疲労、ウイルス後症候群、ウイルス後炎症、ウイルス後COVID疲労症候群、またはウイルス後コービッド症候群の診断を受けており、Long COVIDとは異なる診断がなされていることが示唆された[3,7]。
テキスト入力では、一部の回答者が診断を受けることの困難さを文書化しており、その理由は、専門家へのアクセスの欠如、検査の予定と実施を待つこと、医療提供者が症状を不安として却下することなど多岐にわたっていた。
表S2.発症後に回答者が報告した診断
アンケート配布
回答者の大半は、Body Politic COVID-19 Slackサポートグループ、FacebookのLong-COVIDサポートグループ、FacebookのLong-COVIDファイターズサポートグループからの回答でした。さらに、調査は、#ApresJ20(フランス)Long-COVIDSOS/Long-COVIDインターナショナル、Apuakoronaan(フィンランド)COVID Persistente Espana、COVID-19 Persistent Madrid、Long-COVIDACTS(スペイン)Long-COVIDイタリアを含む国際的なアドボカシーグループと共有された。その他の支援グループには、Pós-COVID-19(ブラジル)Covid Survivor Indonesia、Young Covid Survivors、Black COVID-19 Survivors、COVID-19 Vi som är drabbade(スウェーデン)BIPOC Women Covid Long Hauler Support Group、およびSurvivor Corpsが含まれている。また、Instagram、Twitter、Redditなどの他のソーシャルメディアでも共有され、非営利団体や相互扶助団体とも共有された。さらに、Body PoliticとPatient-Led Researchチームの電子メールメーリングリストでも共有され、15,774人以上の連絡先に到達した。
症状のカテゴリー
症状は、どの臓器・系で現れるかを考えると、以下のように10のカテゴリーに分類される。
- 全身性:疲労、体温、脱力感、潮紅、発汗に関連する症状、および労作後の倦怠感
- 神経精神医学 – 評価された神経精神症状の数と有病率のため、それらは以下の9つのサブカテゴリーに分類され、別々に図示されている。
- 認知機能
- メモリ
- スピーチと言語
- 神経感覚
- 睡眠
- 頭痛
- 感情と気分
- 味と香り
- 幻覚
- 循環器:心拍数、動悸、血圧(さらなる分析からは除外、補足図S4参照)目に見える静脈の膨らみ、血栓、胸部の痛み/灼熱感
- 皮膚科:皮膚や爪のかゆみ、発疹、明らかな変化
- 消化器系。胃腸の不調、腸の過敏感、食欲に関連した症状
- 肺および呼吸器-呼吸、咳、くしゃみ、酸素飽和度に関連する症状を含む(さらなる分析から除外、補足図S4参照)。
- Head, Ear, Eye, Nose, Throat (HEENT):目、耳、鼻、口、のど、顔面の麻痺やしびれなど、目、耳、鼻、口、のど、顔に関連する身体的・感覚的な症状。頭痛は神経精神医学のカテゴリーに含まれる。
- 生殖・泌尿・内分泌:月経や月経不足に関する症状、男性の生殖機能に関する症状、口の渇きや排尿機能に関する症状、低血糖や高血糖に関する症状(更なる分析からは除外。
- 免疫学的・自己免疫学的:新たな免疫反応と高まる免疫反応
- 筋骨格系:胸の締め付け感や筋骨格系全体の痛みや痛み
感覚運動の症状-体の一部に影響を与える
それぞれの症状について、参加者に身体の患部を記入してもらい、自然言語処理を行い、症状ごとに患部の上位4か所を特定した。
表S3. 感覚運動症状の影響を受けた身体の部位トップ4

付録B:参加者からの引用
認知機能障害と記憶喪失
“母が今飲んでいる薬を飲むのを 手伝ってくれるようになった” “哺乳瓶を手にしてすぐに飲んだかどうか思い出せないから”
“住宅ローンの申請書に記入しようとしていたが 家賃を覚えていなかった 私は£3750月を入れた。私のパートナーは、いいえ、それは£1375だと言った。だから私は£13750を入れた。私のパートナーはノーと言ったので、私は数回以上試してみた – 私はちょうど数字を推測していた”
“おしっこをするためにトイレに座っていて、本当にそこにいるのか、自分やベッドにおしっこをするつもりはないのかを考えるために、一瞬立ち止まった”
“3月、4月の最終週まで何をしていたか覚えていない ほとんど何も予定が入っていなかった。”何をしたか覚えていない”
“ガスコンロに食べ物を置いて 1時間以上も歩き続けた” “タバコを吸っている時だけ気がついた”
“仕事の打ち合わせのような日常を忘れて”
“運転中に道に迷った感じがして、車で帰れるようにGPSで自分の位置を探して停車しなければならなかった。”何百回も通ったルートだ”
“勘違いしている
“複数の思考回路を保持することはできない[…]私は植物に水を与えなければならないと自分に言い聞かせた場合、私は別の考えが私の心に来る前にそれをしなければならない、そうでない場合、私は忘れてしまうからである。
“映画やテレビでは筋が通らないし 書き留めないといけないし メモを見るのを忘れないようにしないといけない”
“何度も電話を切らなければならなかった” “話者の話が理解できなくなったし、相手との意思疎通もできなくなったからだ”
“ニューヨークタイムズのクロスワードパズルを 毎日やっていたが” “今はミニパズルすら 手に負えない”
“複雑な文章を読むことに集中できず 疲れてしまう”
“私は失読症になっていたことがわかった – その時にそれが起こっていたことを知ってた – 単語の綴り方を覚えていなかった – また、私は文章から単語を欠落させ、時々意味のないものを書いていることがわかった”
仕事への影響
“6月に数週間、ある時期に仕事をしていたが、数分後にやめてしまった(電話での会話が脳天気で処理できない/めまいを感じる/話すことで息が重くなる)”
“ブレインフォグで数ヶ月間働けなかった。先週、時間短縮で復帰することになっていたが、代わりに辞職した。私は辞職した。私は[….]のディレクターとして、ちょうど[….]年以上働いてきた。”
“まだ療養中。無給で、短期障害を拒否された。
“私は仕事中毒から、全く仕事中毒ではない状態になった。これは私の正反対である。私は自分がどんな人間になってしまったのかわからない。
“私はあまりにも早く仕事に戻ったので、しなければよかったと思っている。最終的には、雇用主のサポートを受けて、7月と8月に5週間の休暇を取らなければならなかった。これはとても助かった。今、仕事に復帰して5週間が経ちましたが、症状はある程度悪化している。”
“私は2週間の休みを取らなければならず、4週間は自宅で仕事をしなければならなかったが、雇用主がそれ以上の時間を与えてくれないので、熱を持って2週間復帰しなければならなかった[…]”
“私は時間を減らすか、在宅勤務を増やすように頼んだが、それは拒否された。”
“私は自宅で仕事をしている。正式に時間を減らしたわけではないが、上司は柔軟に対応してくれて、必要な時には休むように勧めてくれた。
“私は自宅で仕事をしながら仕事を続けることができたが、もしそうでなかったら、私は間違いなく全く仕事ができなくなっていたことを認めなければならない。ほとんどの日は寝室から出るのがやっとである。”
“私はCOVID後、より柔軟な時間帯(リモートワーク)が必要になった。そうすれば、一日中必要に応じて休むことができる。この時点で対面での仕事に戻るとしたら、時間を大幅に減らすことになるだろう」。
図S2. 経時的な症状の正規化された確率
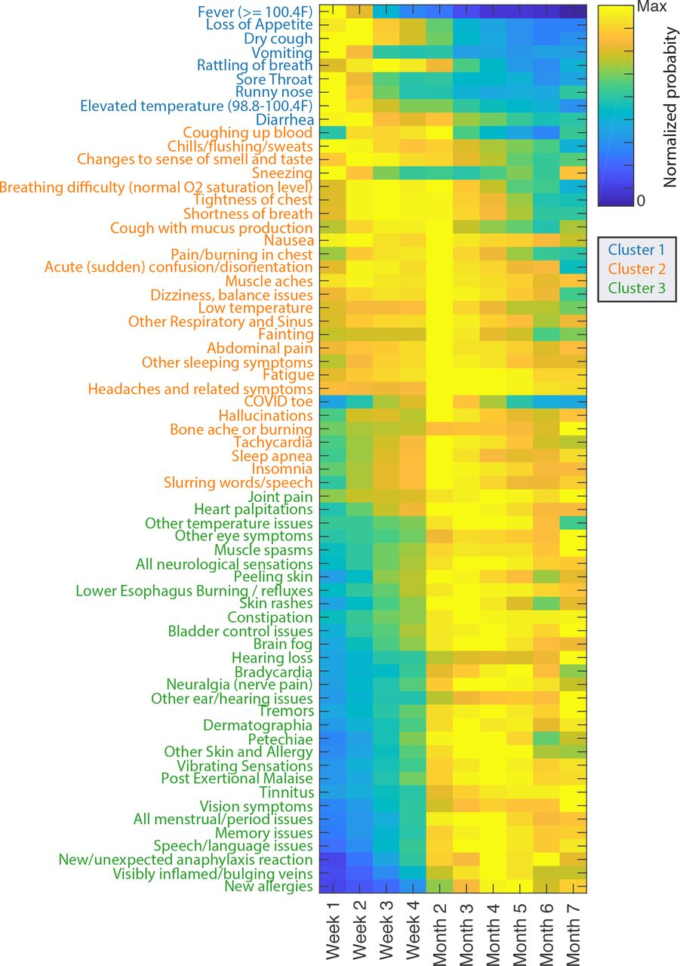
ヒートマップは、1週目から7ヶ月目までの各症状の正規化された確率を示している。行は、類似した形状が隣接しているような時間経過形状の類似性を捉えるために、多次元スケーリングを用いてソートされている。
図S3. 回答者の4.4%での症状断絶
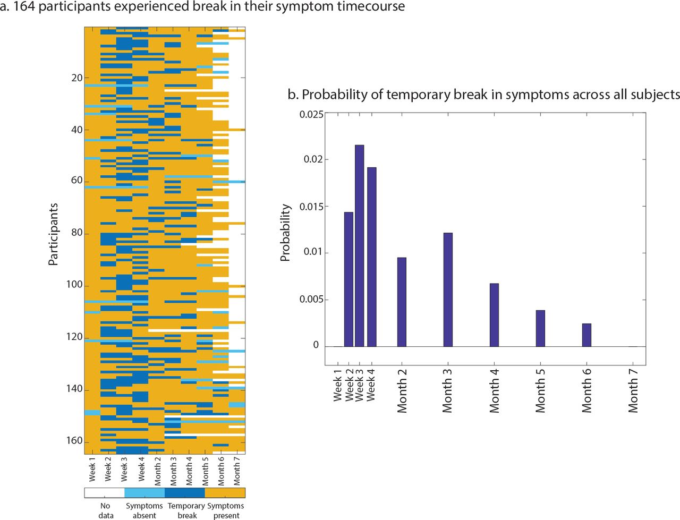
3762人の被験者のうち164人(4.4%)に、症状の一時的なブレークがあったが、それは解決したものに限定されている(最初の4週間と、7ヶ月目までの各月の1データポイント)。黄色は「症状あり」を示し、紺色は「一時的な断絶」を示しており、これは2つの「症状あり」の間の窓として定義されている。水色は「症状がない」ことを示している。つまり、症状のない時間点で、その片側だけに「症状がある」ことを示している(前か後か)。水色は、まだ始まっていない症状や、調査で聞かれていない症状を示している。また、症状が回復してきたことを示したり、症状が報告されていないことを示したり、最後に起こることもある。右のプロットは、すべての患者に渡って一時的な中断(濃い青)の確率を示している。
図S4. 主要分析から除外された症状の有病率
8つの症状が除外されたのは、その測定には多くの参加者が利用できなかったであろう特殊な機器や検査を必要としたためである。除外された症状には、高血圧、低血圧、血栓症、発作(確定または疑われる)低酸素濃度、高血糖、低血糖が含まれた。