A Simple, Home-Therapy Algorithm to Prevent Hospitalization for COVID-19 Patients: A Retrospective Observational Matched-Cohort Study
www.medrxiv.org/content/10.1101/2021.03.25.21254296v1
この論文はプレプリントであり、査読を受けていない(これはどういう意味ですか?この論文は、まだ評価されていない新しい医学研究を報告しているため、臨床診療の指針として使用すべきではない。
概要
背景
初期コロナウイルス感染症2019(COVID-19)の患者の回復を促進し入院を防ぐために、病態生理学的および薬理学的根拠に基づいて実施される効果的な在宅治療アルゴリズムは、患者と医療システムに大きな意味を持つ。
方法
この学術的マッチドコホート研究では、提案された推奨アルゴリズムに従って2020年10月から 2021年1月の間にかかりつけ医が自宅で治療した連続した同意を得た軽度のCOVID-19患者90人の転帰と、年齢、性別、併存疾患をマッチさせて他の治療レジメンを受けた患者90人の転帰を比較した。主要アウトカムは、主要症状が消失するまでの時間。副次評価項目は、入院の予防など。解析はintention-to-treatで行った。
結果
すべての患者が完全寛解を達成した。主要症状が消失するまでの期間(中央値[IQR])は、「推奨」スケジュールのコホートでは18[14-23]日、マッチさせた「対照」コホートでは14[7-30]日であった(p=0-033)。その他の症状は、「推奨」群の方が「対照」群よりも低い割合で(それぞれ23-3%対73-3%、p<0-0001)短い期間で持続した(p=0-0107)。入院したのは「推奨」コホートでは2名で、対照コホートでは13名(14-4%)であった(Log-rank検定、p=0-0038)。予防アルゴリズムは、入院日数と累積費用を90%以上削減した(それぞれ481日から44日、296.000ユーロから 28.000ユーロ)。1つの入院イベントを防ぐためには、1.2人の患者を治療する必要があった。
解釈
早期在宅治療アルゴリズムを実施しても,COVID19 の主要な症状からの回復を早めることはできなかったが,入院のリスクとそれに関連する治療費をほぼ排除することができた。
本研究以前のエビデンス
PubMedおよびCochrane Libraryで、”2019-nCoV” or “SARS-CoV-2” or “COVID-19” and “early” or “outpatient” or “treatment” or “home “の検索語を用いて、2021年3月19日までにあらゆる言語で発表された査読付き論文を検索した。検索の結果、外来でのCOVID-19の初期の軽度の症状を対象とした治療レジメンの有効性を評価した無作為化臨床試験または観察研究はなかった。
本研究の付加価値
本研究では、完全にアカデミックな観察型マッチドコホート研究において、軽度のCOVID-19患者90名を対象に、家庭医が病態生理学的・薬理学的根拠に基づいて提案した推奨アルゴリズムに従って早期に在宅治療を行うことで、年齢・性別・併存疾患をマッチさせた90名の患者が他の治療レジメンを受けた場合と比較して、発熱、呼吸困難、筋骨格系の痛み、頭痛、咳などの主要症状の消失に必要な日数が少ないことを明らかにした(主要アウトカム)。それにもかかわらず、提案された推奨アルゴリズムに従ったCOVID-19患者の在宅治療が、「対照」コホートの他の治療法と比較して、入院のリスクを有意に減少させたことは注目に値する。入院日数と関連する治療費は、「推奨」コホートでは「対照」コホートに比べて90%以上減少した。1件の入院イベントを防ぐためには、わずか1.2人の患者を推奨アルゴリズムにしたがって治療する必要があった。また、「推奨」コホートでは、「対照」コホートに比べて、異嗅症や年齢障害・味覚障害などの症状の持続性が低く、持続期間も短いことがわかった。
入手可能なエビデンスの意味
COVID-19の初期の軽度の段階で提案されたシンプルな治療アルゴリズムを実施することで、疾患の進行を防ぎ、入院の必要性を抑える可能性があるという知見は、患者と医療従事者にとって大きな意味を持つと考えられる。実際、COVID-19の悪化による入院を防ぐことは、命を救うだけでなく、治療費の大幅な削減や、パンデミックの影響で過重な負担を強いられている医療システムの合理化にも貢献すると考えられる。ただし、入院期間は本試験の副次的な結果であり、偶然の発見の可能性も絶対に排除できない。したがって、今回観察された入院患者数の減少は、この結果に対する治療効果を検証することを主な目的とした前向き試験の確固たる背景となりうる、仮説を生み出す発見と考えるべきである。
はじめに
新たに認識されたCOVID-19は 2019年後半に世界的に急速に広まり、パンデミックの規模に達した重症呼吸器症候群新型コロナウイルス(SARS-CoV-2)を原因としている1。SARS-CoV-2感染症の臨床スペクトラムは幅広く、無症候性感染、軽度の上気道疾患と軽度の肺外症状、呼吸不全や死を伴う重度のウイルス性肺炎を含む2,3。このパンデミックによる世界的な死亡者数の増加を受けて1,昨年は、入院中の重症患者の命を救うための薬剤や生物学的治療法の開発、およびワクチンの開発競争が繰り広げられた4,5。それにもかかわらず、重症患者の入院・死亡数を減らし、病院の限界を超えないようにし、医療従事者の莫大な治療費を大幅に削減するためには、8プライマリ・ケア医や在宅のCOVID-19患者の初期の軽度の症状にも注目することが重要だ。
他の急性ウイルス感染症と同様に、COVID-19の治療を早期に開始することで、臨床転帰が改善される可能性がある9。COVID-19については、ほとんどのプライマリ・ケア医が、自分の判断に従って、経験/専門知識に基づいて最も適切と思われるさまざまな治療レジメンで患者を初期治療している。私たちは最近、COVID-19で推奨されているクラスの薬剤のそれぞれについて、病態生理学的・薬理学的根拠と有効性に関する利用可能な臨床証拠に基づいて、自宅でどのように患者を治療しているかについてのメモを発表した10。これは、抗炎症剤、特に比較的選択性の高いシクロオキシゲナーゼ-2(COX-2)阻害剤11から構成されており、症状が出始めたごく初期の段階で、鼻咽頭ぬぐい液よりも前に投与することで、ウイルス感染に対する宿主の過剰な炎症反応を抑えることを目的としたアプローチです10。他にも、コルチコステロイド12についても同様の議論があり、二次感染やその他の合併症のリスクについても言及している。
さらに、COVID-19患者は血栓塞栓症のリスクにさらされており、禁忌でない限り、抗凝固剤による予防が推奨されている13,14。しかし、COVID-19患者を対象に、自宅での初期症状を対象としたさまざまなレジメンの効果を比較する無作為化臨床試験はこれまでに行われていない。そこで我々は,この方法を用いて,提案されている推奨事項10に基づく治療パラダイムに従って家庭医が在宅治療を行ったCOVID-19患者のコホートと,他の治療法で治療を行った同様の患者のコホートの結果を比較する,レトロスペクティブな観察型マッチドコホート研究を行った。
対象者および方法
研究デザインと参加者
本研究は、COVID-19患者の2つのマッチしたコホートを対象としたレトロスペクティブな観察研究である。「推奨スケジュール」コホートには 2020年10月から 2021年1月の間に、公表されている推奨案10,17に従って家庭医が自宅で治療した患者90人が含まれた。ベルガモ、ヴァレーゼ、テラモの各県の家庭医が参加し、提案された推奨事項に従っており、患者の参加を得て本研究への参加に関心を示した。彼らは、推奨される治療アルゴリズム(補足方法を参照)を、症状の発症時または発症後数日以内に適用した。医師は、患者が署名した同意書を回収した後、オンラインアンケートに回答してもらった。このため、患者は医師から本研究の目的と設計に関する詳細な情報を受け取った。質問票には、観察研究の主要目的、副次的目的、安全性に対処するために関連するCOVID-19の症状・病気の結果に関する情報が含まれてた。試験コーディネーターであるIstituto di Ricerche Farmacologiche Mario Negri IRCCSは、オンラインの機関メディアを通じて本プロジェクトを推進した。COVID-19の初期の軽度の症状があり、鼻咽頭ぬぐい液の結果が出ている場合はその結果を待たずに推奨される治療を開始した成人の男女(18歳以上)が参加対象となった。ファミリードクターの評価によると、発症時に重度のCOVID-19症状があったため、すぐに入院が必要だった被験者は除外した。
年齢、性別、併発疾患(高血圧、糖尿病、心血管疾患、肥満、慢性腎臓病)発症時の症状が一致し、「COVID-19の感受性と重症度に影響を与える遺伝的要因に関する研究」(ORIGIN研究)に登録され、家庭医が必ずしも勧告で提案されたものとは異なる薬物療法で自宅療養していた90名のCOVID-19患者を対照とした。このコホートでも、発症時に重篤な症状があり、家庭医の判断で直ちに入院が必要とされた人は含まれていない。ORIGINは、Istituto di Ricerche Farmacologiche Mario Negri IRCCSが実施している大規模な研究で、ベルガモ県に住むCOVID-19患者の集団における個人間の遺伝的特徴の違いが、観察されたSARS-CoV-2ウイルス感染に対する反応の違い、ひいては疾患の臨床的特徴の違いを説明できるかどうかを調査することを目的としている(ClinicalTrials.gov; NCT04799834)。ORIGINは、他の種類の情報の中から、「推奨スケジュール」コホートの解析に予定されているすべての臨床情報を収集している。これまでに5000人以上の同意を得た被験者がORIGIN試験に参加している。
COVER試験は、イタリアのIstituto Nazionale per le Malattie Infettive Lazzaro Spallanzani(ローマ)に設置されたCOVID-19試験全体の集中倫理委員会により承認され(Parere n° 263, January 31, 2021)ClinicalTrials.gov(NCT04794998)に登録されている。COVERの参加者は全員、書面によるインフォームド・コンセントを得て試験に参加した。
アウトカムと定義
主要評価項目は、提案された推奨治療またはその他の治療レジメンを開始してから主要な症状が消失するまでの期間(日数)とした(完全寛解までの期間)。”完全寛解」とは、発熱、呼吸困難、SpO294%以上、咳、鼻炎、疼痛(筋肉痛、関節痛、胸痛、頭痛、咽頭痛)めまい、吐き気、嘔吐、下痢などの主要症状が完全に回復し、シックサ症候群や目の充血も見られない状態と定義した。
副次評価項目は以下の通り。1) 2つの治療群における症状の発現から抗炎症療法の開始までの日数 2)提案された治療法を採用したコホートにおけるアルゴリズムの遵守(推奨スケジュールの遵守、1日の薬剤投与量、治療期間と定義)。3)2つの治療群における、上記の定義に基づく完全寛解率 4)2つのコホートにおいて、非常に軽度の症状が持続する寛解率。これは「部分寛解」と呼ばれ、COVID-19の主要な症状は回復したが、無嗅覚、加齢臭/味覚異常、食欲不振、疲労感などの症状が持続する場合と定義された。また、これらの症状が持続している期間(「完全寛解」後30日未満、30~60日、60日以上)を評価した。5)2つの治療コホートにおいて、入院を必要とする重度の呼吸困難で悪化した患者の割合。
年齢、性別、COVID-19重症化のリスクを高める可能性のある併発疾患など、ベースラインの潜在的な交絡因子をあらかじめ定義した18-20。
さらに,投与した治療法に関連する重篤な有害事象(SAE)および非重篤な有害事象(AE)を評価した。観察された事象の重症度/非重症度および治療との因果関係は、患者を担当する家庭医が判断した。
サンプルサイズと統計解析
最近発表された研究21の結果を踏まえ、COVID-19の患者集団の特徴を考慮して、「対照コホート」では症状の消失までの期間(完全寛解までの期間)が長く、20日(SD:10日)と予想し、「推奨スケジュール」コホートでは15日に短縮されると仮定した。上記の仮定のもと、各群86名(合計172名)のサンプルサイズで、母平均の差がμ1 – μ2 = 20 – 15 = 5日、両群の標準偏差が10日、有意水準(α)が0.05の場合に、両面2標本の等分散t検定を用いて、等平均の帰無仮説を棄却する検出力が90%となる。20%の脱落率を考慮して、1グループあたり108人(つまり合計216人)を対象とした。
「推奨スケジュール」と「対照」のコホートは、ベースラインにおいて十分に比較可能であると予想された。しかし、2つのグループ間でマッチングが行われた。22 スコアは、少なくとも以下のベースライン変数(年齢、性別、併存疾患、発症時のCOVID-19症状)を考慮したSASプロシージャー「傾向スコア」を用いてロジスティック回帰で構築した。連続変数は記述統計学的に分析され、平均値(SD)または中央値(IQR)で報告された。ベースラインに対するグループ内の変化は、必要に応じてペア t 検定または Wilcoxon signed-rank 検定を用いて分析した。生存率データについては、Log-rank 検定を用いた。主要評価項目については、p値0.05を統計的有意性とした。5つの副次評価項目については、ボンフェローニ調整後のp値0.01を用いた。
資金提供者の役割
本研究の一部は,Fondazione Cav.Lav.からの寛大な寄付によって支えられている.Lav. Carlo Pesenti(Bergamo – Italy)からIstituto di Ricerche Farmacologiche Mario Negri IRCCSへの寛大な寄付により一部支援された。Fondazione Cav. Lav. Carlo Pesentiは,研究デザイン,データの収集・分析・解釈,報告書の執筆,および論文投稿の決定には一切関与していない。すべての著者は、本研究のすべてのデータにアクセスし、出版物への投稿に責任を持つ。
研究結果
2020年10月から 2021年1月の間に、このレトロスペクティブ研究への参加に関心を示した7人の家庭医が、COVID-19の初期症状を持つ連続した90人の同意者を報告し、提案された推奨事項に従って自宅で治療を行った(「推奨」コホート)10。これらの人は全員、鼻咽頭スワブが陽性でSARS-CoV-2感染が確認されていた。ORIGINデータセットから特定された90人のうち、年齢、性別、主な併発疾患をマッチさせた人(「対照」コホート)のうち、88人が2020年3月から5月にかけてCOVID19を発症し 2020年10月と2021年1月に2人が発症した。全員が鼻咽頭ぬぐい液または血清検査で確認されたCOVID-19症例で、家庭医が専門知識・経験に基づいて最も適切と思われるレジメンで自宅で治療した。どちらのコホートも女性がやや多く(56~7%)年齢層も41~65歳の人が多く、同程度でした(表1)。同様に、併発疾患の分布も2つのグループ間でバランスが取れており、「推奨」コホートでは「対照」コホートに比べて高血圧や慢性腎臓病の患者が若干多かった。発症時の症状で最も多かったのは、筋骨格系の痛み(91-1%対83-3%)と発熱(80-0%対78-9%)で、次いで疲労(73-3%対76-7%)咳(60-0%対45-6%)頭痛(56-7%対41-1%)が両コホートで続いた(表1)。推奨群では、発症時に鼻炎を発症した患者が多く(26-7%対8-9%、p=0.003)対照群では、下痢(14-4%対30-0%、p=0-019)と呼吸困難(20-0%対36-7%、p=0-02)が有意に高かった。また、「推奨」コホートでは、症状が出てから平均して4~5日後に呼吸困難が生じた。
表1 2つの治療コホートにおけるCOVID-19疾患に関連する人口統計学的および初期症状
原文参照
主要評価項目
推奨」コホートにおける主要症状の消失(完全寛解)までの期間(中央値)は18日[IQR:14~23]で、マッチさせた「対照」コホート(14日、IQR:7~30)よりもわずかながら有意に長かった(p=0~033)(図1 A)。完全寛解までの期間は、2つのコホートの女性(中央値[IQR]、「推奨」コホート:18日[14-23]、「対照」コホート:15日[8-30]、p=0-116)と男性(中央値[IQR]、「推奨」コホート:16日[12-23]、「対照」コホート:10日[6-30]、p=0-128)で同程度であった(図1B)。同様に、65歳未満の患者の完全寛解までの期間についても、2つのコホート間で有意な差はなかった。しかし、高齢者(66歳以上)については、「推奨」コホートの方が「対照」コホートよりも、寛解までの時間(中央値)が有意に長かった(図1C)。
図1 完全寛解までの期間
原文参照
2つの治療コホートにおける完全寛解までの期間(主要アウトカム、パネルA)性別による2つの治療コホート(パネルB)年齢層による2つの治療コホート(パネルC)。データは中央値と四分位範囲。灰色のヒストグラムは推奨治療コホート、白色のヒストグラムは対照コホート。グループ間の差は,Mann-Whitney検定で評価した。
副次評価項目
推奨」コホートでは90例中2例(2-2%)が入院したのに対し、「対照」コホートでは90例中13例(14-4%)が入院した(図2A)。推奨」コホートでは、1名の患者が間質性肺炎のために入院した(表2)。しかし、この患者は主治医に連絡する前に自宅で自発的にパラセタモールの服用を開始しており、これはプロトコル違反と考えなければならない。このコホートの他の患者は、COVID-19症状が完全に寛解し、SARS-CoV-2の鼻咽頭ぬぐい液が陰性になってから 11日後に、右前頭葉外傷の数日後に発症した呼吸困難のために入院したが、失神後のエピソードでは肺塞栓症が記録されていた(表2)。対照群では、間質性肺炎による呼吸困難で入院した患者ばかりでした(表2)。イベント発生率は、「推奨」コホートの方が「対照」コホートよりも有意に低かった(Log-rank検定、p=0-0038)(図2A)。入院日数の中央値[IQR]は、「推奨」コホートの方が「対照」コホートよりも数値的に低かった(22.0日[7.0-37.0]対32.5日[15-0-56.5]、p=0.465)(表2)。また、ICU、サブ集中治療室、一般病棟での累積滞在日数は、「推奨」コホートではそれぞれ11日、1日、32日、「対照」コホートでは104日、13日、364日であった(図3A)。したがって、全体としては、「推奨」コホートでは入院日数が44日しかなかったのに対し、対照群では481日(9.1%)であった。同様に、累積入院費は、対照群の296,243ユーロ(9.6%)に対し、28,335ユーロであった(図3B)。1つの入院イベントを防ぐために在宅治療アルゴリズムで治療する必要がある患者は、わずか1.2人[95% CI: 1.1~1.3]であった。
表 2. 2つのコホートにおける入院患者の臨床経過
原文参照
図2.入院に関するKaplan-Meier曲線
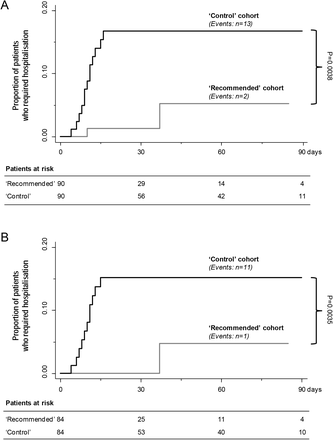
Kaplan-Meier曲線は、2つの治療コホートで入院を必要とした患者の割合(パネルA)と、「推奨」コホートでかかりつけ医に連絡する前に自発的にパラセタモールによる治療を開始した患者と、「対照」コホートで関連するマッチした患者を除外した後の割合(パネルB)を示している。灰色の線が推奨治療コホート、黒の線が対照コホート。グループ間の差は、Log-rank検定で評価した。
図3.2つの研究コホートにおける累積入院日数と関連費用。
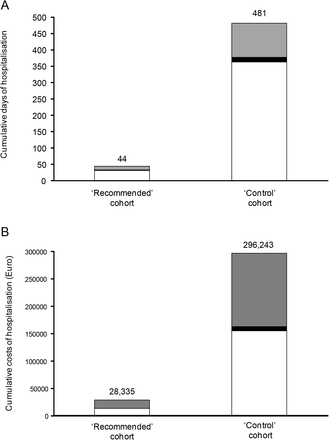
「推奨治療」コホートと「対照」コホートにおける累積入院日数を、通常の病棟(白)亜集中治療室(黒)集中治療室(灰色)での入院別に示した(パネルA)。普通病棟(白)亜集中治療室(黒)集中治療室(灰色)での入院に応じた、「推奨」治療群と「対照」群の入院費用の累積(パネルB)。
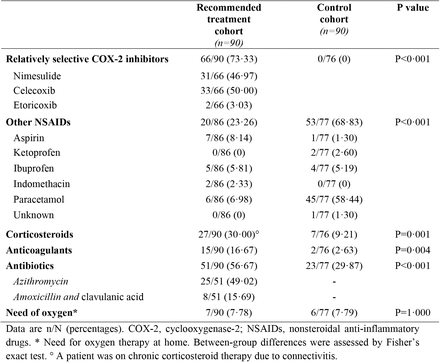
「推奨」コホートでは、90例中66例に比較的選択性の高いCOX-2阻害剤(nimesulideまたはcelecoxib)が投与された(表3)。20人の患者には、アスピリン(n=7)を含む他のNSAIDが投与された。13人の患者がイブプロフェンやインドメタシン、アセトアミノフェン(パラセタモール)を処方されており、推奨される抗炎症レジメンの非遵守率はコホート内で14-4%となった(表3)。一方、「対照」コホートでは、比較的選択性の高いCOX-2阻害剤の投与を受けた患者はおらず、アスピリンの投与を受けたのは1人だけでした(表3)。さらに、このコホートでは、ほとんどの患者がパラセタモール(n=45)で治療を受け、残りはケトプロフェンまたはイブプロフェンで治療を受けてた。また、「推奨」コホートでは30%、「対照」コホートでは9~2%の患者にコルチコステロイドが投与された(p=0~001)(表3)。抗生物質(p<0-001)および抗凝固剤(p=0-004)を処方された患者は、「推奨」コホートの方が「対照」コホートよりも多かった(表2)。抗生物質の投与については、「推奨」コホートでは、治療を受けた患者の49%にアジスロマイシンが、15~7%にアモキシシリン/クラブラン酸が投与された。推奨群では7人、対照群では6人の患者が、酸素飽和度の低下や、呼吸困難や喘ぎが初めて起こったときに、自宅で緩やかな酸素供給を必要とした(表3)。
図 3. 2つの研究コホートにおける家庭での治療
入院に関する感度分析では、「推奨」コホートのかかりつけ医に連絡する前に自発的にパラセタモールによる治療を開始した患者と、それにマッチした「対照」コホートの患者を除外した上で、分析を繰り返した。intention-to-treat解析と同様に、イベント発生率は、「推奨」コホートの方が「対照」コホートよりも有意に低かった(Log-rank検定、p=0-0035)(図2B)。
「推奨」コホートでは、COVID-19の症状が発現してから中央値で2日[IQR:1〜3]以内にNSAIDsによる抗炎症治療を自宅で開始した。いずれのコホートでも、すべての患者が主要症状の消失と定義される完全寛解を達成した(表4)。それにもかかわらず、アノスミア(嗅覚脱失)、アゲハ、食欲不振、疲労感などの症状が持続した患者の割合は、「推奨」コホートの方が「対照」コホートよりも低かった(それぞれ23-3%対73-3%、p<0-0001)。特に、これらの症状が30日未満または60日以上継続した患者のサブグループで、この有意差が認められた(表4)。
表4 副次評価項目
原文参照
考察
本研究では、COVID-19患者を家庭医が提案された推奨レジメンに従って自宅で早期治療することにより、家庭医の判断に従って自宅で治療を受けた「対照」コホートの患者と比較して、重症化による入院の必要性(臨床的に最も重要なアウトカム)をほぼ完全に防ぐことができることがわかった。これにより、入院日数と治療費が90%以上削減された。初期の在宅治療レジメンの違いがごくわずかであったことを考慮すると、在宅治療アルゴリズムの費用対効果は非常に大きなものであった。これは、1つの入院イベントを防ぐために必要な患者数がわずか1.2人という結果と一致している。本研究では、主要評価項目である症状の完全寛解までの期間について、有意な治療効果は検出されなかったが、「推奨」コホートでは、「対照」コホートに比べて、発熱、筋骨格系の痛み、頭痛、咳などの主要な初期症状の寛解に至るまでに数日を要したことは注目に値する。また、異臭や年齢性障害、味覚障害などの症状は、「推奨」群の方が「対照」群よりも頻度が低く、持続期間も短かった。入院リスクに対する治療効果が、罹患期間に対する治療効果とは異なる理由は、推測の域を出ない。一つの妥当な説明は、我々は疾患を変える治療法をテストしているのではなく、異なる対症療法を比較しているということである。言い換えれば、初期の在宅治療レジメンは、疾患の持続期間には大きな影響を与えないが、疾患の表現型には影響を与え、その結果、入院の必要性が著しく減少した。この時期は、医療制度が限界に達しており、利用可能な資源が限られていたため、すべての患者が病院にたどり着けなかった可能性があるからである。したがって、ガイドラインに沿って自宅療養を行った患者の入院率が低かったのは、病院へのアクセスが限られていたことが原因とは言えない。
治療推奨案の柱は、
- 自宅での軽度・中度の症状が出た時点で介入する、
- 鼻咽頭ぬぐい液の結果を待たずに、かかりつけ医に連絡した後、できるだけ早い段階で治療を開始する、
- 禁忌でない限り、特定の非ステロイド性抗炎症薬に頼る、
の3つである。実際、SARS-CoV-2に最初に感染してから、患者は通常、平均して5~6日以内に炎症プロセスを示す症状を発症する。23 SARS-CoV-2感染の発症メカニズムに関する洞察は、組織内の白血球浸潤、マクロファージの活性化、広範な内皮損傷、補体誘発性血液凝固、全身性微小血管障害などを特徴とする炎症性過敏反応が、疾患の進行に重要な役割を果たしていることを強調している24。COVID-19の重症例への進行を支えているのは、ウイルスそのものではなく、この炎症性亢進反応であることを示唆する証拠が増えており、炎症性サイトカインとマクロファージは、このプロセスの開始と伝播に不可欠であると思われる24。そのため、COVID-19の初期症状にはNSAIDsの使用が推奨されている。NSAIDsの最も特徴的な作用機序は、プロスタグランジンH合成酵素1および2(COX-1およびCOX-2とも呼ばれる)のシクロオキシゲナーゼ(COX)活性を阻害することである25。ある薬剤のCOX-2選択性は、全血試験においてCOX-1およびCOX-2酵素を50%阻害するのに必要な相対的な薬剤濃度に関連する連続変数である25。セレコキシブがA型インフルエンザ感染マウスの気管支肺胞洗浄液中のサイトカインレベル(TNF-α、G-脳脊髄液、IL-6)を低下させたという実験的証拠26と、このコキシブとニメスリドのCOX-2選択性の重複が、COVID-19の初期症状に対して、禁忌でなければ自宅での治療にこの2つの薬剤を推奨する根拠となった。
この推奨に対するアドヒアランスは、「推奨」コホートでは73〜3%と高かった。逆に、「対照」コホートでは、COX-2阻害剤を投与された患者は一人もおらず、ほとんどの患者が、非常に穏やかな抗炎症作用を持つパラセタモールを投与されていたことがわかった27。パラセタモールは、COVID-19患者の痛みや発熱の早期管理に、安全で推奨できる代替薬として提案されている。しかし、パラセタモールは、ごくわずかな抗炎症剤であるだけでなく、比較的低用量で投与した場合、血漿および組織中のグルタチオン濃度を低下させるため、最近の仮説通り、COVID-19を悪化させる可能性があることを考慮する必要がある28。選択性の低いCOX-2阻害剤で見られる消化管毒性を抑制するためには、COX-2をより選択的に阻害することが望ましいのであるが、医師は、NSAIDsの使用が心血管イベントの発生率を高めるという知見を知っているかもしれない29。しかし、「推奨」コホートにおいて、nimesulideまたはcelecoxibによる治療は安全かつ良好な忍容性を示し、心窩部痛を訴えた患者は1名のみであった。このことは、このコホートでアスピリンの使用率が低かったことの説明になるかもしれない。提案された推奨事項によると、アスピリンは、毒性の兆候やこれらの薬剤の禁忌が家庭医に知らされたときに、ニメスリドやセレコキシブの代替治療として投与されるべきである。それにもかかわらず、アスピリンは、慢性安定狭心症患者の血漿中の炎症性サイトカイン濃度を低下させ31,さらには気道のRNAウイルスに対する抗ウイルス活性を有することが示されていることから、家庭でのCOVID-19の代替治療の可能性がある32。本薬の治療効果は、COVID-19で入院した成人患者412名を対象としたレトロスペクティブコホート研究の結果からも裏付けられており、アスピリン投与は、機械的換気、集中治療室への入室、院内死亡のリスク低減と独立して関連していることが示されている33。
推奨アルゴリズムによると、副腎皮質ステロイドは症状の発現時には使用せず、「推奨」コホートの30%の患者で発熱、筋肉痛/関節痛、咳が持続した場合にのみ、平均8日後に使用された。このコホートの患者は、すでに結合組織炎のために慢性的にコルチコステロイドを投与されていた。実際、コルチコステロイドは、主にサイトカイン、ケモカイン、炎症酵素をコードする炎症促進遺伝子を阻害することで抗炎症作用を発揮し、炎症プロセスを制御してホメオスタシスを回復させる34。しかし、COVID-19の患者にコルチコステロイドを使用することは、SARSやMERSによるコロナウイルス肺炎の患者を対象とした過去の観察研究で示されているように、気道や血液中のウイルスの存在を長引かせ、合併症を引き起こす危険性があるため、議論の的となってた35,36。しかし、コルチコステロイドを投与した「推奨」コホートの患者には、これらの医薬品の使用に関連した特別な副作用は見られなかった。大規模なRECOVERY試験で入院患者の死亡率が低下したことを主な根拠として、WHOのガイダンスでは、重症のCOVID-19患者に全身性コルチコステロイドを強く推奨しているが、呼吸補助を受けていない患者には治療の効果がない37。
SARS-CoV-2感染症では、症状が軽くても寝たきりになることに加え、凝固カスケードや線溶系の調節障害が起こり、血栓塞栓症や死亡のリスクが高くなるという証拠がある39。このため、COVID-19患者の管理には、低分子ヘパリンを予防的に使用することが推奨されている。しかし、「推奨」されたコホートの中で、副作用もなく、寝たきりのためにLMWヘパリンで予防的治療を受けた患者はわずか16%であった。このことから、家庭医を対象とした、このテーマに関するさらなる教育プログラムの必要性が示唆された。
入院していないCOVID-19患者に抗生物質を使用することは必須ではないが、患者がウイルス感染ではなく二次的な細菌感染で死亡する可能性があるという証拠があるので、時には必要である。したがって、提案された勧告に示されているように、両コホートの患者に抗生物質が処方されたのは必要なときだけで、日常的に処方されたわけではない。このことは、ごく最近のPRINCIPLE試験の結果と一致している。PRINCIPLE試験では、地域社会でCOVID-19感染が疑われる患者の回復までの時間を短縮したり、入院のリスクを低減したりするためにアジスロマイシンを日常的に使用することは正当化されていない40。
限界と長所
本研究の主要評価項目である、症状が消失するまでの時間(完全寛解までの時間)21に対する治療効果を示すことができなかった。対照群で観察された主要なCOVID-19症状が消失するまでの時間は、検出力計算に用いた仮定と一致していたため、サンプルサイズが比較的小さかったことは、この否定的な知見の説明にはならなかった。実際には、2つのコホートの症状が完全に寛解するまでの時間は非常に似てた。この結果は、試験された治療法が症状を対象としたものであり、ウイルスに特異的なものではなかったことで説明できる。したがって、2つのコホートでは、使用した対症療法にかかわらず、ウイルス消失までの時間は同程度であるが、症状は入院を必要としない程度に軽減されていると推測される。その他の主な制限事項としては、非無作為化設計と統計解析の遡及的性質が挙げられる。しかし、研究分析は、事前に定められた研究プロトコルと統計計画に従って行われた。家庭医が収集した「推奨」コホートのデータとは異なり、「対照」コホートの転帰データは、調査の何カ月も前に発生した事象に関する患者のアンケートやインタビューから得られたものであり、その結果、COVID-19の症状が治まるまでの時間や有害事象の発生率が過小評価されている可能性があるが、入院率は過小評価されていない。実際、入院日は退院時の手紙でしっかりと記録されていた。
さらに、「対照」コホートのデータは、COVID-19パンデミックの最初の「波」のために病院が大きなプレッシャーを受けていたときに得られたものであり、その結果、必要な患者の入院が延期または回避された可能性がある。このような潜在的なバイアスにもかかわらず、「対照」コホートの患者の入院率が著しく高かったという結果は、COVID-19症状の悪化による入院に対して、提案された推奨治療プロトコルが保護効果を持つことを示す間接的な証拠となった。しかし、入院までの期間は本研究の副次的な結果であり、サンプルサイズはこの結果に対する期待される治療効果に基づいて算出されたものではない。したがって、偶然の発見の可能性を確実に排除することはできず、観察された入院患者数の減少は、この結果に対する治療効果を検証することを主な目的とした前向き試験の強固な背景となりうる、仮説を生み出す発見と考えるべきである。
提案されている推奨アルゴリズムでは、臨床的判断に加えて、炎症性指標(CRP、好中球数)および/またはD-ダイマーの増加を示す血液化学的検査に基づいて、副腎皮質ステロイドの使用または抗凝固剤の予防投与を開始するように治療をグレードアップすることが提案されている。しかし、病気の初期段階でこの検査要件を満たすことは不可能であった。というのも、すべての患者がSARS-CoV-2感染を確認し、自宅に隔離されていたため、検査室にたどり着くことができなかったからである。COVER研究の強みは、病態生理学的・薬理学的根拠に基づいて設計された、地域の初期症状を対象とした家庭医向けの治療推奨アルゴリズムを正式に評価したことにある。最近、COVID-19患者を自宅で治療する方法について、イタリア保健省をはじめとするいくつかの推奨事項が提案されているが41,病気の初期段階から入院が必要になるまでの進行を防止または制限する能力について正式に検証されたものはない。
結論として、提案された推奨アルゴリズムで報告されたいくつかの単純な治療法が、COVID-19の初期段階の外来患者の間で効果を示すことがわかった。このような理にかなったアプローチは、病気の臨床的悪化を回避し、入院の必要性を制限する可能性があるだけでなく、患者のQOLに影響を与える無嗅覚症、味覚障害、疲労などの症状の期間を短縮することができ、公衆衛生および社会的に大きな意味と効果があると考えられる。これらのレトロスペクティブな分析結果は、このような状況下で将来のプロスペクティブな試験をデザインするための背景や仮説を生み出す知見となり得る。
