6-month consequences of COVID-19 in patients discharged from hospital: a cohort study
2021年1月9日
www.thelancet.com/journals/lancet/article/PIIS0140-6736(20)32656-8/fulltext
概要
背景
COVID-19の長期的な健康影響については、ほとんど明らかにされていない。本研究の目的は、退院したCOVID-19患者の長期的な健康影響を記述し、関連する危険因子、特に重症度を調査することである。
方法
2020年1月7日から 2020年5月29日までの間に金銀潭病院(中国・武漢)から退院したCOVID-19が確認された患者を対象に、両方向性コホート研究を行った。追跡調査前に死亡した患者、精神疾患、認知症、再入院などで追跡調査が困難な患者、変形性関節症を併発しているため自由に動けない患者、脳卒中や肺塞栓症などの疾患により退院前後に動けない患者、参加を拒否した患者、連絡が取れない患者、武漢以外の地域や介護・福祉施設に居住している患者はすべて除外した。すべての患者は、症状と健康関連の QOL を評価するための一連の質問票による面接を受け、身体検査と 6 分間の歩行テストを受け、血液検査を受けた。層化サンプリング法を用いて、入院中の最高7項目の尺度を3,4,5~6とし、肺機能検査、胸部の高解像度CT、超音波検査を受けた患者をサンプリングした。中国のSARS-CoV-2抑制のためのロピナビル試験に参加した患者には、重症急性呼吸器症候群コロナウイルス2抗体検査を実施した。多変量調整線形回帰モデルまたはロジスティック回帰モデルを用いて,疾患の重症度と長期的な健康影響との関連を評価した。
所見
COVID-19 を有する退院患者 2469 例中,736 例を除外した後,合計 1733 例が登録された。患者の年齢中央値は57-0歳(IQR 47-0-65-0)で、897人(52%)が男性であった。追跡調査は6月16日から 2020年9月3日まで行われ、症状発症後の追跡期間中央値は186-0(175-0-199-0)日であった。疲労または筋力低下(63%、1655人中1038人)睡眠障害(26%、1655人中437人)が最も一般的な症状であった。不安または抑うつは患者の23%(1617人中367人)に報告された。中央値6分歩行距離が正常範囲の下限以下の割合は、重症度尺度3の患者では24%、重症度尺度4の患者では22%、重症度尺度5~6の患者では29%であった。拡散障害を有する患者の対応する割合は、重症度尺度3で22%、重症度尺度4で29%、重症度尺度5-6で56%であり、CTの中央値は、重症度尺度3で3-0(IQR 2-0-5-0)重症度尺度4で4-0(3-0-5-0)重症度尺度5-6で5-0(4-0-6-0)であった。多変量調整後の患者のオッズ比(OR)は、スケール4対スケール3では1-61(95%CI 0-80-3-25)スケール5-6対スケール3では4-60(1-85-11-48)であったが、拡散障害ではスケール3対スケール5-6では4-60(1-85-11-48)であった。不安または抑うつでは、スケール 4 対スケール 3 で OR 0-88(0-66-1-17)スケール 5-6 対スケール 3 で OR 1-77(1-05-2-97)疲労または筋力低下ではスケール 4 対スケール 3 で OR 0-74(0-58-0-96)スケール 5-6 対スケール 3 で OR 2-69(1-46-4-96)であった。追跡調査時に血液中の抗体を検査した 94 例の患者のうち、中和抗体の血清陽性率(96-2% vs 58-5%)および力価中央値(19-0 vs 10-0)は、急性期と比較して有意に低かった。急性腎障害を伴わず、急性期の推定糸球体濾過率(eGFR)が1~73m2あたり90mL/min以上であった822人のうち107人は、追跡調査時のeGFRが1~73m2あたり90mL/min未満であった。
解釈
COVID-19の生存者は急性感染後6ヶ月の時点で、主に疲労または筋力低下、睡眠障害、不安または抑うつ状態に悩まされていた。入院中に重症化した患者では、肺拡散能の障害や胸部画像所見の異常がより重症化しており、長期的な回復のための介入の主な対象となっている。
資金調達の方法
中国国家自然科学基金会、中国医学院医学革新基金会、中国国家重点研究開発プログラム、肺結核の新薬創製・開発に関する国家科学技術主要プロジェクト、北京ユニオン医科大学基金会
研究内容
この研究の前の証拠
COVID-19の2020年11月5日までの長期的な影響に関するフォローアップ研究を言語制限なしでPubMedで検索した。検索語は(COVID-19 OR SARS-CoV-2 OR Coronavirus disease 2019 OR 2019-nCoV)AND(survivor* OR recover* OR persistent OR follow up OR discharge* OR long term OR sequelae)とした。研究では、退院したCOVID-19患者は、症状の持続、胸部画像所見の異常パターン、肺機能の低下、QOLの低下を有する可能性があることが報告されている。しかし、症例数が少なく、追跡期間が短い(退院後3ヵ月程度まで)ため、研究の代表性や提供された情報の明示性は不十分であった。COVID-19を有する退院患者の長期的な健康影響と関連する危険因子はまだ不明であった。
本研究の付加価値
我々の知る限りでは、本研究はCOVID-19から回復した成人患者の退院後の経過観察期間が最も長い最大のコホート研究(n=1733)である。その結果、患者の76%が症状発現から6ヵ月後に少なくとも1つの症状を報告しており、その割合は女性の方が高かった。最も一般的な症状は、疲労や筋力低下、睡眠障害であった。さらに、患者の23%が追跡調査時に不安や抑うつを報告していた。追跡調査時に肺拡散異常を認めた患者の割合は、急性期の重症度が高い患者ほど高い。これらの患者では、フォローアップ時のCTスコアも高くなっている。グラウンドグラスの不透明性と不規則なラインは、フォローアップ時に最も一般的なパターンである。多変量解析では、女性および重症度スケール5~6の参加者では、肺拡散障害、不安または抑うつ、疲労または筋力低下のリスクが高い。中和抗体であるN-IgM、RBD-IgM、S-IgM、N-IgA、RBD-IgA、S-IgA抗体、RBD-IgG、中和抗体の血清陽性率、フォローアップ時の中和抗体価は、急性期と比較して有意に低かった。
利用可能なすべてのエビデンスの意味
症状発症から6ヵ月後のCOVID-19患者では、疲労や筋力低下、睡眠障害、不安や抑うつなどの症状がみられた。入院中にさらに重症化した患者では、肺拡散能力の低下と異常な胸部画像所見が増加しており、これらの患者は長期的な回復のための介入の主な対象となる患者である。中和抗体の低下により、重症急性呼吸器症候群コロナウイルス2の再感染が懸念される。COVID-19の新たな症状を呈する患者に対しては、再感染のリスクをモニタリングすべきである。
はじめに
2021年1月4日現在,COVID-19(重症急性呼吸器症候群コロナウイルス2(SARS-CoV-2)による新興感染症)が世界的に大パンデミックしており,確定症例数は8,300万人以上,死亡者数は100万~800万人以上となっている.急性期に COVID-19 を発症した患者の疫学的および臨床的特徴、病態、合併症については明確に記述されている1,2 が、この疾患の長期的な影響についてはほとんど明らかにされていない。
退院後の患者の持続的な症状、肺機能、身体的、心理的問題に関する長期追跡調査が緊急に必要とされている。3 サンプルサイズが限られた数件の研究しか発表されておらず、退院後の追跡調査期間は最長で3ヶ月であった4, 5, 6, 7, 8 退院後の患者では、疲労や呼吸困難などの持続的な症状4, 8 肺機能障害5, 7 や胸部画像異常6 が報告されているが、退院後の特徴の全容はまだ不明である。さらに、急性期の損傷後に持続する可能性のある肺外臓器症状や、退院後に新たに発症する肺外臓器症状については、まだ報告されていない。
我々は、退院後の患者におけるCOVID-19の長期的な影響を記述し、これらの影響に関連する疾患の重症度を含む潜在的な危険因子を明らかにすることを目的とした。
方法
スタディデザインと参加者
この両方向性コホート研究は、中国湖北省武漢市のCOVID-19患者の最初の指定病院である金銀潭病院で行った。我々は、1月7日から 2020年5月29日までの間に金銀潭病院から退院したCOVID-19の臨床検査で確認されたすべての患者を対象とした。以下の患者を除外した。(1)フォローアップ受診前に死亡した患者、(2)精神疾患、認知症、基礎疾患による再入院などでフォローアップが困難な患者、(3)脳卒中や肺塞栓症などの疾患により、骨関節症を併発して自由に動けなくなった患者、(4)参加を辞退した患者、(5)連絡が取れない患者、(6)武漢市外または介護・福祉施設に居住している患者を除外した。すべての退院患者は、国家衛生委員会が発行したCOVID-19肺炎診断・治療のための中国臨床指導に基づく一律の退院基準(3日間連続して発熱がないこと、呼吸器症状が改善していること、肺の画像診断で急性病変が明らかに消失・回復していること、SARS-CoV-2の検査結果が24時間間隔で2回陰性であることなど)を満たしていた9。
本研究は、金陰丹病院研究倫理委員会(KY-2020-78.01)により承認された。研究参加者全員から書面によるインフォームドコンセントを得た。
手続き
急性期を症状発症から退院までの期間と定義した。急性期の臨床データは、人口統計学的特徴(年齢、性別、教育、喫煙)臨床的特徴(自己申告による併存疾患、症状発現時間、胸部画像)検査結果、および治療(コルチコステロイド、静脈内免疫グロブリン、抗生物質、チモシン、およびロピナビル・リトナビル、アルビドール、クロロキンリン酸塩、ヒドロキシクロロキンを含む抗ウイルス剤)を含む電子カルテから検索した。疾患の重症度は、入院中に最も高い7項目の尺度(重症度尺度と呼ばれる)10 で特徴づけられ、以下の項目で構成されていた。1,通常の活動を再開できる状態で入院していない、2,入院していないが通常の活動を再開できない、3,入院しているが補助酸素を必要としない、4,入院しているが補助酸素を必要とする、5,高流量鼻カニューレ(HFNC)非侵襲的機械換気(NIV)またはその両方を必要とする入院、6,体外膜酸素療法、侵襲的機械換気(IMV)またはその両方を必要とする入院、および7,死亡である。データは、入力漏れを最小限に抑え、リアルタイムのデータ検証と品質管理を可能にするために、REDCapの電子データ収集ツールを使用して管理された。
フォローアップ訪問の予約は、訓練を受けた医療スタッフが電話で行った。すべての参加者には、カルテに記録されている症状の発症日の順に連絡を取った。フォローアップ訪問の予約が取れなかった場合、患者には2回、訪問の予定を変更する機会が与えられた。
フォローアップ診察は、金陰丹病院の外来診療所で行われた。すべての参加者は、訓練を受けた医師によって対面で面接を受け、自己申告による症状質問票(付録pp5-6)英国医学研究評議会(mMRC)の呼吸困難尺度、ユーロコール5次元5レベル(EQ-5D-5L)質問票、ユーロコール視覚アナログ尺度(EQ-VAS)虚血性脳卒中および心血管イベント登録フォームを含む一連の質問票に記入するように求められた11。症状質問票では、新たに発生した症状と持続する症状、またはCOVID-19開発前より悪化した症状を報告するように求められた。12 EQ-5D-5Lは、患者のQOL(生活の質)を評価するための有効な質問紙で、移動性、セルフケア、通常の活動、痛みや不快感、不安や抑うつの5つの要素を評価する。EQ-VASは、一般的な健康状態を0から 100までの範囲で評価したもので、スコアが高いほど主観的な健康体験が良好であることを示している14 。
全血球数、血清クレアチニン、ヘモグロビン、糖化ヘモグロビン A1c(HbA1c)のフォローアップ予約に参加したすべての参加者から静脈血液サンプルを採取した。さらに、Lopinavir Trial for Suppression of SARS-CoV-2 in China(LOTUS)に登録していた参加者を対象に、SARS-CoV-2抗体濃度を測定した10。核タンパク質、スパイクタンパク質、スパイクタンパク質の受容体結合ドメインに対する免疫グロブリン(Ig)M抗体、IgA抗体、IgG抗体を酵素結合免疫吸着法を用いて評価した。中和抗体は、マイクロ中和アッセイを用いてベロ細胞上で定量した。詳細な試験方法は、我々の以前の抗体研究に記載されている。
さらに、肺機能検査、下肢静脈と腹部の超音波検査、胸部高分解能CT(HRCT)を受ける患者を重症度に応じて層別不均衡ランダムサンプリング法で選択した。肺機能検査、超音波検査、胸部高分解能 CT(HRCT)を受診していただき、HFNC、NIV、IMV(重症度5以上)を必要とする患者さんは全員を対象とした。肺機能検査は、酸素補充を必要としない患者(重症度尺度3)と酸素補充を必要とする患者(重症度尺度4)を1:2の比率で選択した。
肺機能検査は、金銀潭病院の肺機能検査室で、Master Screen PFT(Vyaire Medical GmbH, Hoechberg, Germany)を使用して、米国胸部学会のガイドラインに従って実施した17 。画像はスライス厚1mm、1mm増分、512mm×512mmで再構成した。入院中の最終的な胸部CT画像と経過観察画像を相互に比較した。CTの特徴は、経験豊富な放射線科医1名と肺専門医1名で評価した。検証済みの人工知能ソフトウェアを使用して、各肺葉に対する肺炎病変の体積比として定義された5葉のそれぞれの解剖学的病変の程度を算出し18 、その後、半定量的なCTスコアを算出して肺の病変を評価した19, 20 。0,病変なし、1,5%未満、2,5-25%病変、3,26-50%病変、4,51-75%病変、および5,75%以上の病変。CTスコアの合計は、5葉のスコア(0~25)の合計であった。21 急性腎障害、糖尿病、下肢静脈深部静脈血栓症の詳細な診断基準は付録に記載されている(p 3)。一次アウトカムは、症状(疲労または筋力低下、睡眠障害、脱毛、臭気障害)運動能力(6分間の歩行距離)健康関連QOL(疼痛または不快感、不安または抑うつ、移動性、身の回りの世話、通常の活動)肺機能、フォローアップ時の胸部CTパターンであった。副次的転帰として、肺外臓器機能(eGFR、HbA1c、下肢の深部静脈血栓症、腎臓、肝臓、脾臓、膵臓の超音波検査による特徴を含む)抗体価および血清陽性が含まれた。
統計解析
患者の人口統計学的特徴およびCOVID-19による長期的な健康影響を、連続変数の中央値(IQR)で示し、カテゴリー変数のパーセンテージとともに絶対値で表した。参加者は、入院中の重症度の尺度に応じて3つのグループに分類された(スケール3:補助酸素を必要としない、スケール4:補助酸素を必要とする、スケール5-6:HFNC、NIV、またはIMVを必要とする)。) 重症度尺度の異なるカテゴリーの参加者の人口統計学的特徴と長期的影響が示された。男性と女性の長期的な健康影響も示した。男女間の症状、運動能力、および健康に関連した生活の質の比較については、Mann-Whitney U検定、χ2検定、またはフィッシャーの厳密検定を適宜使用した。多変量調整ロジスティック回帰モデルを用いて、重症度とカテゴリー別アウトカムとの関連についてオッズ比(OR)および95%CIを推定した。重症度と連続アウトカムとの関連については、多変量調整済み線形回帰モデルを用いてβ推定値と95%CIを推定した。年齢、性、喫煙者(非喫煙者、現在の喫煙者、元喫煙者)教育(大学以上、中学校以下)併存疾患(高血圧、糖尿病、心血管疾患、脳血管疾患、悪性腫瘍、慢性閉塞性肺疾患、慢性腎臓病)を含む交絡因子。コルチコステロイド;抗ウイルス薬(ロピナビル・リトナビル、アルビドール、クロロキンリン酸塩、ヒドロキシクロロキン);および静脈内免疫グロブリンを調整した。急性期とフォローアップ時の抗体検査結果の比較は、抗体価についてはペアードt検定、抗体血清陽性についてはMcNemar検定を用いた。
また、拡散障害、不安または抑うつ、疲労または筋力低下に関連する危険因子の探索には多変量調整ロジスティック回帰分析を用い、急性期からフォローアップまでのCTスコアの変化率の評価には線形回帰分析を用いた。変化率は以下の式を用いて算出した。急性期CTスコア)/急性期CTスコア×100.年齢、喫煙、教育と転帰指標との関連については、疾患重症度と転帰指標との関連を調整した変数(年齢、性別、喫煙、教育、併存疾患、副腎皮質ステロイド、抗ウイルス剤、免疫グロブリンの静脈内投与)を併存疾患を除いてすべてモデルに含め、併存疾患と転帰指標との関連については、年齢、性別、喫煙、教育、併存疾患、副腎皮質ステロイド、抗ウイルス剤、免疫グロブリンの静脈内投与を除いてすべてモデルに含めた。併存症と転帰との関連については、前述の変数がすべて含まれていた。性、コルチコステロイド、抗ウイルス薬、抗ウイルス薬、および免疫グロブリン静注薬を含む他の因子と転帰との関連については、疾患重症度および前述の変数がモデルに含まれていた。すべての検定は両側検定で,0-05未満のp値は統計的に有意であると考えられた。我々は、最終分析で関心のある変数が利用可能なすべての参加者を、欠落データを入力せずに含めた。すべての統計分析はSAS、バージョン9.4で行った。
資金源の役割
本研究の資金提供者は、研究デザイン、データ収集、データ分析、データ解釈、報告書の執筆には一切関与していない。すべての著者は、研究のすべてのデータに完全にアクセスし、出版のために提出する決定に対して最終的な責任を負っている。
結果
2020年1月7日から 2020年5月29日までの間に金陰丹病院からCOVID-19患者2469人が退院し 2020年6月16日から 2020年9月3日まで追跡調査が行われた。736人の患者は、いくつかの理由でフォローアップの予約に出席しなかったために除外されたが、その理由は図1に概説されている。特筆すべきは、2469人の患者のうち33人(1~3%)が退院後に主に基礎となる肺、心臓、腎臓の疾患の悪化により死亡したことであり、詳細な特徴は付録に示されている(pp7~9)。25人の患者は、電話で追跡調査の連絡を受けた際に基礎疾患の合併症で再入院したが、そのうちの1人は基礎疾患である肺線維症による呼吸不全で入院した。3人の患者が虚血性脳卒中を発症し、1人の患者が退院後に下肢の深部静脈血栓症による急性肺塞栓症を発症した。最後に、1733人の成人参加者を登録し、問診、身体検査、臨床検査、6分間の歩行テストを行った。1733人中94人が血液抗体検査を受けた。対象となった516人の患者のうち390人が肺機能検査、胸部HRCT、下肢静脈と腹部の超音波検査を受けた(図1)。残りの126人の患者は、736人の患者のうち、フォローアップに参加しなかったため、これらの検査を受けなかった。
図1 2020年1月7日から5月29日までの間に金陰丹病院から退院したCOVID-19患者のフローチャート
参加者の人口統計学的および臨床的特徴を表1に示す。登録参加者の年齢中央値は57-0歳(47-0~65-0歳)で、男性897人(52%)女性836人(48%)である。併存疾患は高血圧(505人、29%)が最も多く、次いで糖尿病(207人、12%)心血管疾患(128人、7%)となっている。1733人の参加者のうち1172人(68%)が入院中に酸素療法を必要とし、122人(7%)がHFNC、非IMV、またはIMVを必要とした。76人(4%)の参加者が集中治療室(ICU)に入院した。入院期間の中央値は 14-0 日(10-0-19-0)ICU での専従時間は 14-0 日(6-5-25-5)であった。重症度尺度が高い参加者では男性の割合が高くなっている。重症度尺度3では49%(439人中214人)重症度尺度4では52%(1172人中605人)重症度尺度5~6では64%(122人中78人)であった。症状発症からフォローアップ受診までの期間中央値は186-0(175-0-199-0)日、退院からフォローアップ受診までの期間中央値は153-0(146-0-160-0)日であった(表1)。
表1 登録患者の特徴
| 合計(n = 1733) | スケール3:酸素補給を必要としない(n = 439) | スケール4:酸素補給が必要(n = 1172) | スケール5–6:HFNC、NIV、またはIMVが必要(n = 122) | |||
|---|---|---|---|---|---|---|
| 年齢、年 | 57・0(47・0–65・0) | 57・0(46・0–65・0) | 57・0(48・0–65・0) | 56・0(48・0–65・0) | ||
| セックス | ||||||
| 男性 | 897(52%) | 214(49%) | 605(52%) | 78(64%) | ||
| 女性 | 836(48%) | 225(51%) | 567(48%) | 44(36%) | ||
| 教育 | ||||||
| 大学以上 | 499/1558(32%) | 132/405(33%) | 322/1045(31%) | 45/108(42%) | ||
| 中学校以下 | 1059/1558(68%) | 273/405(67%) | 723/1045(69%) | 63/108(58%) | ||
| タバコの喫煙 | ||||||
| 決して喫煙者ではない | 1585/1731(92%) | 408(93%) | 1071/1170(92%) | 106(87%) | ||
| 現在の喫煙者 | 102/1731(6%) | 19(4%) | 69/1170(6%) | 14(11%) | ||
| 元喫煙者 | 44/1731(3%) | 12(3%) | 30/1170(3%) | 2(2%) | ||
| 併存症 | ||||||
| 高血圧 | 505(29%) | 129(29%) | 331(28%) | 45(37%) | ||
| 糖尿病 | 207(12%) | 60(14%) | 132(11%) | 15(12%) | ||
| 心血管疾患 | 128/1732(7%) | 41/438(9%) | 72(6%) | 15(12%) | ||
| 脳血管障害 | 47/1732(3%) | 11(3%) | 35/1171(3%) | 1(1%) | ||
| 悪性腫瘍 | 44(3%) | 9(2%) | 33(3%) | 2(2%) | ||
| 慢性閉塞性肺疾患 | 31(2%) | 6(1%) | 24(2%) | 1(1%) | ||
| 慢性腎臓病 | 27(2%) | 4(1%) | 21(2%) | 2(2%) | ||
| 収縮期血圧≥140mmHg | 398/1724(23%) | 121(28%) | 251/1166(22%) | 26/119(22%) | ||
| 拡張期血圧≥90mmHg | 386/1724(22%) | 115(26%) | 253/1166(22%) | 18/119(15%) | ||
| 入院中の最高の7つのカテゴリースケール | ||||||
| 3:酸素補給を必要とせず、病院に入院 | 439(25%) | 439(100%) | NA | NA | ||
| 4:病院に入院し、酸素補給が必要 | 1172(68%) | NA | 1172(100%) | NA | ||
| 5:病院に入院し、HFNCまたは非IMV、あるいはその両方が必要 | 112(6%) | NA | NA | 112(92%) | ||
| 6:病院に入院し、ECMOまたはIMV、あるいはその両方が必要 | 10(1%) | NA | NA | 10(8%) | ||
| 入院中に受けた治療 | ||||||
| コルチコステロイド | 398(23%) | 38(9%) | 275(23%) | 85(70%) | ||
| 抗ウイルス剤 | 943(54%) | 222(51%) | 648(55%) | 73(60%) | ||
| ロピナビル–リトナビル | 236(14%) | 40(9%) | 164(14%) | 32(26%) | ||
| アービドール | 831(48%) | 202(46%) | 568(48%) | 61(50%) | ||
| クロロキンリン酸塩 | 4(<1%) | 0 | 3(<1%) | 1(1%) | ||
| ヒドロキシクロロキン | 2(<1%) | 1(<1%) | 1(<1%) | 0 | ||
| 抗生物質 | 1339(77%) | 254(58%) | 965(82%) | 120(98%) | ||
| チモシン | 289(17%) | 68(15%) | 202(17%) | 19(16%) | ||
| 静脈内免疫グロブリン | 345(20%) | 37(8%) | 238(20%) | 70(57%) | ||
| 入院期間、日数 | 14・0(10・0–19・0) | 11・0(8・0–16・0) | 14・0(10・0–18・0) | 35・0(22・0–51・0) | ||
| ICU入室 | 76(4%) | 0 | 32(3%) | 44(36%) | ||
| ICU滞在期間、日数 | 14・0(6・5–25・5) | NA | 7・0(2・5–18・0) | 20・0(10・0–41・5) | ||
| 症状発現から入院までの時間、日数 | 15・0(11・0–25・0) | 20・5(12・0–43・0) | 14・0(10・0–22・0) | 13・0(11・0–17・0) | ||
| 退院からフォローアップまでの時間、日数 | 153・0(146・0–160・0) | 151・0(140・0–156・0) | 154・0(150・0–160・0) | 157・0(135・0–169・0) | ||
| 症状発現からフォローアップまでの時間、日数 | 186・0(175・0–199・0) | 187・0(175・0–198・0) | 184・0(175・0–196・0) | 205・0(189・5–217・0) | ||
データは n (%)、n/N (%)、または中央値 (IQR)。使用されている分母が異なる場合は、欠落データを示す。HFNC=酸素療法用高流量鼻カニューレ。NIV=非侵襲的人工呼吸。IMV=侵襲的機械換気。NA=該当なし。ECMO=体外体膜酸素療法。ICU=集中治療室。
76%の患者(1655人中1265人)が追跡調査時に少なくとも1つの症状を報告し(表2)女性ではより高い割合が観察された(付録pp10-11)。尺度5~6の参加者における少なくとも1つの症状を呈するリスクは、尺度3の参加者よりも高かった(OR 2-42,95%CI 1-15-5-08)。退院後に最も多かった症状は、疲労または筋力低下(1655人中1038人[63%])と睡眠障害(1655人中437人[26%])であった;表2)。mMRCスコアが1を超えるリスクは、スケール5~6の参加者でスケール3の参加者よりも有意に高かった(OR 2-15,95%CI 1-28-3-59;表2)。EQ-5D-5L質問票の詳細は付録に記載されている(pp12-13)。スケール5-6の参加者は、スケール3の参加者に比べて、可動性、痛みや不快感、不安や抑うつの問題が多かった(いずれもp<0-05;表2)。参加者の23%(1617人中367人)が追跡調査時に不安または抑うつを報告しており、これは女性に多くみられた(付録pp10-11)。尺度3の参加者と比較して、尺度5~6の参加者では、6分間の歩行距離がメートル単位で短く(479-0,IQR 434-0-515-5 vs 495-0,446-0-542-0)正常範囲下限値(LLN)未満の割合が高かった;しかしながら、尺度4の参加者では有意差は認められなかった。また、6分間の歩行距離の中央値がLLN未満の割合は、スケール3で24%(423人中103人)スケール4で22%(1153人中255人)スケール5~6で29%(116人中34人)であった(表2)。
表2重症度別の症状、運動能力、およびフォローアップ時の健康関連QOLの推移
| 合計(n = 1733) | 7つのカテゴリのスケール | ORまたはβ(95%CI) | |||||
|---|---|---|---|---|---|---|---|
| スケール3:酸素補給を必要としない(n = 439) | スケール4:酸素補給が必要(n = 1172) | スケール5–6:HFNC、NIV、またはIMVが必要(n = 122) | スケール4対3 | スケール5–6対3 | |||
| 症状 | |||||||
| 次の症状のいずれか | 1265/1655(76%) | 344/424(81%) | 820/1114(74%) | 101/117(86%) | または0・70(0・52から0・96) | または2・42(1・15から5・08) | |
| 倦怠感または筋力低下 | 1038/1655(63%) | 281/424(66%) | 662/1114(59%) | 95/117(81%) | または0・74(0・58から0・96) | または2・69(1・46から4・96) | |
| 睡眠障害 | 437/1655(26%) | 116/424(27%) | 290/1114(26%) | 31/117(26%) | または0・92(0・71から1・21) | または1・15(0・68から1・94) | |
| 脱毛 | 359/1655(22%) | 93/424(22%) | 238/1114(21%) | 28/117(24%) | または0・99(0・74から1・31) | または1・17(0・67から2・04) | |
| におい障害 | 176/1655(11%) | 55/424(13%) | 107/1114(10%) | 14/117(12%) | または0・69(0・48から1・00) | または0・90(0・43から1・87) | |
| 動悸 | 154/1655(9%) | 45/424(11%) | 96/1114(9%) | 13/117(11%) | または0・86(0・58から1・28) | または1・31(0・61から2・80) | |
| 関節痛 | 154/1655(9%) | 51/424(12%) | 86/1114(8%) | 17/117(15%) | または0・56(0・38から0・83) | または0・74(0・36から1・50) | |
| 食欲不振 | 138/1655(8%) | 42/424(10%) | 85/1114(8%) | 11/117(9%) | または0・84(0・56から1・27) | または1・56(0・71から3・43) | |
| 味覚障害 | 120/1655(7%) | 37/424(9%) | 75/1114(7%) | 8/117(7%) | または0・84(0・54から1・30) | または0・80(0・32から2・02) | |
| めまい | 101/1655(6%) | 32/424(8%) | 60/1114(5%) | 9/117(8%) | または0・77(0・48から1・22) | または0・95(0・39から2・31) | |
| 下痢または嘔吐 | 80/1655(5%) | 27/424(6%) | 48/1114(4%) | 5/117(4%) | または0・71(0・42から1・22) | または0・39(0・11から1・42) | |
| 胸痛 | 75/1655(5%) | 19/424(4%) | 46/1114(4%) | 10/117(9%) | または0・94(0・52から1・67) | または2・55(0・99から6・62) | |
| 喉の痛みや飲み込みにくい | 69/1655(4%) | 20/424(5%) | 44/1114(4%) | 5/117(4%) | または0・91(0・50から1・65) | または1・21(0・40から3・73) | |
| 皮膚の発疹 | 47/1655(3%) | 16/424(4%) | 27/1114(2%) | 4/117(3%) | または0・64(0・32から1・26) | または0・71(0・18から2・87) | |
| 筋肉痛 | 39/1655(2%) | 11/424(3%) | 24/1114(2%) | 4/117(3%) | または0・80(0・38から1・69) | または1・72(0・47から6・27) | |
| 頭痛 | 33/1655(2%) | 10/424(2%) | 20/1114(2%) | 3/117(3%) | または0・76(0・35から1・69) | または1・53(0・36から6・52) | |
| 微熱 | 2/1655(<1%) | 1/424(<1%) | 1/1114(<1%) | 0 | NA | NA | |
| mMRCスコア | |||||||
| 0 | 1196/1615(74%) | 323/425(76%) | 802/1079(74%) | 71/111(64%) | NA | NA | |
| ≥1 | 419/1615(26%) | 102/425(24%) | 277/1079(26%) | 40/111(36%) | または1・11(0・84から1・46) | または2・15(1・28から3・59) | |
| EQ-5D-5Lアンケート | |||||||
| モビリティ:歩き回る際の問題 | 113/1622(7%) | 25/426(6%) | 72/1084(7%) | 16/112(14%) | または1・06(0・63から1・78) | または2・48(1・12から5・48) | |
| パーソナルケア:洗濯や皿洗いの問題 | 11/1622(1%) | 0 | 10/1084(1%) | 1/112(1%) | NA | NA | |
| 通常の活動:通常の活動の問題 | 25/1611(2%) | 5/425(1%) | 15/1076(1%) | 5/110(5%) | または1・10(0・35から3・50) | または3・42(0・74から15・78) | |
| 痛みや不快感 | 431/1616(27%) | 111/422(26%) | 274/1082(25%) | 46/112(41%) | または0・86(0・66から1・13) | または1・94(1・19から3・16) | |
| 不安やうつ病 | 367/1617(23%) | 98/425(23%) | 233/1081(22%) | 36/111(32%) | または0・88(0・66から1・17) | または1・77(1・05から2・97) | |
| 生活の質 | 80・0(70・0から90・0) | 80・0(70・0から90・0) | 80・0(75・0から90・0) | 80・0(70・0から87・5) | β2・68(-1・55から6・91) | β−2・33(−10・60〜5・95) | |
| 徒歩6分、m | 495・0(440・0から538・0) | 495・0(446・0から542・0) | 495・0(439・0から537・0) | 479・0(434・0から515・5) | β−9・25(−18・80〜0・26) | β−32・50(−51・40〜−13・60) | |
| 予測値のパーセンテージ | 87・7(75・9から101・1) | 87・8(76・3から101・3) | 87・9(76・3から101・5) | 85・2(72・9から98・6) | β-1・58(-3・59から0・43) | β-5・61(-9・60から-1・62) | |
| 正常範囲の下限未満 | 392/1692(23%) | 103/423(24%) | 255/1153(22%) | 34/116(29%) | または1・13(0・81から1・57) | または2・18(1・18から4・03) | |
| eGFR <90 mL / min / 1・73 m2 | 487/1393(35%) | 121/338(36%) | 326/967(34%) | 40/88(45%) | または0・86(0・63から1・19) | または1・44(0・76から2・70) | |
データは、特に指定がない限り、n/N(%)または中央値(IQR)である。異なる分母が使用されている場合は、欠落データを示す。OR=オッズ比。HFNC=酸素療法用高流量鼻カニューレ。NIV=非侵襲的人工呼吸。IMV=侵襲的機械換気。NA=該当なし。 mMRC=修正英国医学研究評議会。EQ-5D-5L=EuroQol 5次元5レベル質問票。 eGFR=推定糸球体濾過率。
* p<0·05.
EQ-5D-5L質問票の詳細な結果は付録(pp12-13)に記載されている。
QOLはEuroQol Visual Analogue Scaleを用いて評価し,0(想像できる最悪の健康状態)から 100(想像できる最高の健康状態)までの範囲で評価した。
§ p<0·001.
予測値はEnright and Sherrill.22の方法に従って計算された。
正常範囲の下限は、男性の場合は予測値から 153mを引くか、女性の場合は139mを引くことによって計算された。
対象とされた516人のうち390人が肺機能検査、胸部HRCT、下肢静脈と腹部の超音波検査を受けた。肺機能検査を受けたのは349人で、41人はコンプライアンス不良のため検査を受けられなかった。肺拡散障害のある参加者の割合は、スケール3が22%(83人中18人)スケール4が29%(165人中48人)スケール5~6が56%(86人中48人)であった(表3)。尺度3と尺度5~6では有意差が認められたが、尺度3と尺度4では有意差は認められなかった。男女別のサブグループ解析では、スケール5~6の男女ともに、スケール4の男性はスケール3の男性よりも肺拡散能低下のリスクが高かった(いずれもp<0-05)(付録p14)。総肺活量の低下(予測値の80%未満)は、スケール4またはスケール5~6の参加者では、スケール3の参加者と比較して有意差は認められなかった(表3)。
表3 重症度スケールに応じたフォローアップ時の肺機能と胸部CT
| 7つのカテゴリのスケール | ORまたはβ(95%CI) | ||||
|---|---|---|---|---|---|
| スケール3:酸素補給を必要としない | スケール4:酸素補給が必要 | スケール5–6:HFNC、NIV、またはIMVが必要 | スケール4対3 | スケール5–6対3 | |
| 肺機能 | |||||
| 患者数 | 89 | 172 | 88 | ||
| FEV 1 <80%、予測の% | 7(8%) | 4(2%) | 11(13%) | または0・14(0・03から0・68) | または0・50(0・09から2・93) |
| FVC <80%、予測の% | 3(3%) | 1(1%) | 10(11%) | または0・11(0・01から1・59) | または2・09(0・19から23・02) |
| FEV 1 / FVC <70% | 7(8%) | 13(8%) | 2(2%) | または0・91(0・29から2・80) | または0・26(0・03から1・93) |
| TLC <80%、予測の% | 9/83(11%) | 17/165(10%) | 30/86(35%) | または0・89(0・33から2・42) | または3・00(0・93から9・67) |
| FRC <80%、予測の% | 5/83(6%) | 6/165(4%) | 16/84(19%) | または0・61(0・17から2・16) | または3・93(0・97から15・82) |
| RV <80%、予測の% | 16/83(19%) | 28/164(17%) | 43/86(50%) | または0・76(0・33から1・75) | または2・75(1・03から7・37) |
| DLCO <80%、予測の% | 18/83(22%) | 48/165(29%) | 48/86(56%) | または1・61(0・80から3・25) | または4・60(1・85から11・48) |
| 胸部CT | |||||
| 患者数 | 95 | 163 | 95 | ||
| 少なくとも1つの異常なCTパターン | 49(52%) | 87/161(54%) | 50/92(54%) | または0・93(0・53から1・64) | または0・81(0・38から1・72) |
| GGO | 39(41%) | 78/161(48%) | 41/92(45%) | または1・19(0・68から2・09) | または0・93(0・44から1・98) |
| 不規則な線 | 10(11%) | 24/161(15%) | 22/92(24%) | または1・46(0・60から3・52) | または1・89(0・64から5・61) |
| 統合 | 0 | 4/161(2%) | 0 | NA | NA |
| 小葉間中隔肥厚 | 1(1%) | 2/161(1%) | 0 | NA | NA |
| 胸膜下線 | 6(6%) | 5/161(3%) | 4/92(4%) | NA | NA |
| 網状パターン | 0 | 1/161(1%) | 1/92(1%) | NA | NA |
| 肺病変の体積、cm3 | 1・6(0・6から5・6) | 3・3(0・8から12・4) | 29・1(4・6から77・3) | β7・45(-12・40から27・28) | β34・37(7・74から61・00) |
| 圧密の体積、cm3 | 0・2(0・1から0・4) | 0・3(0・1から1・0) | 1・6(0・2から4・4) | β0・19(-1・97から2・35) | β3・05(0・14から5・95) |
| GGOの体積、cm3 | 1・4(0・6から4・7) | 2・9(0・7から10・0) | 26・3(4・3から73・3) | β7・26(-10・70から25・25) | β31・32(7・16から55・48) |
| 全肺に対する肺病変の体積比、% | 0・0(0・0から0・1) | 0・1(0・0から0・3) | 0・7(0・1から2・2) | β−0・06(−1・36から1・24) | β1・44(-0・30から3・18) |
| 全肺に対する圧密の体積比、% | 0・0(0・0から0・0) | 0・0(0・0から0・0) | 0・0(0・0から0・1) | NA | NA |
| 全肺に対するGGOの体積比、% | 0・0(0・0から0・1) | 0・1(0・0から0・2) | 0・6(0・1から1・9) | β−0・07(−1・20から1・07) | β1・23(-0・29から2・76) |
| CTスコア | 3・0(2・0から5・0) | 4・0(3・0から5・0) | 5・0(4・0から6・0) | β0・33(-0・19から0・84) | β1・25(0・56から1・95) |
データは、特に指定がない限り、絶対値、n(%)n/N(%)または中央値(IQR)。OR=オッズ比。HFNC=酸素療法用高流量鼻カニューレ。NIV=非侵襲的人工呼吸。IMV=侵襲的機械換気。FEV1=1秒間の強制呼気量。FVC=強制バイタル容量。TLC=総肺活量。FRC=機能的残存容量。RV=残量。DLCO=一酸化炭素の拡散能力。GGO=地上ガラスの不透明度。NA=該当なし。
* p<0·05.
一酸化炭素の拡散容量はヘモグロビンで補正していない。
‡ p<0·001.
合計353人の参加者が追跡調査時に胸部HRCTを完了した。CTスコアの中央値は、スケール3の参加者で3-0(IQR 2-0-5-0)スケール4の参加者で4-0(3-0-5-0)スケール5-6の参加者で5-0(4-0-6-0)であり、スケール3とスケール5-6の間に有意差があり(p=0-0005; 表3)これは性別のサブグループ解析でも観察された(付録pp16-17)。さらに、スケール4の男性は、スケール3の男性よりもCTスコアが有意に高かった(p=0-0-028)。グラウンドグラスオパシティ(GGO)は、フォローアップ時に最も一般的なHRCTパターンであり、不規則な線が続いている(表3)。急性期の圧密は、フォローアップ時にはほぼ完全に解像している(付録P18)。入院中とフォローアップ時の胸部CT画像の詳細な比較を付録(P18)に示す。入院中に非IMVを受けたSARS-CoV-2感染症の41歳男性の胸部画像の動的変化を付録に示す(p20-21)。退院前の両側性圧迫、胸膜下線、GGOは退院後約5ヵ月後にほぼ完全に吸収された。
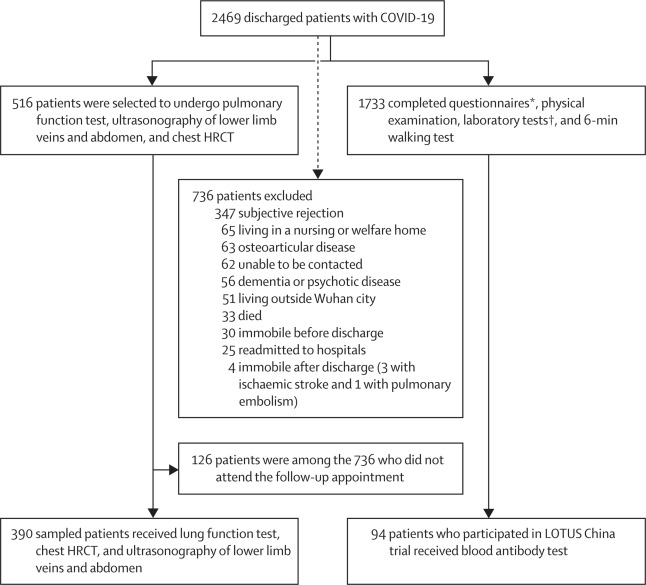
多変量調整後、スケール5~6の参加者は、スケール3の参加者と比較して、拡散障害のOR 4~60(95%CI 1-85-11-48)不安または抑うつのOR 1~77(1-05-2-97)疲労または筋力低下のOR 2~69(1-46-4-96)を示した(図2)。スケール4の参加者の拡散障害と不安または抑うつのリスクは有意ではなかったが、疲労または筋力低下のリスクはスケール3の参加者よりも低かった。急性期からフォローアップまでのCTスコアの変化率は、スケール4と5~6の参加者の方がスケール3の参加者よりも高かった。女性は男性と比較して、拡散障害のORは2-22(95%CI 1-24-3-98)不安または抑うつのORは1-80(1-39-2-34)疲労または筋力低下のORは1-33(1-05-1-67)であった。年齢は拡散障害と疲労・筋力低下と正の相関があり、CTスコアの変化率と負の相関があり、年齢が10年増加するごとに拡散障害のリスクが27%高く(OR 1-27,95%CI 1-02-1-60)疲労・筋力低下のリスクが17%高く(OR 1-17,1-07-1-27)CTスコアの変化率が10年増加するごとに4%低く(1-37-6-64)なっていた(図2)。年齢と不安やうつ病との有意な関連は認められなかった。
図2 拡散障害とCTスコア(A)不安または抑うつと疲労または筋力低下に関連する危険因子(B)
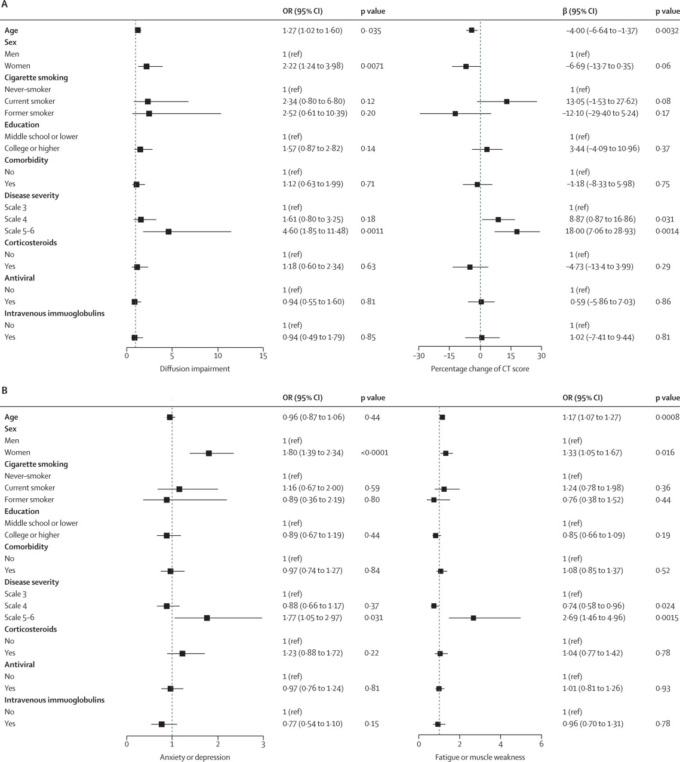
LOTUS中国試験10に参加した94名の患者の血漿サンプルを採取した。中和抗体の血清陽性率(96-2% vs 58-5%)と力価中央値(19-0 vs 10-0)は急性期に比べて有意に低かった(図3)。追跡調査時のN-IgM、RBD-IgM、S-IgM、N-IgA、RBD-IgA、S-IgA、RBD-IgGの血清陽性率は、急性期に比べて有意に低下した(図3A)。しかし、N-IgG抗体とS-IgG抗体の血清陽性率には有意な変化は見られなかった。90%以上の参加者がフォローアップ時に3つのIgG抗体すべてに陽性であった。抗体濃度の経時的変化をさらに評価したところ、N-IgM、RBD-IgM、S-IgM、N-IgA、RBD-IgA、S-IgA、N-IgG、RBD-IgG、S-IgGの濃度、中和抗体価は経時的に低下していた(図3B-E)。しかし、N、RBD、およびSタンパク質に対するIgGには不均一な反応が観察された。急性期の抗体濃度と比較すると、N-IgGでは7人(7%)RBD-IgGでは10人(11%)S-IgGでは20人(21%)の参加者で20%以上の抗体濃度上昇が認められた。N-IgGでは76人(81%)RBD-IgGでは64人(68%)S-IgGでは28人(30%)で濃度が20%以上低下した(付録p22)。
図3 SARS-CoV-2に対する血清陽性率と抗体価の経時的変化
症状発症から追跡調査までの白血球数、リンパ球数、およびヘモグロビン濃度の動的変化を、重症度尺度で分類して付録に示した(pp.23-24)。488人の患者が急性期にリンパ球減少症(リンパ球数<0-8×109/L)を呈した。追跡調査時にリンパ球数が確認できた患者のうち、97%がリンパ球数0~8×109/L以上であった。自己申告のない58人の患者が、フォローアップ時に新たに糖尿病と診断された。入院中にHbA1c検査を受けたこれらの患者のうち13人のうち、1人の患者は急性期にはHbA1c濃度が正常であったが、追跡調査時には異常値を示した。超音波検査を受けた 390 例の参加者のうち,下肢の深部静脈血栓症は認められなかった。これらの患者の腹部超音波検査結果も正常であった(付録P19)。
急性期および追跡調査時の腎機能の分布は、付録に示されている(p25))。フォローアップ時にeGFRが利用可能であった参加者のうち、35%(1393人中487人)がeGFRの低下を認めた(1~73m2あたり90mL/min未満;表2)。1706人中101人(6%)が急性期の急性腎障害を有していた。急性期と追跡調査時の両方で eGFR が得られた参加者のうち、1378 例中 479 例(35%)が追跡調査時に eGFR が低下していた。非急性期腎障害で急性期にeGFRが正常であった1016例のうち、フォローアップ時にeGFRが正常であったのは822例であり、そのうち107例(13%)にeGFR低下が認められた(付録p25)。
考察
我々の知る限りでは、これはCOVID-19から回復して退院した成人患者の健康影響を評価した最長の追跡期間を持つ最大規模のコホート研究である。症状発現から6ヵ月後には、ほとんどの患者が少なくとも1つの症状、特に疲労や筋力低下、睡眠障害、不安や抑うつを認めていることがわかった。重症患者では、肺拡散異常、疲労や筋力低下、不安や抑うつのリスクが高かった。中和抗体の血清陽性率と力価は急性期に比べて有意に低かった。
症状発症から6ヶ月後でも、疲労や筋力低下、睡眠障害、不安や抑うつが一般的であることがわかった。これは、これまでのSARS長期追跡調査のデータと一致している。カナダの研究者は、ほとんどの SARS サバイバーは病気からの身体的回復が良好であったが、33%が 1 年後に精神的健康状態が著しく低下したと報告していることを明らかにした23 。SARS サバイバーを対象とした追跡調査では、40%の患者が SARS 後の平均期間 41-3 ヵ月間、慢性疲労の問題を抱えていたことが示された24 。25 COVID-19患者538人を対象とした3ヵ月間の追跡調査において、Xiongら8は、身体的衰弱や疲労、活動後のポリプノエータ、脱毛症が男性よりも女性に多いことを明らかにした。COVID-19の精神的影響の根本的なメカニズムは多因子性である可能性が高く、ウイルス感染の直接的な影響、免疫反応、コルチコステロイド療法、ICU滞在、社会的孤立、スティグマなどが含まれている可能性がある26。
本研究の肺機能評価の結果、参加者のかなりの割合(重症度別の尺度では22~56%)に症状発症から6ヵ月後に肺拡散異常が認められた。これは、最も一般的なCT異常パターンが肺間質変化(GGOや不規則な線)であり、SARS27やインフルエンザの長期的な肺症状に類似しているという知見と一致していた28 。呼吸器系ウイルス感染症は、回復期に明確な線維芽細胞の活性化を引き起こす可能性がある29 。我々の結果は、COVID-19患者に対するコルチコステロイド治療の有用性を示すエビデンスはあるが、肺機能評価や胸部画像診断ではコルチコステロイドが肺損傷の回復を促進することを示唆するものではなかった30, 31。
本研究では、中和抗体の血清陽性率と中央値が急性期と比較して有意に低いことがわかった。軽度から中等度のCOVID-19患者30,082人を対象とした報告では、抗体価は3ヶ月間安定していたが、5ヶ月後の時点では緩やかな低下が認められた32。COVID-19の症状を併発している患者の再感染リスクをモニタリングすべきである。
我々の研究では、長期的な肺以外の臓器症状および追跡期間中の死亡についても調査した。例えば、持続的な腎機能障害が観察され、一部の参加者は新たに糖尿病と診断され、静脈血栓塞栓性疾患(心血管イベントおよび脳血管イベントを含む)が発生した。腎近位尿細管34,35で濃縮されたアンジオテンシン変換酵素2は、蓄積し、細胞毒性と炎症性細胞浸潤を引き起こすために上皮細胞にSARS-CoV-2のエントリを媒介する可能性がある。先行研究では、急性腎障害のエピソード後に腎機能障害が持続し、透析により末期腎疾患に進行する可能性があることが報告されている36 。急性腎障害の診断には血清クレアチニンの限界が強調されており、急性期の急性腎障害患者を過小評価する可能性がある37 。肺外疾患とSARS-CoV-2感染との関連を理解するだけでなく、効率的な予防により罹患率や死亡率を低減する方法を見出すためにも、COVID-19退院患者の持続的な追跡調査が必要であり、不可欠である。
本研究にはいくつかの限界がある。第一に、肺機能と6分歩行距離のベースラインデータが得られない。しかし、このコホートでは、慢性肺疾患と心臓疾患を持つ患者の割合はかなり低いが、患者の自己申告であるため、過小評価されている可能性がある。観察された肺機能および運動能力の低下は、COVID-19に直接起因するものではない。第二に、COVID-19後に新たに発症した症状については、COVID-19後に症状が持続したか、COVID-19回復後に悪化したか、退院後に発症したかを判断するための層別化は行われていない。第三に、Fangcangシェルター病院38に滞在していた軽度のCOVID-19症状の患者は登録されていない。入院患者と外来患者の長期転帰を比較するためにはさらなる努力が必要である。最後に、急性期および追跡調査時に SARS-CoV-2 抗体検査の結果が得られた参加者の数は限られていた。今後、SARS-CoV-2に対する抗体の動的変化を明らかにするためには、より大規模なサンプルが必要である。
症状発症から6カ月後の時点では、COVID-19で回復した患者の主な症状は疲労または筋力低下と睡眠障害であった。重要な心理的合併症としての不安や抑うつのリスクや肺拡散能の障害は、より重症の患者ほど高かった。これらの結果は、重症患者には退院後のケアが必要であることを支持するものである。COVID-19による健康影響の全容を理解するためには、より大規模な集団を対象としたより長期の追跡調査が必要である。
